ไซโตเมกาโลไวรัส (CMV, human herpesvirus type 5) เป็นไวรัส DNA ในวงศ์ Herpesviridae อัตราการมีซีรั่มบวกสูงถึง 80–85% ในผู้ใหญ่อายุมากกว่า 40 ปี
เป็นที่รู้จักกันอย่างแพร่หลายว่าทำให้เกิดจอประสาทตา อักเสบชนิดเนื้อตาย (CMV retinitis) ในผู้ที่มีภูมิคุ้มกันบกพร่อง ในช่วงไม่กี่ปีที่ผ่านมา ปัญหาที่เกิดขึ้นคือ CMV ยังทำให้เกิดม่านตาอักเสบ และเยื่อบุผิวดวงตาอักเสบในผู้ที่มีภูมิคุ้มกันปกติ ร่วมกับความดันลูกตา สูง และกลายเป็นเรื้อรังหรือกลับเป็นซ้ำ ในแนวทางการรักษาม่านตาอักเสบ CMV ถูกระบุเป็นสาเหตุหลักของม่านตาอักเสบ ส่วนหน้าจากเชื้อเริมร่วมกับ HS V และ VZV 3)
ม่านตาอักเสบส่วนหน้าจาก CMV มีรายงานมากที่สุดในเอเชีย โดยมีการสะสมผู้ป่วยในญี่ปุ่น จีน และสิงคโปร์ ความชุกของซีรั่มบวกต่อ CMV ที่สูงและความไวทางพันธุกรรมถูกเสนอว่ามีส่วนเกี่ยวข้อง
ผู้ป่วยส่วนใหญ่ที่รายงานเป็นเพศชาย โดยมีการกระจายอายุแบบสองยอด ชนิดเฉียบพลันที่กลับเป็นซ้ำพบได้บ่อยในช่วงอายุ 30–50 ปี ในขณะที่ชนิดเรื้อรังที่มีความดันสูงพบได้บ่อยในช่วงอายุ 50–70 ปี
กลุ่มอาการพอสเนอร์-ชลอสแมน (PSS) คือม่านตาอักเสบ ข้างเดียวที่กลับเป็นซ้ำร่วมกับความดันลูกตา สูงเฉียบพลัน และได้รับการปฏิบัติมาเป็นเวลานานว่าเป็นโรคที่ไม่ทราบสาเหตุ รายงานที่ต่อเนื่องกันเกี่ยวกับการตรวจพบ CMV ในน้ำในช่องหน้าตาของผู้ป่วยได้แพร่กระจายแนวคิดว่านี่อาจเป็นโรคเดียวกันกับม่านตาอักเสบส่วนหน้าจาก CMV หรือแนวคิดโรคที่ทับซ้อนกัน 3) นอกจากนี้ยังมีความคล้ายคลึงกันหลายประการ เช่น การอักเสบของช่องหน้าตาเล็กน้อยร่วมกับความดันลูกตา สูง ในกรณีของ PSS เพียงอย่างเดียว มักมีแนวทางที่ดีโดยไม่มีภาวะแทรกซ้อน เช่น ความเสียหายของเยื่อบุผิวดวงตา แต่ในกรณีที่ยืนยันการเกี่ยวข้องของ CMV ความเสียหายของเซลล์เยื่อบุผิวดวงตาอาจกลายเป็นปัญหาได้
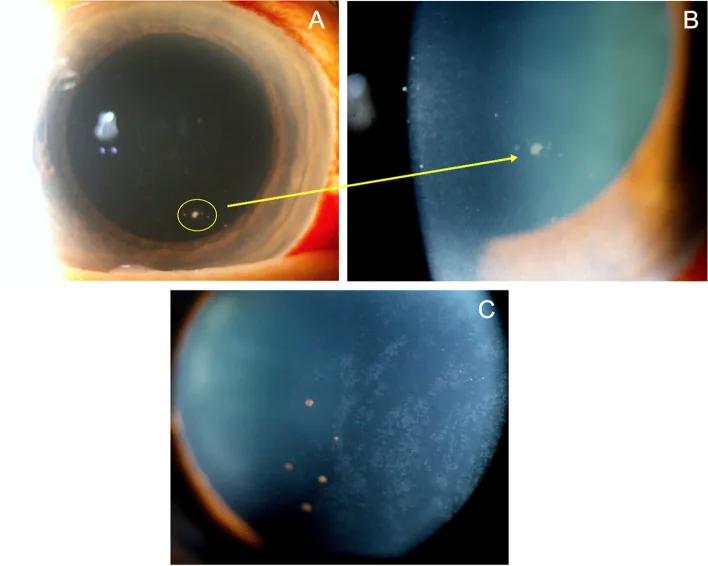
ภาพถ่ายด้วยกล้องสลิตแลมป์ของม่านตาอักเสบส่วนหน้าจากไซโตเมกาโลไวรัส พบคราบตะกอนรูปเหรียญที่ผนังกระจกตาชั้นใน Caplash S, et al. Mimickers of anterior uveitis, scleritis and misdiagnoses- tips and tricks for the cornea specialist. J Ophthalmic Inflamm Infect. 2024. Figure 3. PM
CI D: PMC11004105. License: CC BY.
ภาพถ่ายด้วยกล้องสลิตแลมป์แสดงคราบตะกอน
กระจกตา สีขาวรูปเหรียญหลายจุดที่ผนัง
กระจกตา ชั้นใน เป็นลักษณะการอักเสบที่พบได้ทั่วไปใน
กระจกตา ชั้นในอักเสบและ
ม่านตาอักเสบส่วนหน้าจาก CMV
ตามัวและการมองเห็น ลดลงข้างเดียว
ปวดตา และเยื่อบุตาอักเสบ แดงเห็นแสงเป็นวงกลม (ฮาโล)
อาจมีอาการปวดศีรษะข้างเดียวกันร่วมด้วย
ม่านตาอักเสบส่วนหน้าจาก CMV เริ่มต้นแบบค่อยเป็นค่อยไปมากกว่า HS V/VZV และมักเป็นเรื้อรัง เนื่องจากไม่มีอาการชาที่กระจกตา ตุ่มน้ำ และผื่นที่ผิวหนังแบบเริม จึงมักได้รับการวินิจฉัยผิดพลาด 1)
ชนิด PSS (คล้ายกลุ่มอาการพอสเนอร์-ชลอสแมน)
อายุที่เริ่มเป็น : ผู้ชายอายุน้อย 20-50 ปี
ความดันลูกตา
การอักเสบในช่องหน้าลูกตา : ค่อนข้างน้อย (เซลล์ 2+ หรือน้อยกว่า)
KP : คราบตะกอนกระจกตา แบบแกรนูโลมาสีเทาขาว ขนาดเล็กถึงกลาง ไม่มีเม็ดสี
การดำเนินโรค : แบบกำเริบเป็นครั้งคราว โดยมีระยะสงบและกลับมาเป็นซ้ำ
ลักษณะความดันลูกตา : ในระยะสงบ ความดันลูกตา จะต่ำกว่าตาอีกข้าง มุมเปิด ไม่มีพังผืดยึดม่านตา ส่วนปลายด้านหน้า
ชนิด FUS (คล้ายกลุ่มอาการยูเวียอักเสบของ Fuchs)
อายุที่เริ่มเป็น : 40-60 ปี
ความดันลูกตา
การอักเสบในช่องหน้าลูกตา : การอักเสบเรื้อรังระดับเล็กน้อย
เคราติกพรีซิพิเทต (KP) : KP ละเอียดรูปดาวกระจายทั่วเอ็นโดทีเลียมกระจกตา
ดำเนินโรค : ชนิดเรื้อรังแอบแฝง
ลักษณะเด่น : ไม่มีพังผืดยึดม่านตา ด้านหลัง พบต้อกระจก ร่วมด้วยบ่อย
ความดันลูกตา สูง1) ม่านตา ฝ่อม่านตา ฝ่อเป็นหย่อม (พบ 34.14%) การสูญเสียเม็ดสีด้านเอ็นโดทีเลียมกระจกตา ก็เป็นลักษณะเฉพาะ1) KP รูปเหรียญ (coin-shaped KP) : รูปแบบลักษณะเฉพาะของ KP เรียงเป็นวงกลมหรือวงแหวน บ่งชี้ถึงการติดเชื้อ CMV ที่ตาได้อย่างมากKP แนวเส้น (linear KP) : ตะกอนรูปแผนที่แนวนอนลักษณะเฉพาะของกระจกตา อักเสบชั้นเอ็นโดทีเลียม มักปรากฏร่วมกับ KP รูปเหรียญกระจกตา อักเสบชั้นเอ็นโดทีเลียมกระจกตา ชั้นสโตรมาบวมเฉพาะที่พังผืดยึดม่านตา ด้านหลังพบน้อย : ความถี่ของพังผืดยึดม่านตา ด้านหลังต่ำกว่าเมื่อเทียบกับ HS V และ VZVอาการบวมน้ำที่กระจกตา : ลักษณะเฉพาะคือมีอาการน้อยมากเมื่อเทียบกับระดับความดันลูกตา ที่สูงขึ้น
Q
จะแยกความแตกต่างระหว่างม่านตาอักเสบส่วนหน้าที่เกิดจาก CMV และม่านตาอักเสบจากเชื้อไวรัส varicella-zoster ได้อย่างไร?
A
ในม่านตาอักเสบ จาก VZV การลดลงของความรู้สึกที่กระจกตา ผื่นผิวหนังแบบเส้น และการฝ่อของม่านตา แบบพัดเป็นข้อบ่งชี้ในการแยกโรค แต่ในม่านตาอักเสบส่วนหน้าจาก CMV จะไม่มีอาการเหล่านี้ การเกาะของเคราตินแบบเหรียญ (KP corrals) และการเกาะของเคราตินแบบเส้น (linear KP) เป็นลักษณะเฉพาะของกระจกตา อักเสบจาก CMV การรักษาด้วยอะไซโคลเวียร์หรือวาลาไซโคลเวียร์ที่ไม่ได้ผลก็เป็นเหตุผลที่ชัดเจนในการสงสัย CMV การวินิจฉัยที่แน่นอนจำเป็นต้องตรวจ PCR เชิงปริมาณของน้ำในช่องหน้าลูกตา และเนื่องจาก PCR เชิงคุณภาพอาจให้ผลบวกลวง จึงต้องใช้วิธีเชิงปริมาณเสมอ 1)
CMV แฝงตัวอยู่ในเซลล์ต้นกำเนิดในไขกระดูก (สารตั้งต้นของโมโนไซต์/มาโครฟาจ) ผ่านกลไกที่ยังไม่เข้าใจอย่างสมบูรณ์ ไวรัสจะถูกกระตุ้นอีกครั้งภายในมาโครฟาจและเซลล์เดนไดรต์ในส่วนหน้าของดวงตา ปล่อยอินเตอร์เฟอรอน-γ และอินเตอร์เฟอรอน-β ทำให้เกิดการอักเสบในส่วนหน้า การติดเชื้อในตำแหน่งอื่นอาจกระตุ้นให้เกิดการกระตุ้น CMV ในโมโนไซต์ที่ไหลเวียนได้
ยาที่อาจกระตุ้นให้เกิดการกระตุ้นอีกครั้ง (มีรายงาน):
ยาหยอดตาเดกซาเมทาโซน (การกระตุ้นอีกครั้งเนื่องจากการกดภูมิคุ้มกันเฉพาะที่)
ยาหยอดตาไซโคลสปอรีน (ฤทธิ์กดภูมิคุ้มกัน)
ยาที่เกี่ยวข้องกับพรอสตาแกลนดิน (มีรายงานว่าเกี่ยวข้องกับการทำให้การติดเชื้อไวรัสเฮอร์ปีส์แย่ลง)
ปัจจัยเสี่ยงอื่นๆ:
อายุมาก (ความชุกของซีรั่มบวก CMV เพิ่มขึ้นตามอายุ)
เบาหวาน (ภูมิคุ้มกันระดับเซลล์ลดลง)
ภาวะกดภูมิคุ้มกันทั่วร่างกาย (หลังการปลูกถ่ายอวัยวะ การติดเชื้อเอชไอวี ฯลฯ)
หลังการปลูกถ่ายกระจกตา (การกระตุ้นอีกครั้งจากยาหยอดตากดภูมิคุ้มกัน)
โปรดทราบว่าปัจจุบันยังไม่มีวัคซีนทางการค้าสำหรับ CMV การรักษาสถานะภูมิคุ้มกันทั่วร่างกายเป็นพื้นฐานของการป้องกันปฐมภูมิ
หากสงสัยม่านตาอักเสบ ส่วนหน้าที่ติดเชื้อ และเข้าเกณฑ์ข้อใดข้อหนึ่งต่อไปนี้ ให้พิจารณาเจาะห้องหน้าลูกตา 1) :
ม่านตาอักเสบ ส่วนหน้าที่มีความดันลูกตา สูงแบบ recurrentม่านตาอักเสบ ส่วนหน้าที่ไม่ตอบสนองต่อ acyclovir หรือ valacyclovirม่านตาอักเสบ เรื้อรังที่มีความดันลูกตา สูงคล้าย PSS หรือ FUS
ในการสำรวจ Delphi ในผู้เชี่ยวชาญด้านม่านตาอักเสบ 75 คนทั่วโลก 73.3% ตอบว่าพวกเขามักจะเจาะห้องหน้าลูกตาในกรณีที่สงสัย 1) .
วิธีการตรวจ ความไวและความจำเพาะ ข้อควรระวัง RT-PCR เชิงปริมาณ (CMV-DNA) ความไว 71% (ระยะเฉียบพลัน) มีค่าการวินิจฉัยที่ ≥10³ สำเนา/มล. ไม่ใช้ PCR เชิงคุณภาพเนื่องจากเสี่ยงต่อผลบวกลวง ดัชนีแอนติบอดี (AI) ความไว 87% (ระยะเรื้อรัง) การวิเคราะห์เฉพาะของการสังเคราะห์แอนติบอดีภายในลูกตา มีประโยชน์ในระยะเรื้อรัง การรวม PCR เชิงปริมาณ + AI ความไว 100% การรวมทั้งสองช่วยเพิ่มความแม่นยำในการวินิจฉัยสูงสุด PCR หลายรายการ (การแพทย์ขั้นสูง) ครอบคลุมไวรัสหลายชนิด มีประโยชน์ในการแยกความแตกต่างระหว่าง HS V และ VZV ได้รับการรับรองเป็นการแพทย์ขั้นสูง 3)
คณะทำงาน SUN กำหนดให้ “PCR ของ aqueous humor ที่เป็นบวก” เป็นข้อบังคับในเกณฑ์การจำแนกประเภทเพื่อการวิจัยของม่านตาอักเสบ ส่วนหน้าที่เกิดจาก CMV 1) .
ในการตรวจ CMV ของ aqueous humor PCR เชิงคุณภาพ (การระบุเพียงบวก/ลบ) ไม่เป็นไปตามเกณฑ์การวินิจฉัยเพียงลำพังเนื่องจากความเสี่ยงของผลบวกลวง ต้องใช้ PCR เชิงปริมาณ (สำเนา/มล.) และอ้างอิงเกณฑ์ ≥10³ สำเนา/มล. ในระยะเฉียบพลันที่มีความไวต่ำ การรวมกับดัชนีแอนติบอดี (AI) มีประสิทธิภาพ 1) .
การวินิจฉัยแยกโรค:
ม่านตาอักเสบ ส่วนหน้าจาก HS V/VZV (ความรู้สึกที่กระจกตา ลดลง, ม่านตา ฝ่อเป็นรูปพัด, ผื่นงูสวัด, ยืนยันชนิดไวรัสด้วย PCR)กลุ่มอาการพอสเนอร์-ชลอสแมน (ไม่ทราบสาเหตุ, เมื่อ PCR เป็นลบและไม่พบ CMV)ม่านตาอักเสบ เฮเทอโรโครมิกของฟุคส์ (เกี่ยวข้องกับไวรัสหัดเยอรมัน, ม่านตา สีต่างกัน, ดำเนินโรคเรื้อรัง, ตะกอนกระจกตา รูปดาว)การปฏิเสธ内皮หลังปลูกถ่ายกระจกตา (ตะกอนกระจกตา จำกัดเฉพาะกระจกตา ผู้บริจาค, ช่วงเวลาหลังปลูกถ่าย)
Q
การเจาะห้องหน้าตาน่ากลัวไหม?
A
การเจาะห้องหน้า (การเก็บ aqueous humor) เป็นหัตถการที่ใช้เวลาค่อนข้างสั้น ทำที่ผู้ป่วยนอกภายใต้ยาชาเฉพาะที่ เป็นการตรวจที่สำคัญเพื่อระบุไวรัสที่ทำให้เกิดม่านตาอักเสบติดเชื้อ และหากทำอย่างถูกต้อง ความเสี่ยงของภาวะแทรกซ้อนต่ำ เป็นขั้นตอนที่ขาดไม่ได้ในการวินิจฉัยที่แน่นอนของม่านตาอักเสบส่วนหน้าจาก CMV และผู้เชี่ยวชาญทั่วโลก 73.3% ทำเสมอในกรณีที่สงสัย 1) การเริ่มการรักษาโดยไม่มีการวินิจฉัยที่แน่นอนมีความเสี่ยงที่จะใช้ยาประเภทอะไซโคลเวียร์ต่อไป ซึ่งไม่ไวต่อ CMV
CMV ไม่ไว ต่ออะไซโคลเวียร์ วาลาไซโคลเวียร์ และเพนไซโคลเวียร์ ยาเลือกแรกคือ แกนซิโคลเวียร์ หรือ วาลแกนซิโคลเวียร์
การรักษาเฉพาะที่ (เลือกแรก)
ยา : เจลแกนซิโคลเวียร์ 0.15%
วิธีให้ : วันละ 4 ครั้ง (ยาหยอดตา)
ข้อดี : ไม่มีพิษต่อระบบ ไม่ต้องตรวจเลือดเป็นประจำ
ฉันทามติผู้เชี่ยวชาญ : 85% สนับสนุนการเริ่มยาต้านไวรัสเฉพาะที่ 1)
70% เลือกเจลแกนซิโคลเวียร์ 0.15% เป็นทางเลือกแรก 1)
การรักษาทั่วร่างกาย (กรณีรุนแรง/เรื้อรัง)
ยา : วาลแกนซิโคลเวียร์ (รับประทาน)
ขนาดยาเริ่มต้น : 900 มก. วันละสองครั้ง อย่างน้อย 2 สัปดาห์
ขนาดยาปกติ : 450 มก. วันละสองครั้ง (หลังการอักเสบหาย)
78% ของผู้เชี่ยวชาญเลือกวาลแกนซิโคลเวียร์ชนิดรับประทานเป็นการรักษาทั่วร่างกาย 1)
ข้อควรระวัง : ต้องติดตามการนับเม็ดเลือดสมบูรณ์และครีเอตินินในซีรัมทุก 2 สัปดาห์
การจัดการเมื่อกลับเป็นซ้ำ: การลดขนาดยาหรือหยุดยาทำให้เกิดการกลับเป็นซ้ำใน 80% หากกลับเป็นซ้ำ ให้เริ่มด้วยขนาดยาเริ่มต้นอีกครั้งและค่อยๆ ลดลงช้าลง (ผู้เชี่ยวชาญ 88% สนับสนุน) 1)
ควรใช้สเตียรอยด์ ภายใต้การคุ้มครองของยาต้านไวรัสเท่านั้น (71% สนับสนุน) 1) การใช้สเตียรอยด์ เพียงอย่างเดียวโดยไม่มียาต้านไวรัสเพิ่มความเสี่ยงต่อความเสียหายของเซลล์เยื่อบุผนังกระจกตา
ทางเลือกแรก : ยาหยอดตาเพรดนิโซโลนอะซิเตท 1% (71% เลือก) 1) ขนาดยาเริ่มต้น : วันละ 4 ครั้ง นาน 1-2 สัปดาห์ จากนั้นลดลงตามการตอบสนองทางคลินิกระยะเวลาปกติ : ผู้เชี่ยวชาญ 84% สนับสนุนการลดลงนานสูงสุด 12 เดือน 1) เส้นทางที่ควรหลีกเลี่ยง : สเตียรอยด์ รอบลูกตาหรือทั่วร่างกาย (88% สนับสนุนให้หลีกเลี่ยง) 1)
เนื่องจากความดันลูกตา ที่เพิ่มขึ้นระหว่างการกำเริบสูงถึง 40 มิลลิเมตรปรอทหรือมากกว่า (บางครั้ง 60 มิลลิเมตรปรอทหรือมากกว่า) จึงจำเป็นต้องจัดการความดันลูกตา อย่างรวดเร็ว
ทางเลือกแรก : ยาหยอดตากลุ่มเบต้าบล็อกเกอร์ (ได้รับการสนับสนุนจากผู้เชี่ยวชาญ 79%) 1) ทางเลือกที่สอง : ยากลุ่มอัลฟาอะโกนิสต์หรือยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส (ยาหยอดหรือยารับประทาน)หลีกเลี่ยงยาที่คล้ายพรอสตาแกลนดินโดยหลักการ (กังวลว่าจะทำให้การติดเชื้อเฮอร์ปีส์แย่ลง) 1) หากความดันลูกตา สูงอย่างรุนแรง อาจเพิ่มยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส ชนิดรับประทาน
หากการควบคุมความดันลูกตา ด้วยยาไม่เพียงพอ อาจจำเป็นต้องผ่าตัดต้อหิน (เช่น การตัดท่อระบายน้ำ trabeculectomy) หากปล่อยไว้ไม่รักษา มากกว่า 25% จะต้องผ่าตัดต้อหิน ภายใน 4 ปี นอกจากนี้ยังสามารถผ่าตัดต้อกระจก ได้หลังจากควบคุมการอักเสบได้อย่างเพียงพอ
Valganciclovir มีความเสี่ยงต่อการกดไขกระดูกและพิษต่อไต ในระหว่างการให้ยาทางระบบ ควรตรวจติดตามการนับเม็ดเลือดสมบูรณ์และครีเอตินินในเลือดทุก 2 สัปดาห์
การลดขนาดยาหรือหยุดยาทำให้อัตราการกลับเป็นซ้ำสูง (สูงถึง 80%) ดังนั้นควรวางแผนการลดขนาดยาอย่างค่อยเป็นค่อยไปอย่างระมัดระวัง
CMV ไม่ไวต่อ acyclovir และ valacyclovir หากยาเหล่านี้ไม่ได้ผล ให้สงสัยการติดเชื้อ CMV อย่างยิ่ง
ยาหยอดตาสเตียรอยด์ ควรใช้ภายใต้การครอบคลุมของยาต้านไวรัสเท่านั้น การใช้เพียงอย่างเดียวในระยะยาวเสี่ยงทำให้ความเสียหายของเซลล์เยื่อบุผนังกระจกตา แย่ลง
Q
Acyclovir มีประสิทธิภาพสำหรับม่านตาอักเสบส่วนหน้าที่เกิดจาก CMV หรือไม่?
A
ไม่ได้ผล CMV ไม่ไวต่อ acyclovir, valacyclovir และ penciclovir ดังนั้นการที่ยาเหล่านี้ไม่ได้ผลจึงเป็นสัญญาณสำคัญของการติดเชื้อ CMV Ganciclovir (เฉพาะที่หรือทางระบบ) หรือ valganciclovir เป็นทางเลือกแรก หากสงสัยม่านตาอักเสบ ส่วนหน้าที่เกิดจาก CMV จำเป็นต้องเปลี่ยนยาต้านไวรัส
หลังการติดเชื้อครั้งแรก CMV จะแฝงตัวอยู่ในเซลล์ต้นกำเนิดไมอีลอยด์ (สารตั้งต้นของโมโนไซต์/มาโครฟาจ) การกลับมาทำงานของไวรัสภายในมาโครฟาจและเซลล์เดนไดรต์ในส่วนหน้าของดวงตาทำให้เกิดการอักเสบในส่วนหน้า นอกจากนี้ยังมีข้อเสนอแนะว่าการติดเชื้อในตำแหน่งอื่นอาจกระตุ้นให้ CMV กลับมาทำงานในโมโนไซต์ที่ไหลเวียน เมื่อกลับมาทำงาน จะมีการปล่อยอินเตอร์เฟอรอน-γ และอินเตอร์เฟอรอน-β ซึ่งเริ่มต้นกระบวนการอักเสบ
CMV ติดเชื้อโดยตรงที่เซลล์เยื่อบุผนังกระจกตา ทำให้เกิดความเสียหายต่อเซลล์ ซึ่งนำไปสู่:
KP แบบเส้น (linear KP) : การสะสมตัวแบบเส้นหรือแผนที่ในแนวนอนซึ่งสะท้อนถึงการติดเชื้อไวรัสเฉพาะที่และการอักเสบในเซลล์เยื่อบุผนังกระจกตา KP แบบเหรียญ (KP corrals) : รูปแบบลักษณะเฉพาะของการสะสมของเซลล์อักเสบเป็นวงรอบเซลล์เยื่อบุผนังกระจกตา ที่ถูกกระตุ้นการลดลงอย่างต่อเนื่องของความหนาแน่นเซลล์เยื่อบุผนังกระจกตา : การตายของเซลล์จากการติดเชื้อโดยตรงและความเสียหายทุติยภูมิจากการอักเสบทำให้จำนวนเซลล์เยื่อบุผนังกระจกตา ลดลงเมื่อเวลาผ่านไปการเสื่อมสภาพของกระจกตา (decompensation) : เมื่อจำนวนเซลล์เยื่อบุผนังกระจกตา ลดลงต่ำกว่าเกณฑ์ชดเชย จะเกิดอาการบวมน้ำและขุ่นมัวของสโตรมากระจกตา ซึ่งอาจต้องปลูกถ่ายกระจกตา
หากไม่ได้รับการรักษา การลดลงอย่างต่อเนื่องของความหนาแน่นเซลล์เยื่อบุผนังกระจกตา จะดำเนินต่อไป โดยมีความเสี่ยงที่จะลุกลามไปเป็นโรคกระจกตาพุพอง
ความดันลูกตา ที่เพิ่มขึ้นเกี่ยวข้องกับหลายกลไก:
** trabeculitis จากไวรัส**: CMV ติดเชื้อเซลล์ trabecular ทำให้ความต้านทานการไหลของอารมณ์ขันน้ำเพิ่มขึ้น
การอุดตันของมุมโดยเซลล์อักเสบและเศษซาก : ทางระบายถูกอุดตันชั่วคราวในช่วงที่มีการอักเสบการก่อตัวของ synechia ส่วนหน้าส่วนปลาย : การอักเสบซ้ำๆ นำไปสู่การเกิด synechia ส่วนหน้าที่มุมความดันลูกตา สูงจากยาหยอดสเตียรอยด์ ความดันลูกตา เพิ่มขึ้น
ในชนิด PSS ความดันลูกตา มักจะอยู่ในระดับปกติถึงต่ำเล็กน้อยในช่วงระหว่างการกำเริบ แต่เมื่อมีการกำเริบซ้ำๆ ความเสียหายที่ไม่สามารถกลับคืนได้จะสะสมที่ trabecular meshwork นำไปสู่ความดันลูกตา สูงเรื้อรังและความบกพร่องของลานสายตา จากโรคต้อหิน
ในหญิงอายุ 66 ปีที่มีภูมิคุ้มกันปกติ ได้ทำการเจาะห้องหน้าลูกตา (anterior chamber paracentesis) สำหรับม่านตาอักเสบ ส่วนหน้าที่มีความดันลูกตา สูงแบบกำเริบ และตรวจพบ CMV-DNA ใน aqueous humor จำนวน 25,675 copies/mL การรักษาแบบผสมผสานด้วย ganciclovir เฉพาะที่ 0.15% (วันละ 4 ครั้ง) และ valacyclovir ชนิดรับประทาน 1 กรัม (วันละ 2 ครั้ง) ร่วมกับ steroid เฉพาะที่ ทำให้การอักเสบสงบและควบคุมความดันลูกตา ได้ โดยความดันลูกตา สุดท้ายคงที่ที่ 12 mmHg 2)
การสำรวจ Delphi สองรอบโดยเชิญผู้เชี่ยวชาญด้านม่านตาอักเสบ ระดับนานาชาติ 100 คนจาก 21 ประเทศ มีผู้ตอบครบ 75 คน (75%) 1) พบว่ามีหลายด้านในการวินิจฉัยและรักษาม่านตาอักเสบ ส่วนหน้าที่เกิดจาก CMV ที่ยากต่อการบรรลุฉันทามติ แต่ได้ประเด็นสำคัญดังนี้:
การวินิจฉัย : เกือบเป็นฉันทามติให้ทำการเจาะห้องหน้าลูกตา ใน 73.3% ของผู้ต้องสงสัยการรักษา : 85% เห็นด้วยกับการเริ่มยาต้านไวรัสเฉพาะที่ 70% เลือกเจล ganciclovir 0.15%การจัดการระยะยาว : 84% สนับสนุนการลด steroid เฉพาะที่แบบค่อยเป็นค่อยไปนานสูงสุด 12 เดือน
ในทางกลับกัน ฉันทามติระหว่างประเทศเกี่ยวกับวิธีการรักษาและเกณฑ์การวินิจฉัยในกรณีที่ PCR เป็นลบยังไม่ได้รับการกำหนด จำเป็นต้องมีการสะสมหลักฐานเพิ่มเติม 1)
การทำให้เกณฑ์การวินิจฉัยเป็นมาตรฐานสากล : ช่องว่างระหว่างเกณฑ์การวิจัย (PCR บังคับ) และเกณฑ์ทางคลินิก (ให้ความสำคัญกับความไว)การเปรียบเทียบการรักษาเฉพาะที่กับทั่วร่างกาย : รายงานบางฉบับชี้ว่า valganciclovir ชนิดรับประทานมีข้อดีในการปกป้องเซลล์เยื่อบุผนังกระจกตา แต่การเปลี่ยนจากเฉพาะที่ไปสู่ทั่วร่างกายแบบค่อยเป็นค่อยไปอาจเพิ่มการกลับเป็นซ้ำการปรับการรักษาป้องกันระยะยาวให้เหมาะสม : การเอาชนะอัตราการกลับเป็นซ้ำสูงหลังหยุดยา (สูงถึง 80%)กลยุทธ์การปกป้องเซลล์เยื่อบุผนังกระจกตา : การรักษาความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา ผ่านการแทรกแซงตั้งแต่เนิ่นๆ และหลีกเลี่ยงการปลูกถ่ายกระจกตา
ยังไม่มีฉันทามติระหว่างประเทศเกี่ยวกับข้อบ่งชี้ในการรักษาสำหรับผู้ป่วยที่ตรวจ PCR เป็นลบ การเปรียบเทียบข้อดีข้อเสียระหว่างการรักษาเฉพาะที่และการรักษาทั่วร่างกาย และระยะเวลาที่เหมาะสมที่สุดของการรักษาแบบประคับประคองระยะยาว ในปัจจุบันความคิดเห็นของผู้เชี่ยวชาญยังคงแตกต่างกัน การนำไปใช้ทางคลินิกจำเป็นต้องอาศัยการตัดสินใจของผู้เชี่ยวชาญเป็นรายกรณี
Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2-global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye (Lond). 2024;38(1):68-75. doi:10.1038/s41433-023-02631-8. PMID:37419958; PMCI D:PMC10764804.
Romano J, Godinho G, Chaves J, Oliveira N, Sousa JP. Cytomegalovirus-Induced Hypertensive Anterior Uveitis: Diagnostic Challenge in an Immunocompetent Patient. Cureus. 2024;16(1):e52826.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-796.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต