巨细胞病毒(CMV)前部葡萄膜炎 和角膜内皮 炎是一种高眼压 性葡萄膜炎 ,也可发生于免疫功能正常者。
PCR阳性病例中95.31%出现眼压 升高,4年内超过25%需要青光眼 手术1) 。
一线治疗为更昔洛韦0.15%凝胶滴眼液(每日4次)或口服缬更昔洛韦。CMV对阿昔洛韦和伐昔洛韦不敏感。
房水 定量RT-PCR对确诊至关重要(阈值:≥10³拷贝/mL)。定性PCR可能出现假阳性,因此应使用定量方法。葡萄膜炎 诊疗指南将其列为独立疾病,多重房水 PCR已被认定为先进医疗技术3) 。减量或停药后复发率高达80%,因此长期预防性治疗很重要。
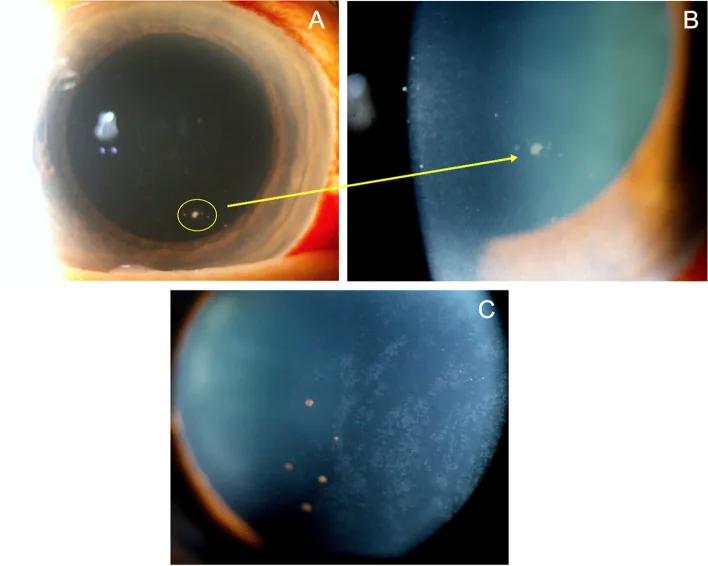
硬币状角膜 后沉着物(KP corrals)、线状KP和角膜内皮 细胞进行性减少是CMV角膜内皮炎 的特征性表现。
巨细胞病毒(CMV,人疱疹病毒5型)是一种属于疱疹病毒科的DNA病毒。40岁以上成人血清阳性率达80-85%。
在免疫功能低下者中,它已知可引起坏死性视网膜 炎(CMV视网膜炎 )。近年来,免疫功能正常者中也出现CMV引起的虹膜 睫状体 炎和角膜内皮 炎,常伴有眼压 升高,并易迁延或复发。葡萄膜炎 诊疗指南将CMV与HS V、VZV一同列为疱疹性前部葡萄膜炎 的独立病因3) 。
CMV前部葡萄膜炎 在亚洲报道较多,日本、中国和新加坡的病例系列研究领先。高CMV血清阳性率和遗传易感性可能有关。
大多数报告病例为男性,发病年龄呈双峰分布。复发性急性型多见于30-50岁,慢性高眼压 型多见于50-70岁。
Posner-Schlossman综合征(PSS)是一种单眼、复发性虹膜炎 伴急性眼压 升高,长期被视为特发性疾病。在PSS患者房水 中检测到CMV的报道相继出现,导致人们认为它可能与CMV前部葡萄膜炎 是同一疾病或存在重叠3) 。两者都具有前房 炎症轻微伴眼压 升高等共同特征。单纯的PSS通常预后良好,不合并角膜内皮 损伤,但在CMV确认的病例中,内皮细胞损伤可能成为问题。
巨细胞病毒前部葡萄膜炎的裂隙灯照片。角膜内皮可见硬币状角膜后沉着物。 Caplash S, et al. Mimickers of anterior uveitis, scleritis and misdiagnoses- tips and tricks for the cornea specialist. J Ophthalmic Inflamm Infect. 2024. Figure 3. PM
CI D: PMC11004105. License: CC BY.
单眼性视物模糊 、视力 下降
眼痛 、结膜 充血 自觉光晕(光轮)
可能伴有同侧头痛
CMV前部葡萄膜炎 比HS V和VZV起病更隐匿,常呈慢性病程。由于缺乏疱疹典型的角膜 知觉减退、水疱和皮疹,容易误诊1) 。
PSS型(类似Posner-Schlossman综合征)
发病年龄 :20~50岁的年轻男性
眼压
前房 炎症
KP :不带色素的小至中型灰白色肉芽肿性KP
病程 :反复缓解和复发的发作型
眼压 特征眼压 低于对侧眼。房角 开放,无周边虹膜前粘连 。
FUS型(Fuchs葡萄膜炎综合征样)
发病年龄 :40~60岁
眼压
前房 炎症
KP :角膜内皮 全层弥漫分布的细小星状KP
病程 :隐匿性慢性型
特征 :无虹膜后粘连 ,常合并白内障
眼压 升高葡萄膜炎 病例中95.31%出现1) 虹膜 萎缩虹膜 萎缩(出现率34.14%)。角膜内皮 侧的色素脱失也具有特征性1) 硬币状KP(KP corrals) :KP呈圆形或环状排列的特征性模式。强烈提示CMV眼部感染。线状KP(linear KP) :角膜内皮 炎特征性的水平线状或地图状沉积物。常与KP corrals同时出现。角膜内皮 炎角膜基质 水肿。后粘连少见 :与HS V和VZV相比,后粘连的发生率较低。角膜水肿 眼压 升高程度相比非常轻微
Q
如何区分CMV前葡萄膜炎和带状疱疹病毒性葡萄膜炎?
A
VZV葡萄膜炎 中,角膜感觉 减退、带状皮疹和扇形虹膜 萎缩是鉴别线索,但CMV前葡萄膜炎 缺乏这些表现。硬币状KP(KP corrals)和线状KP是CMV角膜内皮炎 的特征性表现。阿昔洛韦或伐昔洛韦治疗无效也是积极怀疑CMV的依据。确诊必须进行房水 定量PCR检测,定性PCR可能出现假阳性,因此必须使用定量方法1) 。
CMV潜伏感染骨髓系前体细胞(单核细胞/巨噬细胞前体)。通过尚未完全阐明的机制,病毒在前眼部的巨噬细胞和树突状细胞内再激活,释放干扰素-γ和干扰素-β,导致前眼部炎症。其他部位的感染也可能诱导循环单核细胞中的CMV再激活。
可能诱发再激活的药物(有报道):
地塞米松滴眼液(局部免疫抑制导致再激活)
环孢素 滴眼液(免疫抑制作用)前列腺素相关药物(与疱疹病毒感染恶化相关)
其他风险因素:
高龄(CMV血清阳性率随年龄增长而升高)
糖尿病(细胞免疫下降)
全身免疫抑制状态(如器官移植后、HIV感染等)
角膜移植 后(免疫抑制滴眼液导致再激活)
目前尚无针对CMV的市售疫苗。维持全身免疫状态是一级预防的基础。
对有再激活风险的患者使用免疫抑制药物时,应考虑到CMV前葡萄膜炎 的可能性。
对于阿昔洛韦或伐昔洛韦无效的复发性高眼压 性葡萄膜炎 ,应积极怀疑CMV,并考虑由眼科专科医生进行前房 水PCR检查。
在使用前列腺素相关药物的患者中,应考虑到CMV再激活的可能性,并谨慎观察病程。
若怀疑感染性前葡萄膜炎 且满足以下任一条件,应考虑前房穿刺 1) :
复发性高眼压 性前葡萄膜炎
阿昔洛韦或伐昔洛韦无效的前葡萄膜炎
PSS样或FUS样的高眼压 性慢性葡萄膜炎
一项针对全球75名葡萄膜炎 专家的德尔菲调查显示,73.3%的专家对疑似病例始终进行前房穿刺 1) 。
检查方法 灵敏度/特异度 注意事项 定量RT-PCR(CMV-DNA) 敏感性71%(急性期) ≥10³ copies/mL具有诊断价值。定性PCR有假阳性风险,不采用 抗体指数(AI)检测 敏感性87%(慢性期) 眼内抗体合成的特异性分析。慢性期有用 定量PCR+AI联合 敏感性100% 两者联合可最大化诊断准确性 多重PCR(先进医疗) 多种病毒全面检测 有助于与HS V/VZV鉴别。被认定为先进医疗3)
SUN工作组将前房 水PCR阳性作为CMV前葡萄膜炎 研究分类的必要条件1) 。
鉴别诊断:
HS V/VZV前葡萄膜炎 (角膜 知觉减退、扇形虹膜 萎缩、带状疱疹皮疹,通过PCR确定病毒类型)Posner-Schlossman综合征(特发性,PCR阴性且排除CMV时)
Fuchs异色性虹膜睫状体炎 (风疹病毒相关,虹膜 异色,慢性病程,星状角膜 后沉着物)角膜移植术 后内皮排斥反应(角膜 后沉着物仅限于供体角膜 ,移植后时间)
Q
前房穿刺是可怕的检查吗?
A
前房穿刺 (房水 采集)是在门诊局部麻醉下进行的相对短时间的操作。这是确定感染性葡萄膜炎 病原病毒的重要检查,操作得当则并发症风险低。对于CMV前葡萄膜炎 的确诊是必不可少的步骤,73.3%的世界专家在疑似病例中始终进行该检查1) 。在没有确诊的情况下开始治疗,存在继续使用对CMV不敏感的阿昔洛韦类药物的风险。
CMV对阿昔洛韦、伐昔洛韦、喷昔洛韦不敏感 。一线药物是更昔洛韦或缬更昔洛韦。
局部治疗(一线)
药物 :更昔洛韦凝胶 0.15%
用法 :每日4次(滴眼)
优点 :无全身毒性。无需定期血液检查。
专家共识 :85%支持开始局部抗病毒治疗1)
70%选择0.15%更昔洛韦凝胶作为一线治疗1)
全身治疗(重症/迁延病例)
药物 :缬更昔洛韦(口服)
诱导剂量 :900mg每日两次,至少2周
维持剂量 :450mg每日两次(炎症消退后)
78%的专家选择口服缬更昔洛韦作为全身治疗1)
注意 :必须每2周监测全血细胞计数和血清肌酐
复发处理 :减量或停药后复发率高达80%。复发时从初始剂量重新开始,并更缓慢地逐渐减量(88%的专家支持)1) 。
类固醇 仅在抗病毒药物覆盖下使用 (71%支持)1) 。无抗病毒药物单独使用类固醇 有加重角膜内皮 细胞损伤的风险。
首选 :醋酸泼尼松龙滴眼液1%(71%选择)1) 初始给药 :每日4次,持续1-2周,然后根据临床反应逐渐减量维持时间 :84%的专家支持在最长12个月内逐渐减量1) 应避免的给药途径 :眼周和全身类固醇 (88%支持避免)1)
发作时眼压 可升至40 mmHg以上(有时60 mmHg以上),因此需要迅速进行眼压 管理。
首选 :β受体阻滞剂 滴眼液(79%的专家支持)1) 二线 :α受体激动剂或碳酸酐酶抑制剂 (滴眼或口服)原则上避免使用前列腺素相关药物 (担心疱疹感染恶化)1) 如果眼压 升高显著,也可加用口服碳酸酐酶抑制剂 。
如果药物控制眼压 不充分,可能需要青光眼 手术(如小梁切除术 )。若不处理,4年内超过25%的患者需要青光眼 手术。在炎症充分控制后,也可进行白内障 手术。
缬更昔洛韦有骨髓抑制和肾毒性的风险。全身给药期间,每2周监测全血细胞计数和血清肌酐。
减量或停药会导致高复发率(高达80%),因此应谨慎制定逐渐减量计划。
CMV对阿昔洛韦、伐昔洛韦不敏感;如果这些药物无效,应积极怀疑CMV感染。
类固醇 滴眼液只能在抗病毒药物覆盖下使用;单独长期使用有加重角膜内皮 细胞损伤的风险。
Q
阿昔洛韦对CMV前葡萄膜炎有效吗?
A
无效。CMV对阿昔洛韦、伐昔洛韦、喷昔洛韦不敏感,因此这些药物无效是CMV感染的重要征象。更昔洛韦(局部或全身)或缬更昔洛韦是一线药物;如果怀疑CMV前葡萄膜炎 ,需要更换抗病毒药物。
初次感染后,CMV潜伏在骨髓系前体细胞(单核细胞/巨噬细胞前体)中。病毒在前部巨噬细胞和树突状细胞中再激活,导致前段炎症。也有研究表明,其他部位的感染可能诱导循环单核细胞中CMV的再激活。再激活后,释放干扰素-γ和干扰素-β,启动炎症级联反应。
CMV直接感染角膜内皮 细胞,引起细胞损伤。这导致:
线状KP(线性角膜 沉淀物) :反映内皮细胞局部病毒感染和炎症的水平线状或地图状沉积物。硬币状KP(KP corrals) :炎症细胞在活化的内皮细胞周围呈环状聚集的特征性模式。内皮细胞密度进行性下降 :直接感染引起的细胞死亡与继发性炎症损伤叠加,导致内皮细胞数量随时间逐渐减少。角膜 失代偿角膜基质 水肿和混浊,可能需要角膜移植 。
若不治疗,内皮细胞密度持续进行性下降,最终有进展为大疱性角膜病变 的风险。
多种机制参与眼压 升高:
病毒性小梁网 炎 :CMV感染小梁网 细胞,增加房水 流出阻力。炎症细胞和碎片阻塞房角 :炎症期间流出通道一过性阻塞。周边虹膜前粘连 形成房角 前粘连。类固醇 滴眼液引起的眼压 升高眼压 升高。
在PSS型中,发作间期通常维持正常或略低的眼压 ,但随着反复发作,小梁网 发生不可逆损伤累积,导致慢性高眼压 和青光眼 性视野缺损 。
一名66岁免疫功能正常的女性,因复发性高眼压 性前葡萄膜炎 行前房穿刺 ,房水 CMV-DNA检测为25,675 copies/mL。局部使用更昔洛韦0.15%(每日4次)、口服伐昔洛韦1g(每日2次)联合局部类固醇 治疗后,炎症消退,眼压 得到控制,最终稳定在12 mmHg 2) 。
一项涉及21个国家100名国际葡萄膜炎 专家的两轮德尔菲调查中,75人(75%)完成了调查1) 。尽管CMV前葡萄膜炎 的诊断和治疗在许多领域难以达成共识,但达成了以下重要共识:
诊断 :接近共识认为73.3%的疑似病例应行前房穿刺 治疗 :85%同意开始局部抗病毒治疗;70%选择更昔洛韦凝胶0.15%长期管理 :84%支持在最长12个月内逐渐减少局部类固醇
然而,对于PCR阴性病例的治疗和诊断标准,国际共识仍未建立,需要进一步积累证据1) 。
诊断标准的国际统一 :研究标准(PCR必需)与临床标准(敏感性优先)之间的差异局部与全身治疗的比较 :口服缬更昔洛韦据报道有利于角膜内皮 细胞保护,但从局部到全身的逐步过渡可能增加复发风险长期预防治疗的优化 :克服停药后的高复发率(高达80%)角膜内皮 细胞保护策略角膜移植
Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2-global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye (Lond). 2024;38(1):68-75. doi:10.1038/s41433-023-02631-8. PMID:37419958; PMCI D:PMC10764804.
Romano J, Godinho G, Chaves J, Oliveira N, Sousa JP. Cytomegalovirus-Induced Hypertensive Anterior Uveitis: Diagnostic Challenge in an Immunocompetent Patient. Cureus. 2024;16(1):e52826.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-796.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。