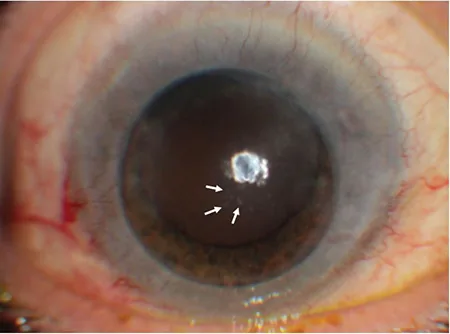
角膜所见
小至中等大小的非肉芽肿性KP呈硬币状或线状排列4)。好发于Arlt三角,但也可出现在其他部位。典型病例可见从角膜周边开始向中央进展的角膜水肿4)。不伴有角膜浸润或新生血管4)。随着时间的推移,硬币状区域形态崩解,难以与普通KP区分4)。因此并非诊断的必要条件。

巨细胞病毒(CMV)是一种属于疱疹病毒科的DNA病毒。巨细胞病毒角膜内皮炎是由该巨细胞病毒再激活引起角膜内皮细胞炎症的疾病4)。其特征为伴有角膜后沉着物(KPs)的角膜水肿和眼压升高。通常为单眼发病,也可发生于免疫功能正常者。
巨细胞病毒的血清阳性率在全球范围内很高,为45%至100%。初次感染后,病毒在小梁网和睫状体中建立潜伏感染。免疫功能正常者的大多数眼部症状是由潜伏病毒的再激活引起的。日本角膜内皮炎研究报道了109例病例。多见于中老年男性(平均年龄66.9岁,男性占80.2%),亚洲国家报道较多。
角膜内皮炎根据KPs的分布模式分为四型4):线状、扇形、盘状和弥漫性。在巨细胞病毒中,硬币状或线状KPs具有特征性4)。在日本角膜内皮炎研究中,70.6%的病例观察到硬币状KPs。
巨细胞病毒角膜内皮炎和巨细胞病毒前葡萄膜炎都是由巨细胞病毒再激活引起的疾病谱。角膜内皮炎主要表现为KPs和角膜水肿,而前葡萄膜炎主要表现为前房炎症。两者常合并存在,眼压升高是共同特征。已明确部分Posner-Schlossman综合征和Fuchs异色性虹膜睫状体炎由巨细胞病毒引起。一项国际德尔菲调查也一致认为单眼性和眼压升高是巨细胞病毒前段感染的特异性表现3)。
主要症状为单眼视力下降和畏光。角膜水肿形成水疱时可伴有眼痛和异物感。症状非特异性,难以与其他眼内炎症鉴别。特征为反复发作。仅使用类固醇滴眼液无法改善或仅暂时改善。
角膜所见
小至中等大小的非肉芽肿性KP呈硬币状或线状排列4)。好发于Arlt三角,但也可出现在其他部位。典型病例可见从角膜周边开始向中央进展的角膜水肿4)。不伴有角膜浸润或新生血管4)。随着时间的推移,硬币状区域形态崩解,难以与普通KP区分4)。因此并非诊断的必要条件。
前房和眼压所见
前房炎症较角膜所见轻微4)。眼压升高继发于小梁网炎,可能进展为继发性青光眼4)。虹膜后粘连罕见。可见角膜内皮细胞减少。进展时可导致不可逆的角膜内皮功能不全4)。
活体共聚焦显微镜(IVCM)可在角膜内皮表面观察到特征性所见。中央高反射区伴周围低反射晕环,呈“猫头鹰眼”样巨大内皮细胞。该所见对巨细胞病毒感染具有特异性,对监测治疗效果也有用。
巨细胞病毒的再激活是主要原因。病理机制涉及病毒感染和免疫反应两方面4)。使用培养细胞的研究证实,人巨细胞病毒可感染并在角膜内皮细胞和小梁网细胞中增殖4)。
风险因素包括角膜移植史和类固醇滴眼液引起的局部免疫抑制。亚洲国家,特别是日本和中国的报告较多,提示存在种族易感性。
通过房水PCR检测巨细胞病毒DNA是确诊所必需的4)。同时需确认HSV DNA和VZV DNA为阴性4)。在病程后期,病毒载量可能降至检测限以下4),因此建议在感染早期进行检测。实时PCR的拷贝数测定有助于评估治疗效果4)。
根据角膜内皮炎研究组的诊断标准,该病分为2型4)。巨细胞病毒DNA阳性且伴有硬币状病灶/线状KP的内皮炎为典型巨细胞病毒角膜内皮炎4)。伴有KP的局部角膜水肿,同时满足复发性前葡萄膜炎、高眼压、继发性青光眼、角膜内皮细胞减少中的两项,则为非典型巨细胞病毒角膜内皮炎4)。
| 鉴别疾病 | 鉴别要点 |
|---|---|
| HSV/VZV角膜内皮炎 | 通过房水PCR鉴别4) |
| 角膜移植术后排斥反应 | 对类固醇无反应时需怀疑4) |
| PSS | 部分与巨细胞病毒相关1) |
| HLA-B27前葡萄膜炎 | 角膜水肿不典型1) |
眼内炎症的初期表现通常仅用类固醇滴眼液治疗。由于类固醇可暂时改善炎症,因此难以诊断巨细胞病毒。单独使用类固醇会抑制局部免疫,可能加重病毒活动。实际上,有报道称一例患者作为HLA-B27阳性前葡萄膜炎接受甲氨蝶呤和类固醇治疗数年,最终通过房水PCR首次检测出巨细胞病毒1)。对于类固醇无效的单眼高眼压性前葡萄膜炎,应积极进行PCR检测1)。
局部治疗
一线治疗:0.15%更昔洛韦凝胶,每日3-5次3)
二线治疗:自配0.5-2%更昔洛韦滴眼液4)
类固醇:联合使用0.1%氟米龙滴眼液4)。77%的专家开始使用1%醋酸泼尼松龙每日4次,持续1-2周后逐渐减量3)。
全身治疗
一线治疗:缬更昔洛韦900mg每日两次(治疗剂量),逐渐减至900mg每日一次4)
维持治疗:缬更昔洛韦450mg每日1-2次,最长12个月3)
每年复发两次或以上:88%的专家推荐长期局部抗病毒治疗3)。
一项国际德尔菲调查(75名专家)结果显示,70%选择0.15%更昔洛韦凝胶作为局部治疗的一线药物3)。78%选择口服缬更昔洛韦作为全身治疗的一线药物3)。关于全身治疗的开始时机,33%主张常规联合使用,48%仅用于重症或难治性病例,意见存在分歧3)。
| 治疗阶段 | 方案 |
|---|---|
| 急性期(局部) | GCV 0.15%凝胶 每日3-5次3) |
| 急性期(全身) | VGCV 900mg 每日2次4) |
| 维持期(局部) | GCV 0.15%凝胶 每日2次3) |
| 维持期(全身) | VGCV 450mg 每日1-2次3) |
对于伴有眼压升高的病例,联合使用青光眼滴眼液4)。79%的专家选择β受体阻滞剂作为一线治疗3)。84%的专家支持在最长12个月内逐渐减量类固醇滴眼液3)。
自配更昔洛韦滴眼液是将静脉注射用更昔洛韦溶解于生理盐水中,在药剂科的洁净室等场所制备4)。由于易分解,建议在冷暗处保存并在1-2周内使用4)。
日本角膜内皮炎研究中,全身与局部联合治疗最为有效,但未达到统计学显著性差异。治疗后36%出现复发,5.8%对任何治疗均无反应。由于该病为慢性复发性疾病,在减药或停药后仍需定期随访4)。若发现KP增加或眼压升高,应恢复治疗4)。92%的专家认为临床监测足以评估治疗效果3)。
对于进展为不可逆性角膜水肿(大疱性角膜病变)的病例,进行DSAEK等角膜内皮移植术4)。由于移植后存在巨细胞病毒再激活的风险,抗病毒药物的维持治疗至关重要4)。
如果继发性青光眼的眼压控制不充分,应考虑青光眼手术。一名被误诊为HLA-B27前葡萄膜炎的61岁男性同时接受了白内障手术和小梁切除术1)。术中房水PCR检测到巨细胞病毒DNA高达3×10⁶拷贝/mL1)。开始使用缬更昔洛韦后1个月,视力恢复到20/20,角膜水肿完全消失1)。
全身使用缬更昔洛韦期间,存在肾功能障碍和血液异常(骨髓抑制、全血细胞减少)的风险。德尔菲调查中,87%的专家建议每年监测血清肌酐和血常规2至4次3)。如果有肾功能障碍病史,需要调整剂量并更频繁地监测。如果发生骨髓抑制或肾毒性,应停止全身用药。
巨细胞病毒在眼部的病理生理学被认为与HSV角膜内皮炎相似。潜伏的巨细胞病毒在小梁网和睫状体中形成储存库。定期再激活,少量病毒释放到前房。有学者提出前房相关免疫偏离(ACAID)可能参与巨细胞病毒角膜内皮炎的发病机制。
组织学上,其特征是伴有角膜内皮细胞丢失的轻度基质水肿。角膜基质中没有明显的炎症浸润。前房中的巨细胞病毒载量与前段炎症的严重程度之间存在显著相关性。前房细胞分级、眼压升高、角膜内皮细胞减少和复发频率与病毒载量相关。
LASIK术后巨细胞病毒角膜内皮炎中,角膜内皮功能障碍和眼压升高导致瓣层间积液。这种情况称为界面液综合征(IFS)2)。在IFS中,在瓣上使用Goldmann压平眼压计测量会显示假性低值,因此建议在瓣外的周边角膜测量2)。在一例35岁女性的报告中,她作为Posner-Schlossman综合征被随访了16年2)。LASIK术后9年,她出现IFS,房水PCR检测到巨细胞病毒DNA(26×10⁹拷贝/mL)2)。开始使用缬更昔洛韦后1周,IFS消失2)。因眼压控制不佳进行了小梁切除术2)。
在一项关于巨细胞病毒前眼部感染管理的国际德尔菲调查中,从诊断到治疗的许多项目未能达成共识3)。特别是全身抗病毒药物的给药标准和治疗持续时间,专家之间存在意见分歧3)。对于合并内皮炎的病例,荟萃分析推荐使用0.5-2%局部更昔洛韦每日6次以上持续4周,或缬更昔洛韦900-1800mg每日两次持续4周的方案3)。
治疗该疾病的最大挑战是没有保险覆盖的治疗药物4)。如果不进行适当的抗病毒治疗,可能会导致大疱性角膜病变或继发性青光眼引起的严重视力障碍4)。希望有安全性得到保证的治疗药物获得药事批准和保险覆盖4)。