角膜所見
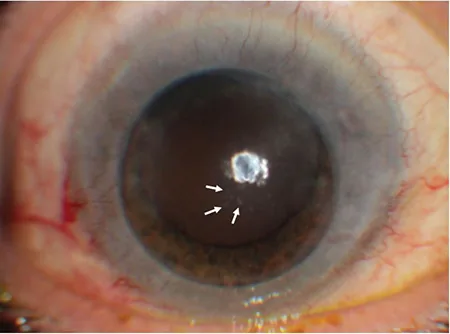
小至中等大小的非肉芽腫性KP呈硬幣狀或線狀排列4)。好發於Arlt三角,但也可出現在其他部位。典型病例可見從角膜周邊開始向中央進展的角膜水腫4)。不伴有角膜浸潤或新生血管4)。隨著時間推移,硬幣狀區域形態崩解,難以與普通KP區分4)。因此並非診斷的必要條件。

巨細胞病毒(CMV)是一種屬於皰疹病毒科的DNA病毒。巨細胞病毒角膜內皮炎是由該巨細胞病毒再活化引起角膜內皮細胞發炎的疾病4)。其特徵為伴有角膜後沉著物(KPs)的角膜水腫和眼壓升高。通常為單眼發病,也可發生於免疫功能正常者。
巨細胞病毒的血清陽性率在全球範圍內很高,為45%至100%。初次感染後,病毒在小樑網和睫狀體中建立潛伏感染。免疫功能正常者的大多數眼部症狀是由潛伏病毒的再活化引起的。日本角膜內皮炎研究報導了109例病例。多見於中老年男性(平均年齡66.9歲,男性佔80.2%),亞洲國家報導較多。
角膜內皮炎根據KPs的分佈模式分為四型4):線狀、扇形、盤狀和瀰漫性。在巨細胞病毒中,硬幣狀或線狀KPs具有特徵性4)。在日本角膜內皮炎研究中,70.6%的病例觀察到硬幣狀KPs。
巨細胞病毒角膜內皮炎和巨細胞病毒前葡萄膜炎都是由巨細胞病毒再活化引起的疾病譜。角膜內皮炎主要表現為KPs和角膜水腫,而前葡萄膜炎主要表現為前房炎症。兩者常合併存在,眼壓升高是共同特徵。已明確部分Posner-Schlossman症候群和Fuchs異色性虹膜睫狀體炎由巨細胞病毒引起。一項國際德爾菲調查也一致認為單眼性和眼壓升高是巨細胞病毒前段感染的特異性表現3)。
主要症狀為單眼視力下降和畏光。角膜水腫形成水泡時可伴有眼痛和異物感。症狀非特異性,難以與其他眼內炎症鑑別。特徵為反覆發作。僅使用類固醇眼藥水無法改善或僅暫時改善。
角膜所見
小至中等大小的非肉芽腫性KP呈硬幣狀或線狀排列4)。好發於Arlt三角,但也可出現在其他部位。典型病例可見從角膜周邊開始向中央進展的角膜水腫4)。不伴有角膜浸潤或新生血管4)。隨著時間推移,硬幣狀區域形態崩解,難以與普通KP區分4)。因此並非診斷的必要條件。
前房和眼壓所見
前房炎症較角膜所見輕微4)。眼壓升高繼發於小樑網炎,可能進展為繼發性青光眼4)。虹膜後粘連罕見。可見角膜內皮細胞減少。進展時可導致不可逆的角膜內皮功能不全4)。
活體共聚焦顯微鏡(IVCM)可在角膜內皮表面觀察到特徵性所見。中央高反射區伴周圍低反射暈環,呈「貓頭鷹眼」樣巨大內皮細胞。該所見對巨細胞病毒感染具有特異性,對監測治療效果也有用。
巨細胞病毒的再激活是主要原因。病理機制涉及病毒感染和免疫反應兩方面4)。使用培養細胞的研究證實,人巨細胞病毒可感染並在角膜內皮細胞和小樑網細胞中增殖4)。
風險因素包括角膜移植史和類固醇眼藥水引起的局部免疫抑制。亞洲國家,特別是日本和中國的報告較多,提示存在種族易感性。
透過前房水PCR檢測巨細胞病毒DNA是確定診斷的必要條件4)。同時需確認HSV DNA和VZV DNA為陰性4)。在病程後期,病毒量可能降至檢測極限以下4),因此建議在感染早期進行檢測。即時PCR的拷貝數測定有助於評估治療效果4)。
根據角膜內皮炎研究組的診斷標準,此病分為2型4)。巨細胞病毒DNA陽性且伴有硬幣狀病灶/線狀KP的內皮炎為典型巨細胞病毒角膜內皮炎4)。伴有KP的局部角膜水腫,同時滿足復發性前葡萄膜炎、高眼壓、續發性青光眼、角膜內皮細胞減少中的兩項,則為非典型巨細胞病毒角膜內皮炎4)。
| 鑑別疾病 | 鑑別要點 |
|---|---|
| HSV/VZV角膜內皮炎 | 透過前房水PCR鑑別4) |
| 角膜移植後排斥反應 | 對類固醇無反應時需懷疑4) |
| PSS | 部分與巨細胞病毒相關1) |
| HLA-B27前葡萄膜炎 | 角膜水腫不典型1) |
眼內炎症的初期表現通常僅用類固醇眼藥水治療。由於類固醇可暫時改善炎症,因此難以診斷巨細胞病毒。單獨使用類固醇會抑制局部免疫,可能加重病毒活動。實際上,有報導稱一例患者作為HLA-B27陽性前葡萄膜炎接受甲氨蝶呤和類固醇治療數年,最終通過房水PCR首次檢測出巨細胞病毒1)。對於類固醇無效的單眼高眼壓性前葡萄膜炎,應積極進行PCR檢測1)。
局部治療
第一線治療:0.15%更昔洛韋凝膠,每日3-5次3)
第二線治療:自配0.5-2%更昔洛韋眼藥水4)
類固醇:併用0.1%氟米龍眼藥水4)。77%的專家開始使用1%醋酸潑尼松龍每日4次,持續1-2週後逐漸減量3)。
全身治療
第一線治療:纈更昔洛韋900mg每日兩次(治療劑量),逐漸減至900mg每日一次4)
維持治療:纈更昔洛韋450mg每日1-2次,最長12個月3)
每年復發兩次或以上:88%的專家推薦長期局部抗病毒治療3)。
一項國際德爾菲調查(75名專家)結果顯示,70%選擇0.15%更昔洛韋凝膠作為局部治療的第一線藥物3)。78%選擇口服纈更昔洛韋作為全身治療的第一線藥物3)。關於全身治療的開始時機,33%主張常規合併使用,48%僅用於重症或難治性病例,意見存在分歧3)。
| 治療階段 | 方案 |
|---|---|
| 急性期(局部) | GCV 0.15%凝膠 每日3-5次3) |
| 急性期(全身) | VGCV 900mg 每日2次4) |
| 維持期(局部) | GCV 0.15%凝膠 每日2次3) |
| 維持期(全身) | VGCV 450mg 每日1-2次3) |
對於伴有眼壓升高的病例,併用青光眼眼藥水4)。79%的專家選擇β阻斷劑作為第一線治療3)。84%的專家支持在長達12個月內逐漸減量類固醇眼藥水3)。
自製ganciclovir眼藥水是將靜脈注射用ganciclovir溶解於生理食鹽水中,在藥劑科的無塵室等場所配製4)。由於容易分解,建議在冷暗處保存並在1-2週內使用4)。
日本角膜內皮炎研究中,全身與局部合併治療最為有效,但未達統計學顯著差異。治療後36%出現復發,5.8%對任何治療均無反應。由於該病為慢性復發性疾病,在減藥或停藥後仍需定期追蹤4)。若發現KP增加或眼壓升高,應恢復治療4)。92%的專家認為臨床監測足以評估治療效果3)。
對於進展為不可逆性角膜水腫(水疱性角膜病變)的病例,進行DSAEK等角膜內皮移植術4)。由於移植後存在巨細胞病毒再激活的風險,抗病毒藥物的維持治療至關重要4)。
如果續發性青光眼的眼壓控制不充分,應考慮青光眼手術。一名被誤診為HLA-B27前葡萄膜炎的61歲男性同時接受了白內障手術和小樑切除術1)。術中房水PCR檢測到巨細胞病毒DNA高達3×10⁶ copies/mL1)。開始使用纈更昔洛韋後1個月,視力恢復到20/20,角膜水腫完全消失1)。
全身使用纈更昔洛韋期間,存在腎功能障礙和血液異常(骨髓抑制、全血細胞減少)的風險。德爾菲調查中,87%的專家建議每年監測血清肌酐和血常規2至4次3)。如果有腎功能障礙病史,需要調整劑量並更頻繁地監測。如果發生骨髓抑制或腎毒性,應停止全身用藥。
巨細胞病毒在眼部的病理生理學被認為與HSV角膜內皮炎相似。潛伏的巨細胞病毒在小樑網和睫狀體中形成儲存庫。定期再激活,少量病毒釋放到前房。有學者提出前房相關免疫偏離(ACAID)可能參與巨細胞病毒角膜內皮炎的發病機制。
組織學上,其特徵是伴有角膜內皮細胞丟失的輕度基質水腫。角膜基質中沒有明顯的炎症浸潤。前房中的巨細胞病毒載量與前段炎症的嚴重程度之間存在顯著相關性。前房細胞分級、眼壓升高、角膜內皮細胞減少和復發頻率與病毒載量相關。
LASIK術後巨細胞病毒角膜內皮炎中,角膜內皮功能障礙和眼壓升高導致瓣層間積液。這種情況稱為界面液症候群(IFS)2)。在IFS中,在瓣上使用Goldmann壓平眼壓計測量會顯示假性低值,因此建議在瓣外的周邊角膜測量2)。在一例35歲女性的報告中,她作為Posner-Schlossman症候群被追蹤了16年2)。LASIK術後9年,她出現IFS,房水PCR檢測到巨細胞病毒DNA(26×10⁹ copies/mL)2)。開始使用纈更昔洛韋後1週,IFS消失2)。因眼壓控制不佳進行了小樑切除術2)。
在一項關於巨細胞病毒前眼部感染管理的國際德爾菲調查中,從診斷到治療的許多項目未能達成共識3)。特別是全身抗病毒藥物的給藥標準和治療持續時間,專家之間存在意見分歧3)。對於合併內皮炎的病例,薈萃分析推薦使用0.5-2%局部更昔洛韋每日6次以上持續4週,或纈更昔洛韋900-1800mg每日兩次持續4週的方案3)。
治療該疾病的最大挑戰是沒有保險給付的治療藥物4)。如果不進行適當的抗病毒治療,可能會導致水皰性角膜病變或續發性青光眼引起的嚴重視力障礙4)。希望有安全性得到保證的治療藥物獲得藥事核准和保險給付4)。