Fuchs异色性虹膜睫状体炎(FHI)是一种以虹膜 异色、慢性虹膜 睫状体 炎和白内障 三联征为特征的疾病。
好发于20~40岁,多为单眼,无性别差异。
日本人因虹膜 呈褐色,虹膜 异色不明显,弥漫性虹膜 萎缩是诊断的关键。
星状角膜 后沉着物(KP)弥漫分布于整个角膜内皮 面是其特点。
炎症轻微且慢性,对糖皮质激素滴眼液反应差,原则上进行观察。
与风疹病毒有关联,通过房水 PCR可进行鉴别诊断 8) 。
继发性青光眼 (10~59%)是最威胁视力 的并发症,且药物治疗耐药性高 2) 。 1906年,奥地利眼科医生Ernst Fuchs报告了38例表现为虹膜 异色、睫状体 炎和白内障 的病例。Fuchs异色性虹膜睫状体炎(FHI)也称为Fuchs葡萄膜炎 综合征(FUS)。它是一种以虹膜 异色、虹膜 睫状体 炎和白内障 三联征为特征的单眼葡萄膜炎 ,好发于20~40岁,无性别差异。
FHI 约占所有葡萄膜炎 的 2-11% 2) 。根据葡萄膜炎 诊疗指南的统计(3055 例),FHI 占 0.5%(15 例)3) 。患病率可能被低估,日本人因虹膜 呈褐色,虹膜 异色不明显,容易延误诊断 7) 。大部分为单眼发病,双眼发病仅约 10-13% 2) 。
FHI 本身若不发生继发性青光眼 ,则呈良性经过,多无需治疗。然而,继发性青光眼 是 FHI 中最威胁视力 的并发症,且随着随访时间延长,并发症发生率增加。
Q
为什么日本人难以诊断 FHI?
A
因为日本人虹膜 呈褐色,左右虹膜 颜色差异不明显。应注意的不是单纯的虹膜 异色,而是虹膜 轮和虹膜 纹理与健眼相比变得模糊,以及以小虹膜 轮为中心的弥漫性虹膜 萎缩。散瞳 前与对侧眼比较是诊断的关键。
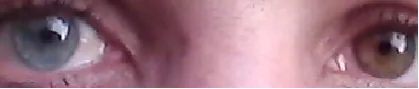
Fuchs 虹膜异色性虹膜睫状体炎的虹膜异色 Wikimedia Commons. Heterochromia iridis. License: CC BY-SA.
双眼虹膜 颜色差异(虹膜 异色)。患眼因虹膜 实质萎缩导致虹膜 色素减少,与对侧眼相比虹膜 颜色变浅。这是 FHI 三大主征之一的虹膜 异色表现。
与其他前葡萄膜炎 不同,FHI 患者无疼痛、充血 、畏光 。不少患者多年无症状直至就诊。
白内障 导致的视力 下降白内障 被发现。飞蚊症 玻璃体 为主的炎症碎屑引起的玻璃体混浊 所致。
虹膜异色(虹膜萎缩)
75-90% 的患者出现。通常颜色较浅的眼为患眼。日本人因虹膜 呈褐色,表现为弥漫性虹膜 萎缩。在未散瞳 状态下与对侧眼比较非常重要。
星状角膜后沉着物(KP)
白色、细小的星状角膜 后沉着物,弥漫分布于整个角膜内皮 。与其他葡萄膜炎 不同,它们均匀分布至角膜 上方。这是最具诊断特异性的表现。
虹膜睫状体炎和白内障
前房 炎症为慢性、轻度。白内障 进展比其他葡萄膜炎 更快。不发生虹膜后粘连 (最重要的鉴别点)。可能出现Koeppe/Busacca型虹膜 结节。
虹膜 异色2) 。通常颜色较浅的眼为患眼。也有报道称虹膜 前基质消失、深色色素上皮暴露的“反向异色”。虹膜 萎缩虹膜 萎缩,虹膜 隐窝消失,呈现光滑的基质结构(虫蚀样外观)。萎缩常先于虹膜 异色出现。在日本人和亚洲人中,由于虹膜 为褐色,虹膜 异色常不明显,因此关注虹膜 卷缩轮向瞳孔 侧(小虹膜 轮)的色调很重要。需在未散瞳 状态下与对侧眼比较。虹膜 结节瞳孔 缘)或Busacca结节(虹膜 基质)3) 。但不发生虹膜后粘连 。
星状KP :白色、细小的星状,通过纤维蛋白桥相互连接2) 。与普通葡萄膜炎 的KP集中在角膜 下方Arlt三角不同,FHI的KP弥漫分布于整个角膜内皮 。通常不出现黄斑 囊样水肿(CME )。房角 新生血管 房角镜检查 常可见跨越小梁网 的新生血管 2) 。前房穿刺 或房角 压迫可使这些脆弱血管破裂,导致对侧房角 出血(Amsler征)。
后囊下白内障 (PSC) :约占FHI患者晶状体 混浊的四分之三2) 。白内障 进展比其他葡萄膜炎 更快。Russell小体 :虹膜 表面可见的小而高折射率的晶体,是球状免疫球蛋白的聚集体2) 。脉络膜 视网膜 瘢痕
继发性青光眼 2) Amsler征 :前房穿刺 时从房角 出血。由于房角 新生血管 脆弱所致玻璃体混浊 玻璃体 手术
Q
如果有虹膜后粘连,就不是FHI吗?
A
正是如此。FHI原则上不发生虹膜后粘连 ,虹膜后粘连 的存在是反对FHI的重要发现。如果发现虹膜后粘连 ,需要鉴别其他疾病如结节病 、疱疹性虹膜炎 、CMV虹膜 睫状体 炎等。
FHI的确切病因仍不清楚,被认为是多因素所致。历史上曾提出许多假说,如变性疾病、弓形虫/HS V感染、免疫异常、血管异常(来自Amsler征)等,但目前多数已被否定。
HS V、基孔肯雅病毒前房 水中分离出病毒DNA/RNA,但仅限于病例报告水平交感神经功能不全假说 :假设虹膜 基质黑色素细胞神经支配减少的理论,但在1,746例中仅25例(1.4%)与霍纳综合征 相关,因此不支持弓形虫病 :脉络膜 视网膜 瘢痕的患病率高,但尚未证明与体液或细胞免疫有显著关联
近年来,与风疹病毒的关联作为最有力的假说受到关注。Mohamed & Zamir(2005)的综述指出,胎儿期或儿童期风疹感染后可能形成持续性眼内低度感染7) 。de Groot-Mijnes等人(2006)通过PCR在FHI患者的前房 水中检测到风疹病毒RNA(基因组),并通过Goldmann-Witmer系数确认了眼内抗体产生。64例欧洲病例中48例(75%)检测到针对RV的眼内抗体产生8) 。风疹疫苗普及地区FHI发病率下降的趋势也支持风疹参与假说。
在亚洲,CMV感染被报道为FHI样炎症。Chee & Jap(2008)将CMV阳性FHI样前葡萄膜炎 与CMV阴性FHI及Posner-Schlossman综合征进行比较,显示高眼压 和前房 细胞是共同的,但FHI表现(星状KP、虹膜 萎缩)与CMV阴性病例相似9) 。CMV前葡萄膜炎 国际工作组(TITAN 2024)强调,通过前房 水PCR鉴定CMV-DNA有助于鉴别4) 。
FHI相关继发性青光眼 的报告发生率范围很广,为10%至59%,长期随访中发生率更高2) 。葡萄膜炎 诊疗指南报告为10%至20%3) 。以下因素被认为会增加风险:
高龄
诊断前病程长
男性
基线时存在虹膜 结节
合并白内障
双眼病例2)
FHI的诊断基于临床发现的组合。没有确定的诊断测试。常参考La Hey等人(1994)提出的诊断标准10) 。只有在排除其他疾病后才能确诊。
眼前段炎症(单眼或明显不对称)
细小、白色、星状角膜 后沉着物弥漫分布于整个角膜内皮
虹膜 改变(异色、萎缩或结节)无虹膜后粘连
可能存在的房角 血管异常(新生血管 )
可合并白内障 和玻璃体混浊
不散瞳 下与对侧眼比较 :确认虹膜 萎缩所必需。散瞳 后萎缩变得不明显前房 水PCR眼压 时用于CMV鉴别 9) 荧光虹膜 造影 :评估虹膜 血管异常和Amsler征房角镜检查 新生血管
疾病 KP 虹膜后粘连 眼压 特征 FHI 星状/弥漫性 无 慢性升高(10–59%) 无症状/单眼 Posner-Schlossman综合征 少量/白色 无 发作性(40–70 mmHg)2) 反复/急性 CMV虹膜 睫状体 炎 少量 无 升高 CMV-PCR阳性 4) 结节病 羊脂状/肉芽肿性 有 正常至升高 双眼性、全身表现 疱疹性虹膜 睫状体 炎 少数 可能 升高 角膜感觉 减退、扇形萎缩
其他鉴别诊断如下:
VZV虹膜 睫状体 炎 :病程中常出现局灶性虹膜 萎缩和麻痹性瞳孔 散大,与FHI的弥漫性萎缩不同3) HS V虹膜 睫状体 炎虹膜 萎缩先天性霍纳综合征 :伴有虹膜 色素脱失Waardenburg综合征 :虹膜 异色伴内眦侧向移位和感音神经性耳聋ICE综合征 虹膜 萎缩,但以角膜水肿 、虹膜 角膜 粘连为特征弥漫性虹膜黑色素瘤 :表现为色素沉着型虹膜 异色激素性青光眼 :当FHI长期使用激素时,需与激素性青光眼 鉴别5)
Q
需要进行前房水检查(PCR)吗?
A
并非所有病例都必须,但在伴有高眼压 、治疗需要区分激素和抗病毒药物、或CMV与FHI鉴别困难时,前房 水PCR是有用的9) 。尤其在亚洲人中,CMV阳性FHI样炎症的报道较多,鉴别可能改变治疗策略。
FHI的前房 症状对激素滴眼液几乎无反应,长期使用会增加激素性白内障 和激素性青光眼 的风险。葡萄膜炎 诊疗指南原则上建议“不使用激素滴眼液,仅观察”3) 。由于不发生虹膜后粘连 ,也不需要散瞳药 。
FHI合并的白内障 与其他葡萄膜炎 相比手术效果良好。葡萄膜炎 诊疗指南明确指出“即使存在活动性炎症,白内障 手术也很少导致炎症加重”3) 。
超声乳化 吸除术+后房型IOL 植入术术中注意Amsler征(房角 出血),推荐低眼压 灌注和充分使用粘弹剂
术后虹膜 异色可能进展,因此术前需进行说明
如果可能需要进行继发性青光眼 的滤过手术 ,应通过角膜 切口进行白内障 手术,同时保留上方结膜 。
继发性青光眼 的患病率为10%至59%,其中73%对最大剂量药物治疗无反应,需要手术2) 。
药物 使用 注意事项 β受体阻滞剂 (如0.5%噻吗洛尔每日两次)一线用药2, 6) 抑制房水 生成 碳酸酐酶抑制剂 (如多佐胺 )二线用药2, 5) 滴眼或口服 α2受体激动剂(如0.1%溴莫尼定) 二线用药2) 抑制房水 生成并促进葡萄膜巩膜 流出 PGA制剂 谨慎使用 有炎症恶化及CME 风险2) 缩瞳药(如毛果芸香碱) 禁忌 2) 炎症恶化、睫状肌痉挛
当药物治疗无法充分控制眼压 时,需要手术治疗。日本青光眼 诊疗指南第5版推荐对葡萄膜炎继发性青光眼 进行小梁切除术 (联合抗代谢药 物)或引流管 植入术5) 。
包括FHI在内的葡萄膜炎 青光眼 的手术结果如下所示。
术式 对象 结果 MMC联合小梁切除术 (1年) 葡萄膜炎 青光眼 成功率58~90.9%2) MMC联合小梁切除术 (4年) 葡萄膜炎 性青光眼 成功率62.3%2) Baerveldt(2年) 葡萄膜炎 性青光眼 成功率91.7%2) Ahmed阀(2年) 葡萄膜炎 性青光眼 成功率68.4%2)
小梁切除术 (联合MMC)葡萄膜炎 眼由于结膜 下瘢痕化倾向,成功率容易降低。1年成功率58~90.9%,4年成功率62.3%2) 青光眼引流装置 (GDD)2) 。在结膜 瘢痕化的病例中尤其有用。GAT T青光眼 疗效有限(Yuksel Elgin 2025的4例均失败)1) 睫状体 光凝术 (二极管、Nd:YAG激光)房水 生成,但有加重炎症的风险。被视为视功能预后不良眼的最后手段2) 激光小梁成形术 (SLT /ALT)5, 6)
Q
FHI的炎症应该使用类固醇吗?
A
原则上不使用。FHI的轻度前房 反应对类固醇 滴眼液几乎没有反应,长期使用会增加类固醇 性白内障 和类固醇性青光眼 的风险。由于不发生虹膜后粘连 ,散瞳药 也不需要。葡萄膜炎 诊疗指南也指出“不应进行不必要的治疗”3) 。
胎儿期或儿童期感染风疹后,前房 内形成持续性低度感染的假说目前最为有力7, 8) 。前房 水中风疹病毒RNA的检测、通过Goldmann-Witmer系数证明眼内抗体产生,以及风疹疫苗普及地区FHI减少的趋势,这些证据正在积累中8) 。
以CD8+T细胞为主的慢性T细胞介导的炎症 诱发星状角膜 后沉着物、虹膜 萎缩和新生血管 对虹膜 黑色素细胞的持续免疫攻击导致色素脱失(虹膜 萎缩)
前房相关免疫偏离 (ACAID )的破坏促进慢性炎症的持续
FHI相关的继发性青光眼 为开角型,以下机制参与眼压 升高2) 。
小梁网 炎房水 流出通道6) 房角 新生血管 (虹膜红变 )前房积血 )后部小梁网 的不可逆瘢痕化 :GAT T等小梁切开术 效果不佳的原因1) Schlemm管塌陷 :房水 流出阻力持续增加不可逆的结构变化 :许多病例在炎症消退后青光眼 仍持续存在,表明不仅存在可逆的炎性阻塞,还发生了不可逆的小梁网 结构变化。
FHI通常不出现虹膜后粘连 、周边虹膜前粘连 (PAS )和瞳孔阻滞 ,因此闭角机制不常见,主要是开角型青光眼 中的小梁网 水平损伤5) 。典型的FHI青光眼 在炎症平息后仍持续存在,且对类固醇 无反应2) 。这有助于与类固醇性青光眼 鉴别。
房角镜检查 可见开放房角 和小梁网 上有新生血管 横跨2) 。虹膜 荧光血管造影可能显示虹膜 血管渗漏或缺血性改变。
作为参考,葡萄膜炎 相关的眼压 升高可能涉及以下机制2) :
炎性碎片在小梁网 积聚
小梁网 水肿房角 结节周边虹膜前粘连 (PAS )类固醇 药物新生血管 虹膜后粘连 引起的瞳孔阻滞
其中,FHI通常不涉及后粘连、PAS 和瞳孔阻滞 ;小梁网 炎和结构变化是眼压 升高的主要原因。
慢性低度炎症持续存在导致晶状体 上皮细胞变性,形成后囊下白内障 (PSC)。FHI患者中约四分之三的晶状体 混浊为后囊下型,且进展比其他类型葡萄膜炎 更快。即使不进行类固醇 治疗,白内障 也会进展,因此需要定期随访。
Yuksel Elgin & Hepokur(2025)报告了4例针对FUS相关青光眼 进行GAT T的病例。所有手术均未成功,平均6个月后,3例需要MMC联合小梁切除术 ,1例需要二极管激光睫状体 光凝术 1) 。FUS青光眼 的主要原因是后小梁网 区域的瘢痕化,提示GAT T可能无法获得足够的眼压 下降。
多重PCR技术的进步使得能够准确检测和区分前房 内的风疹病毒、CMV和HS V。在亚洲CMV前葡萄膜炎 中,正在研究抗病毒治疗(更昔洛韦滴眼液、缬更昔洛韦口服)的有效性4) 。
iStent 和Hydrus 等植入装置存在被炎性碎片堵塞的风险,但初步报告显示管成形术有令人鼓舞的结果。建立FHI青光眼 特有的MIGS 算法仍是一个挑战。
正在持续追踪风疹疫苗接种相关的FHI流行病学变化,有报告称年轻一代的FHI发病率呈下降趋势7) 。
明确FHI相关青光眼 中GDD与滤过手术 优劣的大规模研究
阐明风疹病毒和CMV的病因作用,并探讨抗病毒治疗的有效性
建立FHI特异性青光眼 治疗算法
Q
微创青光眼手术(MIGS)对FHI青光眼有效吗?
A
目前认为MIGS 对FHI青光眼 的疗效有限。一份4例GAT T的报告中,所有病例均未成功1) 。FHI青光眼 可能涉及后小梁网 区域的瘢痕化,仅行房角 手术可能无法获得足够效果。iStent 和Xen等植入装置存在因炎性碎屑堵塞的风险。
Yuksel Elgin C, Hepokur M. Highlighting the limited efficacy of gonioscopy-assisted transluminal trabeculectomy in Fuchs uveitis syndrome: a case series. BMC Ophthalmol. 2025;25(1):180.
Bodh SA, Kumar V, Raina UK, Ghosh B, Thakar M. Inflammatory glaucoma. Oman J Ophthalmol. 2011;4(1):3-9.
日本眼炎症学会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
Chee SP, Jap A, Engelen S, et al. CMV anterior uveitis: what we have learnt. The International Taskforce for Anterior segment Novel therapies (TITAN) report 2. Graefes Arch Clin Exp Ophthalmol. 2024;262(5):1415-1428.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma. 5th ed. Savona: PubliComm; 2020.
Mohamed Q, Zamir E. Update on Fuchs’ uveitis syndrome. Curr Opin Ophthalmol. 2005;16(6):356-363.
de Groot-Mijnes JDF, de Visser L, Rothova A, et al. Rubella virus is associated with Fuchs heterochromic iridocyclitis. Am J Ophthalmol. 2006;141(1):212-214.
Chee SP, Jap A. Presumed Fuchs heterochromic iridocyclitis and Posner-Schlossman syndrome: comparison of cytomegalovirus-positive and negative eyes. Am J Ophthalmol. 2008;146(6):883-889.
La Hey E, de Jong PTVM, Kijlstra A. Fuchs’ heterochromic cyclitis: review of the literature on the pathogenetic mechanisms. Br J Ophthalmol. 1994;78(4):307-312.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。