Dị sắc mống mắt (teo mống mắt)
Gặp ở 75-90% bệnh nhân. Thông thường, mắt có màu nhạt hơn là mắt bị bệnh. Ở người Nhật, do mống mắt màu nâu, biểu hiện như teo mống mắt lan tỏa. Điều quan trọng là so sánh với mắt kia mà không làm giãn đồng tử.

Năm 1906, bác sĩ nhãn khoa người Áo Ernst Fuchs đã báo cáo 38 trường hợp có dị sắc mống mắt, viêm thể mi và đục thủy tinh thể. Viêm mống mắt-thể mi dị sắc Fuchs (FHI) còn được gọi là hội chứng viêm màng bồ đào Fuchs (FUS). Đây là viêm màng bồ đào một bên với ba triệu chứng chính: dị sắc mống mắt, viêm mống mắt-thể mi và đục thủy tinh thể. Thường gặp ở độ tuổi 20-40, không khác biệt về giới.
FHI được ước tính chiếm 2-11% tổng số các trường hợp viêm màng bồ đào 2). Trong tổng hợp của hướng dẫn chẩn đoán và điều trị viêm màng bồ đào (3.055 ca), tỷ lệ này là 0,5% (15 ca) 3). Tỷ lệ hiện mắc có thể bị đánh giá thấp, và ở người Nhật, do mống mắt màu nâu, hiện tượng dị sắc mống mắt khó thấy hơn, dẫn đến chẩn đoán chậm trễ 7). Phần lớn là một bên, và hai bên chỉ chiếm khoảng 10-13% 2).
Bản thân FHI có diễn biến lành tính trừ khi phát triển thành glôcôm thứ phát, và thường không cần điều trị. Mặt khác, glôcôm thứ phát là biến chứng đe dọa thị lực nhất trong FHI, và thời gian theo dõi càng dài thì tỷ lệ biến chứng càng cao.
Vì người Nhật có mống mắt màu nâu, sự khác biệt về sắc thái mống mắt giữa hai mắt không rõ ràng. Thay vì dị sắc mống mắt đơn giản, cần chú ý rằng vòng mống mắt hoặc đường vân mống mắt trở nên mờ so với mắt lành, và xảy ra teo mống mắt lan tỏa quanh vòng nhỏ. So sánh với mắt kia trước khi làm giãn đồng tử là điểm mấu chốt của chẩn đoán.
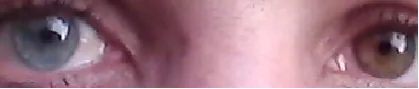
Khác với các viêm màng bồ đào trước khác, bệnh nhân FHI không có đau, đỏ mắt hoặc sợ ánh sáng. Không hiếm trường hợp không có triệu chứng trong nhiều năm cho đến khi đi khám.
Dị sắc mống mắt (teo mống mắt)
Gặp ở 75-90% bệnh nhân. Thông thường, mắt có màu nhạt hơn là mắt bị bệnh. Ở người Nhật, do mống mắt màu nâu, biểu hiện như teo mống mắt lan tỏa. Điều quan trọng là so sánh với mắt kia mà không làm giãn đồng tử.
Tủa giác mạc hình sao (lắng đọng sau giác mạc)
Phân bố lan tỏa trên toàn bộ mặt sau giác mạc dưới dạng các ngôi sao trắng mịn. Khác với các loại viêm màng bồ đào khác ở chỗ phân bố đều đến tận phần trên giác mạc. Đây là dấu hiệu đặc hiệu nhất để chẩn đoán.
Viêm mống mắt-thể mi · Đục thủy tinh thể
Viêm tiền phòng mạn tính và nhẹ. Đục thủy tinh thể tiến triển nhanh hơn so với các loại viêm màng bồ đào khác. Không xảy ra dính mống mắt sau (điểm phân biệt quan trọng nhất). Đôi khi có thể thấy các nốt mống mắt loại Koeppe/Busacca.
Nguyên nhân chính xác của FHI vẫn chưa được biết và được cho là đa yếu tố. Trong lịch sử, nhiều giả thuyết đã được đề xuất như thuyết bệnh thoái hóa, thuyết nhiễm Toxoplasma/HSV, thuyết bất thường miễn dịch, thuyết bất thường mạch máu (từ dấu hiệu Amsler), nhưng hầu hết hiện đã bị bác bỏ.
Trong những năm gần đây, mối liên quan với virus rubella là giả thuyết mạnh nhất. Trong bài tổng quan của Mohamed & Zamir (2005), đã đề xuất khả năng nhiễm trùng nội nhãn mức độ thấp dai dẳng sau nhiễm rubella ở thai nhi hoặc trẻ em7). de Groot-Mijnes và cộng sự (2006) đã phát hiện RNA virus rubella (bộ gen) bằng PCR trong thủy dịch của bệnh nhân FHI và xác nhận sản xuất kháng thể nội nhãn bằng hệ số Goldmann-Witmer. Ở 48 trong số 64 ca châu Âu (75%), đã tìm thấy sản xuất kháng thể nội nhãn chống lại RV8). Tỷ lệ mắc FHI giảm ở các khu vực tiêm chủng rubella rộng rãi cũng là bằng chứng cho thuyết liên quan đến rubella.
Ở châu Á, nhiễm CMV đã được báo cáo là viêm giống FHI. Chee & Jap (2008) đã so sánh viêm màng bồ đào trước giống FHI dương tính với CMV với FHI âm tính với CMV và hội chứng Posner-Schlossman, và cho thấy nhãn áp cao và tế bào tiền phòng là chung, nhưng các dấu hiệu FHI (tủa giác mạc hình sao, teo mống mắt) tương tự như các ca âm tính với CMV9). Lực lượng đặc nhiệm quốc tế về viêm màng bồ đào trước do CMV (TITAN 2024) nhấn mạnh rằng việc xác định DNA CMV bằng PCR thủy dịch rất hữu ích trong chẩn đoán phân biệt4).
Tần suất báo cáo glôcôm thứ phát liên quan đến FHI dao động từ 10–59%, và cao hơn khi theo dõi lâu dài 2). Hướng dẫn thực hành viêm màng bồ đào nêu là 10–20% 3). Các yếu tố sau đây được báo cáo làm tăng nguy cơ:
Chẩn đoán FHI dựa trên sự kết hợp các dấu hiệu lâm sàng. Không có xét nghiệm chẩn đoán xác định. Tiêu chuẩn chẩn đoán do La Hey và cộng sự (1994) đề xuất 10) được tham khảo. Chẩn đoán chỉ được đưa ra sau khi loại trừ các bệnh khác.
| Bệnh | Tủa giác mạc | Dính mống mắt sau | Nhãn áp | Đặc điểm |
|---|---|---|---|---|
| FHI | Hình sao/khuếch tán | Không | Tăng mãn tính (10-59%) | Không triệu chứng / một mắt |
| Hội chứng Posner-Schlossman | Ít / trắng | Không | Tăng kịch phát (40-70 mmHg) 2) | Tái phát / cấp tính |
| Viêm mống mắt-thể mi do CMV | Ít | Không | Tăng | CMV-PCR dương tính 4) |
| Sarcoidosis | Dạng mỡ / Dạng u hạt | Có | Bình thường đến tăng | Hai mắt / Triệu chứng toàn thân |
| Viêm mống mắt do Herpes | Ít | Có thể | Tăng | Giảm cảm giác giác mạc / Teo vùng |
Các bệnh cần phân biệt khác như sau:
Không bắt buộc trong mọi trường hợp, nhưng hữu ích trong trường hợp nhãn áp cao, khi cần phân biệt sử dụng steroid và thuốc kháng virus, hoặc khi khó phân biệt CMV và FHI9). Đặc biệt ở người châu Á, có nhiều báo cáo về viêm giống FHI dương tính với CMV, và chẩn đoán có thể thay đổi kế hoạch điều trị.
Triệu chứng tiền phòng trong FHI hầu như không đáp ứng với thuốc nhỏ steroid, và sử dụng kéo dài làm tăng nguy cơ đục thủy tinh thể do steroid và glôcôm do steroid. Hướng dẫn điều trị viêm màng bồ đào nêu nguyên tắc “theo dõi mà không dùng thuốc nhỏ steroid”3). Vì không xảy ra dính mống mắt sau, nên cũng không cần thuốc nhỏ giãn đồng tử.
Đục thủy tinh thể kèm FHI có kết quả phẫu thuật tốt hơn so với các loại viêm màng bồ đào khác. Hướng dẫn điều trị viêm màng bồ đào ghi rõ đây là “bệnh hiếm khi làm nặng thêm tình trạng viêm do phẫu thuật đục thủy tinh thể ngay cả khi có viêm hoạt động”3).
Tỷ lệ mắc glôcôm thứ phát dao động từ 10–59%, và 73% không đáp ứng với điều trị thuốc tối đa và cần phẫu thuật2).
| Thuốc | Sử dụng | Lưu ý |
|---|---|---|
| Thuốc chẹn beta (timolol 0,5% 2 lần/ngày, v.v.) | Lựa chọn đầu tiên2, 6) | Ức chế sản xuất thủy dịch |
| Thuốc ức chế carbonic anhydrase (dorzolamide, v.v.) | Lựa chọn thứ hai2, 5) | Nhỏ mắt / uống |
| Thuốc chủ vận alpha-2 (brimonidine 0,1%) | Lựa chọn thứ hai2) | Ức chế sản xuất thủy dịch + tăng cường dòng chảy qua màng bồ đào-củng mạc |
| Chế phẩm PGA | Thận trọng khi dùng | Nguy cơ viêm nặng hơn và phù hoàng điểm dạng nang 2) |
| Thuốc co đồng tử (ví dụ pilocarpin) | Chống chỉ định2) | Viêm nặng hơn và co thắt thể mi |
Khi kiểm soát nhãn áp bằng thuốc không đủ, cần can thiệp phẫu thuật. Hướng dẫn thực hành lâm sàng glôcôm Nhật Bản (phiên bản thứ 5) khuyến cáo phẫu thuật cắt bè (kết hợp thuốc kháng chuyển hóa) hoặc phẫu thuật đặt ống dẫn lưu cho glôcôm thứ phát do viêm màng bồ đào 5).
Dưới đây là kết quả phẫu thuật cho glôcôm do viêm màng bồ đào bao gồm FHI.
| Phương pháp phẫu thuật | Đối tượng | Kết quả |
|---|---|---|
| Cắt bè kết hợp MMC (1 năm) | Glôcôm do viêm màng bồ đào | Tỷ lệ thành công 58–90,9% 2) |
| Phẫu thuật cắt bè củng giác mạc kết hợp MMC (4 năm) | Glôcôm do viêm màng bồ đào | Tỷ lệ thành công 62,3%2) |
| Baerveldt (2 năm) | Glôcôm do viêm màng bồ đào | Tỷ lệ thành công 91,7%2) |
| Van Ahmed (2 năm) | Glôcôm do viêm màng bồ đào | Tỷ lệ thành công 68,4%2) |
Về nguyên tắc, không sử dụng. Phản ứng tiền phòng nhẹ trong FHI hầu như không đáp ứng với thuốc nhỏ steroid, và sử dụng kéo dài làm tăng nguy cơ đục thủy tinh thể do steroid và glôcôm do steroid. Vì không xảy ra dính mống mắt sau, nên cũng không cần thuốc giãn đồng tử. Hướng dẫn thực hành viêm màng bồ đào cũng nêu rõ “không điều trị quá mức cần thiết” 3).
Giả thuyết mạnh nhất là nhiễm rubella trong thời kỳ bào thai hoặc trẻ em dẫn đến nhiễm trùng dai dẳng mức độ thấp trong tiền phòng 7, 8). Các bằng chứng tích lũy bao gồm RNA virus rubella trong thủy dịch, chứng minh sản xuất kháng thể nội nhãn qua hệ số Goldmann-Witmer, và xu hướng giảm FHI ở các khu vực tiêm chủng rubella rộng rãi 8).
Glôcôm thứ phát liên quan đến FHI là loại góc mở, và các cơ chế sau đây góp phần làm tăng nhãn áp 2).
Trong FHI, dính mống mắt sau, dính mống mắt trước ngoại vi (PAS) và block đồng tử thường không xuất hiện, do đó cơ chế góc đóng không phổ biến; tổn thương ở mức bè củng mạc trong góc mở là chủ yếu 5). Điển hình, tăng nhãn áp trong FHI có xu hướng tồn tại ngay cả khi viêm đã lắng dịu và không đáp ứng với steroid 2). Điểm này giúp phân biệt với tăng nhãn áp do steroid.
Soi góc tiền phòng cho thấy góc mở và tân mạch băng qua bè củng mạc 2). Chụp mạch huỳnh quang mống mắt có thể cho thấy sự rò rỉ hoặc thay đổi thiếu máu ở mạch mống mắt.
Tham khảo, các cơ chế sau đây cũng có thể liên quan đến tăng nhãn áp kèm viêm màng bồ đào 2):
Trong số đó, dính mống mắt sau, PAS và block đồng tử thường không liên quan trong FHI; nguyên nhân chính gây tăng nhãn áp là viêm bè củng mạc và thay đổi cấu trúc.
Viêm mạn tính mức độ thấp kéo dài dẫn đến thoái hóa tế bào biểu mô thể thủy tinh và hình thành đục thủy tinh thể dưới bao sau (PSC). Khoảng ba phần tư các trường hợp đục thể thủy tinh ở bệnh nhân FHI là loại dưới bao sau, và tiến triển nhanh hơn so với các viêm màng bồ đào khác. Ngay cả khi không điều trị steroid, đục thủy tinh thể vẫn tiến triển, do đó cần theo dõi định kỳ.
Yuksel Elgin & Hepokur (2025) đã báo cáo 4 trường hợp GATT cho bệnh tăng nhãn áp liên quan đến FUS. Tất cả các ca phẫu thuật đều thất bại, và sau trung bình 6 tháng, 3 trường hợp cần phẫu thuật cắt bè củng mạc kết hợp MMC, 1 trường hợp cần quang đông thể mi bằng laser diode 1). Trong bệnh tăng nhãn áp FUS, sẹo ở vùng bè sau là nguyên nhân chính, cho thấy GATT có thể không đạt được hạ nhãn áp đầy đủ.
Với sự cải tiến của công nghệ PCR đa mồi, việc phân biệt chính xác virus rubella, CMV và HSV trong dịch tiền phòng đã trở nên khả thi. Trong viêm màng bồ đào trước do CMV ở châu Á, hiệu quả của điều trị kháng virus (nhỏ mắt ganciclovir, valganciclovir uống) đang được nghiên cứu 4).
Đối với các thiết bị cấy ghép như iStent và Hydrus, có lo ngại về tắc nghẽn do mảnh vụn viêm, nhưng kết quả ban đầu đầy hứa hẹn đã được báo cáo cho phẫu thuật tạo hình ống Schlemm. Việc thiết lập một thuật toán MIGS đặc hiệu cho bệnh tăng nhãn áp liên quan đến FHI vẫn là một thách thức.
Việc theo dõi liên tục những thay đổi dịch tễ học của FHI cùng với sự phổ biến của vắc-xin rubella đang được tiến hành, và xu hướng giảm tỷ lệ mắc FHI ở thế hệ trẻ đã được báo cáo 7).
Hiện tại, hiệu quả của MIGS đối với glôcôm FHI được coi là hạn chế. Trong báo cáo 4 trường hợp GATT, tất cả đều thất bại 1). Trong glôcôm FHI, có thể có sự tham gia của sẹo ở vùng bè sau, và phẫu thuật góc đơn thuần có thể không đủ hiệu quả. Đối với các thiết bị cấy ghép như iStent và Xen, có lo ngại về tắc nghẽn do mảnh vụn viêm.