前眼部所见

带状疱疹葡萄膜炎
1. 什么是带状疱疹葡萄膜炎?
Section titled “1. 什么是带状疱疹葡萄膜炎?”带状疱疹葡萄膜炎(Herpes Zoster Uveitis; HZU)是由水痘-带状疱疹病毒(VZV)再激活引起的前部或后部葡萄膜炎。前部葡萄膜炎(虹膜睫状体炎)是主要对象,后部葡萄膜炎(ARN、PORN)在别的疾病项目中详述。
VZV在儿童期患水痘后潜伏于后根神经节(脊髓后根神经节、三叉神经节=半月神经节)。再激活时沿三叉神经第一支(眼神经)引起眼部症状。伴有皮肤症状时称为眼带状疱疹(Herpes Zoster Ophthalmicus; HZO),无皮肤症状仅有眼炎症时称为无疹性带状疱疹(zoster sine herpete)。
流行病学:
- 前部葡萄膜炎发生在40%至60%的HZO病例中。
- 发病年龄通常在50岁以上,无性别差异。
- 疱疹性虹膜炎(HSV和VZV合计)占所有葡萄膜炎的3.6%至4.2%2)。
- 免疫功能低下者(HIV感染者或使用免疫抑制剂者)即使在年轻时期也更容易发病。有报道称,HIV感染者中43%的前部葡萄膜炎由VZV引起1)。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”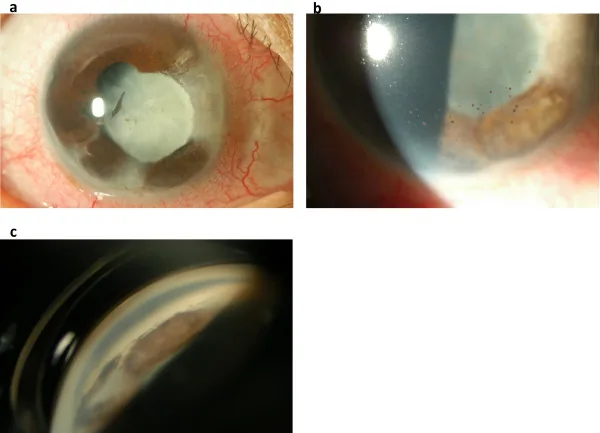
发病时表现为充血、眼痛和视物模糊。眼压显著升高时可伴有头痛和恶心。以后部病变为主时,会出现急剧的视力下降和飞蚊症。
前驱期表现为带状疱疹的皮肤感觉过敏和刺痛感,数天后沿三叉神经眼支出现皮节性皮疹。
后段表现
Hutchinson征: 鼻尖出现带状疱疹皮疹。作为眼内炎症的预测指标很重要。提示三叉神经鼻睫支受累。
可能发生。在“无疹性带状疱疹”中,眼内炎症发生而无皮疹。因此,即使没有皮肤症状,也应怀疑HZU,可能需要进行前房水PCR等检查。
3. 病因和危险因素
Section titled “3. 病因和危险因素”VZV是一种DNA病毒,其DNA分子量在疱疹病毒中最小(约80×10^6)。儿童期患水痘后,病毒潜伏于背根神经节(三叉神经节、半月神经节),随年龄增长或免疫功能下降而再激活。
再激活的危险因素:
- 年龄增长(尤其是60岁以后风险显著增加)
- 免疫抑制(HIV感染、使用免疫抑制剂、恶性肿瘤、化疗)
- HIV感染者(CD4 200~349/mm³的患者中,带状疱疹常为主要临床表现1))
- 精神和身体压力
- 直接外伤
50岁以下发生带状疱疹的病例,可能存在HIV感染等免疫低下疾病,建议积极进行HIV检测。据报道,HIV阳性患者中43%的前葡萄膜炎由VZV引起1),基础疾病的诊断和管理与眼科治疗同等重要。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”多数基于HZO的存在或病史进行临床诊断。伴有三叉神经第一支区域眼带状疱疹时,可进行临床诊断,但对于无皮疹的zoster sine herpete,需要通过PCR或抗体比率计算证明房水中存在VZV才能确诊2)。
| 检查 | 特征与注意事项 |
|---|---|
| 前房水PCR(VZV DNA) | 在诊断不确定或治疗无反应时进行。高灵敏度、高特异性。 |
| Goldmann-Witmer系数(Q值) | Q<1:无眼内感染 / 1≤Q<6:疑似眼内感染 / 6≤Q:眼内感染存在2)。注意发病10天内可能出现假阴性。 |
| 多重PCR(先进医疗) | 可全面检测多种疱疹病毒2)。 |
| 血清VZV抗体 | 由于普通人群携带率高,价值有限。 |
| HIV检测 | 对于50岁以下出现带状疱疹的患者,应积极进行。 |
对于VZV相关的后葡萄膜炎(疑似ARN或PORN),应在等待检查结果前开始经验性治疗。如果怀疑脑膜炎,应尽快进行脑MRI和腰椎穿刺。
与Fuchs异色性虹膜睫状体炎(FHI)的鉴别(重要):
VZV再激活引起的虹膜萎缩和虹膜异色可能类似FHI,导致误诊。排除FHI的关键表现包括玻璃体炎、细小星状角膜后沉着物、低房水闪辉值(激光闪辉细胞仪<20 ph/ms)、无后粘连、虹膜纹理差异等1)。缺乏这些表现则不支持FHI的诊断。
5. 标准治疗方法
Section titled “5. 标准治疗方法”联合使用抗病毒药物和足量类固醇滴眼液,进行瞳孔管理和眼压管理。抗病毒药物从眼膏开始,效果不佳时加用口服药物。病情常迁延反复,需要向患者说明治疗可能长期进行2)。
急性期(前葡萄膜炎)
Section titled “急性期(前葡萄膜炎)”全身抗病毒药物(10-14天):
| 药物 | 用法与用量 |
|---|---|
| 阿昔洛韦眼膏(3%) | 每日5次涂抹(局部) |
| 阿昔洛韦(口服) | 800mg 每日5次 |
| 伐昔洛韦(口服) | 1000mg(500mg×2片)每日3次 |
| 泛昔洛韦(口服) | 500mg 每日3次 |
处方示例(急性期):
- 阿昔洛韦眼膏(3%)每日5次涂眼
- 伐昔洛韦(维德思)500mg,6片,分3次口服
- 倍他米松滴眼液(0.1%)每日8次(根据炎症程度调整)
- 托吡卡胺滴眼液每日4次(瞳孔管理及预防后粘连)
- 拉坦前列素滴眼液每日1次(眼压升高时)
- 碳酸酐酶抑制剂+β受体阻滞剂复方滴眼液每日2次(眼压升高时)
醋酸泼尼松龙1%或倍他米松0.1%每日4~8次(根据炎症程度调整)。应缓慢减量,可能需要长期低剂量维持以防复发。全身使用类固醇存在争议,在免疫抑制状态下需谨慎。
积极使用房水生成抑制剂(β受体阻滞剂、碳酸酐酶抑制剂)。前列腺素相关药物原则上应避免使用,因其有VZV再激活风险。对于反复出现眼压升高发作的病例,可能需要联合使用多种降眼压药物。
后葡萄膜炎(ARN和PORN)
Section titled “后葡萄膜炎(ARN和PORN)”需要全身抗病毒药物静脉给药(住院管理)。更昔洛韦和膦甲酸钠的眼内生物利用度高于阿昔洛韦。有时需要进行玻璃体内抗病毒药物注射(玻璃体注射)2)。
疫苗并非完全预防,但可将发病率降低约50%。尤其推荐50岁以上的高风险人群接种。接种疫苗后若发生带状疱疹,早期开始抗病毒药物治疗非常重要。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”VZV潜伏感染后根神经节,再激活后通过三叉神经轴浆流在角膜、结膜形成病变,并波及眼内。
眼内机制:
- 小梁网炎:VZV感染细胞直接侵犯小梁网及炎症细胞聚集导致眼压升高。与睫状体分泌减少导致的眼压降低相反,这种模式是带状疱疹性高眼压的特征。
- 闭塞性血管炎(眼前段缺血):虹膜血管的炎性闭塞是扇形虹膜萎缩的主要机制。后睫状动脉的闭塞性血管炎导致虹膜部分缺血。扇形萎缩是VZV特有的表现,比HSV葡萄膜炎更显著。
- 神经周围侵犯:病毒侵入睫状神经导致虹膜括约肌功能障碍(麻痹性瞳孔散大)。虹膜括约肌的缺血性萎缩和神经病变是麻痹性瞳孔散大的基础。
急性视网膜坏死(ARN)中,从周边视网膜开始的坏死性视网膜炎进展为视神经炎、血管炎和视网膜脱离。PORN是免疫缺陷患者中VZV主要侵犯外层视网膜,坏死迅速扩大的病理状态,预后极差。
临床病例确认:
Papasavas等人(2021)报告了一例45岁HIV阳性患者(CD4 332/mm³),其VZV葡萄膜炎伴有虹膜异色,被误诊为FHI 1)。停用类固醇滴眼液10天后,出现羊脂状KP、后粘连和房水闪辉增加(20→51.4ph/ms),最终诊断为VZV葡萄膜炎。继续抗病毒药物和类固醇双重治疗后,在开始抗逆转录病毒治疗(ART)和CD4计数恢复后调整治疗。该病例表明LFP值是与FHI鉴别的重要客观指标。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”急性视网膜坏死的早期玻璃体手术
Section titled “急性视网膜坏死的早期玻璃体手术”一些作者认为,早期玻璃体手术(pars plana vitrectomy)联合玻璃体内抗病毒药物注射和激光光凝可降低后续视网膜脱离的发生率,但仍有争议。对于急性视网膜坏死后的视网膜脱离,需要行硅油填充的玻璃体手术,并需长期管理。
使用激光闪光光度计进行客观炎症评估
Section titled “使用激光闪光光度计进行客观炎症评估”除了通过裂隙灯检查进行定性炎症评估外,激光闪光光度计(LFP)对房水闪辉的定量化已被证明有助于HZU的客观监测1)。LFP值的变化用于评估治疗反应和鉴别诊断(FHI鉴别)。
8. 参考文献
Section titled “8. 参考文献”- Papasavvas I, Jeannin B, Herbort CP. When HIV immunodeficiency and heterochromia confuse the issue: recurrent zoster uveitis mistaken for Fuchs’ uveitis. J Ophthalmic Vis Res. 2021;16(2):295-299.
- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-796.
- Okunuki Y, Sakai J, Kezuka T, Goto H. A case of herpes zoster uveitis with severe hyphema. BMC Ophthalmol. 2014;14:74. PMID: 24885484.
