前眼部所見

帶狀疱疹葡萄膜炎
1. 什麼是帶狀疱疹葡萄膜炎?
Section titled “1. 什麼是帶狀疱疹葡萄膜炎?”帶狀疱疹葡萄膜炎(Herpes Zoster Uveitis; HZU)是由水痘-帶狀疱疹病毒(VZV)再活化引起的前部或後部葡萄膜炎。前部葡萄膜炎(虹膜睫狀體炎)是主要對象,後部葡萄膜炎(ARN、PORN)在別的疾病項目中詳述。
VZV在兒童期罹患水痘後潛伏於後根神經節(脊髓後根神經節、三叉神經節=半月神經節)。再活化時沿三叉神經第一支(眼神經)引起眼部症狀。伴有皮膚症狀時稱為眼帶狀疱疹(Herpes Zoster Ophthalmicus; HZO),無皮膚症狀僅有眼發炎時稱為無疹性帶狀疱疹(zoster sine herpete)。
流行病學:
- 前部葡萄膜炎發生在40%至60%的HZO病例中。
- 發病年齡通常在50歲以上,無性別差異。
- 疱疹性虹膜炎(HSV和VZV合計)佔所有葡萄膜炎的3.6%至4.2%2)。
- 免疫功能低下者(HIV感染者或使用免疫抑制劑者)即使在年輕時期也更容易發病。有報告指出,HIV感染者中43%的前部葡萄膜炎由VZV引起1)。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”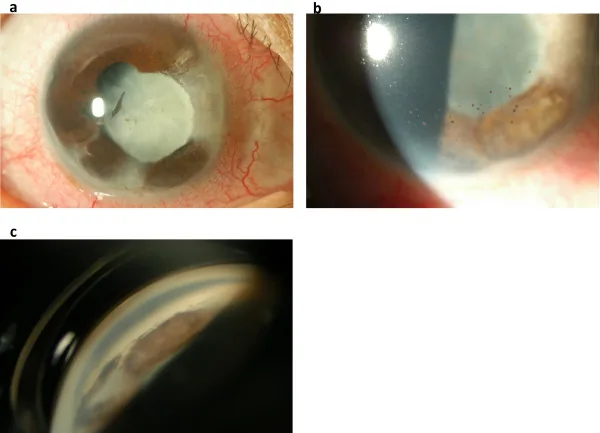
發病時表現為充血、眼痛和視物模糊。眼壓顯著升高時可伴有頭痛和噁心。以後部病變為主時,會出現急劇的視力下降和飛蚊症。
前驅期表現為帶狀疱疹的皮膚感覺過敏和刺痛感,數天後沿三叉神經眼神經枝出現皮節性皮疹。
後段表現
Hutchinson徵: 鼻尖出現帶狀皰疹皮疹。作為眼內發炎的預測指標很重要。提示三叉神經鼻睫枝受累。
可能發生。在「無疹性帶狀皰疹」中,眼內發炎發生而無皮疹。因此,即使沒有皮膚症狀,也應懷疑HZU,可能需要進行前房水PCR等檢查。
3. 病因和危險因素
Section titled “3. 病因和危險因素”VZV是一種DNA病毒,其DNA分子量在皰疹病毒中最小(約80×10^6)。兒童期患水痘後,病毒潛伏於背根神經節(三叉神經節、半月神經節),隨年齡增長或免疫功能下降而再活化。
再活化的危險因素:
- 年齡增長(尤其是60歲以後風險顯著增加)
- 免疫抑制(HIV感染、使用免疫抑制劑、惡性腫瘤、化療)
- HIV感染者(CD4 200~349/mm³的患者中,帶狀皰疹常為主要臨床表現1))
- 精神與身體壓力
- 直接外傷
50歲以下發生帶狀皰疹的病例,可能存在HIV感染等免疫低下疾病,建議積極進行HIV檢測。據報導,HIV陽性患者中43%的前葡萄膜炎由VZV引起1),基礎疾病的診斷和管理與眼科治療同等重要。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”多數基於HZO的存在或病史進行臨床診斷。伴有三叉神經第一支區域眼帶狀皰疹時,可進行臨床診斷,但對於無皮疹的zoster sine herpete,需要通過PCR或抗體比率計算證明房水中存在VZV才能確診2)。
| 檢查 | 特徵與注意事項 |
|---|---|
| 前房水PCR(VZV DNA) | 在診斷不確定或治療無反應時進行。高敏感度、高特異性。 |
| Goldmann-Witmer係數(Q值) | Q<1:無眼內感染 / 1≤Q<6:疑似眼內感染 / 6≤Q:眼內感染存在2)。注意發病10天內可能出現偽陰性。 |
| 多重PCR(先進醫療) | 可全面檢測多種皰疹病毒2)。 |
| 血清VZV抗體 | 由於一般族群帶原率高,價值有限。 |
| HIV檢測 | 對於50歲以下出現帶狀皰疹的患者,應積極進行。 |
對於VZV相關的後葡萄膜炎(疑似ARN或PORN),應在等待檢查結果前開始經驗性治療。如果懷疑腦膜炎,應盡快進行腦部MRI和腰椎穿刺。
與Fuchs異色性虹膜睫狀體炎(FHI)的鑑別(重要):
VZV再活化引起的虹膜萎縮和虹膜異色可能類似FHI,導致誤診。排除FHI的關鍵表現包括玻璃體炎、細小星狀角膜後沉積物、低房水閃輝值(雷射閃輝細胞儀<20 ph/ms)、無後粘連、虹膜紋理差異等1)。缺乏這些表現則不支持FHI的診斷。
5. 標準治療方法
Section titled “5. 標準治療方法”合併使用抗病毒藥物與足量類固醇眼藥水,進行瞳孔管理與眼壓管理。抗病毒藥物從眼藥膏開始,效果不足時加用口服藥物。病情常會拖延或反覆發作,需向患者說明治療可能長期進行2)。
急性期(前葡萄膜炎)
Section titled “急性期(前葡萄膜炎)”全身性抗病毒藥物(10-14天):
| 藥物 | 用法與劑量 |
|---|---|
| 阿昔洛韋眼藥膏(3%) | 每日5次塗抹(局部) |
| 阿昔洛韋(口服) | 800mg 每日5次 |
| 伐昔洛韋(口服) | 1000mg(500mg×2錠)每日3次 |
| 泛昔洛韋(口服) | 500mg 每日3次 |
處方範例(急性期):
- 阿昔洛韋眼藥膏(3%)每日5次塗抹
- 伐昔洛韋(Valtrex)500mg,6錠,分3次口服
- 倍他米松眼藥水(0.1%)每日8次(依發炎程度調整)
- 托吡卡胺眼藥水每日4次(瞳孔管理及預防後粘連)
- 拉坦前列素眼藥水每日1次(眼壓升高時)
- 碳酸酐酶抑制劑+β阻斷劑複方眼藥水每日2次(眼壓升高時)
醋酸潑尼松龍1%或倍他米松0.1%每日4~8次(依發炎程度調整)。應緩慢減量,可能需要長期低劑量維持以防復發。全身性類固醇的使用有爭議,在免疫抑制狀態下需謹慎。
積極使用房水生成抑制劑(β阻斷劑、碳酸酐酶抑制劑)。前列腺素相關藥物原則上應避免使用,因其有VZV再活化風險。對於反覆眼壓升高發作的病例,可能需要合併使用多種降眼壓藥物。
後葡萄膜炎(ARN和PORN)
Section titled “後葡萄膜炎(ARN和PORN)”需要全身抗病毒藥物靜脈給藥(住院管理)。更昔洛韋和膦甲酸鈉的眼內生物利用度高於阿昔洛韋。有時需要進行玻璃體內抗病毒藥物注射(玻璃體注射)2)。
疫苗並非完全預防,但可將發生率降低約50%。尤其推薦50歲以上的高風險族群接種。接種疫苗後若發生帶狀疱疹,早期開始抗病毒藥物治療非常重要。
6. 病理生理學·詳細發病機轉
Section titled “6. 病理生理學·詳細發病機轉”VZV潛伏感染後根神經節,再活化後經由三叉神經軸漿流在角膜、結膜形成病變,並波及眼內。
眼內機轉:
- 小樑網炎:VZV感染細胞直接侵犯小樑網及發炎細胞聚集導致眼壓升高。與睫狀體分泌減少導致的眼壓降低相反,此模式是帶狀疱疹性高眼壓的特徵。
- 閉塞性血管炎(眼前段缺血):虹膜血管的發炎性閉塞是扇形虹膜萎縮的主要機轉。後睫狀動脈的閉塞性血管炎導致虹膜部分缺血。扇形萎縮是VZV特有的表現,比HSV葡萄膜炎更顯著。
- 神經周圍侵犯:病毒侵入睫狀神經導致虹膜括約肌功能障礙(麻痺性瞳孔散大)。虹膜括約肌的缺血性萎縮和神經病變是麻痺性瞳孔散大的基礎。
急性視網膜壞死(ARN)中,從周邊視網膜開始的壞死性視網膜炎進展為視神經炎、血管炎和視網膜剝離。PORN是免疫缺陷患者中VZV主要侵犯外層視網膜,壞死迅速擴大的病理狀態,預後極差。
臨床病例確認:
Papasavas等人(2021)報告了一例45歲HIV陽性患者(CD4 332/mm³),其VZV葡萄膜炎伴有虹膜異色,被誤診為FHI 1)。停用類固醇眼藥水10天後,出現羊脂狀KP、後粘連和房水閃輝增加(20→51.4ph/ms),最終診斷為VZV葡萄膜炎。繼續抗病毒藥物和類固醇雙重治療後,在開始抗反轉錄病毒治療(ART)和CD4計數恢復後調整治療。該病例表明LFP值是與FHI鑑別的重要客觀指標。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”急性視網膜壞死的早期玻璃體手術
Section titled “急性視網膜壞死的早期玻璃體手術”一些作者認為,早期玻璃體手術(pars plana vitrectomy)合併玻璃體內抗病毒藥物注射和雷射光凝固可降低後續視網膜剝離的發生率,但仍有爭議。對於急性視網膜壞死後的視網膜剝離,需要進行矽油填充的玻璃體手術,並需長期管理。
使用雷射閃光光度計進行客觀發炎評估
Section titled “使用雷射閃光光度計進行客觀發炎評估”除了透過裂隙燈檢查進行定性發炎評估外,雷射閃光光度計(LFP)對房水閃輝的定量化已被證明有助於HZU的客觀監測1)。LFP值的變化用於評估治療反應和鑑別診斷(FHI鑑別)。
8. 參考文獻
Section titled “8. 參考文獻”- Papasavvas I, Jeannin B, Herbort CP. When HIV immunodeficiency and heterochromia confuse the issue: recurrent zoster uveitis mistaken for Fuchs’ uveitis. J Ophthalmic Vis Res. 2021;16(2):295-299.
- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-796.
- Okunuki Y, Sakai J, Kezuka T, Goto H. A case of herpes zoster uveitis with severe hyphema. BMC Ophthalmol. 2014;14:74. PMID: 24885484.
