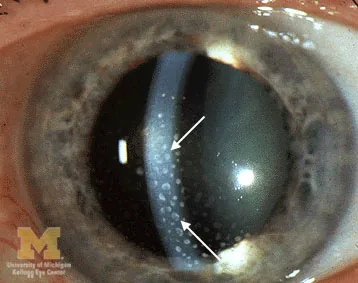
前部葡萄膜炎的特徵
羊脂狀KP:灰白色、大型,分佈於角膜下半部
虹膜結節:Koeppe結節(瞳孔緣)、Busacca結節(虹膜面)
隅角結節:相對特異的體徵。可導致帳篷狀周邊虹膜前粘連
虹膜後粘連:常見,若為全周性可形成虹膜膨隆

類肉瘤病是一種原因不明的全身性發炎性疾病,可在全身器官形成非乾酪性類上皮細胞肉芽腫。病理組織學特徵為由類上皮細胞和巨細胞組成的不伴壞死的肉芽腫病變,好發部位為肺、縱膈淋巴結、眼和皮膚,但也可能發生於心臟、腦、骨骼、腎臟、消化道等全身各處。
1878年,Jonathan Hutchinson爵士首次將其作為皮膚病報告。1909年,丹麥眼科醫生Heerfordt報告了以「葡萄膜炎、腮腺炎、發燒」為主要特徵的病例,這被稱為Heerfordt症候群9)。
類肉瘤病是葡萄膜炎的首要病因。2002年流行病學調查顯示,它佔所有葡萄膜炎的13.3%,2009年調查為10.7%(均居首位)1)。20%–50%的類肉瘤病患者出現眼部病變2),30%–40%以眼部症狀為首發表現。85%以上為雙眼發病2)。
發病年齡:男性在20多歲達到高峰,女性呈雙峰分佈,分別在20多歲和50–60多歲。女性多見(男女比1:1.8)1),50歲以上女性比例更高。
兒童類肉瘤病與成人病理不同3)。5歲及以下發病的「早發型(EOS)」相當於伴有NOD2基因突變(R334W, R334Q)的Blau症候群,以關節炎、皮膚炎和葡萄膜炎為三聯徵。8–15歲發病的「成人型」被認為是對環境抗原的過度免疫反應所致3)。
類肉瘤病是日本葡萄膜炎的首要病因,而在歐美和東南亞比例較低。推測與遺傳背景(HLA-DRB1等位基因)和環境因素差異有關,但確切原因尚未闡明1)。
眼部症狀因發炎部位和程度而異。最常見的是視力模糊,其次是飛蚊症(由玻璃體混濁引起)、視力下降、畏光、充血和眼痛。慢性型可能無症狀進展,導致診斷延遲2)。眼部症狀可能比全身症狀早出現數年。
:::caution 即使沒有自覺症狀也需注意 慢性病程的病例症狀往往不明顯。只有透過定期眼科檢查才能發現活動性發炎。 :::
前部葡萄膜炎的特徵
羊脂狀KP:灰白色、大型,分佈於角膜下半部
虹膜結節:Koeppe結節(瞳孔緣)、Busacca結節(虹膜面)
隅角結節:相對特異的體徵。可導致帳篷狀周邊虹膜前粘連
虹膜後粘連:常見,若為全周性可形成虹膜膨隆
後部葡萄膜炎的特徵
玻璃體混濁:雪球狀、串珠狀1)
視網膜靜脈周圍炎:節段性血管鞘「蠟淚樣變化」1)
脈絡膜肉芽腫:散在性黃橙色病變。大型病變可併發漿液性視網膜剝離
視神經乳頭肉芽腫:少於5%7)。也有巨動脈瘤的報告2)
淚腺肉芽腫導致淚腺腫脹,可引起乾燥性角結膜炎。還可出現結膜結節(多無症狀)、鞏膜炎(罕見、非壞死性)及眼瞼皮膚肉芽腫。也可能發生顏面神經麻痺等腦神經麻痺。
病因不明。一般認為,具有遺傳易感性的個體在接觸環境抗原(吸入性抗原、感染性物質)時,會誘發過度免疫反應。
已有報導痤瘡皮膚桿菌(原名痤瘡丙酸桿菌)的參與。結核分枝桿菌DNA和各種病毒的作用也被提出2)。已知遺傳易感性與HLA-DRB1相關1),家族性病例風險增加2)。
| 風險因素 | 內容 |
|---|---|
| 種族 | 非裔美國人較常見(約為白人的10倍),北歐人種也較多 |
| 性別 | 女性略多(男女比1:1.8) |
| 年齡 | 男性20多歲;女性20多歲和50~60多歲 |
| HLA | 與HLA-DRB1等位基因相關1) |
| 家族史 | 一等親中有類肉瘤病患者時風險增加2) |
在兒童早發型類肉瘤病(EOS)中,NOD2突變(R334W, R334Q)導致NF-κB訊號過度活化,並出現致病性Th17細胞3)。
:::tip 預防與日常生活 目前尚無確定的預防方法。為早期發現,若持續出現視力模糊或飛蚊症,應就診眼科。 :::
診斷原則是綜合判斷臨床表現、實驗室檢查和組織學發現。
:::caution 注意診斷前全身使用類固醇 全身使用類固醇會使病變縮小,導致組織切片結果偽陰性。除非緊急,否則在確診前應避免全身使用類固醇。 :::
確診(組織診斷組):2個或以上器官病變 + 病理顯示無乾酪樣壞死的肉芽腫
高度可能(臨床診斷組):2個或以上器官病變 + 2項或以上實驗室檢查陽性
6項中2項以上懷疑眼類肉瘤病,依診斷標準進行診斷。
參考眼病變:角膜乾燥症、上鞏膜炎/鞏膜炎、淚腺腫脹、顏面神經麻痺
確定(Definitive)
切片證實非乾酪性肉芽腫,並有相符的葡萄膜炎表現
推定(Presumed)
雙側肺門淋巴結腫大(BHL)+ 2個或以上眼內徵象
或,BHL以外的全身檢查異常2項以上 + 眼內徵象2項以上
疑似(Possible)
眼內徵象3項以上,BHL陰性但全身檢查所見2項以上
IWOS 7項眼內徵象2):(1)羊脂狀KP/虹膜結節,(2)隅角結節/帳篷狀周邊前粘連,(3)玻璃體雪球狀/串珠狀混濁,(4)視網膜血管周圍炎/血管周圍結節,(5)蠟樣/光凝斑樣病變,(6)視乳頭/脈絡膜肉芽腫,(7)雙眼性
| 檢查項目 | 特性/數值 |
|---|---|
| 血清ACE | 敏感度73%,特異度83%2)。注意:類固醇治療中或服用ACE抑制劑時可能出現偽陰性。 |
| 血清溶菌酶 | >8 mg/L:敏感度60%,特異度76%2) |
| 血清sIL-2R | 疾病活動性生物標誌物2) |
| 胸部X光/CT | BHL(約90%異常)。CT敏感度73%8) |
| ⁶⁷Ga-閃爍造影/FDG-PET | PET敏感度85.7%,特異度95.5%2, 8) |
| BAL CD4/CD8比值 | >3.5為陽性1, 2) |
| 結核菌素/IGRA陰性 | 排除結核所必需1) |
| 組織切片 | 確診的黃金標準。經支氣管(陽性率63~80%)5),也可取結膜、淋巴結、皮膚 |
不能。敏感性為73%,約四分之一患者顯示正常值。使用類固醇或ACE抑制劑時可能出現偽陰性。需要結合臨床表現、影像學和其他檢查綜合評估2)。
兩者均可表現為脈絡膜病變和淋巴結腫大。透過房水或玻璃體液中IL-10/IL-6比值(>1提示淋巴瘤)和FDG-PET攝取模式進行鑑別。確診需要組織切片5)。
曲安奈德(Kenacort-A®)40 mg(仿單標示外使用)1)。
全身給藥的適應症1):局部治療無效的嚴重前葡萄膜炎、嚴重玻璃體混濁、廣泛視網膜脈絡膜炎、視網膜血管炎、黃斑水腫、視神經盤水腫、肉芽腫
潑尼松龍 0.5–1.0 mg/kg/日,持續2–4週,然後每4–8週減量5–10 mg/日1)。總治療時間可能需要半年至1年以上1)。
減量方案範例:
| 劑量 | 持續時間 |
|---|---|
| 30毫克/日 | 2週 |
| 20毫克/日 | 1個月 |
| 15毫克/日 | 1個月 |
| 10毫克/日 | 1個月 |
| 7.5毫克/日 | 1個月 |
| 5毫克/日 | 1個月 |
| 5毫克/日(隔日) | 1個月 |
:::caution 長期使用類固醇的注意事項 注意骨質疏鬆、糖尿病、高血壓和感染風險。長期使用時應考慮併用胃黏膜保護劑和雙磷酸鹽類藥物。 :::
用於難治性病例及類固醇節省 1, 2)。
通常12~24個月後可停藥。重度復發者可能需要持續5年以上 2)。
阿達木單抗(復邁®):40 mg/2週皮下注射 2, 4)。獲准用於非感染性葡萄膜炎的抗TNF-α抗體。VISUAL I和VISUAL II試驗證實其抑制復發效果 4)。
英夫利西單抗(類克®):5 mg/kg靜脈輸注,每8週一次 1)。獲准用於貝西氏症難治性視網膜葡萄膜炎,結節病為適應症外使用。
依那西普療效較低 1)。使用生物製劑前必須進行結核和B型肝炎篩檢 4)。
白內障手術:在發炎消退期進行。若完全消退困難,則在相對穩定期口服類固醇輔助手術。若日後可能需要濾過手術,則保留上方結膜並選擇角膜切口。
續發性青光眼:逐步處理:降眼壓眼藥水(PG製劑、β阻斷劑、碳酸酐酶抑制劑、α2促進劑)→口服CAI→靜脈輸注D-甘露醇。小樑切開術對類固醇性青光眼尤其有效。若效果不佳,行小樑切除術。
視網膜光凝:針對阻塞性血管炎引起的無血管區進行。視網膜微動脈瘤行直接光凝。
玻璃體手術:適用於視網膜前膜、黃斑裂孔、玻璃體出血、類固醇抗性囊樣黃斑水腫。
輕度的眼前段炎症可以僅用眼藥水治療。但存在後眼部病變(囊樣黃斑水腫、廣泛性視網膜脈絡膜炎、視神經病變)時,需要後Tenon囊下注射或全身給藥。
約三分之二的病例呈良性自限性經過,許多病例無需全身使用類固醇即可獲得良好視力預後。部分病例慢性化,需要長期治療。以眼前段為中心的炎症預後良好,但後眼部反覆受累可導致視網膜變性和視神經萎縮,造成嚴重的視功能障礙。
肉芽腫形成由以下免疫級聯反應驅動2):
肉芽腫的組織學特徵:非乾酪性類上皮細胞和淋巴細胞的聚集。多核巨細胞內可見星狀體和舒曼小體。周圍出現環狀纖維化2)。
眼內主要病理改變:肉芽腫沉積於小樑網 → 房水流出受阻 → 繼發性青光眼6)。肉芽腫浸潤視網膜血管壁 → 靜脈周圍炎 → 蠟淚樣滲出物形成。炎症環境下VEGF產生增加 → 脈絡膜新生血管10)。
維生素D過量產生(巨噬細胞合成1,25(OH)₂D₃增加)可能導致高鈣尿症和高鈣血症2)。
在兒童早發型(NOD2突變)中,NF-κB信號過度激活和病理性Th17細胞的出現促進肉芽腫形成3)。
:::danger 關於研究階段的資訊 本節所述的治療方法與研究成果部分尚處於研究階段。在實際診療中,請與專科醫師協商後做出判斷。 :::
Faricimab在難治性囊樣黃斑水腫的應用12):VEGF+Ang-2雙重抑制劑。Lin 2025年報告,一名82歲女性類固醇抗性CME患者,兩次注射後雙眼BCVA改善(右眼20/200→20/50,左眼20/400→20/63),中心凹視網膜厚度也顯著改善(右眼562→371μm,左眼717→286μm)。這是全球首次將其應用於眼結節病的報告12)。
與免疫檢查點抑制劑的關聯11):Read 2025年報告,一名有重症眼結節病史的患者接受Pembrolizumab治療超過2年,未出現眼部復發。該病例報告提示在嚴密監測下安全使用的可能性。
結節病與惡性腫瘤的關聯(結節病-淋巴瘤症候群)5):免疫調節機制紊亂可能成為淋巴瘤發病的誘因,長期追蹤中需注意腫瘤的發生。
多模態影像學進展2):EDI-OCT將脈絡膜肉芽腫描繪為均質、低反射、邊界清晰的病變。OCTA(光學同調斷層掃描血管成像)可檢測脈絡膜微血管血流缺損。ICGA(靛青綠血管攝影)有助於檢測隱匿性脈絡膜肉芽腫和評估治療反應。
兒童結節病的長期預後3):52例兒童發病的成人型結節病(中位追蹤11.5年),50%在成年期仍維持活動性疾病。兒童期緩解的患者中19%在成年期復發。建議終身追蹤。
發炎性脈絡膜新生血管的新報告10):報告了一例14歲兒童病例,在使用Adalimumab的情況下,視乳頭周圍CNV仍進展,需要額外進行抗VEGF玻璃體內注射。