玻璃體出血是突發無痛性視力 下降的較常見原因,發生率約為每10萬人7例。
最常見的原因是增殖性糖尿病視網膜病變 、後玻璃體 剝離(伴視網膜裂孔 )和眼外傷,佔所有病例的59%~88.5%。
急性後玻璃體 剝離相關的玻璃體出血中,70%~95%伴有視網膜裂孔 或視網膜 斷裂,因此需要緊急眼底檢查 。
如果眼底無法窺見,應進行B模式超音波檢查,務必確認有無視網膜剝離 。
顱內壓增高(特發性顱內壓增高 症、蜘蛛膜下腔出血)可能是玻璃體出血的罕見原因。
治療以原發病治療為基礎,若出血不吸收或伴有視網膜剝離 ,則適用玻璃體 手術(玻璃體 基底部切斷術)。
根據糖尿病視網膜病變 診療指引,當全視網膜 光凝無法完成時,玻璃體出血是玻璃體 手術的適應症。6)
如果黃斑 功能得以保留,視力 預後良好;但如果合併視網膜剝離 並發展為增殖性玻璃體視網膜病變 ,則預後可能不良。
即使在初診時未發現視網膜剝離 的病例,在追蹤過程中也可能發生視網膜剝離 ,因此需要頻繁檢查。
玻璃體 是無血管的透明組織,因此鄰近組織的出血擴散到玻璃體 凝膠中,導致玻璃體出血的病理狀態。玻璃體出血是指出血進入玻璃體 腔,通過玻璃體 膜的裂口侵入凝膠內。也包括視網膜 前出血(位於內界膜 與神經纖維層之間,或內界膜 與後玻璃體 膜之間)擴散到玻璃體 腔的情況。
自發性玻璃體出血的發生率約為每年每10萬人7例,在台灣為每1萬人4.8例,因族群特徵、地理和其他因素而異。發病迅速,引起無痛性顯著視力 下降,因此不僅是眼科醫師,急診科也經常遇到。按病因頻率,增殖性糖尿病視網膜病變 最常見,其次是後玻璃體 剝離和眼外傷。12)
ICD-10編碼:H43.1
Q
玻璃體出血發生的頻率是多少?
A
據估計每年每10萬人中約有7例發生,是眼科中導致突然視力 下降的較常見疾病。發生率因病因和患者背景而異。
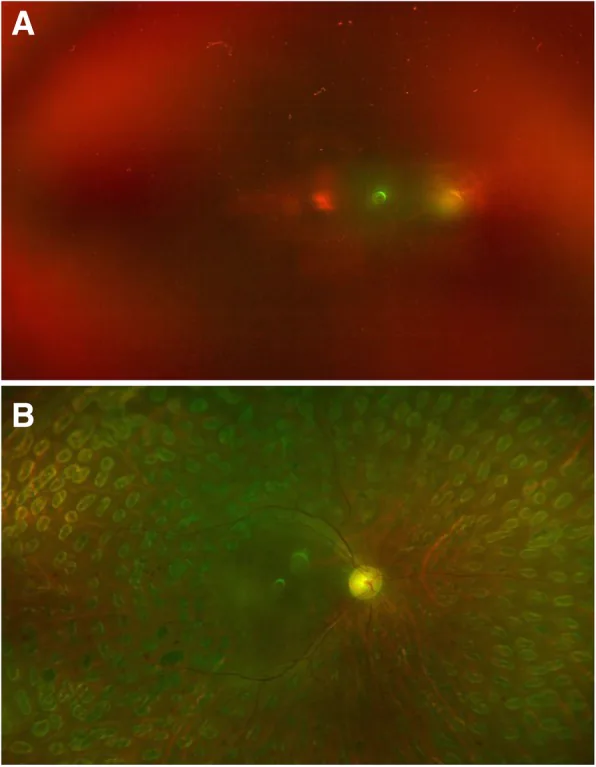
糖尿病性玻璃體出血的右眼 Hu X, et al. Reoperation following vitrectomy for diabetic vitreous hemorrhage with versus without preoperative intravitreal bevacizumab. BMC Ophthalmol. 2019. Figure 4. PM
CI D: PMC6743107. License: CC BY.
a 一名2型糖尿病女性的右眼,顯示玻璃體出血不伴
牽引性視網膜剝離 ,
視力 為手動;b 術前接受
貝伐珠單抗 玻璃體內注射 ,一週後行
玻璃體 手術和氣體填塞,6個月後
視力 改善至20/50。對應本文「2. 主要症狀和臨床所見」部分討論的玻璃體出血。
主要主訴為突然的無痛性視力 下降和視物模糊。
突然視力 下降/視物模糊 :根據出血量、部位和程度,從輕度到重度不等。表現為突然的視物模糊或視力 下降。飛蚊症 /「蜘蛛網」樣視覺飛蚊症 、陰影或「蜘蛛網」樣視覺。紅視症 :部分患者主訴視野發紅,即紅視症。早晨症狀加重 :由於夜間血液沉積在黃斑部 ,早晨症狀可能加重。
裂隙燈顯微鏡檢查 可識別前部玻璃體 中的紅血球、色素上皮細胞的存在以及前房 或玻璃體 中的發炎細胞。隨著時間推移,溶血進展,剩餘細胞變為白色。如果出血量少,紅色可能不明顯,可能需要與葡萄膜炎 鑑別。
玻璃體出血在數月內變為白色(機化),因此白色不一定意味著發炎。此外,分佈常不均勻,下方沉澱濃密,上方較薄,視網膜 可能透見。
新鮮出血 :呈紅色,有塊狀或羽毛狀反射。隨時間變為黃白色至灰白色,有時難以與陳舊性出血或玻璃體混濁 鑑別。陳舊性出血 :隨時間變為黃白色或灰白色。顏色可幫助估計出血後的時間。視網膜 前出血眼底檢查 特徵性地形成水平線(液平)。玻璃體 後界膜下腔出血(舟狀出血)呈特徵性的舟狀形態。虹膜紅變 新生血管 的嚴重病例。
Q
玻璃體出血會痛嗎?
A
通常,玻璃體出血本身無痛。突然的無痛性視力 下降或飛蚊症 是典型症狀。如果由外傷引起,可能伴有外傷性疼痛。
玻璃體出血的原因頻率因研究人群特徵而異。在原因不明的單眼玻璃體出血中,常見原因包括視網膜靜脈阻塞 導致的新生血管 破裂、後玻璃體 剝離、視網膜裂孔 和視網膜剝離 。
最常見的三種原因佔所有病例的59-88.5%。
增殖性糖尿病視網膜病變
新生血管 破裂視網膜 缺血導致VEGF等血管生成因子產生,引起脆弱的新生血管 增殖。正常的眼球運動、急性後玻璃體 剝離和纖維血管收縮引發出血。
頻率 :三大原因之首。控制不佳的糖尿病是高風險因素。
玻璃體後剝離
視網膜 血管破裂玻璃體 後剝離(PVD )患者出現玻璃體出血。
合併視網膜裂孔 :急性玻璃體 後剝離相關的玻璃體出血中,70%~95%伴有視網膜裂孔 或視網膜 斷裂。出血量與視網膜裂孔 的可能性之間有直接相關性。4)
眼外傷
閉合性與開放性眼外傷 :鈍挫傷導致眼球受壓,引起視網膜 血管破裂。開放性眼外傷 可發生眼內全層出血。
年齡特徵 :40歲以下患者的玻璃體出血常有外傷史。
視網膜靜脈阻塞 視網膜 小靜脈破裂。有時伴有新生血管 形成。視網膜血管炎 類肉瘤病 、貝西氏症 、Eales病等。增生性鐮狀細胞視網膜病變 視網膜 小動脈瘤Terson症候群 :與蜘蛛膜下腔出血相關的玻璃體出血。顱內壓升高壓迫並導致視網膜 小靜脈破裂。發生率佔蜘蛛膜下腔出血病例的3%~20%。新生血管 性年齡相關性黃斑部退化 (AMD )Valsalva視網膜病變 特發性顱內壓增高 (IIH )視乳頭水腫 ,急性顱內壓升高通過壓迫和破裂靜脈的途徑發生。血液疾病/凝血障礙 :白血病、血小板減少症等。對於白血病和葡萄膜炎 等疾病,在進行內科治療的同時等待玻璃體出血的吸收。早產兒視網膜病變 、玻璃體 動脈殘留、視網膜母細胞瘤 、von Hippel-Lindau病其他:X連鎖視網膜劈裂症 、家族性滲出性玻璃體視網膜病變
兒童與成人的病因分佈不同。主要病因包括Coats病 、早產兒視網膜病變 、眼外傷(包括嬰兒搖晃症候群)、血液疾病(白血病、血小板減少症)和視網膜母細胞瘤 。對於嬰幼兒雙眼玻璃體出血,需考慮虐待導致的搖晃症候群。
控制不良的糖尿病 (伴有增殖性視網膜 病變)高血壓 :可能破壞新形成的血栓,引發新的活動性出血。高齡 :隨年齡增長發生玻璃體 後剝離的風險。40歲以下 :外傷更易成為主要原因。抗凝血藥/抗血小板藥 :阿斯匹靈不會延緩糖尿病視網膜病變 的進展,也沒有明確證據顯示其會增加玻璃體出血風險。如果醫學上需要抗凝血治療,不建議為了促進玻璃體出血吸收而停藥。5)
適當控制糖尿病和高血壓對預防玻璃體出血很重要。
糖尿病患者應定期接受散瞳 眼底檢查 ,以便早期發現和治療進展性視網膜 病變。
在進行金屬敲擊/研磨、使用槍械、壁球等有眼外傷風險的活動時,請佩戴適當的防護眼鏡。
如果突然出現無痛性視力 下降或飛蚊症 ,請儘速至眼科就診。
玻璃體出血是一種現象,因此鑑別原因疾病非常重要。如果出血輕微且能觀察到眼底,則相對容易確定原因。
糖尿病、高血壓、鐮狀細胞疾病、外傷、過去視網膜 疾病或眼科手術史是診斷的重要線索。全身性疾病如高血壓、糖尿病的有無,以及對側眼的狀態,有時可以推測出血原因。
裂隙燈顯微鏡檢查 玻璃體 中的紅血球,檢查色素上皮細胞、發炎細胞的有無,以及虹膜紅變 。眼壓測量 與前房 角鏡檢查虹膜 和前房 角的新生血管 。散瞳 眼底檢查 玻璃體 腔內出血的形態和分佈,尋找視網膜裂孔 和視網膜剝離 。如果伴有急性後玻璃體 剝離,使用鞏膜 壓迫仔細檢查周邊視網膜 。超廣角掃描雷射檢眼鏡(SLO) :對於輕中度出血,超廣角眼底攝影 可以廣泛觀察周邊視網膜 的裂孔、新生血管 和缺血區域。對側眼檢查 :常能提供病因的線索。
當玻璃體出血導致眼底完全無法透見時,B型超音波檢查 是必需的。使用B型超音波評估出血的程度和範圍,並確認有無後玻璃體 剝離。如果玻璃體出血由年齡相關性黃斑部 病變引起,可能存在視網膜 下出血,因此也要注意黃斑 附近的視網膜 反射。
新鮮玻璃體出血顯示團塊狀或羽毛狀回聲,具有可動性。後玻璃體 剝離表現為膜狀回聲。與視神經 盤是否連續是鑑別視網膜剝離 的關鍵點。當出血聚集在後玻璃體 膜上時,有時難以與剝離的視網膜 區分。
在伴有PVD 的眼底遮蔽性玻璃體出血中,B型超音波檢測視網膜裂孔 的敏感性據報導為44-100%。10) 由於單獨超音波檢查可能出現偽陰性,因此出血消退後的詳細眼底檢查 很重要。
需要與玻璃體出血鑑別的主要疾病如下。
葡萄膜炎 玻璃體混濁 (發炎細胞、纖維蛋白)可能呈現類似出血的外觀。裂隙燈 顯微鏡下的細胞鑑定、KP的有無及全身症狀對鑑別很重要。眼內炎 視力 下降、眼痛 及前房 發炎症狀。必須確認感染風險病史。玻璃體 澱粉樣變性玻璃體 內白色至灰白色混濁。透過顏色、形態及病史鑑別。眼內腫瘤 :視網膜母細胞瘤 (兒童)、脈絡膜黑色素瘤 等可能引起玻璃體出血。B超 及MRI對腫瘤的識別很重要。星狀玻璃體變性 玻璃體 。自覺症狀少,與出血的鑑別相對容易。
螢光素眼底血管攝影 (FA )新生血管 的識別有用。OCT (光學同調斷層掃描 )玻璃體 剝離的評估及分期有用。OCT -A也用於檢測新生血管 。ERG (視網膜電圖 )視網膜 功能。尤其在原因不明或懷疑合併視網膜 疾病時進行。眼眶 CT掃描開放性眼外傷 時使用。也用於排除眼內異物 。血壓測量與臨床檢查(血液檢查) :用於評估糖尿病、鐮狀細胞疾病、白血病、血小板減少症及其他血液學異常。
以下為主要檢查的用途區分。
檢查 主要目的 適應症 B型超音波 排除視網膜剝離 ,確認玻璃體 後剝離 眼底無法透見時 FA 識別新生血管 輕中度出血 ERG 評估視網膜 功能 原因不明或疑似合併視網膜 疾病 眼眶 CT確認眼內異物 外傷病例
Q
當眼底看不見時,如何診斷?
A
B型超音波檢查 是必需的。透過評估出血引起的玻璃體 回音、有無後玻璃體 剝離以及與視神經 盤的連續性,與視網膜剝離 進行鑑別。即使眼底完全無法透見,間接檢眼鏡合併鞏膜 壓迫有時也能觀察到周邊視網膜 。
基本原則是盡可能迅速地治療原發疾病。
如果出血輕微,可繼續觀察等待自然吸收。血液每天約以1%的速度消失。
休息與頭位管理 :指示患者睡覺時保持頭部抬高。這樣血液會沉澱,改善視力 ,並能進行更完整的眼底檢查 。建議避免劇烈活動。原發疾病的管理 :患有糖尿病、高血壓等全身性疾病的患者,除了眼科密切追蹤外,還應同時接受內科醫師或內分泌專家的全身管理。對於白血病或葡萄膜炎 等疾病,在進行內科治療的同時等待玻璃體出血吸收。
如果新生血管 (如增殖性糖尿病視網膜病變 、視網膜靜脈阻塞 等)是原因且視野足夠,進行PRP 可使新生血管 消退,降低進一步出血的風險。隨機對照試驗顯示,全視網膜 光凝可將增殖性糖尿病視網膜病變 的嚴重視力 下降風險降低50%以上。8)
當無法獲得進行PRP 的視野時,用於使增殖性視網膜 病變的新生血管 消退。對於年齡相關性黃斑部 病變引起的玻璃體出血,通常適用玻璃體內注射 抗VEGF藥物 。
在一項針對增殖性糖尿病視網膜病變 伴玻璃體出血的隨機對照試驗中,比較玻璃體內注射 雷珠單抗 與生理食鹽水,16週時兩組玻璃體 手術率無差異。DRCR.net Protocol S的數據顯示,比較PRP 與玻璃體內注射 雷珠單抗 治療增殖性糖尿病視網膜病變 ,5年時玻璃體出血發生率相似(約50%)。5)
抗VEGF藥物 使用注意事項
抗VEGF藥物 注射可能導致新生血管 膜收縮,從而加重牽引性視網膜剝離 。需仔細考慮潛在風險和益處。如果術前給予抗VEGF藥物 而手術取消,可能會加重牽引性視網膜剝離 ,因此許多外科醫師會等待患者獲得內科手術許可後再給藥。
沒有確鑿證據顯示抗凝血藥確實會增加玻璃體出血的風險,大多數臨床醫師不建議為了促進玻璃體出血吸收而停用醫學上必要的抗凝血治療。
因為治療延遲可能導致永久性視網膜 損傷或因缺血引起的新生血管性青光眼 ,所以需要仔細考慮是繼續保守觀察還是進行手術治療。如果B超 顯示伴有視網膜剝離 ,應盡早手術以促進視網膜 復位。
以下情況適合進行玻璃體切除術 :5)
B型超音波確認的伴有視網膜剝離 或視網膜裂孔 的玻璃體出血
不吸收的玻璃體出血
伴有虹膜新生血管 的玻璃體出血(需要更早的手術介入)
伴有溶血性青光眼 或血影細胞性青光眼 的情況
多數眼內異物 病例
原因不明的濃密玻璃體出血(用於診斷和治療)
妨礙完成全視網膜 光凝的玻璃體出血6)
在糖尿病相關的增殖性視網膜 病變中,如果新的玻璃體出血在一個月內不消退,許多外科醫師會進行玻璃體切除術 。但對於有PRP 病史的已知增殖性糖尿病視網膜病變 患者,更長的觀察期(3-6個月)可能是合理的。術中可考慮使用眼內雷射(眼內光凝)或術前抗VEGF藥物 。
DRCR.net Protocol AB的初步結果比較了增殖性糖尿病視網膜病變 所致玻璃體出血患者的初始阿柏西普 治療組(100名)和初始玻璃體切除術 聯合雷射治療 組(105名)。在24週時,平均視力 評分無統計學差異,但手術組視力 恢復更快,阿柏西普 組約三分之一在追蹤期間需要玻璃體切除術 (手術組為8%)。5)
Q
玻璃體出血通常需要多長時間自行吸收?
A
紅血球每天約以1%的比例消失,完全吸收可能需要數個月。輕度病例可觀察等待自然吸收,但若不吸收或伴有視網膜剝離 ,則需進行玻璃體 手術。
Q
玻璃體出血的手術應在何時進行?
A
取決於原發疾病和出血程度。伴有視網膜剝離 時應儘早手術。在增殖性糖尿病視網膜病變 中,若新發玻璃體出血在1個月內未消退,則考慮玻璃體 手術。對於有PRP 病史的已知患者,觀察3-6個月也可能是合適的。1型糖尿病重度玻璃體出血時,更早的玻璃體 手術有利於視力 恢復。9) 即使玻璃體出血導致全視網膜 光凝無法完成,也適合玻璃體 手術。6)
玻璃體 是無血管的透明組織,因此鄰近組織出血進入玻璃體 凝膠會導致玻璃體出血。血液滲入玻璃體 腔主要由兩種基本機制引起。
急性後玻璃體 剝離(PVD ) :作為年齡相關性後玻璃體 剝離的併發症,約8%的患者出現玻璃體出血。玻璃體 從視網膜剝離 時,視網膜 血管破裂導致出血。急性後玻璃體 剝離相關的玻璃體出血中,70-95%伴有視網膜裂孔 或撕裂。出血量與視網膜裂孔 的可能性直接相關。4) 鈍挫傷(閉合性眼外傷) :眼球前後方向受壓導致赤道部向冠狀面方向膨出,玻璃體 向視網膜 產生內向牽拉力。尤其在年輕患者中,玻璃體 與視網膜 粘連緊密,這種牽拉力可導致視網膜離斷 、視網膜 血管破裂和玻璃體出血。開放性眼外傷 缺損 ,眼內各層均可出血,包括玻璃體出血。嬰兒搖晃症候群 :可引起眼內各層出血。Terson症候群 :顱內壓升高導致視網膜 小靜脈壓力升高並破裂。可見內界膜 下出血。Valsalva視網膜病變 視網膜 血管急性破裂,內界膜 下出血可波及玻璃體 腔。
當特發性顱內壓增高 (IIH )或蜘蛛膜下腔出血等導致顱內壓急劇升高時,視神經 鞘內的腦脊髓液壓力壓迫視網膜 中央靜脈和脈絡膜 視網膜 吻合血管。這導致靜脈淤滯,血液無法通過吻合通道排出,從而破裂,嚴重出血突破內界膜 進入玻璃體 。
Vosoughi和Micieli(2022)報告了一例32歲肥胖女性(BMI 54.9 kg/m²)的特發性顱內壓增高 病例,患者出現閃光和飛蚊症 ,無頭痛、搏動性耳鳴或暫時性視力 障礙,表現為玻璃體出血和視乳頭水腫 。腰椎穿刺開放壓為34 cmH₂O。口服乙醯唑胺 500 mg每日兩次,3個月後視乳頭水腫 改善,6個月後玻璃體出血和視力 完全恢復。3)
Hanai等人(2022)報告了一例12歲男孩,單側擴張性岩尖囊腫(PAC)和對側眼玻璃體出血繼發於顱內壓升高。腰椎穿刺開放壓為250 mmH₂O。給予乙醯唑胺 250 mg每日兩次,玻璃體出血和視乳頭水腫 逐漸消退。1)
釋放到玻璃體 腔內的血液迅速形成血塊,並以每天約1%的速度清除。紅血球通過小梁網 排出,或發生溶血和吞噬作用,或在玻璃體 內停留數月。玻璃體 內的免疫反應是獨特的,類似於低轉換型肉芽腫,沒有初始的多形核細胞反應。這種抑制的發炎反應減少對眼組織的損傷,並有助於維持視軸的透明性。
糖尿病視網膜病變 玻璃體 手術研究(DRVS)是一項里程碑式的研究,首次證明了早期玻璃體 手術對第1型糖尿病嚴重玻璃體出血的有效性。在2年分析中,早期玻璃體 手術組與觀察組相比,視力 恢復顯著更好。9) 這項研究以及小切口玻璃體 手術技術的發展,構成了當前玻璃體 手術適應症的基礎。
Tan等人(2010)進行了一項隨機對照試驗,比較早期玻璃體 手術與觀察對伴有視網膜裂孔 的玻璃體出血的效果。最終視力 無顯著差異,但早期手術組視網膜剝離 的發生率顯著低於觀察組。11) 這為疑似視網膜裂孔 引起的玻璃體出血的早期積極介入提供了證據。
Matsuo和Noda(2022)報告了一例60歲眼科醫生的病例,該醫生年度體檢無異常,但在接種第二劑和第三劑COVID-19 mRNA疫苗(BNT162b2,輝瑞-BioNTech)後約2.5個月分別反覆出現玻璃體出血。每次接種後,觀察到舒張壓在2-3個月內升高10-20 mmHg的趨勢,這與玻璃體出血的復發在時間上相關。雖然這是單例報告,不足以證明因果關係,但建議在COVID-19疫苗接種後出現復發性玻璃體出血和血壓升高的患者中確認接種史。2)
DRCR.net的Protocol AB是一項比較抗VEGF單藥治療與玻璃體 手術加雷射治療 增殖性糖尿病視網膜病變 所致玻璃體出血的隨機對照試驗,未來將累積關於長期視力 預後和手術轉化率的數據。
由於玻璃體出血涉及多種病因,預後取決於病因。一般來說,如果黃斑 功能得以保留,視力 預後良好。
在術前或術後併發視網膜剝離 的病例中,可能進展為增殖性玻璃體視網膜病變 ,預後不良,需注意。特別是當牽拉性變化慢性化或手術延遲時,增殖性玻璃體視網膜病變 的風險增加。
如果基礎疾病得到適當管理,可以降低再出血的風險。在糖尿病視網膜病變 中,通過全視網膜 光凝和抗VEGF治療使新生血管 消退對於預防再出血很重要。
Hanai K, Hashimoto M, Nakamura H. Unilateral expanding petrous apex cephalocele and contralateral vitreous hemorrhage in a young patient with intracranial hypertension. Am J Ophthalmol Case Rep. 2022;25:101368.
Matsuo T, Noda H. Temporal association of vitreous hemorrhage and hypertension after COVID-19 mRNA vaccines. Clin Case Rep. 2022;10:e06657.
Vosoughi AR, Micieli JA. Vitreous hemorrhage as the presenting sign of idiopathic intracranial hypertension. Case Rep Ophthalmol. 2022;13:905-909.
American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2019.
石田晋, 山下英俊, 白神史雄, ほか. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124:955-981.
American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
Diabetic Retinopathy Study Research Group. Photocoagulation treatment of proliferative diabetic retinopathy: clinical application of Diabetic Retinopathy Study (DRS ) findings, DRS report number 8. Ophthalmology. 1981;88:583-600.
Diabetic Retinopathy Vitrectomy Study Research Group. Early vitrectomy for severe vitreous hemorrhage in diabetic retinopathy: two-year results of a randomized trial (DRVS report 2). Arch Ophthalmol. 1985;103:1644-1652.
Sarrafizadeh R, Hassan TS, Ruby AJ, et al. Incidence of retinal detachment and visual outcome in eyes presenting with posterior vitreous separation and dense fundus-obscuring vitreous hemorrhage. Ophthalmology. 2001;108:2273-2278.
Tan HS , Mura M, Bijl HM. Early vitrectomy for vitreous hemorrhage associated with retinal tears. Am J Ophthalmol. 2010;150:529-533.
Spraul CW, Grossniklaus HE. Vitreous hemorrhage. Surv Ophthalmol. 1997;42:3-39.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。