เลือดออกในน้ำวุ้นตา เป็นสาเหตุที่พบได้บ่อยของการมองเห็น ลดลงอย่างฉับพลันโดยไม่เจ็บปวด เกิดขึ้นประมาณ 7 รายต่อประชากร 100,000 คน
สาเหตุที่พบบ่อยที่สุดคือ จอประสาทตาเสื่อมจากเบาหวาน ชนิดเพิ่มจำนวน การหลุดของน้ำวุ้นตา ส่วนหลัง (ร่วมกับจอประสาทตาฉีกขาด ) และการบาดเจ็บที่ตา ซึ่งคิดเป็น 59-88.5% ของทุกกรณี
70-95% ของเลือดออกในน้ำวุ้นตา ที่เกี่ยวข้องกับการหลุดของน้ำวุ้นตา ส่วนหลังเฉียบพลันจะมาพร้อมกับจอประสาทตาฉีกขาด หรือแตก ดังนั้นจึงจำเป็นต้องตรวจอวัยวะภายในตาอย่างเร่งด่วน
หากมองไม่เห็นอวัยวะภายในตา ควรทำอัลตราซาวนด์โหมด B เพื่อยืนยันว่ามีจอประสาทตาลอก หรือไม่
ความดันในกะโหลกศีรษะสูง (ความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ, เลือดออกใต้เยื่อหุ้มสมองชั้นกลาง) อาจเป็นสาเหตุที่พบได้ยากของเลือดออกในน้ำวุ้นตา
การรักษาหลักคือการรักษาโรคที่เป็นสาเหตุ หากเลือดไม่ถูกดูดซึมหรือมีจอประสาทตาลอก ร่วมด้วย ควรพิจารณาการผ่าตัดน้ำวุ้นตา (การตัดน้ำวุ้นตา )
ตามแนวทางการรักษาจอประสาทตาเสื่อมจากเบาหวาน การผ่าตัดน้ำวุ้นตา เป็นข้อบ่งชี้ในกรณีเลือดออกในน้ำวุ้นตา ที่ไม่สามารถทำการจี้แสงทั่วจอประสาทตา ได้สำเร็จ 6)
หากการทำงานของจุดรับภาพยังคงอยู่ การพยากรณ์โรคทางสายตาจะดี แต่หากมีจอประสาทตาลอก ร่วมด้วย อาจพัฒนาเป็นจอประสาทตา น้ำวุ้นตา งอกเกิน ซึ่งมีการพยากรณ์โรคไม่ดี
แม้ในกรณีที่ไม่มีจอประสาทตาลอก ในการตรวจครั้งแรก ก็อาจเกิดจอประสาทตาลอก ระหว่างการติดตามผล ดังนั้นจึงจำเป็นต้องตรวจอย่างสม่ำเสมอ
วุ้นตา เป็นเนื้อเยื่อโปร่งใสที่ไม่มีหลอดเลือด ดังนั้นเลือดออกจากเนื้อเยื่อข้างเคียงสามารถแพร่กระจายเข้าไปในเจลวุ้นตา ทำให้เกิดภาวะเลือดออกในวุ้นตา ภาวะเลือดออกในวุ้นตา คือภาวะที่เลือดเข้าไปในช่องวุ้นตา ผ่านรอยฉีกขาดของเยื่อวุ้นตา นอกจากนี้ยังรวมถึงเลือดออกก่อนจอประสาทตา (ระหว่างเยื่อจำกัดชั้นใน กับชั้นใยประสาท หรือระหว่างเยื่อจำกัดชั้นใน กับเยื่อวุ้นตา ส่วนหลัง) ที่กระจายเข้าไปในช่องวุ้นตา
อุบัติการณ์ของเลือดออกในวุ้นตา ที่เกิดขึ้นเองรายงานประมาณ 7 รายต่อประชากร 100,000 คนต่อปี และ 4.8 รายต่อ 10,000 คนในไต้หวัน ซึ่งแตกต่างกันไปตามลักษณะประชากร ภูมิศาสตร์ และปัจจัยอื่นๆ เนื่องจากเริ่มมีอาการอย่างรวดเร็วและทำให้การมองเห็น ลดลงอย่างมากโดยไม่เจ็บปวด จึงเป็นภาวะที่พบบ่อยไม่เฉพาะในจักษุแพทย์แต่ยังในแผนกฉุกเฉินด้วย ในแง่ของสาเหตุ จอประสาทตาเสื่อมจากเบาหวาน ชนิดเพิ่มจำนวนเป็นสาเหตุที่พบบ่อยที่สุด รองลงมาคือภาวะวุ้นตา หลุดออกจากจอประสาทตา ส่วนหลัง และการบาดเจ็บที่ตา 12)
รหัส ICD-10: H43.1
Q
เลือดออกในวุ้นตาเกิดขึ้นบ่อยแค่ไหน?
A
เกิดขึ้นประมาณ 7 รายต่อประชากร 100,000 คนต่อปี และเป็นสาเหตุที่พบได้ค่อนข้างบ่อยของการมองเห็น ลดลงอย่างเฉียบพลันในจักษุวิทยา อุบัติการณ์แตกต่างกันไปตามสาเหตุและประวัติผู้ป่วย
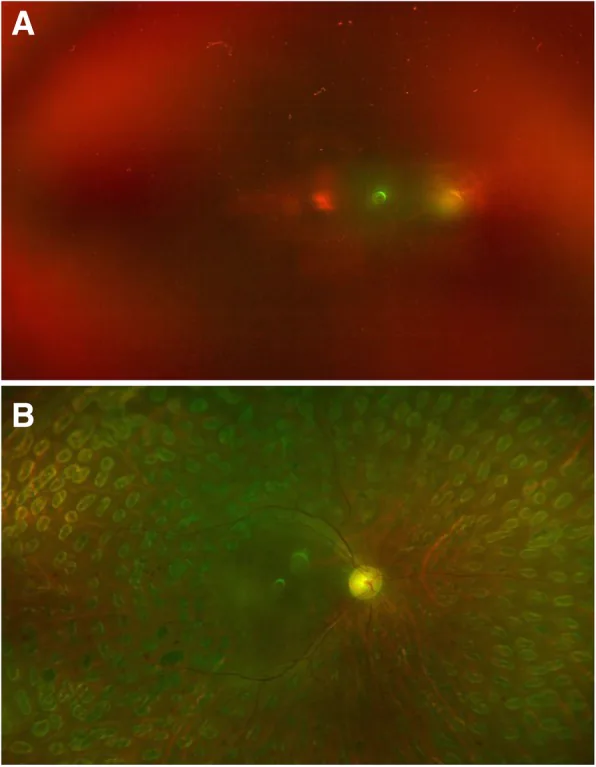
เลือดออกในวุ้นตาจากเบาหวานในตาขวา Hu X, et al. Reoperation following vitrectomy for diabetic vitreous hemorrhage with versus without preoperative intravitreal bevacizumab. BMC Ophthalmol. 2019. Figure 4. PM
CI D: PMC6743107. License: CC BY.
ก ตาขวาของหญิงที่เป็นเบาหวานชนิดที่ 2 แสดงเลือดออกในวุ้นตา โดยไม่มีจอประสาทตาลอก แบบดึงรั้ง และการมองเห็น นับนิ้ว ข เธอได้รับการฉีดยาเบวาซิซูแมบ เข้าในวุ้นตา ก่อนการผ่าตัด รับการผ่าตัดวุ้นตา และอัดแก๊สหนึ่งสัปดาห์ต่อมา และดีขึ้นเป็น 20/50 หลังจาก 6 เดือน สอดคล้องกับเลือดออกในวุ้นตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ข้อร้องเรียนหลักคือการมองเห็น ลดลงอย่างกะทันหันโดยไม่เจ็บปวดหรือตามัว
การมองเห็น ลดลงเฉียบพลันหรือตามัวการมองเห็น ลดลงจุดลอยหรือการมองเห็น คล้าย “ใยแมงมุม” : ผู้ป่วยอาจรายงานว่ามีจุดลอยใหม่ เงา หรือเห็นสิ่งที่คล้าย “ใยแมงมุม”การมองเห็น เป็นสีแดงอาการแย่ลงในตอนเช้า : อาการอาจแย่ลงในตอนเช้าเนื่องจากเลือดตกตะกอนบริเวณจอประสาทตา ส่วนกลางในเวลากลางคืน
ในการตรวจด้วยกล้องจุลทรรศน์ชีวภาพ (slit lamp) จะระบุเม็ดเลือดแดงในน้ำวุ้นตา ส่วนหน้า การมีอยู่ของเซลล์เยื่อบุผิวรงควัตถุ และการมีอยู่ของเซลล์อักเสบในช่องหน้าหรือน้ำวุ้นตา เมื่อเวลาผ่านไปและการแตกของเม็ดเลือดแดงดำเนินไป เซลล์ที่เหลือจะกลายเป็นสีขาว หากเลือดออกน้อย สีแดงอาจไม่เด่นชัด และอาจต้องแยกจากม่านตาอักเสบ
เนื่องจากเลือดออกในน้ำวุ้นตา จะกลายเป็นสีขาว (organization) ในช่วงหลายเดือน สีขาวจึงไม่ได้หมายถึงการอักเสบเสมอไป นอกจากนี้ การกระจายตัวมักไม่สม่ำเสมอ โดยตกตะกอนหนาแน่นด้านล่างและบางด้านบนจนมองเห็นจอประสาทตา ได้
เลือดออกสด : มีสีแดงและให้การสะท้อนแบบก้อนหรือขนนก เมื่อเวลาผ่านไป เปลี่ยนจากสีขาวเหลืองเป็นสีขาวเทา ทำให้บางครั้งแยกจากเลือดออกเก่าหรือความขุ่นในน้ำวุ้นตา ได้ยากเลือดออกเก่า : เปลี่ยนเป็นสีขาวเหลืองและสีขาวเทาตามเวลา สีสามารถประมาณระยะเวลาที่ผ่านไปหลังเลือดออกได้เลือดออกก่อนจอประสาทตา : ในการตรวจอวัยวะรับภาพ มีลักษณะเฉพาะคือการเกิดแนวระดับ (niveau) เลือดออกในช่องใต้เยื่อหุ้มน้ำวุ้นตา ส่วนหลัง (scaphoid hemorrhage) มีรูปร่างคล้ายเรือที่จำเพาะเส้นเลือดใหม่ที่ม่านตา : พบในกรณีรุนแรงที่มีเส้นเลือดใหม่
Q
เลือดออกในน้ำวุ้นตาเจ็บปวดหรือไม่?
A
โดยปกติ เลือดออกในน้ำวุ้นตา เองไม่ทำให้เกิดอาการปวด การมองเห็น ลดลงอย่างกะทันหันโดยไม่เจ็บและจุดลอยเป็นอาการทั่วไป หากเกิดจากการบาดเจ็บ อาจมีอาการปวดจากการบาดเจ็บ
ความถี่ของสาเหตุเลือดออกในน้ำวุ้นตา แตกต่างกันไปตามลักษณะของประชากรที่ศึกษา ในเลือดออกในน้ำวุ้นตา ข้างเดียวโดยไม่ทราบสาเหตุ มักเกิดจากการแตกของเส้นเลือดใหม่จากหลอดเลือดดำจอประสาทตาอุดตัน จอประสาทตา หลุดลอกส่วนหลัง จอประสาทตาฉีกขาด หรือจอประสาทตาลอก
สามสาเหตุที่พบบ่อยที่สุดมีดังนี้ คิดเป็น 59-88.5% ของทุกกรณี
จอประสาทตาเสื่อมจากเบาหวานชนิด proliferative
การแตกของเส้นเลือดใหม่ : จอประสาทตา ขาดเลือดทำให้เกิดปัจจัยสร้างเส้นเลือด เช่น VEGF และเส้นเลือดใหม่ที่เปราะบางเจริญเติบโต การเคลื่อนไหวตาปกติ จอประสาทตา หลุดลอกส่วนหลังเฉียบพลัน และการหดรัดตัวของพังผืดและเส้นเลือดทำให้เกิดเลือดออก
ความถี่ : สาเหตุอันดับหนึ่งในสามสาเหตุ เบาหวานที่ควบคุมไม่ดีมีความเสี่ยงสูง
ภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง
การแตกของหลอดเลือดจอประสาทตา : ผู้ป่วยภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) ประมาณ 8% มีเลือดออกในวุ้นตา
ร่วมกับจอประสาทตาฉีกขาด : 70-95% ของเลือดออกในวุ้นตา ที่เกี่ยวข้องกับภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง เฉียบพลันมีจอประสาทตาฉีกขาด หรือแตกขาดร่วมด้วย มีความสัมพันธ์โดยตรงระหว่างปริมาณเลือดออกและโอกาสเกิดจอประสาทตาฉีกขาด 4)
การบาดเจ็บที่ตา
การบาดเจ็บที่ตาแบบปิดและเปิด : การกดทับลูกตาจากการบาดเจ็บแบบทื่ออาจทำให้หลอดเลือดจอประสาทตา แตกได้ ในการบาดเจ็บแบบทะลุ อาจมีเลือดออกในทุกชั้นของตา
ลักษณะตามอายุ : เลือดออกในวุ้นตา ในผู้ป่วยอายุต่ำกว่า 40 ปี มักสัมพันธ์กับประวัติการบาดเจ็บ
หลอดเลือดดำจอประสาทตาอุดตัน จอประสาทตา ขนาดเล็กที่อุดตัน อาจมีเส้นเลือดใหม่ร่วมด้วยหลอดเลือดจอประสาทตาอักเสบ ซาร์คอยโดซิส โรคเบห์เซ็ต โรคอีลส์ จอประสาทตา จากโรคเม็ดเลือดแดงรูปเคียว ชนิดเพิ่มจำนวนโป่งพองของหลอดเลือดแดงเล็กจอประสาทตา กลุ่มอาการเทอร์สัน วุ้นตา ที่เกี่ยวข้องกับเลือดออกใต้เยื่อหุ้มสมองชั้นกลาง เกิดจากความดันในกะโหลกศีรษะสูงขึ้นกดทับและทำให้หลอดเลือดดำจอประสาทตา ขนาดเล็กแตก พบได้ 3-20% ของผู้ป่วยเลือดออกใต้เยื่อหุ้มสมองชั้นกลางจอประสาทตา เสื่อมตามอายุ (AMD ) ที่มีเส้นเลือดใหม่จอประสาทตา จากการเบ่ง (Valsalva retinopathy)ภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ (IIH ) : สาเหตุที่พบได้น้อยแต่สำคัญ เกิดร่วมกับภาวะปุ่มประสาทตาบวม โดยความดันในกะโหลกศีรษะสูงเฉียบพลันทำให้เกิดการกดทับและแตกของหลอดเลือดดำโรคเลือด / ความผิดปกติของการแข็งตัวของเลือด : เช่น มะเร็งเม็ดเลือดขาว เกล็ดเลือดต่ำ ในโรคเช่นมะเร็งเม็ดเลือดขาวและม่านตาอักเสบ ให้รอการดูดซึมเลือดออกในวุ้นตา พร้อมกับการรักษาทางอายุรกรรมจอประสาทตา ในทารกคลอดก่อนกำหนด / การคงอยู่ของหลอดเลือดแดงไฮยาลอยด์ / เรติโนบลาสโตมา / โรคฟอน ฮิปเพล-ลินเดาอื่นๆ: จอประสาทตาฉีกขาด ที่สัมพันธ์กับโครโมโซม X / โรควุ้นตา จอประสาทตา อักเสบชนิดมีสารคัดหลั่งในครอบครัว
ในเด็ก การกระจายของสาเหตุแตกต่างจากผู้ใหญ่ สาเหตุหลัก ได้แก่ โรคคอตส์ จอประสาทตา ในทารกคลอดก่อนกำหนด การบาดเจ็บที่ตา (รวมถึงกลุ่มอาการเขย่าทารก) โรคเลือด (มะเร็งเม็ดเลือดขาว เกล็ดเลือดต่ำ) และเรติโนบลาสโตมา ในทารกที่มีเลือดออกในวุ้นตา ทั้งสองข้าง ต้องคำนึงถึงกลุ่มอาการเขย่าทารกจากการถูกทำร้าย
เบาหวานที่ควบคุมไม่ดี (ร่วมกับจอประสาทตา เสื่อมชนิด proliferative)ความดันโลหิตสูง : สามารถทำลายลิ่มเลือดที่เพิ่งก่อตัวและทำให้เกิดเลือดออกใหม่ได้อายุมาก : ความเสี่ยงที่เกี่ยวข้องกับการเกิดวุ้นตา หลุดลอกส่วนหลังตามอายุอายุน้อยกว่า 40 ปี : การบาดเจ็บเป็นสาเหตุหลักยาต้านการแข็งตัวของเลือด / ยาต้านเกล็ดเลือด : แอสไพรินไม่ชะลอการดำเนินของจอประสาทตาเสื่อมจากเบาหวาน และไม่มีหลักฐานแน่ชัดว่าเพิ่มความเสี่ยงเลือดออกในวุ้นตา ไม่แนะนำให้หยุดการรักษาด้วยยาต้านการแข็งตัวของเลือด ที่จำเป็นทางการแพทย์โดยมีเป้าหมายเพื่อให้เลือดออกในวุ้นตา หายไป 5)
ภาวะเลือดออกในน้ำวุ้นตา เป็นอาการแสดง ดังนั้นการแยกโรคที่เป็นสาเหตุจึงมีความสำคัญ หากเลือดออกเล็กน้อยและสามารถมองเห็นจอตาได้ การระบุสาเหตุก็ค่อนข้างง่าย
ประวัติโรคเบาหวาน ความดันโลหิตสูง โรคเม็ดเลือดแดงรูปเคียว การบาดเจ็บ โรคจอตาก่อนหน้านี้ หรือการผ่าตัดตา เป็นเบาะแสสำคัญในการวินิจฉัย การมีโรคทางระบบเช่นความดันโลหิตสูง เบาหวาน หรือสภาพของตาอีกข้าง บางครั้งสามารถช่วยคาดเดาสาเหตุของเลือดออกได้
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp)วุ้นตา ส่วนหน้า การมีเซลล์เยื่อบุผิวรงควัตถุ เซลล์อักเสบ และยืนยันการมีเส้นเลือดใหม่ที่ม่านตา การวัดความดันลูกตา และการตรวจมุมตา (Gonioscopy)ม่านตา หรือมุมตาการตรวจจอตา หลังขยายม่านตา วุ้นตา และค้นหาจอตาฉีกขาดหรือจอตาลอก หากเกี่ยวข้องกับภาวะวุ้นตา หลุดตัวเฉียบพลัน ให้ตรวจจอตาส่วนปลายโดยใช้การกดลูกตา (scleral depression)กล้องตรวจจอตาชนิดเลเซอร์สแกนมุมกว้าง (SLO) : ในเลือดออกเล็กน้อยถึงปานกลาง การถ่ายภาพจอตา มุมกว้างสามารถมองเห็นรอยฉีกขาด เส้นเลือดใหม่ และบริเวณขาดเลือดในจอตาส่วนปลายได้อย่างกว้างขวางการตรวจตาอีกข้าง : มักให้เบาะแสเกี่ยวกับโรคที่เป็นสาเหตุ
เมื่อไม่สามารถมองเห็นจอตาได้เลยเนื่องจากเลือดออกในน้ำวุ้นตา การตรวจอัลตราซาวนด์โหมด B เป็นสิ่งจำเป็น ใช้โหมด B เพื่อประเมินความรุนแรงและขอบเขตของเลือดออก และยืนยันการมีวุ้นตา หลุดตัวส่วนหลัง ในเลือดออกในน้ำวุ้นตา ที่เกิดจากจอประสาทตา เสื่อมตามอายุ อาจมีเลือดออกใต้จอตา ดังนั้นควรสังเกตการสะท้อนของจอตาใกล้จุดรับภาพด้วย
ในเลือดออกในน้ำวุ้นตา สด จะมีการสะท้อนแบบก้อนหรือแบบขนนก และมีการเคลื่อนไหวได้ วุ้นตา หลุดตัวส่วนหลังจะเห็นเป็นเยื่อกั้นเสียง (membrane echo) การต่อเนื่องกับหัวประสาทตาเป็นจุดแยกจากจอตาลอก เมื่อเลือดออกจับตัวกันที่เยื่อวุ้นตา ส่วนหลัง อาจแยกจากจอตาที่ลอกได้ยาก
ความไวของอัลตราซาวนด์โหมด B ในการตรวจหาจอตาฉีกขาดในเลือดออกในน้ำวุ้นตา ที่บดบังจอตาซึ่งสัมพันธ์กับ PVD มีรายงานอยู่ที่ 44-100% 10) และอาจเกิดผลลบปลอมได้หากใช้อัลตราซาวนด์เพียงอย่างเดียว ดังนั้นการตรวจจอตา อย่างละเอียดหลังจากเลือดออกยุบจึงมีความสำคัญ
แม้ในกรณีที่ไม่พบจอประสาทตาลอก ในการตรวจครั้งแรก จอประสาทตาลอก อาจเกิดขึ้นระหว่างการติดตามผล ดังนั้นจึงจำเป็นต้องตรวจอย่างสม่ำเสมอ
AAO PVD PPP (ฉบับปี 2024) แนะนำว่าในกรณีที่มีเลือดออกในวุ้นตา หรือเลือดออกในจอประสาทตา ร่วมกับ PVD โดยไม่มีจอประสาทตาฉีกขาด ควรติดตามผลทุก 1–2 สัปดาห์ ขึ้นอยู่กับความรุนแรงของเลือดออก ในกรณีเลือดออกในวุ้นตา ให้ติดตามผลทุกสัปดาห์จนกว่าเลือดจะหายไป และทำอัลตราซาวนด์ซ้ำตามความจำเป็น 7)
ภาวะหลักที่ต้องแยกจากเลือดออกในวุ้นตา มีดังนี้
ม่านตาอักเสบ (Uveitis)วุ้นตา (เซลล์อักเสบ, ไฟบริน) อาจมีลักษณะคล้ายเลือดออก การระบุเซลล์ด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) การมีเคราติกพรีซิพิเทต (KP) และอาการทางระบบมีความสำคัญในการวินิจฉัยแยกโรคเยื่อบุตาอักเสบ ภายในลูกตา (Endophthalmitis)การมองเห็น ลดลงอย่างเฉียบพลัน ปวดตา และอาการอักเสบในช่องหน้าลูกตา จำเป็นต้องตรวจสอบประวัติปัจจัยเสี่ยงต่อการติดเชื้อโรคอะไมลอยโดซิสในวุ้นตา (Vitreous Amyloidosis) : ความขุ่นสีขาวถึงเทาในวุ้นตา แยกโรคโดยพิจารณาจากสี รูปร่าง และประวัติเนื้องอกภายในลูกตา : เช่น เรติโนบลาสโตมา (ในเด็ก) และมะเร็งเมลาโนมาของคอรอยด์ อาจทำให้เลือดออกในวุ้นตา การระบุก้อนเนื้องอกด้วยอัลตราซาวนด์ B-mode และ MRI มีความสำคัญโรคแอสเทอรอยด์ไฮอะโลซิส (Asteroid Hyalosis) : มีร่างแหสีขาวคล้ายดาวกระจายทั่ววุ้นตา อาการน้อย การแยกจากเลือดออกทำได้ค่อนข้างง่าย
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : มีประโยชน์ในการระบุเส้นเลือดใหม่ในกรณีเลือดออกในวุ้นตา ระดับเล็กน้อยถึงปานกลางเครื่องตรวจคลื่นแสง (OCT ) : มีประโยชน์ในการประเมินและจำแนกระยะของจอประสาทตาลอก แบบ Posterior Vitreous Detachment นอกจากนี้ OCT -A ยังใช้ในการตรวจหาเส้นเลือดใหม่การตรวจคลื่นไฟฟ้าจอประสาทตา (ERG ) : ทำเพื่อประเมินการทำงานของจอประสาทตา เมื่อจำเป็น โดยเฉพาะในกรณีที่ไม่ทราบสาเหตุหรือสงสัยว่ามีโรคร่วมของจอประสาทตา การตรวจเอกซเรย์คอมพิวเตอร์เบ้าตา (CT Scan Orbita) : ในกรณีที่สงสัยว่ามีการบาดเจ็บลูกตาชนิดเปิด ใช้เพื่อแยกสิ่งแปลกปลอมภายในลูกตาการวัดความดันโลหิตและการตรวจทางคลินิก (การตรวจเลือด) : ดำเนินการเพื่อประเมินโรคเบาหวาน โรคเม็ดเลือดแดงรูปเคียว มะเร็งเม็ดเลือดขาว ภาวะเกล็ดเลือดต่ำ และความผิดปกติทางโลหิตวิทยาอื่นๆ
ด้านล่างนี้คือการแยกการใช้การตรวจหลัก:
การตรวจ วัตถุประสงค์หลัก ข้อบ่งชี้ อัลตราซาวนด์แบบ B-mode แยกแยะจอประสาทตาลอก ยืนยันวุ้นตา เสื่อมส่วนหลัง เมื่อไม่สามารถมองเห็นจอตาได้ การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) ระบุเส้นเลือดใหม่ เลือดออกเล็กน้อยถึงปานกลาง การตรวจคลื่นไฟฟ้าจอตา (ERG ) ประเมินการทำงานของจอตา ไม่ทราบสาเหตุหรือสงสัยโรคจอตา CT scan เบ้าตา ยืนยันสิ่งแปลกปลอมในลูกตา กรณีบาดเจ็บ
Q
จะวินิจฉัยอย่างไรเมื่อมองไม่เห็นจอตา?
A
การตรวจอัลตราซาวนด์แบบ B-mode เป็นสิ่งจำเป็น การแยกจากจอตาลอกขึ้นอยู่กับลักษณะของเสียงสะท้อนในน้ำวุ้นตา จากเลือดออก การมีหรือไม่มีภาวะน้ำวุ้นตา หลุดจากจอตาส่วนหลัง และความต่อเนื่องไปยังหัวประสาทตา แม้ว่าจอตาจะมองไม่เห็นเลย การตรวจด้วยจอตาทางอ้อมร่วมกับการกดตาขาว บางครั้งก็สามารถสังเกตจอตาส่วนปลายได้
หลักการพื้นฐานคือรักษาโรคที่เป็นสาเหตุโดยเร็วที่สุด
หากเลือดออกเล็กน้อย ให้สังเกตอาการต่อไปและรอการดูดซึมตามธรรมชาติ เลือดจะหายไปในอัตราประมาณ 1% ต่อวัน
การพักผ่อนและการจัดตำแหน่งศีรษะ : แนะนำให้ผู้ป่วยยกศีรษะสูงขณะนอนหลับ เลือดจะตกตะกอนทำให้การมองเห็น ดีขึ้นและสามารถตรวจจอตาได้สมบูรณ์ยิ่งขึ้น หลีกเลี่ยงกิจกรรมที่ต้องออกแรงมากการจัดการโรคที่เป็นสาเหตุ : ผู้ป่วยที่มีโรคทางระบบ เช่น เบาหวาน ความดันโลหิตสูง จำเป็นต้องได้รับการติดตามทางจักษุวิทยาอย่างใกล้ชิด ร่วมกับการจัดการทางระบบโดยอายุรแพทย์หรือแพทย์ต่อมไร้ท่อ ในโรคเช่น มะเร็งเม็ดเลือดขาว หรือม่านตาอักเสบ ให้ทำการรักษาทางอายุรกรรมไปพร้อมกับการรอการดูดซึมเลือดในน้ำวุ้นตา
หากเลือดออกเกิดจากเส้นเลือดใหม่ (เช่น จอตาเบาหวานขึ้นใหม่ หลอดเลือดดำจอตาอุดตัน) และการมองเห็น เพียงพอ ให้ทำ PRP เพื่อให้เส้นเลือดใหม่ฝ่อและลดความเสี่ยงของเลือดออกเพิ่มเติม การทดลองแบบสุ่มมีกลุ่มควบคุมแสดงให้เห็นว่า PRP ลดความเสี่ยงของการสูญเสียการมองเห็น อย่างรุนแรงในจอตาเบาหวานขึ้นใหม่ได้มากกว่า 50% 8)
ใช้เพื่อให้เส้นเลือดใหม่ฝ่อในจอตาขึ้นใหม่เมื่อการมองเห็น ไม่เพียงพอสำหรับ PRP ในเลือดออกในน้ำวุ้นตา จากจอประสาทตา เสื่อมตามอายุ การฉีดยา Anti-VEGF เข้าในน้ำวุ้นตา มักเป็นข้อบ่งชี้
ในการทดลองแบบสุ่มมีกลุ่มควบคุมในเลือดออกในน้ำวุ้นตา ที่เกี่ยวข้องกับจอตาเบาหวานขึ้นใหม่ เปรียบเทียบการฉีด ranibizumab เข้าในน้ำวุ้นตา กับการฉีดน้ำเกลือ ไม่พบความแตกต่างของอัตราการผ่าตัดน้ำวุ้นตา ที่ 16 สัปดาห์ระหว่างสองกลุ่ม ข้อมูลจาก DRCR.net Protocol S เปรียบเทียบ PRP กับการฉีด ranibizumab เข้าในน้ำวุ้นตา สำหรับจอตาเบาหวานขึ้นใหม่ พบว่าอุบัติการณ์เลือดออกในน้ำวุ้นตา ที่ 5 ปีใกล้เคียงกันในทั้งสองกลุ่ม (ประมาณ 50%) 5)
เนื่องจากการรักษาที่ล่าช้าอาจทำให้เกิดความเสียหายถาวรต่อจอประสาทตา หรือเกิดโรคต้อหิน ชนิดเส้นเลือดใหม่เนื่องจากภาวะขาดเลือด จึงจำเป็นต้องพิจารณาอย่างรอบคอบว่าจะติดตามอาการแบบประคับประคองต่อไปหรือทำการรักษาโดยการผ่าตัด หากมีจอประสาทตาลอก ในการตรวจอัลตราซาวนด์แบบ B-mode ควรทำการผ่าตัดตั้งแต่เนิ่นๆ เพื่อให้จอประสาทตา กลับเข้าที่
การผ่าตัดน้ำวุ้นตา มีข้อบ่งชี้ในกรณีต่อไปนี้: 5)
เลือดออกในน้ำวุ้นตา ร่วมกับจอประสาทตาลอก หรือจอประสาทตาฉีกขาด ที่ยืนยันด้วยอัลตราซาวนด์แบบ B-mode
เลือดออกในน้ำวุ้นตา ที่ไม่ถูกดูดซึม
เลือดออกในน้ำวุ้นตา ร่วมกับเส้นเลือดใหม่ที่ม่านตา (จำเป็นต้องผ่าตัดเร็วขึ้น)
กรณีที่มีต้อหิน ชนิด hemolytic หรือ ghost cell glaucoma
กรณีสิ่งแปลกปลอมในลูกตา ส่วนใหญ่
เลือดออกในน้ำวุ้นตา ที่ขุ่นหนาโดยไม่ทราบสาเหตุ (เพื่อการวินิจฉัยและรักษา)
เลือดออกในน้ำวุ้นตา ที่ทำให้ไม่สามารถทำการจี้จอประสาทตา ทั่วทั้งจอได้สำเร็จ 6)
ในจอประสาทตา เสื่อมชนิด proliferative จากเบาหวาน หากเลือดออกในน้ำวุ้นตา ใหม่ไม่ยุบภายในหนึ่งเดือน ศัลยแพทย์ส่วนใหญ่จะทำการผ่าตัดน้ำวุ้นตา อย่างไรก็ตาม ในผู้ป่วยที่รู้จักกันว่ามีจอประสาทตา เสื่อมชนิด proliferative จากเบาหวานและมีประวัติการทำ PRP มาก่อน อาจสมเหตุสมผลที่จะกำหนดระยะเวลาสังเกตนานขึ้น (3-6 เดือน) อาจพิจารณาใช้เลเซอร์ภายในตา (การจี้จอประสาทตา ภายในตา) หรือยา anti-VEGF ก่อนผ่าตัดระหว่างการผ่าตัด
ผลเบื้องต้นของ DRCR.net Protocol AB ในผู้ป่วยที่มีเลือดออกในน้ำวุ้นตา จากจอประสาทตา เสื่อมชนิด proliferative จากเบาหวาน เปรียบเทียบกลุ่มที่รักษาเริ่มต้นด้วย aflibercept (100 คน) กับกลุ่มที่รักษาเริ่มต้นด้วยการผ่าตัดน้ำวุ้นตา ร่วมกับเลเซอร์ (105 คน) ไม่มีความแตกต่างทางสถิติในคะแนนการมองเห็น เฉลี่ยที่สัปดาห์ที่ 24 แต่กลุ่มผ่าตัดฟื้นฟูการมองเห็น ได้เร็วกว่า และประมาณหนึ่งในสามของกลุ่ม aflibercept จำเป็นต้องผ่าตัดน้ำวุ้นตา ในระหว่างการติดตามผล (เทียบกับ 8% ในกลุ่มผ่าตัด) 5)
Q
เลือดออกในน้ำวุ้นตาจะถูกดูดซึมตามธรรมชาติใช้เวลานานเท่าใด?
A
เม็ดเลือดแดงจะหายไปในอัตราประมาณ 1% ต่อวัน และอาจใช้เวลาหลายเดือนในการดูดซึมทั้งหมด หากมีเลือดออกเล็กน้อย ให้สังเกตและรอการดูดซึมตามธรรมชาติ แต่หากไม่ดูดซึมหรือมีจอประสาทตาลอก การผ่าตัดน้ำวุ้นตา จึงเป็นข้อบ่งชี้
Q
ควรทำการผ่าตัดเลือดออกในน้ำวุ้นตาเมื่อใด?
A
ขึ้นอยู่กับโรคที่เป็นสาเหตุและระดับของเลือดออก หากมีจอประสาทตาลอก ควรผ่าตัดเร็ว ในจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative หากเลือดออกในน้ำวุ้นตา ใหม่ไม่หายไปภายใน 1 เดือน ให้พิจารณาผ่าตัดน้ำวุ้นตา ในผู้ป่วยที่เคยได้รับการรักษาด้วย PRP อาจกำหนดระยะเวลาสังเกต 3-6 เดือนได้ ในเลือดออกในน้ำวุ้นตา รุนแรงในเบาหวานชนิดที่ 1 การผ่าตัดน้ำวุ้นตา เร็วมีประโยชน์ต่อการฟื้นฟูการมองเห็น มากกว่า 9) เลือดออกในน้ำวุ้นตา ที่ไม่สามารถทำการจี้แสงทั่วจอประสาทตา ให้สมบูรณ์ก็เป็นข้อบ่งชี้ในการผ่าตัดน้ำวุ้นตา 6)
น้ำวุ้นตา เป็นเนื้อเยื่อโปร่งใสที่ไม่มีหลอดเลือด ดังนั้นเลือดออกจากเนื้อเยื่อข้างเคียงจึงแพร่กระจายเข้าไปในวุ้นตา ทำให้เกิดภาวะเลือดออกในน้ำวุ้นตา การรั่วไหลของเลือดเข้าไปในช่องวุ้นตา เกิดจากกลไกพื้นฐาน 2 ประการ
ภาวะน้ำวุ้นตา หลุดจากจอประสาทตา ส่วนหลังเฉียบพลัน (PVD ) : เป็นภาวะแทรกซ้อนของน้ำวุ้นตา หลุดจากจอประสาทตา ส่วนหลังที่เกี่ยวข้องกับอายุ พบเลือดออกในน้ำวุ้นตา ในผู้ป่วยประมาณ 8% เกิดขึ้นเมื่อหลอดเลือดจอประสาทตาฉีกขาด ขณะที่น้ำวุ้นตา หลุดจากจอประสาทตา 70-95% ของเลือดออกในน้ำวุ้นตา ที่เกิดจาก PVD เฉียบพลันมีจอประสาทตาฉีกขาด หรือแตก มีความสัมพันธ์โดยตรงระหว่างปริมาณเลือดออกและโอกาสเกิดจอประสาทตาฉีกขาด 4) การบาดเจ็บแบบทื่อ (การบาดเจ็บตาชนิดปิด) : การกดลูกตาทาง anteroposterior ทำให้เส้นศูนย์สูตรตาบวมในแนว coronal เกิดแรงดึงเข้าด้านในจากน้ำวุ้นตา ไปยังจอประสาทตา โดยเฉพาะในผู้ป่วยอายุน้อย การยึดเกาะระหว่างน้ำวุ้นตา กับจอประสาทตา แข็งแรง และแรงดึงนี้ทำให้เกิดจอประสาทตา หลุดลอก หลอดเลือดจอประสาทตาฉีกขาด และเลือดออกในน้ำวุ้นตา การบาดเจ็บตาแบบเปิด วุ้นตา กลุ่มอาการเขย่าทารก : อาจทำให้เลือดออกในทุกชั้นของลูกตากลุ่มอาการเทอร์สัน จอประสาทตา เพิ่มขึ้นและแตกออก พบเลือดออกใต้เยื่อจำกัดชั้นใน (sub-ILM )จอประสาทตา จากการเบ่ง (Valsalva retinopathy)จอประสาทตา แตกเฉียบพลัน ส่งผลให้เลือดออกใต้เยื่อจำกัดชั้นใน และลุกลามเข้าสู่ช่องวุ้นตา
การแตกของเส้นเลือดใหม่จอประสาทตา : ภาวะขาดเลือดของจอประสาทตา จากจอประสาทตาเสื่อมจากเบาหวาน หลอดเลือดดำจอประสาทตาอุดตัน จอประสาทตา เสื่อมจากโรคเคียวเซลล์ หรือจอประสาทตา เสื่อมในทารกคลอดก่อนกำหนด กระตุ้นการสร้างปัจจัยสร้างเส้นเลือด เช่น VEGF, bFGF และ IGF ส่งเสริมการเจริญของเส้นเลือดใหม่ที่เปราะบางโป่งพองขนาดเล็กของจอประสาทตา : ผนังหลอดเลือดแดงอ่อนแรงเฉพาะที่ทำให้เกิดโป่งพอง และเมื่อแตกทำให้เลือดออกหลายชั้น ได้แก่ ใต้จอประสาทตา หน้าจอประสาทตา และในน้ำวุ้นตา การแตกของหลอดเลือดดำจอประสาทตา ขนาดเล็กที่อุดตันเฉียบพลันในภาวะหลอดเลือดดำจอประสาทตาอุดตัน
เส้นเลือดใหม่คอรอยด์ ที่เกิดตามหลังเนื้องอกคอรอยด์ หรือจอประสาทตา เสื่อมตามอายุ: อาจทำให้เกิดเลือดออกทะลุ (break-through bleeding) ผ่านจอประสาทตา เข้าไปในวุ้นตา
เมื่อความดันในกะโหลกศีรษะเพิ่มขึ้นอย่างรวดเร็วในภาวะต่างๆ เช่น ความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ (IIH ) หรือเลือดออกใต้เยื่อหุ้มสมองชั้นกลาง ความดันน้ำไขสันหลังภายในปลอกประสาทตาจะกดทับหลอดเลือดดำจอประสาทตา ส่วนกลางและเส้นเลือดเชื่อมต่อคอรอยด์ -จอประสาทตา ทำให้เกิดเลือดคั่งในหลอดเลือดดำ ส่งผลให้เลือดไม่สามารถระบายออกทางเส้นเลือดเชื่อมต่อและเกิดการแตก ทำให้เลือดออกรุนแรงทะลุผ่านเยื่อลิมิตันส์ชั้นในและลุกลามเข้าไปในวุ้นตา
Vosoughi และ Micieli (2022) รายงานหญิงอ้วน (BMI 54.9 กก./ตร.ม.) อายุ 32 ปีที่ไม่สังเกตอาการปวดศีรษะ หูอื้อตามชีพจร หรือสูญเสียการมองเห็น ชั่วคราว แต่มาพบแพทย์ด้วยอาการแสงวาบ และจุดลอยเท่านั้น และพบว่ามีเลือดออกในวุ้นตา และบวมของหัวประสาทตาจากความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ ความดันเปิดไขสันหลังคือ 34 ซม.น้ำ อาการบวมของหัวประสาทตาดีขึ้นหลังจากรับประทาน acetazolamide 500 มก. วันละสองครั้งเป็นเวลา 3 เดือน และเลือดออกในวุ้นตา พร้อมการมองเห็น ฟื้นตัวสมบูรณ์หลังจาก 6 เดือน 3)
Hanai และคณะ (2022) รายงานกรณีเด็กชายอายุ 12 ปีที่มีถุงน้ำปลายพีระมิดขยายข้างเดียว (PAC) และเลือดออกในวุ้นตา ที่ตาตรงข้ามซึ่งเกิดจากความดันในกะโหลกศีรษะสูง ความดันเปิดไขสันหลังคือ 250 มม.น้ำ การให้ acetazolamide 250 มก. วันละสองครั้งทำให้เลือดออกในวุ้นตา และอาการบวมของหัวประสาทตาค่อยๆ ทุเลาลง 1)
เลือดที่ถูกปล่อยเข้าไปในช่องวุ้นตา จะเกิดลิ่มเลือดอย่างรวดเร็วและหายไปในอัตราประมาณ 1% ต่อวัน เม็ดเลือดแดงถูกขับออกผ่าน trabecular meshwork ถูกทำให้แตกและถูกกิน หรือคงอยู่ในวุ้นตา เป็นเวลาหลายเดือน การตอบสนองทางภูมิคุ้มกันภายในวุ้นตา มีลักษณะเฉพาะ คล้ายกับ granuloma ชนิดที่มีการหมุนเวียนต่ำ และไม่มีปฏิกิริยาของเซลล์ polymorphonuclear ในระยะแรก การอักเสบที่ถูกกดนี้ช่วยลดความเสียหายต่อเนื้อเยื่อตาและมีส่วนช่วยในการรักษาความใสของแกนการมองเห็น
การทดลองผ่าตัดวุ้นตา ในเบาหวานขึ้นจอประสาทตา (DRVS) เป็นการศึกษาบุกเบิกที่แสดงให้เห็นเป็นครั้งแรกถึงประสิทธิภาพของการผ่าตัดวุ้นตา ตั้งแต่เนิ่นๆ สำหรับเลือดออกในวุ้นตา รุนแรงในเบาหวานชนิดที่ 1 การวิเคราะห์ที่ 2 ปีพบว่ากลุ่มผ่าตัดวุ้นตา ตั้งแต่เนิ่นๆ มีการฟื้นตัวของการมองเห็น ดีกว่าอย่างมีนัยสำคัญเมื่อเทียบกับกลุ่มสังเกต 9) การศึกษานี้ ร่วมกับการพัฒนาเทคนิคการผ่าตัดวุ้นตา แบบแผลเล็ก ได้สร้างพื้นฐานสำหรับเกณฑ์บ่งชี้การผ่าตัดวุ้นตา ในปัจจุบัน
Tan และคณะ (2010) ได้ดำเนินการทดลองแบบสุ่มที่มีกลุ่มควบคุมเปรียบเทียบการผ่าตัดน้ำวุ้นตา ตั้งแต่เนิ่นๆ กับการสังเกตอาการในภาวะเลือดออกในน้ำวุ้นตา ที่มีจอประสาทตาฉีกขาด ร่วมด้วย ไม่มีความแตกต่างอย่างมีนัยสำคัญในด้านการมองเห็น ครั้งสุดท้าย แต่อุบัติการณ์ของจอประสาทตา หลุดลอกต่ำกว่าอย่างมีนัยสำคัญในกลุ่มผ่าตัดเร็วเมื่อเทียบกับกลุ่มสังเกตอาการ 11) นี่เป็นหลักฐานที่สนับสนุนการแทรกแซงเชิงรุกตั้งแต่เนิ่นๆ ในภาวะเลือดออกในน้ำวุ้นตา ที่สงสัยว่ามีจอประสาทตาฉีกขาด
Matsuo และ Noda (2022) รายงานกรณีของจักษุแพทย์อายุ 60 ปีที่มีผลตรวจสุขภาพประจำปีปกติ ซึ่งมีเลือดออกในน้ำวุ้นตา ซ้ำประมาณ 2.5 เดือนหลังจากได้รับวัคซีน mRNA COVID-19 (BNT162b2, Pfizer-BioNTech) เข็มที่สองและสาม พบว่าความดันโลหิตช่วงล่างเพิ่มขึ้น 10-20 มิลลิเมตรปรอทในช่วง 2-3 เดือนหลังการฉีดวัคซีนแต่ละครั้ง ซึ่งสัมพันธ์กับเวลาที่เลือดออกในน้ำวุ้นตา กำเริบ แม้ว่านี่จะเป็นรายงานผู้ป่วยรายเดียวและไม่เพียงพอที่จะพิสูจน์ความสัมพันธ์เชิงสาเหตุ แต่แนะนำให้ตรวจสอบประวัติการฉีดวัคซีนในผู้ป่วยที่มีเลือดออกในน้ำวุ้นตา ซ้ำและความดันโลหิตสูงหลังการฉีดวัคซีน COVID-19 2)
Protocol AB ของ DRCR.net เป็นการทดลองแบบสุ่มที่มีกลุ่มควบคุมเปรียบเทียบการรักษาด้วย anti-VEGF เพียงอย่างเดียวกับการผ่าตัดน้ำวุ้นตา ร่วมกับการรักษาด้วยเลเซอร์ สำหรับเลือดออกในน้ำวุ้นตา จากจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative ข้อมูลเกี่ยวกับพยากรณ์การมองเห็น ในระยะยาวและอัตราการเปลี่ยนไปผ่าตัดคาดว่าจะถูกสะสมในอนาคต
เนื่องจากเลือดออกในน้ำวุ้นตา เกี่ยวข้องกับโรคสาเหตุต่างๆ การพยากรณ์โรคจึงขึ้นอยู่กับโรคสาเหตุ โดยทั่วไป หากการทำงานของจอประสาทตา ส่วนกลางยังคงอยู่ การพยากรณ์การมองเห็น ก็ดี
ในกรณีที่มีจอประสาทตา หลุดลอกก่อนหรือหลังการผ่าตัด อาจนำไปสู่ภาวะ vitreoretinopathy แบบ proliferative และการพยากรณ์โรคไม่ดี ดังนั้นจึงต้องระมัดระวัง ความเสี่ยงของ vitreoretinopathy แบบ proliferative จะเพิ่มขึ้นโดยเฉพาะเมื่อการเปลี่ยนแปลงแบบดึงรั้งกลายเป็นเรื้อรังหรือเมื่อการผ่าตัดล่าช้า
หากจัดการโรคสาเหตุอย่างเหมาะสม ความเสี่ยงของการมีเลือดออกซ้ำสามารถลดลงได้ ในจอประสาทตาเสื่อมจากเบาหวาน การจี้แสงทั่วจอประสาทตา และการรักษาด้วย anti-VEGF เพื่อให้เส้นเลือดใหม่ฝ่อมีความสำคัญในการป้องกันการมีเลือดออกซ้ำ
Hanai K, Hashimoto M, Nakamura H. Unilateral expanding petrous apex cephalocele and contralateral vitreous hemorrhage in a young patient with intracranial hypertension. Am J Ophthalmol Case Rep. 2022;25:101368.
Matsuo T, Noda H. Temporal association of vitreous hemorrhage and hypertension after COVID-19 mRNA vaccines. Clin Case Rep. 2022;10:e06657.
Vosoughi AR, Micieli JA. Vitreous hemorrhage as the presenting sign of idiopathic intracranial hypertension. Case Rep Ophthalmol. 2022;13:905-909.
American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2019.
石田晋, 山下英俊, 白神史雄, ほか. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124:955-981.
American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
Diabetic Retinopathy Study Research Group. Photocoagulation treatment of proliferative diabetic retinopathy: clinical application of Diabetic Retinopathy Study (DRS ) findings, DRS report number 8. Ophthalmology. 1981;88:583-600.
Diabetic Retinopathy Vitrectomy Study Research Group. Early vitrectomy for severe vitreous hemorrhage in diabetic retinopathy: two-year results of a randomized trial (DRVS report 2). Arch Ophthalmol. 1985;103:1644-1652.
Sarrafizadeh R, Hassan TS, Ruby AJ, et al. Incidence of retinal detachment and visual outcome in eyes presenting with posterior vitreous separation and dense fundus-obscuring vitreous hemorrhage. Ophthalmology. 2001;108:2273-2278.
Tan HS , Mura M, Bijl HM. Early vitrectomy for vitreous hemorrhage associated with retinal tears. Am J Ophthalmol. 2010;150:529-533.
Spraul CW, Grossniklaus HE. Vitreous hemorrhage. Surv Ophthalmol. 1997;42:3-39.