玻璃体出血是突发无痛性视力 下降的较常见原因,发生率约为每10万人7例。
最常见的原因是增生性糖尿病视网膜病变 、后玻璃体 脱离(伴视网膜裂孔 )和眼外伤,占所有病例的59%~88.5%。
急性后玻璃体 脱离相关的玻璃体出血中,70%~95%伴有视网膜裂孔 或视网膜 断裂,因此需要紧急眼底检查 。
如果眼底无法窥见,应进行B型超声检查 ,务必确认有无视网膜脱离 。
颅内压增高(特发性颅内压增高 症、蛛网膜下腔出血)可能是玻璃体出血的罕见原因。
治疗以原发病治疗为基础,若出血不吸收或伴有视网膜脱离 ,则适用玻璃体 手术(玻璃体 基底部切断术)。
根据糖尿病视网膜病变 诊疗指南,当全视网膜光凝 无法完成时,玻璃体出血是玻璃体 手术的适应证。6)
如果黄斑 功能得以保留,视力 预后良好;但如果合并视网膜脱离 并发展为增生性玻璃体视网膜病变 ,则预后可能不良。
即使在初诊时未发现视网膜脱离 的病例,在随访过程中也可能发生视网膜脱离 ,因此需要频繁检查。
玻璃体 是无血管的透明组织,因此邻近组织的出血扩散到玻璃体 凝胶中,导致玻璃体出血的病理状态。玻璃体出血是指出血进入玻璃体 腔,通过玻璃体 膜的裂口侵入凝胶内。还包括视网膜 前出血(位于内界膜 与神经纤维层之间,或内界膜 与后玻璃体 膜之间)扩散到玻璃体 腔的情况。
自发性玻璃体出血的发生率约为每年每10万人7例,在台湾为每1万人4.8例,因人群特征、地理和其他因素而异。发病迅速,引起无痛性显著视力 下降,因此不仅是眼科医生,急诊科也经常遇到。按病因频率,增殖性糖尿病视网膜病变 最常见,其次是后玻璃体 脱离和眼外伤。12)
ICD-10编码:H43.1
Q
玻璃体出血发生的频率是多少?
A
据估计每年每10万人中约有7例发生,是眼科中导致突然视力 下降的较常见疾病。发生率因病因和患者背景而异。
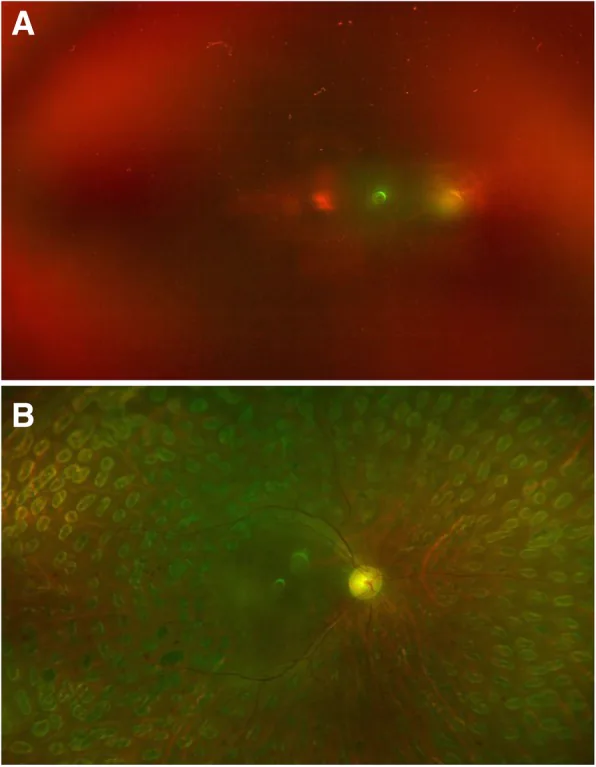
糖尿病性玻璃体出血的右眼 Hu X, et al. Reoperation following vitrectomy for diabetic vitreous hemorrhage with versus without preoperative intravitreal bevacizumab. BMC Ophthalmol. 2019. Figure 4. PM
CI D: PMC6743107. License: CC BY.
a 一名2型糖尿病女性的右眼,显示玻璃体出血不伴
牵拉性视网膜脱离 ,
视力 为手动;b 术前接受
贝伐珠单抗 玻璃体内注射 ,一周后行
玻璃体 手术和气体填塞,6个月后
视力 改善至20/50。对应本文“2. 主要症状和临床所见”部分讨论的玻璃体出血。
主要主诉为突然的无痛性视力 下降和视物模糊 。
突然视力 下降/视物模糊 :根据出血量、部位和程度,从轻度到重度不等。表现为突然的视物模糊 或视力 下降。飞蚊症 /“蜘蛛网”样视觉飞蚊症 、阴影或“蜘蛛网”样视觉。红视症 :部分患者主诉视野发红,即红视症。早晨症状加重 :由于夜间血液沉积在黄斑部 ,早晨症状可能加重。
裂隙灯显微镜检查 可识别前部玻璃体 中的红细胞、色素上皮细胞的存在以及前房 或玻璃体 中的炎症细胞。随着时间的推移,溶血进展,剩余细胞变为白色。如果出血量少,红色可能不明显,可能需要与葡萄膜炎 鉴别。
玻璃体出血在数月内变为白色(机化),因此白色不一定意味着炎症。此外,分布常不均匀,下方沉淀浓密,上方较薄,视网膜 可能透见。
新鲜出血 :呈红色,有块状或羽毛状反射。随时间变为黄白色至灰白色,有时难以与陈旧性出血或玻璃体混浊 鉴别。陈旧性出血 :随时间变为黄白色或灰白色。颜色可帮助估计出血后的时间。视网膜 前出血眼底检查 特征性地形成水平线(液平)。玻璃体 后界膜下腔出血(舟状出血)呈特征性的舟状形态。虹膜红变 新生血管 的严重病例。
Q
玻璃体出血会痛吗?
A
通常,玻璃体出血本身无痛。突然的无痛性视力 下降或飞蚊症 是典型症状。如果由外伤引起,可能伴有外伤性疼痛。
玻璃体出血的原因频率因研究人群特征而异。在原因不明的单眼玻璃体出血中,常见原因包括视网膜静脉阻塞 导致的新生血管 破裂、后玻璃体 脱离、视网膜裂孔 和视网膜脱离 。
最常见的三种原因占所有病例的59-88.5%。
增殖性糖尿病视网膜病变
新生血管 破裂视网膜 缺血导致VEGF等血管生成因子产生,引起脆弱的新生血管 增殖。正常的眼球运动、急性后玻璃体 脱离和纤维血管收缩引发出血。
频率 :三大原因之首。控制不佳的糖尿病是高危因素。
玻璃体后脱离
视网膜 血管破裂玻璃体 后脱离(PVD )患者出现玻璃体 积血。
合并视网膜裂孔 :急性玻璃体 后脱离相关的玻璃体 积血中,70%~95%伴有视网膜裂孔 或视网膜 断裂。出血量与视网膜裂孔 的可能性之间存在直接相关性。4)
眼外伤
闭合性和开放性眼外伤 :钝挫伤导致眼球受压,引起视网膜 血管破裂。开放性眼外伤 可发生眼内全层出血。
年龄特征 :40岁以下患者的玻璃体 积血常有外伤史。
儿童与成人的病因分布不同。主要病因包括Coats病 、早产儿视网膜病变 、眼外伤(包括婴儿摇晃综合征)、血液疾病(白血病、血小板减少症)和视网膜母细胞瘤 。对于婴幼儿双眼玻璃体出血,需考虑虐待导致的摇晃综合征。
控制不良的糖尿病 (伴有增殖性视网膜 病变)高血压 :可能破坏新形成的血栓,引发新的活动性出血。高龄 :随年龄增长发生玻璃体 后脱离的风险。40岁以下 :外伤更易成为主要原因。抗凝药/抗血小板药 :阿司匹林不会延缓糖尿病视网膜病变 的进展,也没有明确证据表明其会增加玻璃体出血风险。如果医学上需要抗凝治疗,不建议为了促进玻璃体出血吸收而停药。5)
适当控制糖尿病和高血压对预防玻璃体出血很重要。
糖尿病患者应定期接受散瞳 眼底检查 ,以便早期发现和治疗进展性视网膜 病变。
在进行金属敲击/研磨、使用枪械、壁球等有眼外伤风险的活动时,请佩戴适当的防护眼镜。
如果突然出现无痛性视力 下降或飞蚊症 ,请尽快到眼科就诊。
玻璃体出血是一种现象,因此鉴别病因非常重要。如果出血轻微且能观察到眼底,则相对容易确定病因。
糖尿病、高血压、镰状细胞病 、外伤、既往视网膜 疾病或眼科手术史是诊断的重要线索。全身性疾病如高血压、糖尿病的有无,以及对侧眼的状态,有时可以推测出血原因。
裂隙灯显微镜检查 玻璃体 中的红细胞,检查色素上皮细胞、炎症细胞的有无,以及虹膜红变 。眼压测量 和前房角镜检查 虹膜 和前房 角的新生血管 。散瞳 眼底检查 玻璃体 腔内出血的形态和分布,寻找视网膜裂孔 和视网膜脱离 。如果伴有急性后玻璃体 脱离,使用巩膜 压迫仔细检查周边视网膜 。超广角扫描激光检眼镜(SLO) :对于轻中度出血,超广角眼底成像可以广泛观察周边视网膜 的裂孔、新生血管 和缺血区域。对侧眼检查 :常能提供病因的线索。
当玻璃体出血导致眼底完全无法透见时,B型超声检查 是必需的。使用B型超声评估出血的程度和范围,并确认有无后玻璃体 脱离。如果玻璃体出血由年龄相关性黄斑变性 引起,可能存在视网膜 下出血,因此也要注意黄斑 附近的视网膜 反射。
新鲜玻璃体出血显示团块状或羽毛状回声,具有可动性。后玻璃体 脱离表现为膜状回声。与视盘是否连续是鉴别视网膜脱离 的关键点。当出血聚集在后玻璃体 膜上时,有时难以与脱离的视网膜 区分。
在伴有PVD 的眼底遮蔽性玻璃体出血中,B型超声检测视网膜裂孔 的敏感性据报道为44-100%。10) 由于单独超声检查可能出现假阴性,因此出血消退后的详细眼底检查 很重要。
需要与玻璃体出血鉴别的常见疾病如下。
葡萄膜炎 玻璃体混浊 (炎症细胞、纤维蛋白)可能呈现类似出血的外观。裂隙灯 显微镜下的细胞鉴定、KP的有无以及全身症状对鉴别很重要。眼内炎 视力 下降、眼痛 和前房 炎症。必须确认感染风险病史。玻璃体 淀粉样变性玻璃体 内白色至灰白色混浊。通过颜色、形态和病史进行鉴别。眼内肿瘤 :视网膜母细胞瘤 (儿童)、脉络膜黑色素瘤 等可能引起玻璃体出血。B超 和MRI对肿瘤的识别很重要。星状玻璃体变性 玻璃体 。自觉症状少,与出血的鉴别相对容易。
荧光素眼底血管造影 (FA )新生血管 的识别有用。OCT (光学相干断层扫描 )玻璃体 脱离的评估和分期有用。OCT -A也用于检测新生血管 。ERG (视网膜电图 )视网膜 功能。尤其在原因不明或怀疑合并视网膜 疾病时进行。眼眶 CT扫描开放性眼外伤 时使用。也用于排除眼内异物 。血压测量和临床检查(血液检查) :用于评估糖尿病、镰状细胞病 、白血病、血小板减少症及其他血液学异常。
以下为主要检查的用途区分。
检查 主要目的 适应症 B型超声 排除视网膜脱离 ,确认玻璃体 后脱离 眼底无法窥清时 FA 识别新生血管 轻中度出血 ERG 评估视网膜 功能 原因不明或疑似合并视网膜 疾病 眼眶 CT确认眼内异物 外伤病例
Q
当眼底看不见时,如何诊断?
A
B型超声检查 是必需的。通过评估出血引起的玻璃体 回声、有无后玻璃体 脱离以及与视盘的连续性,与视网膜脱离 进行鉴别。即使眼底完全无法透见,间接检眼镜联合巩膜 压迫有时也能观察到周边视网膜 。
基本原则是尽可能迅速地治疗原发疾病。
如果出血轻微,可继续观察等待自然吸收。血液每天约以1%的速度消失。
休息与头位管理 :指示患者睡觉时保持头部抬高。这样血液会沉淀,改善视力 ,并能进行更完整的眼底检查 。建议避免剧烈活动。原发疾病的管理 :患有糖尿病、高血压等全身性疾病的患者,除了眼科密切随访外,还应同时接受内科医生或内分泌专家的全身管理。对于白血病或葡萄膜炎 等疾病,在进行内科治疗的同时等待玻璃体出血吸收。
如果新生血管 (如增殖性糖尿病视网膜病变 、视网膜静脉阻塞 等)是原因且视野足够,进行PRP 可使新生血管 消退,降低进一步出血的风险。随机对照试验表明,全视网膜光凝 可将增殖性糖尿病视网膜病变 的严重视力 下降风险降低50%以上。8)
当无法获得进行PRP 的视野时,用于使增殖性视网膜 病变的新生血管 消退。对于年龄相关性黄斑变性 引起的玻璃体出血,通常适用玻璃体内注射 抗VEGF药物 。
在一项针对增殖性糖尿病视网膜病变 伴玻璃体出血的随机对照试验中,比较玻璃体内注射 雷珠单抗 与生理盐水,16周时两组玻璃体 手术率无差异。DRCR.net Protocol S的数据显示,比较PRP 与玻璃体内注射 雷珠单抗 治疗增殖性糖尿病视网膜病变 ,5年时玻璃体出血发生率相似(约50%)。5)
抗VEGF药物 使用注意事项
抗VEGF药物 注射可能导致新生血管 膜收缩,从而加重牵拉性视网膜脱离 。需仔细考虑潜在风险和获益。如果术前给予抗VEGF药物 而手术取消,可能会加重牵拉性视网膜脱离 ,因此许多外科医生会等待患者获得内科手术许可后再给药。
没有确凿证据表明抗凝药确实会增加玻璃体 积血的风险,大多数临床医生不推荐为了促进玻璃体 积血吸收而停用医学上必要的抗凝治疗。
因为治疗延迟可能导致永久性视网膜 损伤或因缺血引起的新生血管性青光眼 ,所以需要仔细考虑是继续保守观察还是进行手术治疗。如果B超 显示伴有视网膜脱离 ,应尽早手术以促进视网膜 复位。
以下情况适合进行玻璃体切除术 :5)
B型超声确认的伴有视网膜脱离 或视网膜裂孔 的玻璃体 积血
不吸收的玻璃体 积血
伴有虹膜新生血管 的玻璃体 积血(需要更早的手术干预)
伴有溶血性青光眼 或血影细胞性青光眼 的情况
多数眼内异物 病例
原因不明的浓密玻璃体 积血(用于诊断和治疗)
妨碍完成全视网膜光凝 的玻璃体 积血6)
在糖尿病相关的增殖性视网膜 病变中,如果新的玻璃体 积血在一个月内不消退,许多外科医生会进行玻璃体切除术 。但对于有PRP 病史的已知增殖性糖尿病视网膜病变 患者,更长的观察期(3-6个月)可能是合理的。术中可考虑使用眼内激光(眼内光凝)或术前抗VEGF药物 。
DRCR.net Protocol AB的初步结果比较了增殖性糖尿病视网膜病变 所致玻璃体 积血患者的初始阿柏西普 治疗组(100名)和初始玻璃体切除术 联合激光治疗 组(105名)。在24周时,平均视力 评分无统计学差异,但手术组视力 恢复更快,阿柏西普 组约三分之一在随访期间需要玻璃体切除术 (手术组为8%)。5)
Q
玻璃体积血通常需要多长时间自行吸收?
A
红细胞每天约以1%的比例消失,完全吸收可能需要数月。轻度病例可观察等待自然吸收,但若不吸收或伴有视网膜脱离 ,则需进行玻璃体 手术。
Q
玻璃体出血的手术应在何时进行?
A
取决于原发疾病和出血程度。伴有视网膜脱离 时应尽早手术。在增殖性糖尿病视网膜病变 中,若新发玻璃体出血在1个月内未消退,则考虑玻璃体 手术。对于有PRP 病史的已知患者,观察3-6个月也可能是合适的。1型糖尿病重度玻璃体出血时,更早的玻璃体 手术有利于视力 恢复。9) 即使玻璃体出血导致全视网膜光凝 无法完成,也适合玻璃体 手术。6)
玻璃体 是无血管的透明组织,因此邻近组织出血进入玻璃体 凝胶会导致玻璃体出血。血液渗入玻璃体 腔主要由两种基本机制引起。
急性后玻璃体 脱离(PVD ) :作为年龄相关性后玻璃体 脱离的并发症,约8%的患者出现玻璃体出血。玻璃体 从视网膜脱离 时,视网膜 血管破裂导致出血。急性后玻璃体 脱离相关的玻璃体出血中,70-95%伴有视网膜裂孔 或撕裂。出血量与视网膜裂孔 的可能性直接相关。4) 钝挫伤(闭合性眼外伤) :眼球前后方向受压导致赤道部向冠状面方向膨出,玻璃体 向视网膜 产生内向牵拉力。尤其在年轻患者中,玻璃体 与视网膜 粘连紧密,这种牵拉力可导致视网膜离断 、视网膜 血管破裂和玻璃体出血。开放性眼外伤 缺损 ,眼内各层均可出血,包括玻璃体出血。婴儿摇晃综合征 :可引起眼内各层出血。Terson综合征 :颅内压升高导致视网膜 小静脉压力升高并破裂。可见内界膜 下出血。Valsalva视网膜病变 视网膜 血管急性破裂,内界膜 下出血可波及玻璃体 腔。
当特发性颅内压增高 (IIH )或蛛网膜下腔出血等导致颅内压急剧升高时,视神经 鞘内的脑脊液压力压迫视网膜 中央静脉和脉络膜 视网膜 吻合血管。这导致静脉淤滞,血液无法通过吻合通道排出,从而破裂,严重出血突破内界膜 进入玻璃体 。
Vosoughi和Micieli(2022)报告了一例32岁肥胖女性(BMI 54.9 kg/m²)的特发性颅内压增高 病例,患者出现闪光和飞蚊症 ,无头痛、搏动性耳鸣或一过性视力 障碍,表现为玻璃体出血和视乳头水肿 。腰椎穿刺开放压为34 cmH₂O。口服乙酰唑胺 500 mg每日两次,3个月后视乳头水肿 改善,6个月后玻璃体出血和视力 完全恢复。3)
Hanai等人(2022)报告了一例12岁男孩,单侧扩张性岩尖囊肿(PAC)和对侧眼玻璃体出血继发于颅内压升高。腰椎穿刺开放压为250 mmH₂O。给予乙酰唑胺 250 mg每日两次,玻璃体出血和视乳头水肿 逐渐消退。1)
释放到玻璃体 腔内的血液迅速形成血凝块,并以每天约1%的速度清除。红细胞通过小梁网 排出,或发生溶血和吞噬作用,或在玻璃体 内停留数月。玻璃体 内的免疫反应是独特的,类似于低转换型肉芽肿,没有初始的多形核细胞反应。这种抑制的炎症反应减少了对眼组织的损伤,并有助于维持视轴的透明性。
糖尿病视网膜病变 玻璃体 手术研究(DRVS)是一项里程碑式的研究,首次证明了早期玻璃体 手术对1型糖尿病严重玻璃体出血的有效性。在2年分析中,早期玻璃体 手术组与观察组相比,视力 恢复显著更好。9) 这项研究以及小切口玻璃体 手术技术的发展,构成了当前玻璃体 手术适应症的基础。
Tan等人(2010)进行了一项随机对照试验,比较了早期玻璃体 手术和观察对伴有视网膜裂孔 的玻璃体出血的效果。最终视力 无显著差异,但早期手术组视网膜脱离 的发生率显著低于观察组。11) 这为疑似视网膜裂孔 引起的玻璃体出血的早期积极干预提供了证据。
Matsuo和Noda(2022)报告了一例60岁眼科医生的病例,该医生年度体检无异常,但在接种第二剂和第三剂COVID-19 mRNA疫苗(BNT162b2,辉瑞-BioNTech)后约2.5个月分别反复出现玻璃体出血。每次接种后,观察到舒张压在2-3个月内升高10-20 mmHg的趋势,这与玻璃体出血的复发在时间上相关。虽然这是单例报告,不足以证明因果关系,但建议在COVID-19疫苗接种后出现复发性玻璃体出血和血压升高的患者中确认接种史。2)
DRCR.net的Protocol AB是一项比较抗VEGF单药治疗与玻璃体 手术加激光治疗 增殖性糖尿病视网膜病变 所致玻璃体出血的随机对照试验,未来将积累关于长期视力 预后和手术转化率的数据。
由于玻璃体出血涉及多种病因,预后取决于病因。一般来说,如果黄斑 功能得以保留,视力 预后良好。
在术前或术后并发视网膜脱离 的病例中,可能进展为增殖性玻璃体视网膜病变 ,预后不良,需注意。特别是当牵拉性变化慢性化或手术延迟时,增殖性玻璃体视网膜病变 的风险增加。
如果基础疾病得到适当管理,可以降低再出血的风险。在糖尿病视网膜病变 中,通过全视网膜光凝 和抗VEGF治疗 使新生血管 消退对于预防再出血很重要。
Hanai K, Hashimoto M, Nakamura H. Unilateral expanding petrous apex cephalocele and contralateral vitreous hemorrhage in a young patient with intracranial hypertension. Am J Ophthalmol Case Rep. 2022;25:101368.
Matsuo T, Noda H. Temporal association of vitreous hemorrhage and hypertension after COVID-19 mRNA vaccines. Clin Case Rep. 2022;10:e06657.
Vosoughi AR, Micieli JA. Vitreous hemorrhage as the presenting sign of idiopathic intracranial hypertension. Case Rep Ophthalmol. 2022;13:905-909.
American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2019.
石田晋, 山下英俊, 白神史雄, ほか. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124:955-981.
American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
Diabetic Retinopathy Study Research Group. Photocoagulation treatment of proliferative diabetic retinopathy: clinical application of Diabetic Retinopathy Study (DRS ) findings, DRS report number 8. Ophthalmology. 1981;88:583-600.
Diabetic Retinopathy Vitrectomy Study Research Group. Early vitrectomy for severe vitreous hemorrhage in diabetic retinopathy: two-year results of a randomized trial (DRVS report 2). Arch Ophthalmol. 1985;103:1644-1652.
Sarrafizadeh R, Hassan TS, Ruby AJ, et al. Incidence of retinal detachment and visual outcome in eyes presenting with posterior vitreous separation and dense fundus-obscuring vitreous hemorrhage. Ophthalmology. 2001;108:2273-2278.
Tan HS , Mura M, Bijl HM. Early vitrectomy for vitreous hemorrhage associated with retinal tears. Am J Ophthalmol. 2010;150:529-533.
Spraul CW, Grossniklaus HE. Vitreous hemorrhage. Surv Ophthalmol. 1997;42:3-39.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。