视网膜锯齿缘离断 (视网膜锯齿缘离断 )是钝性眼外伤导致视网膜 最周边部(锯齿缘 )从玻璃体 基底部离断的一种外伤性视网膜裂孔 。多见于年轻人,常在运动损伤(拳击、球类外伤)后发生。
由于玻璃体 液化较少,表现为扁平的视网膜脱离 并缓慢进展,从受伤到诊断可能需要较长时间。
早期常无症状,对于有外伤史的年轻人,积极的散瞳 周边眼底检查 很重要。
使用睫状体 镜(巩膜 压迫镜)观察最周边部是诊断所必需的。
不伴有视网膜脱离 时采用激光光凝治疗,伴有时采用巩膜扣带术 或玻璃体 手术治疗。
注意Schwartz综合征(外伤性视网膜脱离 伴眼压 升高)。
在钝性眼外伤中,后极部视网膜 受到压迫和反弹伸展,同时玻璃体 基底牵拉视网膜 。这导致赤道部和周边部视网膜变性 区出现裂孔,以及血管弓附近的后极部裂孔、锯齿缘 断裂(视网膜离断 )视网膜裂孔 。
外伤性视网膜裂孔 根据发生部位和机制分为以下三型。
后极部裂孔 :发生在血管弓附近。易合并黄斑裂孔 和视网膜震荡 。锯齿缘 断裂(视网膜离断 )视网膜 在最周边部(锯齿缘 )从玻璃体 基底离断。多见于年轻人。睫状上皮裂孔 :睫状上皮撕裂。诊断需要睫状体 镜。
锯齿缘 断裂与瓣状裂孔 不同,是全层的裂隙(离断),特点是视网膜 瓣不翻转。视网膜 前缘仍附着在锯齿缘 ,后缘常向玻璃体 侧弯曲。
锯齿缘 断裂(视网膜锯齿缘离断 )多见于年轻人。尤其好发于运动外伤(拳击、足球、棒球等球类外伤)、交通事故、暴力导致的钝性眼外伤之后。
年轻人玻璃体 液化不充分,因此玻璃体 与视网膜 的粘连比成人更牢固。因此钝性外伤时的牵引力直接作用于锯齿缘 ,容易发生离断。另一方面,由于玻璃体 液化少,视网膜下液 流入缓慢,形成扁平的视网膜脱离 。这种“缓慢进展”导致从受伤到诊断可能间隔数周至数月。
容易合并玻璃体出血 和房角后退 ,这些常成为直接就诊的动机。
Q
锯齿缘断裂与普通视网膜裂孔有何不同?
A
普通视网膜裂孔 (变性性裂孔或伴玻璃体 后脱离的马蹄形裂孔 )多见于中老年人,易发生在视网膜 赤道部至后极部。相比之下,锯齿缘 断裂是外伤性的,是最周边部(锯齿缘 )从玻璃体 基底部离断,这一点不同。主要特征为:不是瓣状而是全层裂隙、好发于年轻人、作为扁平视网膜脱离 缓慢进展。仅用间接检眼镜常规眼底检查 容易漏诊,需要使用巩膜 压迫器观察最周边部才能确诊。
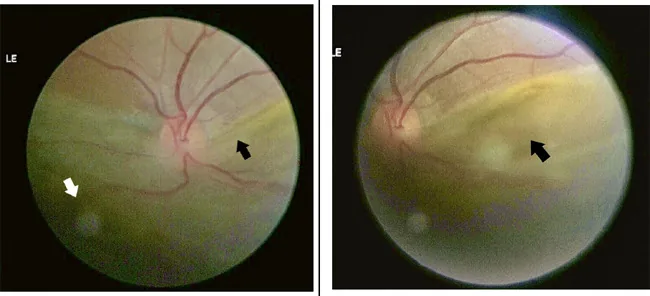
显示下方视网膜脱离和锯齿缘断裂的后极部彩色照片 Shrestha RM, Bhatt S, Shrestha P, et al. Rhegmatogenous retinal detachment with spontaneous dialysis of the ora serrata in neurofibromatosis type 1: A case report. JNMA J Nepal Med Assoc. 2022;60(250):555-558. Figure 3. PM
CI D: PMC9275462. License: CC BY 4.0.
后极部彩色照片显示下方视网膜 广泛隆起和锯齿缘 部的离断缘(箭头)。对应本文“主要症状与临床所见”部分讨论的锯齿缘 断裂。
无症状(初期) :如果锯齿缘 断裂较小且未发生视网膜脱离 ,受伤后一段时间可能没有自觉症状。飞蚊症 玻璃体出血 或玻璃体混浊 时出现飞蚊症 。视野缺损 视网膜脱离 ,与断裂部位对应的视野出现缺损 。由于断裂多位于下方,上方视野常缺损 。视力 下降视网膜脱离 波及黄斑部 时发生。在扁平脱离阶段,视力 可能相对保持。
锯齿缘 部离断锯齿缘 侧)保持附着,后缘折曲。扁平周边部视网膜脱离 :在玻璃体 液化较少的年轻患者中,视网膜下液 积聚缓慢,脱离高度较低。玻璃体 积血视网膜 血管破裂引起。降低眼底的可视性。房角后退 虹膜 根部向后移位。是外伤性青光眼 的危险因素。
伴有视网膜脱离 的锯齿缘 断裂中,眼压 升高的情况称为Schwartz综合征。其机制是视网膜裂孔 中的光感受器外节进入前房 ,阻塞小梁网 (眼内排水结构)导致眼压 升高。仅用降眼压 药物内科治疗往往无法改善,需要从根本上治疗视网膜裂孔 。
Q
受伤后即使无症状也需要检查吗?
A
需要。锯齿缘 断裂在早期常无症状,容易因缓慢进展的扁平视网膜脱离 而延误发现。对于眼外伤(尤其是钝挫伤)的年轻患者,即使无症状,也应进行散瞳 眼底检查 和睫状体 镜检查,详细观察包括最周边部在内的周边视网膜 。延误发现可能导致增殖性玻璃体视网膜病变 (PVR ),使治疗变得困难。
钝性眼外伤是主要原因。眼球受到前后方向压缩时,赤道部向冠状面方向膨胀,玻璃体 基底强烈牵拉锯齿缘 。在年轻患者中,玻璃体 与视网膜 的粘连牢固,这种牵拉力直接传递到最周边部视网膜 ,导致断裂。
年轻患者 :玻璃体 液化少,与视网膜 粘连强,钝挫伤的牵拉力集中在锯齿缘 。运动损伤 :拳击(面部打击)、球类损伤(足球、棒球、网球、壁球)尤为常见。交通事故、工伤、暴力 :所有钝性眼外伤均为风险因素。格子样变性等周边部视网膜变性 :存在视网膜 薄弱区域时,更容易发生裂孔和断裂。
在运动(球拍运动、球类运动、格斗运动)中,请佩戴聚碳酸酯防护眼镜或运动护目镜。
在金属加工、木工等作业中,请使用适当的防护眼镜。
眼部受伤后,如果出现飞蚊症 、视野缺损 、视力 下降或闪光感 ,请立即就医。
即使受伤后没有症状,如果主治医生建议定期检查,也请务必就诊。缓慢进展的视网膜脱离 ,早期发现对预后至关重要。
锯齿缘 裂孔发生在最周边部,因此仅通过常规直接检眼镜或散瞳 下间接检眼镜检查容易漏诊。观察最周边部必须使用睫状体 镜(巩膜 压迫器)。
检查 目的 备注 间接检眼镜 + 巩膜 压迫 周边部至最周边部视网膜 观察 散瞳 下进行。最周边部必须进行巩膜 压迫。睫状体 镜(巩膜 压迫器)锯齿缘 、睫状体 上皮的观察确认最周边部裂孔和离断不可或缺。 B型超声检查 玻璃体出血 导致眼底无法窥见时确认视网膜脱离 或眼内异物 OCT (光学相干断层扫描 )确认黄斑部 脱离 评估扁平脱离是否累及黄斑 眼压测量 及前房角镜检查 确认房角后退 或Schwartz综合征 如眼压 升高,加做前房角镜检查 眼眶 CT排除眼内异物 或眼眶 骨折 怀疑开放性眼外伤 时适用
需注意玻璃体出血 可能掩盖裂孔。观察锯齿缘 至睫状上皮裂孔时,睫状体 镜很有用。
Q
玻璃体出血导致眼底看不见时怎么办?
A
必须进行B型超声检查 。评估有无视网膜脱离 (与视盘连续性)、脱离范围及有无眼内异物 。B超 确认视网膜脱离 时,采取早期手术方针。待出血消退后,使用巩膜 压迫器进行详细的周边眼底检查 ,确认锯齿缘 断裂的位置和大小。
治疗方案根据有无视网膜脱离 、外伤类型(开放性还是闭合性)以及裂孔大小决定。
无视网膜脱离时
治疗 :激光光凝
用激光烧灼裂孔周围,使视网膜 与视网膜色素上皮 粘连。目的是防止视网膜下液 流入,阻止进展为视网膜脱离 。
注意 :小的锯齿缘 断裂可能随着玻璃体 液化日后扩大。需要定期随访。
伴有视网膜脱离时(闭合性外伤、屈光间质清晰)
治疗 :巩膜 扣带(环扎)手术
除巨大裂孔性视网膜脱离 外,巩膜扣带术 是基本术式。使用硅胶海绵或硅胶带将裂孔部位压陷,封闭裂孔。通过冷冻凝固 固定裂孔周围的视网膜 。
伴有视网膜脱离时(开放性眼外伤)
治疗 :玻璃体切除术
首要治疗目的是解除嵌顿的玻璃体 凝胶的牵引,因此需要相对紧急的玻璃体切除术 。同时可降低眼内炎 风险并清除眼内异物 。
巨大裂孔性视网膜脱离的情况
治疗 :玻璃体切除术 + 填充
使用硅油 、SF6气体(20-25%)或C3F8气体(14-16%)进行填充,封闭裂孔。合并增殖性玻璃体视网膜病变 (PVR )时选择硅油 。
巩膜扣带术 是从外部压陷眼球壁以封闭裂孔的手术方式。
环扎:将硅胶带环绕赤道部,压陷包括锯齿缘 裂孔在内的全周。
局部扣带:仅在裂孔对应部位缝合硅胶海绵。
冷冻凝固 :在扣带缝合前,对裂孔周围进行冷冻凝固 ,形成脉络膜 视网膜 粘连。视网膜下液 引流:若脱离范围广泛,从巩膜 外排出视网膜下液 。
当出现Schwartz综合征(外伤性视网膜脱离 伴眼压 升高)时,应暂时使用降眼压 药物(碳酸酐酶抑制剂 、β受体阻滞剂 )控制眼压 ,同时根本治疗需要处理视网膜裂孔 (光凝或手术)。缩瞳药(毛果芸香碱)不抑制房水 生成,因此不作为首选。
Q
锯齿缘裂孔能否仅用激光治疗?
A
对于不伴视网膜脱离 的锯齿缘 裂孔,激光光凝是适应症。在裂孔周围进行激光照射,使视网膜 与视网膜色素上皮 粘连,防止液体流入视网膜 下。但如果裂孔较大、位于下方、或玻璃体 液化严重且牵引力强,激光后仍有进展为视网膜脱离 的风险。出现视网膜脱离 时需手术(巩膜扣带术 或玻璃体 手术)。
钝挫伤使眼球前后方向受压时,眼球赤道部在冠状面方向扩张(前后径缩短,赤道径增大)。这种变形导致玻璃体 基底将锯齿缘 (视网膜 最周边部)强烈向内牵拉。
在年轻人中,玻璃体 液化尚未进展。玻璃体 凝胶保持均质状态,与视网膜 粘连牢固,因此牵拉力不会均匀分布在大范围,而是集中在粘连最强的锯齿缘 。结果导致锯齿缘 处视网膜 全层断裂。
如果裂孔较小,视网膜下液 流入速度缓慢,仅形成扁平视网膜脱离 。玻璃体 液化少的年轻人中,液体扩散到视网膜 下需要时间,进展缓慢。这就是“从受伤到诊断需要较长时间”的原因。
如果裂孔较大(巨大裂孔型),液体迅速涌入视网膜 下腔,快速进展为广泛视网膜脱离 。长期视网膜脱离 可合并增殖性玻璃体视网膜病变 (PVR ),变得难治。
在外伤性视网膜脱离 中,裂孔边缘的光感受器外节可能随视网膜下液 流入前房 。这些外节物理性阻塞小梁网 (眼内排水结构),阻碍房水 流出,导致眼压 升高。这种病理状态称为Schwartz综合征。治疗视网膜裂孔 后眼压 可改善。
外伤不仅导致锯齿缘 断裂,还常伴有以下合并损伤,这些会影响预后。
通过早期发现和早期治疗实现视网膜 复位后,预后良好。如果在黄斑 脱离前进行治疗,术后视力 恢复可望良好。另一方面,如果发现延迟并合并PVR ,手术成功率降低,视力 预后也不良。
Zion IB, Burton TC. Retinal dialysis. Arch Ophthalmol. 1980;98:1971-1974.
Cox MS , Schepens CL, Freeman HM. Retinal detachment due to ocular contusion. Arch Ophthalmol. 1966;76:678-685.
Hagler WS, North AW. Retinal dialyses and retinal detachment. Arch Ophthalmol. 1968;79:376-388.
Verdaguer TJ. Juvenile retinal detachment. Am J Ophthalmol. 1982;93:145-156.
Johnston PB. Traumatic retinal detachment. Br J Ophthalmol. 1991;75:18-21.
Ghafour IM, Foulds WS, Allan D, et al. Causes of low visual acuity in children referred to eye clinics. Br J Ophthalmol. 1983;67:35-37.
Tasman W. Retinal detachment in children. Trans Am Acad Ophthalmol Otolaryngol. 1967;71:455-460.
Billington BM, Leaver PK, McLeod D. Management of retinal detachment in the Marfan syndrome. Trans Ophthalmol Soc U K. 1985;104:689-694.
Ambresin A, Wolfensberger TJ, Bovey EH. Management of giant retinal tears with vitrectomy, internal tamponade, and peripheral 360° retinal photocoagulation. Retina. 2003;23:622-628.
Ross WH. Traumatic retinal dialyses. Arch Ophthalmol. 1981;99:1371-1374.
Smiddy WE, Flynn HW Jr. Pathogenesis of macular holes and therapeutic implications. Am J Ophthalmol. 2004;137:525-537.
Küchle M, Naumann GO. Direct cyclopexy for traumatic cyclodialysis with persisting hypotony. Ophthalmology. 1995;102:322-333.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。