จอประสาทตาฉีกขาด บริเวณ ora serrata (จอประสาทตา หลุดลอกแบบ dialysis) เป็นรูปแบบหนึ่งของจอประสาทตาฉีกขาด จากอุบัติเหตุที่เกิดจากการบาดเจ็บตาชน blunt โดยส่วนปลายสุดของจอประสาทตา (ora serrata) หลุดออกจากฐานน้ำวุ้นตา พบบ่อยในคนหนุ่มสาว และมักเกิดหลังการบาดเจ็บจากการเล่นกีฬา (มวย, การบาดเจ็บจากลูกบอล)
เนื่องจากน้ำวุ้นตา เหลวน้อย จอประสาทตาลอก จึงดำเนินไปอย่างช้าๆ แบบลอกราบ และอาจใช้เวลานานตั้งแต่ได้รับบาดเจ็บจนถึงการวินิจฉัย
มักไม่มีอาการในระยะแรก ดังนั้นการตรวจอวัยวะส่วนปลายด้วยการขยายม่านตา อย่างจริงจังจึงสำคัญในคนหนุ่มสาวที่มีประวัติการบาดเจ็บ
การสังเกตส่วนปลายสุดด้วยเลนส์สัมผัสปรับเลนส์ (กดตาขาว ) เป็นสิ่งจำเป็นสำหรับการวินิจฉัย
หากไม่มีจอประสาทตาลอก ร่วมด้วย ให้รักษาด้วยการจี้แสงเลเซอร์ หากมี ให้รักษาด้วยการผ่าตัดรัดตาขาว หรือการผ่าตัดน้ำวุ้นตา
ระวังกลุ่มอาการชวาร์ตซ์ (ความดันลูกตา สูงร่วมกับจอประสาทตาลอก จากบาดเจ็บ)
ในการบาดเจ็บตาทื่อ จอประสาทตา ส่วนหลังถูกกดและยืดแบบยืดหยุ่น ร่วมกับฐานน้ำวุ้นตา ดึงจอประสาทตา ทำให้เกิดการฉีกขาดในบริเวณจอประสาทตา เสื่อมที่เส้นศูนย์สูตรและส่วนปลาย รวมถึงการฉีกขาดส่วนหลังใกล้ส่วนโค้งหลอดเลือด การฉีกขาดของออราเซอร์ราตา (จอประสาทตา ขาด) และการฉีกขาดของเยื่อบุปรับเลนส์ เรียกรวมกันว่าการฉีกขาดจอประสาทตา จากบาดเจ็บ
การฉีกขาดจอประสาทตา จากบาดเจ็บแบ่งเป็นสามชนิดตามตำแหน่งและกลไก:
การฉีกขาดส่วนหลัง : เกิดขึ้นใกล้ส่วนโค้งหลอดเลือด มักร่วมกับรูจุดรับภาพและจอประสาทตา ช้ำการฉีกขาดของออราเซอร์ราตา (จอประสาทตา ขาด) : จอประสาทตา หลุดจากฐานน้ำวุ้นตา ที่ส่วนปลายสุด (ออราเซอร์ราตา) พบมากในคนหนุ่มสาวการฉีกขาดของเยื่อบุปรับเลนส์ : เยื่อบุปรับเลนส์ฉีกขาด ต้องใช้เลนส์สัมผัสปรับเลนส์เพื่อการวินิจฉัย
การฉีกขาดของออราเซอร์ราตาแตกต่างจากการฉีกขาดแบบแผ่นพับ; เป็นรอยแยก (การขาด) ทุกชั้น และแผ่นพับจอประสาทตา ไม่พลิกกลับ มักพบว่าขอบหน้าของจอประสาทตา ยังคงติดกับออราเซอร์ราตา ในขณะที่ขอบหลังพับไปทางน้ำวุ้นตา
การฉีกขาดของ ora serrata (retinal dialysis ) พบได้บ่อยในคนหนุ่มสาว โดยเฉพาะอย่างยิ่งหลังการบาดเจ็บที่ตาชนิดทื่อจากการเล่นกีฬา (มวย ฟุตบอล เบสบอล ฯลฯ) อุบัติเหตุทางรถยนต์ หรือการถูกทำร้าย
ในคนหนุ่มสาว น้ำวุ้นตา ยังไม่เหลว ดังนั้นการยึดเกาะระหว่างน้ำวุ้นตา และจอประสาทตา จึงแข็งแรงกว่าผู้ใหญ่ ดังนั้นแรงดึงระหว่างการบาดเจ็บทื่อจึงส่งตรงไปยัง ora serrata ทำให้เกิดการฉีกขาดได้ง่าย ในทางกลับกัน เนื่องจากน้ำวุ้นตา เหลวน้อย การไหลของของเหลวใต้จอประสาทตา จึงช้า ทำให้จอประสาทตาลอก แบบราบและดำเนินไปอย่างช้าๆ การดำเนินไปอย่างช้าๆ นี้อาจทำให้มีช่วงเวลาตั้งแต่ได้รับบาดเจ็บจนถึงการวินิจฉัยเป็นสัปดาห์ถึงเดือน
มักพบร่วมกับเลือดออกในน้ำวุ้นตา และมุมปิด (angle recession ) ซึ่งมักเป็นสาเหตุโดยตรงที่ทำให้ผู้ป่วยมาพบแพทย์
Q
การฉีกขาดของ ora serrata แตกต่างจากจอประสาทตาฉีกขาดทั่วไปอย่างไร?
A
จอประสาทตาฉีกขาด ทั่วไป (จอประสาทตาฉีกขาด แบบเสื่อม หรือจอประสาทตาฉีกขาด รูปเกือกม้าที่เกิดจากน้ำวุ้นตา หลุดตัวส่วนหลัง) มักพบในวัยกลางคนและผู้สูงอายุ และมักเกิดบริเวณเส้นศูนย์สูตรถึงขั้วหลังของจอประสาทตา ในทางตรงกันข้าม การฉีกขาดของ ora serrata เป็นผลจากการบาดเจ็บ เกิดขึ้นบริเวณรอบนอกสุด (ora serrata) ซึ่งจอประสาทตา หลุดจากฐานน้ำวุ้นตา แตกต่างตรงที่เป็นรอยแยกตลอดความหนา ไม่ใช่แบบแผ่นพับ มักเกิดในคนหนุ่มสาว และดำเนินไปอย่างช้าๆ เป็นจอประสาทตาลอก แบบราบ มักถูกมองข้ามในการตรวจอวัยวะภายในตาด้วยจอประสาทตา ทางอ้อมธรรมดา จำเป็นต้องตรวจบริเวณรอบนอกสุดด้วยเลนส์ cycloscopy เพื่อการวินิจฉัย
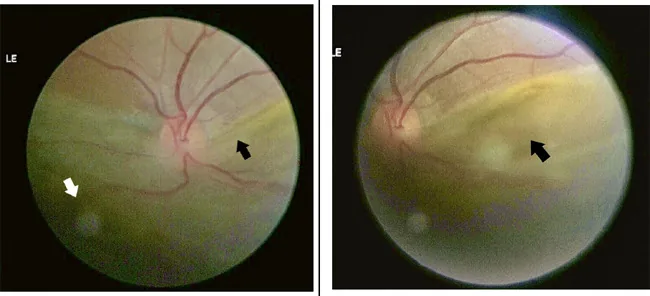
ภาพถ่ายสีของส่วนหลังลูกตาแสดงจอประสาทตาลอกด้านล่างและการฉีกขาดของ ora serrata Shrestha RM, Bhatt S, Shrestha P, et al. Rhegmatogenous retinal detachment with spontaneous dialysis of the ora serrata in neurofibromatosis type 1: A case report. JNMA J Nepal Med Assoc. 2022;60(250):555-558. Figure 3. PM
CI D: PMC9275462. License: CC BY 4.0.
ภาพถ่ายสีของส่วนหลังลูกตาแสดงการยกตัวของจอประสาทตา ส่วนล่างเป็นบริเวณกว้างและขอบฉีกขาดที่ ora serrata (ลูกศร) สอดคล้องกับการฉีกขาดของ ora serrata ที่กล่าวถึงในหัวข้ออาการหลักและอาการแสดงทางคลินิก
ไม่มีอาการ (ระยะเริ่มแรก) : หากการฉีกขาดของ ora serrata มีขนาดเล็กและยังไม่มีจอประสาทตาลอก อาจไม่มีอาการเป็นระยะเวลาหนึ่งหลังการบาดเจ็บจุดลอย (floaters) : หากมีเลือดออกในน้ำวุ้นตา หรือน้ำวุ้นตา ขุ่น จะเกิดจุดลอยข้อบกพร่องของลานสายตา : หากการฉีกขาดมีขนาดใหญ่และ发展为จอประสาทตาลอก จะเกิดข้อบกพร่องของลานสายตาตำแหน่งที่สอดคล้องกับรอยฉีกขาด เนื่องจากการฉีกขาดมักเกิดด้านล่าง ข้อบกพร่องของลานสายตาจึงมักเกิดด้านบนการมองเห็น ลดลงจอประสาทตาลอก ลามไปถึงจุดรับภาพ ในระยะจอประสาทตาลอก แบบราบ การมองเห็น อาจยังค่อนข้างดี
การขาดของ ora serrata : พบรอยแยกตลอดความหนารูปโค้งหรือครึ่งวงกลมบริเวณรอบนอกสุด ขอบด้านหน้า (ด้าน ora serrata) ยังคงยึดติดอยู่ ในขณะที่ขอบด้านหลังพับงอจอประสาทตาลอก แบบราบบริเวณรอบนอกวุ้นตา เหลวน้อย การสะสมของของเหลวใต้จอประสาทตา เป็นไปอย่างช้าๆ และความสูงของการลอกต่ำเลือดออกในน้ำวุ้นตา : เกิดจากการแตกของหลอดเลือดจอประสาทตา จากการบาดเจ็บ ทำให้การมองเห็น ภาพพื้นหลังลดลงมุมถอยร่น ม่านตา ถอยร่นเนื่องจากการบาดเจ็บแบบทื่อ เป็นปัจจัยเสี่ยงต่อโรคต้อหินจากการบาดเจ็บ
การฉีกขาดของออราเซอร์ราตาที่มีจอประสาทตาลอก ร่วมกับความดันลูกตา สูง เรียกว่ากลุ่มอาการชวาร์ตซ์ กลไกคือส่วนนอกของเซลล์รับแสง รั่วผ่านรูฉีกขาดของจอประสาทตา เข้าไปในช่องหน้าม่านตา ทำให้เกิดการอุดตันของ trabecular meshwork (โครงสร้างระบายน้ำในลูกตา) และทำให้ความดันลูกตา สูงขึ้น มักไม่ดีขึ้นด้วยการรักษาด้วยยาลดความดันลูกตา เพียงอย่างเดียว จำเป็นต้องรักษารูฉีกขาดของจอประสาทตา อย่างถาวร
Q
จำเป็นต้องตรวจแม้ไม่มีอาการหลังการบาดเจ็บหรือไม่?
A
จำเป็น การฉีกขาดของออราเซอร์ราตามักไม่มีอาการในระยะแรก และสามารถดำเนินไปอย่างช้าๆ เป็นจอประสาทตาลอก แบบราบ ซึ่งมักตรวจพบช้า ในผู้สูงอายุที่ได้รับบาดเจ็บที่ตา (โดยเฉพาะแบบทื่อ) ควรตรวจอวัยวะภายในตาด้วยการขยายม่านตา และตรวจซิลิอารีบอดี ้แม้ไม่มีอาการ เพื่อสังเกตจอประสาทตา ส่วนรอบรวมถึงบริเวณขอบสุด การตรวจพบช้าอาจนำไปสู่ภาวะ proliferative vitreoretinopathy (PVR ) และทำให้การรักษายากขึ้น
สาเหตุหลักคือการบาดเจ็บแบบทื่อที่ลูกตา เมื่อลูกตาถูกบีบอัดในแนวหน้า-หลัง เส้นศูนย์สูตรจะขยายตัวในแนวโคโรนัล ทำให้ฐานของน้ำวุ้นตา ดึงรั้งออราเซอร์ราตาอย่างแรง ในผู้สูงอายุ การยึดเกาะระหว่างน้ำวุ้นตา กับจอประสาทตา แข็งแรง ดังนั้นแรงดึงนี้จึงส่งตรงไปยังจอประสาทตา ส่วนรอบนอกสุด ทำให้เกิดการฉีกขาด
ผู้สูงอายุ : เนื่องจากน้ำวุ้นตา เหลวน้อยและการยึดเกาะกับจอประสาทตา แข็งแรง แรงดึงจากการบาดเจ็บแบบทื่อจึงรวมตัวที่ออราเซอร์ราตาการบาดเจ็บจากการกีฬา : มวยสากล (การชกที่ใบหน้า) การบาดเจ็บจากลูกบอล (ฟุตบอล เบสบอล เทนนิส แร็กเก็ตบอล) พบบ่อยเป็นพิเศษอุบัติเหตุทางถนน อุบัติเหตุจากการทำงาน การทำร้ายร่างกาย : การบาดเจ็บแบบทื่อที่ตาทุกประเภทเป็นปัจจัยเสี่ยงจอประสาทตาเสื่อมบริเวณรอบนอก เช่น lattice degenerationจอประสาทตา ที่อ่อนแออยู่ก่อนแล้วจะเพิ่มโอกาสเกิดการฉีกขาดและการลอก
เนื่องจากรอยฉีกขาดที่ ora serrata เกิดขึ้นบริเวณขอบนอกสุด จึงอาจมองข้ามได้ง่ายด้วยการตรวจ ophthalmoscopy ตรงแบบธรรมดาหรือ ophthalmoscopy ทางอ้อมร่วมกับการขยายม่านตา ในการสังเกตบริเวณขอบนอกสุด จำเป็นต้องใช้ ciliary mirror (ciliary compression mirror)
การตรวจ วัตถุประสงค์ หมายเหตุ Ophthalmoscopy ทางอ้อม + การกดตาขาว สังเกตจอประสาทตา บริเวณรอบนอกถึงขอบนอกสุด ทำภายใต้การขยายม่านตา จำเป็นต้องกดตาขาว สำหรับบริเวณขอบนอกสุด Ciliary mirror (ciliary compression mirror) สังเกต ora serrata และเยื่อบุผิวเลนส์ปรับตา จำเป็นอย่างยิ่งในการยืนยันรอยฉีกขาดและการแยกตัวบริเวณขอบนอกสุด การตรวจอัลตราซาวนด์แบบ B-mode เมื่อไม่สามารถมองเห็นจอตาได้เนื่องจากเลือดออกในน้ำวุ้นตา เพื่อยืนยันจอตาลอกหรือสิ่งแปลกปลอมในลูกตา OCT (เครื่องตรวจชั้นจอตาด้วยแสง)เพื่อยืนยันจอตาลอกบริเวณจุดรับภาพ เพื่อประเมินว่าจอตาลอกแบบราบลามไปถึงจุดรับภาพหรือไม่ การวัดความดันลูกตา และการตรวจมุมตา (gonioscopy)เพื่อยืนยันมุมตาถอยร่นหรือกลุ่มอาการชวาร์ตซ์ หากความดันลูกตา สูง ให้ตรวจมุมตาเพิ่มเติม CT scan เบ้าตา เพื่อแยกสิ่งแปลกปลอมในลูกตา หรือกระดูกเบ้าตา หัก บ่งชี้เมื่อสงสัยการบาดเจ็บแบบเปิด
ต้องระวังเพราะเลือดออกในน้ำวุ้นตา อาจบดบังรอยฉีกขาดได้ การใช้เลนส์สัมผัสปรับเลนส์ตา (ciliary body lens) มีประโยชน์ในการสังเกตรอยฉีกขาดบริเวณ ora serrata และเยื่อบุปรับเลนส์ตา
เมื่อไม่สามารถมองเห็นจอตาได้: ตรวจอัลตราซาวนด์แบบ B-mode เพื่อยืนยันว่ามีจอตาลอกหรือไม่
หากมีความดันลูกตา เพิ่มขึ้นหลังการบาดเจ็บ: แยกความแตกต่างระหว่างมุมปิด (ความเสี่ยงต่อโรคต้อหิน จากบาดเจ็บ) และกลุ่มอาการชวาร์ตซ์
จอประสาทตาลอก ส่วนปลายแบบราบในคนหนุ่มสาว: สงสัยอย่างยิ่งว่ามีการฉีกขาดของ ora serrata หรือ dialysis ของจอประสาทตา
จอประสาทตาลอก ชนิดมีรอยฉีกขาดที่ไม่ใช่จากบาดเจ็บสายตาสั้น ไม่มีประวัติบาดเจ็บ มักเป็นรอยฉีกขาดรูปเกือกม้าจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา เยื่อบุตาอักเสบ จอประสาทตาลอก ชนิดดึงรั้งจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative หรือ vitreoretinopathy ชนิด proliferative
Q
หากมีเลือดออกในวุ้นตาทำให้มองไม่เห็นจอประสาทตาควรทำอย่างไร?
A
จำเป็นต้องทำอัลตราซาวนด์โหมด B เพื่อประเมินว่ามีจอประสาทตาลอก หรือไม่ (ยืนยันความต่อเนื่องกับจานประสาทตา ) ขอบเขตของการลอก และมีสิ่งแปลกปลอมในลูกตา หรือไม่ หากยืนยันว่ามีจอประสาทตาลอก ด้วยโหมด B ให้ตัดสินใจผ่าตัดเร็ว หลังจากเลือดออกทุเลา ให้ตรวจจอประสาทตา ส่วนปลายอย่างละเอียดรวมถึงการใช้เลนส์ cycloscopy เพื่อระบุตำแหน่งและขนาดของรอยฉีกขาดของ ora serrata
แผนการรักษาขึ้นอยู่กับการมีหรือไม่มีจอประสาทตาลอก ชนิดของการบาดเจ็บ (เปิดหรือปิด) และขนาดของรอยฉีกขาด
กรณีไม่มีจอประสาทตาลอก
การรักษา : การจี้ด้วยเลเซอร์
จี้บริเวณรอบรอยฉีกขาดด้วยเลเซอร์เพื่อให้จอประสาทตา ติดกับเยื่อบุจอประสาทตา ชั้น pigment เป้าหมายเพื่อป้องกันไม่ให้น้ำใต้จอประสาทตา ไหลเข้าและลุกลามเป็นจอประสาทตาลอก
ข้อควรระวัง : รอยฉีกขาดของ ora serrata ขนาดเล็กอาจขยายใหญ่ขึ้นในภายหลังเมื่อวุ้นตา กลายเป็นของเหลว จำเป็นต้องติดตามผลเป็นระยะ
กรณีมีจอประสาทตาลอก (บาดเจ็บแบบปิด มองเห็นได้ดี)
การรักษา : การผ่าตัดอัดบุผนังลูกตา (การรัดรอบ)
ยกเว้นจอประสาทตาลอก ชนิดรอยฉีกขาดขนาดใหญ่ การอัดบุผนังลูกตาเป็นวิธีการพื้นฐาน ใช้ฟองน้ำซิลิโคนหรือแถบซิลิโคนกดบริเวณรอยฉีกขาดให้บุ๋มเข้าไปเพื่อปิดรอยฉีกขาด จอประสาทตา รอบรอยฉีกขาดถูกยึดติดด้วยการจี้เย็น
กรณีที่มีจอประสาทตาลอกร่วมด้วย (บาดแผลเปิด)
การรักษา : การผ่าตัดน้ำวุ้นตา
เป้าหมายการรักษาแรกคือการปลดการดึงรั้งของวุ้นตา ที่ถูกกักขัง และควรทำการผ่าตัดน้ำวุ้นตา อย่างเร่งด่วน นอกจากนี้ยังช่วยลดความเสี่ยงของเยื่อบุตาอักเสบ และนำสิ่งแปลกปลอมในลูกตา ออก
ในกรณีจอประสาทตาลอกชนิดรอยฉีกขาดขนาดใหญ่
การรักษา : การผ่าตัดน้ำวุ้นตา + การอุดตัน
ใช้การอุดตันด้วยน้ำมันซิลิโคน, แก๊ส SF6 (20-25%) หรือแก๊ส C3F8 (14-16%) เพื่อปิดรอยฉีกขาด หากมีภาวะจอตาเจริญผิดปกติในวุ้นตา (PVR ) จะเลือกใช้น้ำมันซิลิโคน
การอัดบุผนังลูกตาเป็นขั้นตอนที่ทำให้ผนังลูกตาบุ๋มเข้าจากภายนอกเพื่อปิดตำแหน่งรอยฉีกขาด
การรัดรอบ: พันแถบซิลิโคนรอบเส้นศูนย์สูตรเพื่อกดบุ๋มตลอดเส้นรอบวงรวมถึงรอยฉีกขาดที่ ora serrata
การอัดบุเฉพาะที่: เย็บฟองน้ำซิลิโคนเฉพาะบริเวณที่ตรงกับรอยฉีกขาด
การจี้เย็น : ทำให้บริเวณรอบรอยฉีกขาดเย็นก่อนเย็บอัดบุเพื่อสร้างการยึดติดระหว่างคอรอยด์ กับจอประสาทตา การระบายน้ำใต้จอประสาทตา : ในกรณีที่จอประสาทตาลอก เป็นบริเวณกว้าง ให้ระบายน้ำใต้จอประสาทตา จากภายนอกผนังลูกตา
เมื่อพบ Schwartz syndrome (ความดันลูกตา สูงร่วมกับจอประสาทตาลอกจากการบาดเจ็บ ) จะควบคุมความดันลูกตา ชั่วคราวด้วยยาลดความดันลูกตา (ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส, ยาปิดกั้นเบตา) แต่การรักษาพื้นฐานคือการซ่อมแซมจอประสาทตาฉีกขาด (การจี้ด้วยแสง หรือการผ่าตัด) ยาหยอดตาที่ทำให้รูม่านตา หด (พิโลคาร์พีน) ไม่ใช่ทางเลือกแรกเนื่องจากไม่มีส่วนช่วยในการยับยั้งการผลิตอารมณ์ขันน้ำ
แม้ในระหว่างการติดตามผลโดยไม่มีจอประสาทตาลอก เมื่อน้ำวุ้นตา กลายเป็นของเหลวมากขึ้น รอยฉีกขาดอาจขยายใหญ่ขึ้นและพัฒนาเป็นจอประสาทตาลอก ได้ จำเป็นต้องตรวจอวัยวะส่วนปลายและตรวจร่างกายซิลิอารีเป็นระยะเป็นเวลา 3-6 เดือนหลังการบาดเจ็บ เพื่อติดตามการขยายของรอยฉีกขาดและการเกิดจอประสาทตาลอก
Q
รอยฉีกขาดของ ora serrata สามารถรักษาด้วยเลเซอร์เพียงอย่างเดียวได้หรือไม่?
A
หากรอยฉีกขาดของ ora serrata ไม่มีจอประสาทตาลอก การจี้ด้วยแสง เลเซอร์เป็นข้อบ่งชี้ โดยฉายเลเซอร์รอบรอยฉีกขาดเพื่อสร้างการยึดติดกับเยื่อบุผิวรงควัตถุจอประสาทตา ป้องกันไม่ให้น้ำไหลเข้าใต้จอประสาทตา อย่างไรก็ตาม หากรอยฉีกขาดมีขนาดใหญ่ อยู่ตำแหน่งด้านล่าง หรือมีน้ำวุ้นตา กลายเป็นของเหลวมากและมีการดึงรั้งรุนแรง ยังมีความเสี่ยงที่จะเกิดจอประสาทตาลอก หลังเลเซอร์ หากพบจอประสาทตาลอก จำเป็นต้องผ่าตัด (การคาดลูกตาหรือการตัดน้ำวุ้นตา )
เมื่อลูกตาถูกกดในแนวหน้าหลังจากการบาดเจ็บแบบทื่อ เส้นศูนย์สูตรของลูกตาจะขยายออกในแนวโคโรนัล (เส้นผ่านศูนย์กลางหน้าหลังสั้นลงและเส้นผ่านศูนย์กลางเส้นศูนย์สูตรเพิ่มขึ้น) การเสียรูปนี้ทำให้ฐานน้ำวุ้นตา ดึง ora serrata (บริเวณรอบนอกสุดของจอประสาทตา ที่มีขอบหยัก) เข้าด้านในอย่างแรง
ในคนหนุ่มสาว น้ำวุ้นตา ยังไม่กลายเป็นของเหลวมาก เจลน้ำวุ้นตา ยังคงเป็นเนื้อเดียวกัน และการยึดติดกับจอประสาทตา แข็งแรง ดังนั้นแรงดึงจึงไม่กระจายอย่างสม่ำเสมอและรวมตัวที่ ora serrata ซึ่งมีการยึดติดแน่นที่สุด ผลลัพธ์คือจอประสาทตาฉีกขาด ทั้งชั้นที่ ora serrata
หากรอยฉีกขาดมีขนาดเล็ก อัตราการไหลของน้ำใต้จอประสาทตา จะช้า และจอประสาทตาลอก จะแบน ในคนหนุ่มสาวที่มีน้ำวุ้นตา กลายเป็นของเหลวน้อย น้ำจะใช้เวลานานกว่าในการแพร่กระจายใต้จอประสาทตา ส่งผลให้การดำเนินโรคช้า นี่คือสาเหตุที่การวินิจฉัยล่าช้าเป็นเวลานานหลังการบาดเจ็บ
หากรอยฉีกขาดมีขนาดใหญ่ (ชนิด giant tear) น้ำจะไหลอย่างรวดเร็วเข้าสู่ช่องใต้จอประสาทตา และพัฒนาเป็นจอประสาทตาลอก กว้างอย่างรวดเร็ว จอประสาทตาลอก เรื้อรังอาจเกิดภาวะจอตาและน้ำวุ้นตา พรุน (PVR ) ซึ่งรักษายาก
ในจอประสาทตาลอกจากการบาดเจ็บ ส่วนนอกของเซลล์รับแสง จากขอบรอยฉีกขาดอาจไหลพร้อมกับน้ำใต้จอประสาทตา เข้าสู่ช่องหน้าลูกตา ส่วนเหล่านี้จะอุดตัน trabecular meshwork (โครงสร้างระบายน้ำภายในลูกตา) ทางกายภาพ ขัดขวางการไหลของอารมณ์ขันน้ำและทำให้ความดันลูกตา สูงขึ้น ภาวะนี้เรียกว่า Schwartz syndrome ความดันลูกตา จะดีขึ้นเมื่อรักษารอยฉีกขาดของจอประสาทตา
การบาดเจ็บไม่เพียงแต่ทำให้เกิดการฉีกขาดของ ora serrata แต่ยังมักมีภาวะแทรกซ้อนดังต่อไปนี้ซึ่งส่งผลต่อการพยากรณ์โรค
การบาดเจ็บของเลนส์ : ต้อกระจกจากการบาดเจ็บ หรือเลนส์เคลื่อนทำให้การมองเห็น ลดลงCommotio retinae : อาการบวมน้ำของชั้นในจอประสาทตา ทำให้การมองเห็น ลดลงและมีข้อบกพร่องของลานสายตาต้อหิน จากการบาดเจ็บความดันลูกตา สูงขึ้นเนื่องจากมุมปิด (angle recession ) อาจเกิดขึ้นหลายปีต่อมาจอประสาทตา งอกเยื่อผิดปกติ (PVR )จอประสาทตา และใต้จอประสาทตา จากจอประสาทตาลอก เรื้อรัง ทำให้ดื้อต่อการรักษา ดังนั้นการรักษาตั้งแต่เนิ่นๆ จึงสำคัญอย่างยิ่ง
การพยากรณ์โรคดีหากตรวจพบและรักษาจอประสาทตาลอก ตั้งแต่เนิ่นๆ เพื่อให้จอประสาทตา กลับเข้าที่ หากสามารถรักษาได้ก่อนที่จุดรับภาพจะลอก การฟื้นตัวของการมองเห็น หลังผ่าตัดก็สามารถคาดหวังได้ดี ในทางกลับกัน หากตรวจพบช้าและเกิด PVR อัตราความสำเร็จในการผ่าตัดจะลดลงและการพยากรณ์การมองเห็น ก็ไม่ดี
Zion IB, Burton TC. Retinal dialysis. Arch Ophthalmol. 1980;98:1971-1974.
Cox MS , Schepens CL, Freeman HM. Retinal detachment due to ocular contusion. Arch Ophthalmol. 1966;76:678-685.
Hagler WS, North AW. Retinal dialyses and retinal detachment. Arch Ophthalmol. 1968;79:376-388.
Verdaguer TJ. Juvenile retinal detachment. Am J Ophthalmol. 1982;93:145-156.
Johnston PB. Traumatic retinal detachment. Br J Ophthalmol. 1991;75:18-21.
Ghafour IM, Foulds WS, Allan D, et al. Causes of low visual acuity in children referred to eye clinics. Br J Ophthalmol. 1983;67:35-37.
Tasman W. Retinal detachment in children. Trans Am Acad Ophthalmol Otolaryngol. 1967;71:455-460.
Billington BM, Leaver PK, McLeod D. Management of retinal detachment in the Marfan syndrome. Trans Ophthalmol Soc U K. 1985;104:689-694.
Ambresin A, Wolfensberger TJ, Bovey EH. Management of giant retinal tears with vitrectomy, internal tamponade, and peripheral 360° retinal photocoagulation. Retina. 2003;23:622-628.
Ross WH. Traumatic retinal dialyses. Arch Ophthalmol. 1981;99:1371-1374.
Smiddy WE, Flynn HW Jr. Pathogenesis of macular holes and therapeutic implications. Am J Ophthalmol. 2004;137:525-537.
Küchle M, Naumann GO. Direct cyclopexy for traumatic cyclodialysis with persisting hypotony. Ophthalmology. 1995;102:322-333.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต