รูจอประสาทตา ชั้นในบริเวณจุดรับภาพจากอุบัติเหตุเป็นความบกพร่องของจอประสาทตา ทั้งชั้นหรือบางส่วนที่บริเวณรอยบุ๋มจอตา ซึ่งเกิดขึ้นหลังจากการบาดเจ็บที่ตาจากของแข็งทื่อหรือการได้รับแสงเลเซอร์โดยไม่ตั้งใจ
แตกต่างจากรอยรั่วจุดรับภาพชนิดไม่ทราบสาเหตุ มักพบในชายหนุ่ม และมักมีจอประสาทตา กระเพื่อมรอบข้าง จอประสาทตาฉีกขาด และเลือดออกในวุ้นตา ร่วมด้วย
มีรายงานกรณีที่ปิดเองได้ ดังนั้นหากไม่มีภาวะแทรกซ้อนเช่นเลือดออกใต้จอประสาทตา ให้สังเกตอาการก่อน
หากไม่มีแนวโน้มปิด ให้ทำการผ่าตัดวุ้นตา และมีรายงานอัตราการปิดรอยรั่วมากกว่า 90%
หากเกิดเลือดออกใต้จอประสาทตา จำเป็นต้องผ่าตัดโดยด่วน
การพยากรณ์โรคด้านสายตาไม่เพียงขึ้นอยู่กับการปิดของรอยรั่ว แต่ยังขึ้นอยู่กับระดับของการฉีกขาดของคอรอยด์ และความเสียหายของเซลล์รับแสง อย่างมาก
การตรวจพบการบาดเจ็บของส่วนหน้าด้าน เช่น มุมปิด ช่วยในการแยกแยะว่าเป็นจากอุบัติเหตุหรือไม่
รอยรั่วจุดรับภาพแบ่งตามสาเหตุเป็นชนิดไม่ทราบสาเหตุและชนิดทุติยภูมิ ในชนิดทุติยภูมิ สาเหตุจากอุบัติเหตุเรียกว่ารอยรั่วจุดรับภาพจากอุบัติเหตุ กลไกคือการกดทับและการยืดตัวแบบยืดหยุ่นของจอประสาทตา ที่ขั้วหลังระหว่างเกิดอุบัติเหตุ และการดึงรั้งที่รอยบุ๋มจอประสาทตา โดยวุ้นตา ที่ยึดติด ทำให้เกิดรอยฉีกที่รอยบุ๋มจอประสาทตา
รอยรั่วจุดรับภาพจากอุบัติเหตุคิดเป็นประมาณ 5-10% ของรอยรั่วจุดรับภาพทั้งหมด ในขณะที่รอยรั่วจุดรับภาพชนิดไม่ทราบสาเหตุพบมากในหญิงวัยกลางคนและสูงอายุ รอยรั่วจากอุบัติเหตุพบมากในชายหนุ่ม ซึ่งเป็นลักษณะทางระบาดวิทยา
รอยรั่วจุดรับภาพชนิดไม่ทราบสาเหตุ
อายุที่พบบ่อย : พบมากในหญิงวัยกลางคนและสูงอายุ (50-80 ปี)
กลไก : การดึงรั้งที่ผิวของรอยบุ๋มจอประสาทตา จากการเปลี่ยนแปลงของวุ้นตา ตามอายุเป็นสาเหตุหลัก
การปิดเอง : พบได้น้อย และการผ่าตัดเป็นแผนการรักษาหลัก
อาการร่วม : ไม่มีการเปลี่ยนแปลงจากอุบัติเหตุ เช่น จอประสาทตา กระเพื่อมหรือคอรอยด์ ฉีกขาด
รอยรั่วที่จอประสาทตาจากการบาดเจ็บ
กลุ่มอายุที่พบบ่อย : ชายหนุ่ม (กีฬา, การทำร้ายร่างกาย, อุบัติเหตุ)
กลไก : การยืดของจอประสาทตา และการดึงของวุ้นตา เนื่องจากการเปลี่ยนรูปร่างของลูกตา หรือการทำลายเนื้อเยื่อด้วยเลเซอร์
การปิดเอง : มีรายงานกรณีที่ปิดเองภายในไม่กี่เดือน
ลักษณะร่วม : มักมีเลือดออกโดยรอบ, จอประสาทตา ตายจากการฟกช้ำ, การฉีกขาดของคอรอยด์ , และเลือดออกในวุ้นตา
รอยรั่วที่จอประสาทตา จากการบาดเจ็บจำแนกโดย OCT เป็นรอยรั่วตลอดความหนาและรอยรั่วบางส่วน (รอยรั่วแบบแผ่น) รอยรั่วตลอดความหนาคือการขาดหายของทุกชั้นจากเยื่อจำกัดชั้นใน ถึงเยื่อบุผิวรงควัตถุจอประสาทตา (RPE ) ในขณะที่รอยรั่วบางส่วนคือการขาดหายเพียงบางชั้นของจอประสาทตา การตรวจ OCT มีความจำเป็นในการแยกความแตกต่าง
Q
ความแตกต่างระหว่างรอยรั่วที่จอประสาทตาจากการบาดเจ็บและรอยรั่วที่ไม่ทราบสาเหตุคืออะไร?
A
รอยรั่วจากการบาดเจ็บพบบ่อยในชายหนุ่มและมักมีการเปลี่ยนแปลงจากการบาดเจ็บโดยรอบ เช่น จอประสาทตา ช้ำ, เลือดออก, และการฉีกขาดของคอรอยด์ นอกจากนี้ โอกาสในการปิดเองก็แตกต่างอย่างมากจากรอยรั่วที่ไม่ทราบสาเหตุ นอกเหนือจากประวัติการบาดเจ็บแล้ว การตรวจพบการบาดเจ็บของส่วนหน้าของตา เช่น การถอยของมุมตา ช่วยในการวินิจฉัยแยกโรค
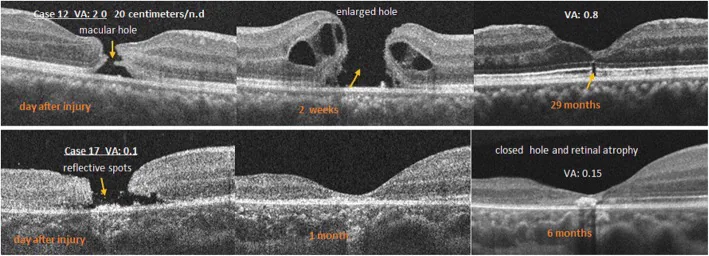
ภาพ OCT ของรอยรั่วที่จอประสาทตาจากการบาดเจ็บ Li D, et al. Optical coherence tomography patterns and outcomes of contusion maculopathy caused by impact of sporting equipment. BMC Ophthalmol. 2018. Figure 4. PM
CI D: PMC6048845. License: CC BY.
แถวบนซ้ายแสดงรอยรั่วตลอดความหนา, กลางแสดงการขยายของรอยรั่วและจอประสาทตาลอก โดยรอบ, ขวาแสดงการปิดของรอยรั่วและการขาดหายของโซนรูปไข่ แถวกลางแสดงรอยรั่ว 2 วันหลังบาดเจ็บมีจุดสะท้อน, การปิดหลัง 1 เดือน, และแผลเป็นฝ่อหลัง 6 เดือน สอดคล้องกับรอยรั่วที่จอประสาทตา จากการบาดเจ็บที่กล่าวถึงในหัวข้อ “2. อาการหลักและลักษณะทางคลินิก”
ในกรณีที่มีเพียงรอยรั่วที่จอประสาทตา อาการหลักคือการมองเห็น ลดลงและการมองเห็น บิดเบี้ยว (ภาพบิด) หากมีการบาดเจ็บร่วมด้วย อาการจะหลากหลาย
การมองเห็น ลดลงการมองเห็น ส่วนกลางลดลงอย่างชัดเจน เปลี่ยนแปลงตามระดับของการฉีกขาดของคอรอยด์ และเลือดออกที่ร่วมด้วยภาพบิดเบี้ยว (metamorphopsia)จอประสาทตา ส่วนกลาง (macula)จุดบอดกลาง (central scotoma)จอประสาทตา ส่วนกลาง
ในรูรั่วที่จอประสาทตา ส่วนกลางจากอุบัติเหตุ แตกต่างจากชนิดไม่ทราบสาเหตุ มักมีรอยโรคกว้างขวางในจอตาและคอรอยด์ โดยรอบร่วมด้วย
เลือดออกใต้จอประสาทตา ส่วนกลาง : เลือดออกใต้จอประสาทตา ส่วนกลางโดยตรง เป็นภาวะแทรกซ้อนที่ทำให้พยากรณ์โรคการมองเห็น แย่ลง และเป็นข้อบ่งชี้ในการผ่าตัดเร่งด่วนคอรอยด์ ฉีกขาดการฉีกขาดของคอรอยด์ และเยื่อบรูค ทำให้การไหลเวียนเลือดไปยังเซลล์รับแสง ผิดปกติ และเป็นแหล่งเพาะหลอดเลือดใหม่ในคอรอยด์ (CNV )จอตาช้ำ (commotio retinae) : จอตาบวมน้ำจากการกระแทก ทำให้เกิดความขุ่นสีขาวเทาที่ขั้วหลังลูกตาเลือดออกในวุ้นตา : เลือดออกในช่องวุ้นตา จากอุบัติเหตุทื่อ ขัดขวางการตรวจอวัยวะภายในลูกตาจอตาตายจากการกระแทก : การเปลี่ยนแปลงแบบตายของเนื้อเยื่อจอตารอบรูรั่ว พบในอุบัติเหตุรุนแรง
คอรอยด์ ฉีกขาด เลือดออกในวุ้นตา และเลือดออกใต้จอตา เป็นปัจจัยที่ทำให้การมองเห็น ไม่ดีขึ้นแม้ปิดรูรั่วแล้ว การมีและระดับของภาวะแทรกซ้อนเหล่านี้มีผลอย่างมากต่อพยากรณ์โรคการทำงานของการมองเห็น ขั้นสุดท้าย
สาเหตุของรูรั่วที่จอประสาทตา ส่วนกลางจากอุบัติเหตุแบ่งคร่าวๆ เป็นอุบัติเหตุทื่อและอุบัติเหตุจากเลเซอร์
อุบัติเหตุทื่อต่อลูกตา (สาเหตุที่พบบ่อยที่สุด):
อุบัติเหตุจากการกีฬา : ลูกเบสบอลหรือลูกฟุตบอลกระทบลูกตาโดยตรง เนื่องจากมีประชากรที่เล่นกีฬาจำนวนมาก กีฬาจึงเป็นสาเหตุสำคัญการทำร้ายร่างกาย (ด้วยหมัด) : การชกด้วยกำปั้น สาเหตุหนึ่งที่พบบ่อยในชายหนุ่มอุบัติเหตุจราจรและอุบัติเหตุจากการทำงาน : กรณีที่เกิดจากการกระแทกโดยตรงที่ดวงตา
การบาดเจ็บจากเลเซอร์ :
เมื่อมองตรงไปที่ลำแสงเลเซอร์ เช่น เลเซอร์ YAG แบบพัลส์ โดยไม่ได้ตั้งใจ เนื้อเยื่อจอประสาทตา ส่วนกลางอาจถูกทำลายจากความร้อนและปฏิกิริยาเคมีแสง ทำให้เกิดรูที่จอประสาทตาส่วนกลาง
มีการรายงานความเสียหายต่อจอประสาทตา ส่วนกลางจากพอยน์เตอร์เลเซอร์ (โดยเฉพาะชนิดกำลังสูง) เช่นกัน
รูที่จอประสาทตาส่วนกลาง ที่เกิดจากเลเซอร์เป็นการทำลายเซลล์รับแสง โดยตรงเป็นหลัก และกลไกการเกิดแตกต่างจากรูที่เกิดจากการบาดเจ็บแบบทื่อ
การเป็นชายหนุ่ม (อัตราการเกิดการบาดเจ็บจากการเล่นกีฬาและการบาดเจ็บสูง) เป็นปัจจัยเสี่ยงที่ใหญ่ที่สุด การเล่นกีฬาโดยไม่ใช้แว่นตาป้องกัน การจัดการอุปกรณ์เลเซอร์กำลังสูงอย่างไม่เหมาะสม เป็นต้น เป็นปัจจัยกระตุ้น
Q
แค่มองแสงเลเซอร์ก็ทำให้เกิดรูที่จอประสาทตาส่วนกลางได้หรือไม่?
A
เมื่อมองตรงไปที่เลเซอร์พลังงานสูง เช่น เลเซอร์ YAG แบบพัลส์ เนื้อเยื่อจอประสาทตา ส่วนกลางอาจถูกทำลายจากความร้อนและปฏิกิริยาเคมีแสง ทำให้เกิดรูที่จอประสาทตาส่วนกลาง มีรายงานความเสียหายจากพอยน์เตอร์เลเซอร์ โดยเฉพาะชนิดกำลังสูง (เทียบเท่าคลาส 3B และคลาส 4) ที่เป็นอันตราย รูที่จอประสาทตาส่วนกลาง ที่เกิดจากเลเซอร์แตกต่างจากรูที่เกิดจากการบาดเจ็บแบบทื่อตรงที่เกี่ยวข้องกับความเสียหายโดยตรงต่อเซลล์รับแสง เป็นหลัก
เมื่อมีประวัติการบาดเจ็บที่ชัดเจน การแยกรูที่จอประสาทตาส่วนกลาง จากการบาดเจ็บกับรูที่เกิดเองหรือรูปลอมทำได้ง่าย หากประวัติการบาดเจ็บไม่ชัดเจนหรือไม่สามารถระบุเวลาที่เกิดการบาดเจ็บได้ ผลการตรวจต่อไปนี้จะเป็นประโยชน์ในการวินิจฉัยแยกโรค
การมีจอประสาทตา ช้ำ เลือดออกในน้ำวุ้นตา หรือเลือดออกใต้จอประสาทตา ซึ่งไม่เกิดขึ้นในรูที่จอประสาทตาส่วนกลาง ที่เกิดเอง
มุมถอยร่น ม่านตา ) และการเปลี่ยนแปลงอื่นๆ ของส่วนหน้าจากการบาดเจ็บภูมิหลังผู้ป่วยเป็นชายหนุ่ม
การตรวจ OCT เป็นสิ่งจำเป็นในการแยกความแตกต่างระหว่างรอยหลุมจอตาเทียม (รอยหลุมชั้นบาง/การแยกชั้นของรอยบุ๋มจอตา ) กับรอยหลุมจอตาแท้จริง
การตรวจ วัตถุประสงค์ OCT (เครื่องตรวจชั้นจอตาด้วยแสง)ระบุว่ามี/ไม่มีรอยหลุม แยกรอยหลุมทะลุทุกชั้น/ชั้นบาง ติดตามผลหลังผ่าตัด การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน ตรวจหาความผิดปกติของ RPE การฉีกขาดของคอรอยด์ และเส้นเลือดใหม่ในคอรอยด์ (CNV ) การตรวจลานสายตา ยืนยันความบกพร่องของลานสายตา จากการบาดเจ็บอื่นนอกเหนือจากรอยหลุมจอตา การตรวจมุมลูกตาด้วยการกด ยืนยันการเปลี่ยนแปลงจากการบาดเจ็บ เช่น มุมลูกตาถอยร่น
OCT วุ้นตา และจอตา (ว่ามีวุ้นตา หลุดออกจากจอตาหรือไม่) นอกจากนี้ยังจำเป็นในการยืนยันการปิดของรอยหลุมหลังผ่าตัด
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน ทำเพื่อประเมินขอบเขตการฉีกขาดของคอรอยด์ และความผิดปกติของเยื่อบุผิวรงควัตถุจอตา (RPE ) และยืนยันว่ามีเส้นเลือดใหม่ในคอรอยด์ (CNV ) หรือไม่และอยู่ตำแหน่งใด ควรสังเกตว่ารอยหลุมจอตาจากการบาดเจ็บมักมีความผิดปกติของ RPE และคอรอยด์ ร่วมด้วย ซึ่งแตกต่างจากรอยหลุมจอตาที่ไม่ทราบสาเหตุ
การตรวจลานสายตา จุดบอดกลาง ที่เกิดจากรูจอตาในจุดรับภาพ รวมถึงความบกพร่องของลานสายตา จากการกระทบกระเทือนของจอตาหรือการฉีกขาดของคอรอยด์ ที่เกิดร่วมด้วย
การตรวจมุมตา โดยการกด
ในรูจอตาในจุดรับภาพจากอุบัติเหตุ มีรายงานการปิดเองของรูได้เป็นครั้งคราว ดังนั้นหากไม่มีภาวะแทรกซ้อน ให้สังเกตอาการก่อน ติดตามด้วย OCT เป็นเวลาหลายเดือน หากไม่มีแนวโน้มปิด ให้ทำการผ่าตัดน้ำวุ้นตา
สถานการณ์ การจัดการที่แนะนำ มีเลือดออกใต้จุดรับภาพร่วมด้วย ผ่าตัดน้ำวุ้นตา อย่างเร่งด่วน มีแนวโน้มปิด (ยืนยันด้วย OCT ) สังเกตอาการต่อเนื่อง ไม่มีแนวโน้มปิด (ผ่านไปหลายเดือน) พิจารณาผ่าตัดน้ำวุ้นตา มีเส้นเลือดใหม่ในคอรอยด์ (CNV ) ร่วมด้วย พิจารณาการรักษาด้วยยาต้าน VEGF
หากมีเลือดออกใต้จอประสาทตา ร่วมด้วย จำเป็นต้องผ่าตัดโดยด่วน เนื่องจากยิ่งเวลาผ่านไป เลือดใต้จอประสาทตา จะยิ่งเป็นพิษต่อเซลล์รับแสง ทำให้พยากรณ์โรคทางสายตาแย่ลง1)
เช่นเดียวกับรอยรั่วที่จอประสาทตา ชนิดไม่ทราบสาเหตุ การผ่าตัดจะดำเนินการตามขั้นตอนต่อไปนี้2) :
การตัดวุ้นตา : ทำการตัดวุ้นตาผ่านพาร์สพลานา (PPV ) โดยใช้ระบบสังเกตการณ์มุมกว้างการสร้าง/ยืนยันการหลุดของวุ้นตา ส่วนหลัง (PVD ) : ปลดการยึดเกาะระหว่างคอร์เทกซ์วุ้นตา และจอประสาทตา เพื่อขจัดแรงดึงที่โฟเวียการลอกเยื่อหุ้มขอบใน (ILM ) : คาดว่าจะเพิ่มอัตราการปิดรอยรั่ว แต่ประสิทธิภาพในรอยรั่วจากอุบัติเหตุยังไม่ชัดเจน โดยพิจารณาจากความเป็นไปได้ของการปิดเองและผล OCT จะตัดสินใจเป็นรายกรณี4) การเปลี่ยนของเหลวเป็นอากาศ : เปลี่ยนของเหลวภายในตาเป็นอากาศการเปลี่ยนเป็นแก๊สคงอยู่นาน : เปลี่ยนเป็นแก๊สคงอยู่นาน เช่น SF₆ (ซัลเฟอร์เฮกซะฟลูออไรด์) หรือ C₃F₈ (ออกตะฟลูออโรโพรเพน) เพื่อสิ้นสุดการผ่าตัด
หลังผ่าตัด ให้รักษาท่าคว่ำหน้า (face-down) เพื่อให้แก๊สกดและรองรับบริเวณจอประสาทตา ช่วยให้รอยรั่วปิด ในช่วงที่แก๊สยังคงอยู่ กิจกรรมจะถูกจำกัดและห้ามขึ้นเครื่องบิน
แม้ว่าอัตราการปิดรอยรั่วหลังการผ่าตัดวุ้นตา จะรายงานว่าสูงกว่า 90% แต่การฟื้นฟูการมองเห็น ไม่ได้ขึ้นอยู่กับการปิดรอยรั่วเท่านั้น แต่ยังขึ้นอยู่กับระดับความเสียหายของเซลล์รับแสง จากการฉีกขาดของคอรอยด์ เลือดออก หลอดเลือดใหม่ใต้คอรอยด์ หรือการบาดเจ็บจากเลเซอร์อย่างมาก หากมีการบาดเจ็บร่วมรุนแรง การฟื้นฟูการมองเห็น อาจทำได้ยากแม้ว่ารอยรั่วจะปิดแล้วก็ตาม จำเป็นต้องอธิบายและได้รับความยินยอมจากผู้ป่วยและครอบครัวอย่างเพียงพอก่อนผ่าตัด
Q
รอยรั่วที่จอประสาทตาจากอุบัติเหตุสามารถหายเองได้หรือไม่?
A
มีรายงานกรณีที่รอยรั่วปิดเองภายในไม่กี่เดือน ดังนั้นหากไม่มีเลือดออกใต้จอประสาทตา ร่วม อาจสังเกตอาการด้วย OCT ก่อน และหากไม่มีแนวโน้มปิด จึงพิจารณาผ่าตัดวุ้นตา อัตราการปิดเองแตกต่างกันไปตามรายงาน และรอยรั่วที่มีเส้นผ่านศูนย์กลางเล็กมีแนวโน้มที่จะปิดเองได้มากกว่า1)
Q
การมองเห็นดีขึ้นเท่าใดหลังผ่าตัด?
A
อัตราการปิดรูจอประสาทตา ด้วยการผ่าตัดวุ้นตา (vitrectomy) รายงานว่าสูงกว่า 90% อย่างไรก็ตาม การมองเห็น ที่ดีขึ้นไม่ได้ขึ้นอยู่กับการปิดรูเพียงอย่างเดียว แต่ยังขึ้นอยู่กับความรุนแรงของการฉีกขาดของคอรอยด์ เลือดออก และความเสียหายของเซลล์รับแสง ด้วย ในกรณีที่มีการบาดเจ็บร่วมรุนแรง การฟื้นตัวอาจทำได้ยาก การอธิบายก่อนผ่าตัดอย่างเพียงพอและการตั้งความคาดหวังที่สมจริงเป็นสิ่งสำคัญ 3)
เมื่อมีแรงภายนอกแบบทื่อมากระทำต่อลูกตา จะเกิดการเปลี่ยนรูปร่างอย่างรวดเร็วชั่วคราว (การสั้นลงของเส้นผ่านศูนย์กลางด้านหน้า-ด้านหลัง และการขยายของเส้นผ่านศูนย์กลางเส้นศูนย์สูตร) การเปลี่ยนรูปร่างอย่างฉับพลันนี้ทำให้เกิดภาระทางกลที่ซับซ้อนต่อจอประสาทตา บริเวณขั้วหลัง
การกดและการยืดแบบยืดหยุ่น : การสั้นลงของเส้นผ่านศูนย์กลางด้านหน้า-ด้านหลังของลูกตาจากแรงภายนอกจะกดจอประสาทตา บริเวณขั้วหลัง ตามด้วยแรงยืดที่รุนแรงเมื่อรูปร่างของลูกตากลับคืนมาแรงดึงของวุ้นตา : ในระหว่างการเปลี่ยนรูปร่างของลูกตา จะเกิดแรงดึงที่รุนแรงระหว่างวุ้นตา กับจอประสาทตา ใกล้กับรอยบุ๋มจอตา (fovea) ในคนหนุ่มสาวที่ยังไม่มีภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง แรงดึงนี้จะรุนแรงเป็นพิเศษกลไกการกระแทกกลับ (contrecoup) : พลังงานจากการกระแทกด้านหน้าจะถูกส่งไปยังขั้วหลังและรวมตัวที่รอยบุ๋มจอตา
กลไกเหล่านี้ทำงานร่วมกัน และเมื่อเกินความทนทานของเนื้อเยื่อ จะเกิดรอยแตก (รูจอประสาทตา ) ที่รอยบุ๋มจอตา สาเหตุหนึ่งที่รูจอประสาทตา จากการบาดเจ็บพบได้บ่อยในคนหนุ่มสาวคือ พวกเขายังไม่มีภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง ดังนั้นแรงดึงของวุ้นตา จึงเกิดขึ้นได้ง่าย
เมื่อแสงเลเซอร์พลังงานสูงตกกระทบบริเวณจุดรับภาพ (macula) จะเกิดการทำลายเนื้อเยื่อจากความร้อนและปฏิกิริยาเคมีแสงเนื่องจากการดูดซับพลังงานแสงโดยเยื่อบุผิวรับสีของจอประสาทตา (RPE ) เซลล์รับแสง และเม็ดสีจอประสาทตา ในเลเซอร์ YAG แบบพัลส์ พลังงานความหนาแน่นสูงจะรวมตัวในเวลาสั้น ทำให้เกิดการทำลายเนื้อเยื่อจอประสาทตา อย่างรุนแรงบริเวณที่ฉายแสงและนำไปสู่การทะลุ ในรูที่เกิดจากเลเซอร์ เซลล์รับแสง เองได้รับความเสียหาย ดังนั้นการพยากรณ์โรคทางสายตามักจะแย่กว่าเมื่อเทียบกับรูจากการบาดเจ็บแบบทื่อ
การฉีกขาดของคอรอยด์ เยื่อบรูค (Bruch’s membrane) ทำให้มีเลือดออกจากเส้นเลือดฝอยคอรอยด์ (เลือดออกใต้จอประสาทตา และใต้คอรอยด์ ) และการไหลเวียนเลือดไปยังเซลล์รับแสง ผิดปกติ บริเวณที่ฉีกขาดของคอรอยด์ อาจเกิดเส้นเลือดใหม่คอรอยด์ (CNV ) ขึ้นในภายหลัง CNV เป็นภาวะแทรกซ้อนระยะปลายที่สำคัญซึ่งทำให้การมองเห็น ลดลงอย่างมากเมื่อเกิดขึ้นที่จุดรับภาพ
จอประสาทตา ช้ำ (commotio retinae)เซลล์รับแสง ที่เกิดขึ้นเร็วหลังการบาดเจ็บ สะท้อนถึงปฏิกิริยาเฉียบพลันของความเสียหายของเซลล์รับแสง ในกรณีรุนแรง เซลล์รับแสง อาจเสื่อมสภาพแบบไม่สามารถฟื้นคืนได้ ทำให้เกิดความผิดปกติทางการมองเห็น ถาวร
การวิจัยเกี่ยวกับอัตราการปิดเองของรอยรั่วที่จอประสาทตา จากการบาดเจ็บและปัจจัยทำนายกำลังก้าวหน้า Miller และคณะ (2015) รายงานว่าอัตราการปิดเองสูงถึงประมาณ 30% และรอยรั่วขนาดเล็กในระยะแรกหลังการบาดเจ็บ การมีอยู่ของภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง และลักษณะทางสัณฐานวิทยาจาก OCT กำลังถูกศึกษาว่าเป็นปัจจัยทำนายการปิดเอง1)
Yamashita และคณะ (2002) ศึกษาช่วงเวลาที่เหมาะสมที่สุดสำหรับการผ่าตัดวุ้นตา ในรอยรั่วที่จอประสาทตา จากการบาดเจ็บ และแสดงให้เห็นว่าการแทรกแซงในระยะแรกค่อนข้างอาจดีกว่าในแง่ของอัตราการปิดและการพยากรณ์ทางการมองเห็น 2) ในทางกลับกัน นโยบายของแต่ละสถานพยาบาลแตกต่างกันเกี่ยวกับระยะเวลารอคอยโดยพิจารณาถึงความเป็นไปได้ของการปิดเอง และยังไม่มีแนวทางปฏิบัติที่เป็นมาตรฐาน
การลอกเยื่อหุ้มชั้นใน (ILM ) ใช้เป็นมาตรฐานในรอยรั่วที่จอประสาทตา ชนิดไม่ทราบสาเหตุ แต่ในรอยรั่วที่จอประสาทตา จากการบาดเจ็บ มีความเป็นไปได้ที่จะปิดเอง สิ่งสำคัญคือต้องติดตามผลโดยอาศัยผล OCT และตัดสินใจเวลาผ่าตัด และข้อบ่งชี้ในการลอกจะพิจารณาเป็นรายกรณี4)
มีรายงานประสิทธิผลของการรักษาด้วยยาต้านปัจจัยการเจริญเติบโตของเยื่อบุผนังหลอดเลือด (anti-VEGF) สำหรับเส้นเลือดใหม่ในคอรอยด์ (CNV ) ที่เกิดขึ้นบริเวณรอยฉีกขาดของคอรอยด์ การฉีดยา ranibizumab, aflibercept และ bevacizumab เข้าในวุ้นตา คาดว่าจะช่วยปรับปรุงการมองเห็น และยับยั้งการรั่วซึม แต่ในปัจจุบันยังไม่มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมขนาดใหญ่ที่เจาะจงสำหรับ CNV จากการบาดเจ็บ5)
การย่อยวุ้นตา ด้วยยา (pharmacologic vitreolysis) โดยใช้ ocriplasmin (microplasmin recombinant) ได้รับการพัฒนาเพื่อคลายแรงดึงของวุ้นตา จอประสาทตา แบบไม่รุกราน แสดงให้เห็นประสิทธิผลบางอย่างในรอยรั่วที่จอประสาทตา ชนิดไม่ทราบสาเหตุขนาดเส้นผ่านศูนย์กลางเล็ก แต่การประยุกต์ใช้กับรอยรั่วที่จอประสาทตา จากการบาดเจ็บยังอยู่ในขั้นตอนการวิจัย6)
Miller JB, Yonekawa Y, Eliott D, Vavvas DG. Spontaneous closure of traumatic macular holes: natural history, outcomes, and predictive factors. Retina. 2015;35(8):1587–1594.
Yamashita T, Uemara A, Uchino E, Doi N, Ohba N. Spontaneous closure of traumatic macular hole. Am J Ophthalmol. 2002;133(2):230–235.
Johnson RN, McDonald HR, Lewis H, Grand MG, Murray TG, Mieler WF, et al. Traumatic macular hole: observations, pathogenesis, and results of vitrectomy surgery. Ophthalmology. 2001;108(5):853–857.
Chen H, Chen W, Zheng K, Peng K, Xia H, Zhu L. Prediction of spontaneous closure of traumatic macular hole with spectral domain optical coherence tomography. Sci Rep. 2015;5:12343.
Chow DR, Williams GA, Trese MT, Margherio RR, Ruby AJ, Ferrone PJ. Successful closure of traumatic macular holes. Retina. 1999;19(5):405–409.
Stalmans P, Benz MS , Gandorfer A, Kampik A, Girach A, Pakola S, Haller JA; MIVI -TRUST Study Group. Enzymatic vitreolysis with ocriplasmin for vitreomacular traction and macular holes. N Engl J Med. 2012;367(7):606-615. doi:10.1056/NEJMoa1110823.