特發性黃斑裂孔

外傷性黃斑裂孔
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是外傷性黃斑裂孔?
Section titled “1. 什麼是外傷性黃斑裂孔?”黃斑裂孔根據病因分為特發性和繼發性。繼發性中由外傷引起的稱為外傷性黃斑裂孔。其機制為外傷時後極部視網膜的壓迫和反彈伸展,以及附著的玻璃體對中心凹的牽拉,導致中心凹出現裂口。
外傷性黃斑裂孔約佔所有黃斑裂孔的5%~10%。特發性黃斑裂孔多見於中老年女性,而外傷性多見於年輕男性,這是其流行病學特徵。
與特發性比較
Section titled “與特發性比較”外傷性黃斑裂孔
外傷性黃斑裂孔根據OCT所見分為全層裂孔與分層裂孔(板狀孔)。全層裂孔是從內界膜到視網膜色素上皮(RPE)的全層缺損,分層裂孔則是僅部分視網膜層缺損。OCT檢查對兩者的鑑別不可或缺。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”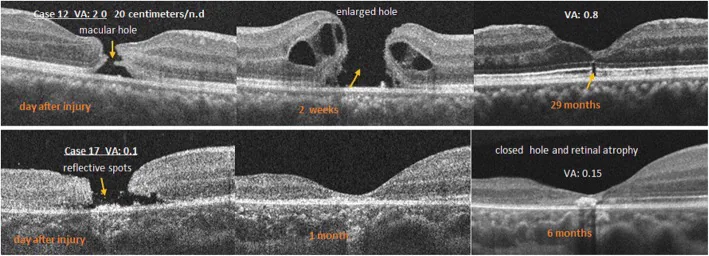
主要自覺症狀
Section titled “主要自覺症狀”僅有黃斑裂孔時,主要症狀為視力下降與視物變形(變視症)。合併其他損傷時,症狀多樣。
眼底所見與併發症
Section titled “眼底所見與併發症”外傷性黃斑裂孔與特發性不同,常伴有周圍視網膜和脈絡膜的廣泛損傷。
- 黃斑下出血:黃斑部正下方的出血。是惡化視力預後的併發症,需緊急手術。
- 脈絡膜破裂:脈絡膜和Bruch膜的斷裂。可導致感光細胞血流障礙,並成為脈絡膜新生血管(CNV)的溫床。
- 視網膜震盪(commotio retinae):視網膜的挫傷性水腫。在後極部產生灰白色混濁。
- 玻璃體出血:鈍挫傷引起的玻璃體腔內出血。妨礙眼底檢查。
- 視網膜挫傷壞死:裂孔周圍視網膜組織的壞死性變化。見於嚴重外傷。
脈絡膜破裂、玻璃體出血和視網膜下出血是裂孔閉合後視力仍不改善的因素。這些併發症的有無和程度極大地影響最終的視功能預後。
3. 原因與風險因素
Section titled “3. 原因與風險因素”主要受傷機轉
Section titled “主要受傷機轉”外傷性黃斑裂孔的原因大致分為鈍挫傷和雷射傷。
鈍性眼外傷(最常見原因):
- 運動外傷:棒球或足球直接擊中眼球。由於運動員人數眾多,運動是重要原因。
- 毆打(拳頭):拳擊打擊。這是年輕男性中常見的原因之一。
- 交通事故/職業傷害:眼部直接撞擊導致的病例。
雷射損傷:
年輕男性(運動/外傷發生率較高)是最大的風險因素。在未使用防護眼鏡的環境下參加運動、不當操作高功率雷射設備等是誘因。
4. 診斷和檢查方法
Section titled “4. 診斷和檢查方法”如果外傷史明確,與特發性黃斑裂孔和假性黃斑裂孔的鑑別很容易。如果外傷史不明確或無法確定受傷時間,以下發現可作為鑑別的線索。
OCT檢查對於與假性黃斑裂孔(板層裂孔、中心凹劈裂)的鑑別診斷是必需的。
| 檢查 | 目的 |
|---|---|
| OCT(光學同調斷層掃描) | 裂孔的有無、全層/分層鑑別、術後追蹤 |
| 螢光眼底攝影 | 檢測RPE損傷、脈絡膜破裂、脈絡膜新生血管(CNV) |
| 視野檢查 | 確認黃斑裂孔以外的外傷性視野缺損 |
| 壓迫隅角鏡檢查 | 確認隅角後退等外傷性變化 |
OCT是外傷性黃斑裂孔診斷和追蹤的核心檢查。它可以客觀地鑑別全層裂孔和分層裂孔、測量裂孔直徑、評估周圍視網膜層結構、以及玻璃體與視網膜的關係(是否存在後玻璃體剝離)。對於術後裂孔閉合的判斷也是必不可少的。
螢光眼底攝影用於評估脈絡膜破裂和視網膜色素上皮(RPE)損傷的範圍,並確認脈絡膜新生血管(CNV)的有無和位置。需要注意的是,外傷性病例常伴有RPE和脈絡膜損傷,與特發性病例不同。
視野檢查用於評估黃斑部裂孔引起的中心暗點,以及合併的視網膜震盪、脈絡膜破裂導致的視野缺損。
壓迫隅角檢查用於確認包括隅角後退在內的外傷性隅角變化,為外傷性病因提供客觀依據。
5. 標準治療方法
Section titled “5. 標準治療方法”治療方針的選擇
Section titled “治療方針的選擇”外傷性黃斑部裂孔有自然閉合的病例報告,因此若無併發症,首先進行觀察。透過OCT追蹤數月,若未見閉合傾向,則進行玻璃體手術。
| 情況 | 建議處理 |
|---|---|
| 伴有黃斑部下出血 | 緊急玻璃體手術 |
| 有閉合傾向(OCT確認) | 繼續觀察 |
| 無閉合傾向(數月後) | 考慮玻璃體手術 |
| 合併脈絡膜新生血管(CNV) | 考慮抗VEGF藥物治療 |
如果併發黃斑下出血,需要緊急手術。 因為視網膜下出血時間越長,對視細胞的毒性越強,視力預後越差 1)。
玻璃體手術技術
Section titled “玻璃體手術技術”與特發性黃斑裂孔一樣,按以下步驟進行手術 2):
- 玻璃體切除:使用廣角觀察系統進行經睫狀體扁平部玻璃體切除術(PPV)。
- 製作/確認玻璃體後剝離(PVD):解除玻璃體皮質與視網膜的粘連,消除對中心凹的牽引。
- 內界膜(ILM)剝離:有望提高閉合率,但在外傷性裂孔中的有效性尚不明確。需結合自然閉合可能性和OCT所見,根據病例判斷適應症 4)。
- 液氣交換:將眼內液體置換為空氣。
- 長效氣體填充:置換為SF₆(六氟化硫)或C₃F₈(八氟丙烷)等長效氣體後結束手術。
術後保持俯臥位,使氣體壓迫支撐黃斑部,促進裂孔閉合。氣體存留期間活動受限,禁止乘坐飛機。
有報告稱數月內可自然閉合。因此,如果沒有黃斑下出血等併發症,通常先通過OCT進行觀察,若無閉合傾向再考慮玻璃體手術。自然閉合率因報告而異,小直徑裂孔更容易自然閉合 1)。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”鈍性外傷的發病機制
Section titled “鈍性外傷的發病機制”當眼球受到鈍性外力時,眼球會發生暫時的快速變形(前後徑縮短、赤道徑擴大)。這種急劇變形對後極部視網膜施加以下複合力學負荷。
- 壓迫與反彈伸展:外力導致眼球前後徑縮短,後極部視網膜受壓,隨後眼球形狀恢復時產生強烈的伸展力。
- 玻璃體牽引:眼球變形時,在中心凹附近玻璃體與視網膜之間產生強烈的牽引力。在未發生後玻璃體剝離的年輕人,這種牽引力尤其強烈。
- 對衝機制:來自前方的撞擊能量傳遞到後極部,集中在中心凹。
這些機制綜合作用,當組織耐受性被超過時,中心凹形成裂縫(黃斑裂孔)。外傷性黃斑裂孔在年輕人較常見的一個原因是,年輕人尚未發生後玻璃體剝離,因此玻璃體牽引力更容易作用。
雷射誘發的發病機制
Section titled “雷射誘發的發病機制”當高能量雷射光照射到黃斑部時,視網膜色素上皮(RPE)、感光細胞和視網膜色素吸收光能,導致熱和光化學組織破壞。脈衝YAG雷射在短時間內集中高密度能量,照射部位的視網膜組織發生爆炸性破壞,導致穿孔。雷射誘發的病例中,感光細胞本身受損,因此視力預後通常比鈍性外傷差。
合併損傷的病理
Section titled “合併損傷的病理”脈絡膜破裂由Bruch膜斷裂引起,導致脈絡膜微血管出血(脈絡膜和視網膜下出血)以及感光細胞血流障礙。脈絡膜破裂部位以後可能發生脈絡膜新生血管(CNV)。CNV發生在黃斑部時會導致顯著視力下降,是重要的晚期併發症。
視網膜震盪是外傷後早期出現的感光細胞外節混濁和變性,反映了感光細胞損傷的急性期反應。嚴重病例中,感光細胞發生不可逆變性,導致永久性視功能障礙。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”自發閉合的預測因子
Section titled “自發閉合的預測因子”關於外傷性黃斑裂孔自發閉合率及其預測因子的研究正在進展中。Miller等人(2015)報告自發閉合率約為30%,受傷後早期的小裂孔、玻璃體後剝離的有無以及OCT形態學表現正在作為自發閉合的預測因子進行研究1)。
手術時機的最佳化
Section titled “手術時機的最佳化”Yamashita等人(2002)研究了外傷性黃斑裂孔玻璃體手術的最佳時機,提示相對早期介入在閉合率和視力預後方面可能更優2)。然而,關於考慮自發閉合可能性的等待期設定,各機構政策不同,尚未建立統一方案。
ILM剝離的適應症及對年輕患者的考量
Section titled “ILM剝離的適應症及對年輕患者的考量”內界膜(ILM)剝離是特發性黃斑裂孔的標準操作,但對於外傷性黃斑裂孔,存在自發閉合的可能性。基於OCT表現進行追蹤和手術時機判斷很重要,剝離的適應症應逐案考慮4)。
脈絡膜新生血管(CNV)的抗VEGF治療
Section titled “脈絡膜新生血管(CNV)的抗VEGF治療”已有報告顯示抗血管內皮生長因子(抗VEGF)藥物對脈絡膜破裂部位發生的CNV具有治療有效性。雷珠單抗、阿柏西普、貝伐珠單抗等玻璃體內注射有望改善視力並抑制滲出,但目前缺乏專門針對外傷性CNV的大規模隨機對照試驗5)。
酶促玻璃體溶解的可能性
Section titled “酶促玻璃體溶解的可能性”奧克纖溶酶(重組微纖溶酶)的酶促玻璃體溶解(藥物性玻璃體溶解)旨在無創解除玻璃體視網膜牽拉。對特發性小黃斑裂孔顯示出一定療效,但應用於外傷性黃斑裂孔仍處於研究階段6)。
8. 參考文獻
Section titled “8. 參考文獻”- Miller JB, Yonekawa Y, Eliott D, Vavvas DG. Spontaneous closure of traumatic macular holes: natural history, outcomes, and predictive factors. Retina. 2015;35(8):1587–1594.
- Yamashita T, Uemara A, Uchino E, Doi N, Ohba N. Spontaneous closure of traumatic macular hole. Am J Ophthalmol. 2002;133(2):230–235.
- Johnson RN, McDonald HR, Lewis H, Grand MG, Murray TG, Mieler WF, et al. Traumatic macular hole: observations, pathogenesis, and results of vitrectomy surgery. Ophthalmology. 2001;108(5):853–857.
- Chen H, Chen W, Zheng K, Peng K, Xia H, Zhu L. Prediction of spontaneous closure of traumatic macular hole with spectral domain optical coherence tomography. Sci Rep. 2015;5:12343.
- Chow DR, Williams GA, Trese MT, Margherio RR, Ruby AJ, Ferrone PJ. Successful closure of traumatic macular holes. Retina. 1999;19(5):405–409.
- Stalmans P, Benz MS, Gandorfer A, Kampik A, Girach A, Pakola S, Haller JA; MIVI-TRUST Study Group. Enzymatic vitreolysis with ocriplasmin for vitreomacular traction and macular holes. N Engl J Med. 2012;367(7):606-615. doi:10.1056/NEJMoa1110823.
