眼內異物(IOFB)合併於18%–41%的眼球穿孔傷(OGI),最常見於21–40歲男性的職場外傷。
CT是首選的影像學檢查,可檢測高達95%的IOFB。懷疑金屬異物時禁忌MRI。
後段異物(58%–88%)的標準摘除方法是玻璃體切除術 (PPV )。
受傷24小時內進行一期修復是眼內炎 的獨立保護因素。
鐵性異物若不處理會導致鐵鏽症(視網膜 變性、白內障 、青光眼 );銅性異物會導致銅鏽症(全眼球炎 、向日葵樣白內障 )。
眼外傷評分(OTS)可在受傷時預測最終視力 預後。
如果異物材質為惰性(玻璃、塑膠),在某些條件下可考慮留置。
眼內異物(IOFB)是指從外部穿透眼球壁並停留在眼內的異物。它是眼球穿孔傷(OGI)的一種形式,是嚴重影響視力 預後的眼科急症 。在工廠或工作場所使用鐵鎚、磨光機、電鑽、自動割草機,以及爆炸或交通事故等情況下,金屬片、玻璃片、塑膠片、木片等飛入眼內。多數為通過角鞏膜 緣進入的小金屬異物。摘除時間對視力 預後影響很大,因此需要早期診斷和盡快摘除。
美國OGI的發生率為每年4.5/10萬人,IOFB佔OGI的18%–41% 1) 。全球範圍內,每百萬人中的IOFB病例數從2008年的350例增加到2019年的450例以上 1) 。患者以21–40歲男性最多,受傷地點在工作場所佔54%–72%,家庭約佔30% 1) 。常見於金屬製造、加工和建築行業工人,金屬碎片(鐵、銅、鉛等)佔大多數。
根據受傷部位進行嚴重度分級時,採用損傷分區(Zone of Injury)分類法1) 。
第1區 :角膜 及輪部損傷(預後最佳)第2區 :輪部後方5公釐以內的鞏膜 損傷第3區 :輪部後方5公釐以外的鞏膜 損傷(後眼部損傷,預後不良)
依位置分布的頻率
後眼部(玻璃體 、視網膜 ) :占所有眼內異物的58%~88%。最常見。
前眼部(前房 、虹膜 、水晶體 ) :10%~15%。
水晶體 和眼眶
材質類型
金屬類 :鐵、銅、鉛、鋅、鋁、鎳等。最常見。
非金屬 :玻璃、塑膠、石頭、木片、植物碎片等。
有機物 :木片、纖維、植物碎片。組織反應強,眼內炎 風險高。
眼內異物根據存在部位分為以下五類。
前房 和虹膜 水晶體 內玻璃體 內視網膜 或視網膜 下脈絡膜 或鞏膜 內
Q
如果小金屬粉進入眼睛,沒有自覺症狀,是否不需要就醫?
A
小的鐵粉可能不會意識到受傷。但若置之不理,鐵鏽症會導致視力 逐漸下降。金屬作業後若感到飛蚊症 或視力 變化,應盡快就診眼科。
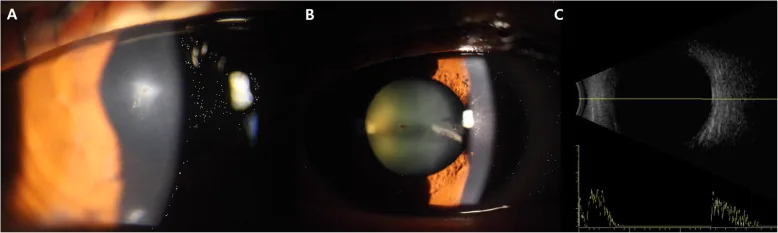
疑似眼內異物、角膜裂傷、水晶體囊破損 Hwang HJ, et al. Lenticular fungal infection caused by Aspergillus in a patient with traumatic corneal laceration: a case report. BMC Ophthalmol. 2020. Figure 1. PM
CI D: PMC7195745. License: CC BY.
角膜 全層裂傷(a)、疑似異物的前囊破損(b)、以及未見眼內異物的B型超音波圖像(c)。對應本文「2. 主要症狀與臨床所見」中討論的眼內異物。
眼痛 流淚、異物感 :伴隨穿孔傷或角膜 損傷。視力 障礙白內障 、視網膜 損傷)。飛蚊症 玻璃體出血 或異物陰影引起。充血 充血 至重度充血 。
注意,像鐵粉這樣的小異物,患者可能對受傷沒有明顯感覺。會出現眼痛 、流淚、視力 障礙等症狀,但如果角膜 有穿孔傷口並有滲漏,常導致低眼壓 和淺前房 。
眼球穿孔傷的臨床所見多種多樣。懷疑眼球破裂 時,應避免使用壓平眼壓 計測量眼壓 1) 。僅靠臨床檢查最多有55%的IOFB無法檢出,必須結合影像學檢查1) 。
穿孔傷 :角膜 或鞏膜 的全層損傷。表現為邊緣不規則的裂傷。Seidel試驗陽性 :螢光素染色 確認房水 滲漏。低眼壓 和淺前房 房水 滲漏引起。前房積血 外傷性白內障 水晶體 損傷或鐵、銅離子蓄積引起。相對性傳入瞳孔 缺陷(RAPD ) :提示視神經 或視網膜 嚴重損傷。確認RAPD 對預後判斷很重要1) 。
Q
異物進入眼睛後,如果視力良好,還需要就診嗎?
A
即使視力 保持正常,眼內也可能殘留異物。特別是鐵粉或銅片,如果置之不理,會引起鐵鏽症或銅鏽症,數月或數年後導致視力 喪失。受傷後應立即就診,透過CT檢查排除IOFB非常重要。
IOFB最常見的受傷機轉是用鎚子敲擊金屬(59%)5) 。其他主要機轉如下所示。
研磨/車床作業 :高速旋轉導致金屬碎片飛散1) 釘槍 :釘子進入眼內5) 爆炸物/軍事外傷 :多個異物可能影響雙眼3) 家庭作業 :工具使用不當
未佩戴眼部防護用具 :最大的可預防風險1) 男性,21-40歲 :職業暴露風險高的族群1) 農村環境 :土壤細菌(蠟樣芽孢桿菌 )導致眼內炎 的風險高1)
IOFB整體眼內炎 併發率為5-30%(平均6.5%)1) 。農村地區、有機異物、治療延遲會增加風險。
異物的材質對組織的影響差異很大。
材質 毒性 主要併發症 鐵/鋼 中等 鐵鏽症(慢性) 銅(純銅) 高 銅鏽症/全眼球炎 玻璃/塑膠 低(惰性) 有時可留置
Q
工作中如何保護眼睛?
A
使用砂輪機或錘子時,有飛濺金屬碎片導致眼內異物的風險。務必佩戴符合ANSI標準或JIS標準的防護眼鏡(建議使用護目鏡型)。54%~72%的IOFB發生在工作場所,適當的防護用具可預防大部分情況1) 。
影像診斷對於定位眼內異物至關重要。必須確認異物是磁性(鐵)或非磁性(銅、鋁、鉛、鋅、玻璃、木材),並詳細詢問受傷情況。各檢查方式的特性如下所示。
檢查 偵測敏感度 備註 CT 最高95% 第一選擇。對金屬、玻璃、石頭有效 X光(Waters照法) 2mm以上的金屬片 敏感度低。僅用於篩檢 MRI — 金屬性IOFB絕對禁忌
CT(電腦斷層掃描) :偵測IOFB的敏感度高達95%,是第一選擇的影像診斷方式1) 。透過軸狀切面和冠狀切面掃描,可評估異物的位置、數量和材質。可同時評估眼眶 和顱內變化。X光平片(Waters照法) :進行眼眶 攝影。以10元硬幣(直徑約24mm)為目標判斷眼內或眼外,但敏感度低,僅作為篩檢輔助。MRI :若存在金屬性IOFB,因磁性體移動或旋轉可能導致額外損傷,為絕對禁忌症1) 。僅在影像或病史確認非金屬性質時才考慮執行。B超 1) ,但對評估後玻璃體 剝離、視網膜剝離 及眼球壁有幫助。也用於偵測CT無法顯示的玻璃或塑膠異物。Comberg法 :一旦確定為眼內異物,使用Comberg法確認位置。
無論異物位置如何,考慮感染可能性,進行眼內液的細菌和真菌培養檢查。
OTS是根據受傷時的初始視力 、眼球破裂 、眼內炎 、穿孔、視網膜剝離 及RAPD 的有無來預測最終視力 的預後評分1) 。用於治療決策和患者溝通。
Q
可能有金屬進入眼睛,可以做MRI嗎?
A
若懷疑金屬性IOFB,不應進行MRI檢查。磁性異物在MRI磁場中移動可能導致額外的眼內損傷1) 。首先以CT評估異物的有無及材質,僅在確認非金屬性質後才考慮MRI。
眼盾保護 :使用硬性眼盾保護眼球,避免直接壓迫。禁食禁水及全身管理 :為緊急手術做準備。確認破傷風免疫狀態 :作為外傷的常規處理1) 。全身抗生素給藥 :針對可能的感染,靜脈輸注廣譜抗生素。為預防眼內炎 而開始使用。
建議的全身性抗生素療程1) :
左氧氟沙星 500mg/日(口服)
或 莫西沙星 400mg/日(口服)
重症/農村環境案例:萬古黴素 1g 每12小時(靜脈注射)+ 頭孢他啶 1g 每8小時(靜脈注射)
眼球開放性損傷應首先進行一期閉合。縫合材料參考如下1) 。
角膜 裂傷:10-0尼龍線輪部裂傷:9-0尼龍線
鞏膜 裂傷:8-0薇喬線
受傷後24小時內進行一期修復是眼內炎 發生的獨立保護因子1) 7) 。
一旦確認眼內異物存在,應盡快施行異物摘除,從組織重建和感染控制兩方面都有利於良好的視力 預後。
眼前段異物
摘除方法 :用黏彈劑維持前房 後,通過角鞏膜 切口用鑷子摘除。
磁性異物 :眼前段的小鐵片也可使用外部磁鐵。
適應症 :前房 、虹膜 或水晶體 內的IOFB。
後段異物
標準術式 :採用23G/25G/27G的小切口玻璃體切除術 (PPV )為標準1) 。
巨大異物(>4mm) :通過角鞏膜 隧道切口取出1) 。
使用PFCL :使用液體全氟碳(PFCL)保護黃斑 有爭議1) 。
前房 、隅角 和虹膜 異物鞏膜 切口,向前房 注入足量黏彈劑以維持空間,確保異物不移動,然後用鑷子取出,注意避免損傷角膜內皮 或水晶體 。
水晶體 內異物前房 注入足量黏彈劑,然後用磁鐵或鑷子取出異物。如果後囊完整,隨後進行常規白內障 手術並植入人工水晶體 。如果後囊破損,則進行玻璃體 手術。
玻璃體 視網膜 異物角膜 穿孔較大時,可用巨大磁鐵取出。通常通過玻璃體 手術,使用眼內磁鐵、顯微鑷或鑽石鑷,在角膜緣 或睫狀體 平坦部製作與異物大小相應的切口並取出。
脈絡膜 鞏膜 異物鞏膜扣帶術 ,在眼底透照下,在異物所在鞏膜 做半層切開,用磁鐵或鑷子取出,然後進行冷凍凝固 。
鑽石塗層鑷 :增強對光滑IOFB的抓持力1) NCircle鎳鈦籃 :籃式取出難以抓持的異物1) 傳統電磁鐵/永久磁鐵 :用於鐵磁性異物
根據眼內炎 風險進行玻璃體內注射 。建議藥物與劑量如下所示1) 。玻璃體 手術灌注液中也應依照細菌性眼內炎 的玻璃體 手術添加抗菌藥物。
藥物 劑量 適應症 萬古黴素 1.0mg/0.1mL 覆蓋革蘭氏陽性菌 頭孢他啶 2.25mg/0.1mL 覆蓋革蘭氏陰性菌 伏立康唑 50~100μg/0.1mL 農村地區/土壤污染病例(真菌風險)1) 3)
根據異物的材質,緊急程度有所不同1) 。
需要立即取出 :有毒金屬(鐵、銅等)、有機物(眼內炎 、組織反應風險)可以擇期處理 :惰性異物如玻璃、塑膠軍事外傷 :在抗生素管理下,即使平均延遲21天也無眼內炎 發生的報告1)
對於後部鞏膜 的大穿孔,有報告稱使用捐贈鞏膜 、羊膜和纖維蛋白膠的三層塞子(從內側填充的手術方式)是有效的4) 。
如果懷疑眼球破裂 ,絕對不要直接壓迫眼球或進行壓平眼壓測量 。
24小時內進行一期修復是預防眼內炎 的關鍵1) 7) 。
有毒金屬(鐵、銅)需立即取出。留置會導致鐵鏽症或銅鏽症。
謹慎進行全身管理,避免血壓急遽下降或眼壓 波動。
Q
受傷後多久需要手術?
A
開放性眼球損傷的一期修復建議在24小時內完成。有報告稱24小時內修復是眼內炎 發生的獨立保護因素1) 7) 。有毒金屬(鐵、銅)和有機物異物原則上需立即取出,而玻璃等惰性異物有時可以擇期處理。
Q
異物是否必須透過手術取出?
A
取決於材質。有毒金屬如鐵、銅和有機物因組織損傷和眼內炎 風險原則上需取出。玻璃、塑膠等惰性異物在取出併發症風險高時,有時可選擇留置1) 。需要眼科專家進行個別判斷。
當鐵性異物留在眼內時,鐵會電離為二價和三價離子,擴散到眼內並積聚在各組織中2) 。
沉積部位 :沉積在角膜上皮 、虹膜 色素上皮、睫狀體 上皮、水晶體 上皮和視網膜色素上皮 (RPE )。臨床表現 :患側虹膜 顏色變深(虹膜 異色症)、瞳孔 散大固定、水晶體 前囊下棕色沉著物。組織損傷 :視網膜色素上皮 毒性→感光細胞 變性→夜盲、視野縮小→失明繼發併發症 :外傷性白內障 、繼發性青光眼 、視網膜 變性病程 :數月到數年緩慢進展。
銅性異物的毒性取決於銅的純度。銅與基底膜(如內界膜 )有親和力。
純銅(高純度) :引起暴發性全眼球炎 ,迅速破壞眼球。合金(低純度銅) :慢性產生Kayser-Fleischer(KF)環(角膜 周邊銅沉積)、前囊下白內障 、內界膜 下綠色沉著物。視網膜 視網膜 病變。
植物碎片、木片、棉纖維等會引起嚴重的肉芽腫性組織反應和眼內炎 1) 。原則上需要立即取出。然而,玻璃體內注射 後迷入的棉纖維相對惰性,有時無需取出6) 。
當異物完全嵌入脈絡膜 時,取出在技術上可能不可行5) 。如果長期發炎持續,可能需要摘除眼球。
術後可能進展為增殖性玻璃體視網膜病變 (PVR )。如果葡萄膜嚴重受損,可能發生交感性眼炎 。還必須高度警覺眼內炎 。
Zhao等人(2025)報導了一種使用稀土-金合金的新型磁性異物取出器(JIN magnetic foreign body extractor)2) 。它相容於20-27G端口,可透過腳踏開關控制254至86.3高斯秒(Gs)的磁力。還強調了早期取出以防止鐵離子釋放對視網膜色素上皮 毒性的重要性2) 。
Celo等人(2023)報導了一種使用捐贈鞏膜 、羊膜和纖維蛋白膠組合的三層塞從內部閉合後方穿孔的技術4) 。這被認為是傳統外縫合困難的後方穿孔的替代方法。
Mishra等人(2023)對兩例由爆炸物引起的雙眼開放性眼球外傷患者,由兩名術者同時進行了雙眼玻璃體 手術3) 。與一名術者依序手術相比,這縮短了全身麻醉時間,被認為是處理雙眼外傷的有用選擇。
McMaster等人(2025)發表了關於開放性眼球外傷一期修復時機的系統性回顧和統合分析7) 。24小時內修復是眼內炎 的獨立保護因子,支持早期修復益處的最新證據。
Drnovsek等人(2022)報告了一例玻璃體內注射 後棉纖維誤入玻璃體 腔的病例6) 。棉纖維相對惰性,可考慮繼續觀察或內視鏡下取出。作為醫源性IOFB的認識正在逐漸普及。
據報告,15%的兒童患者在創傷後出現廣泛性焦慮障礙、創傷後壓力症候群或憂鬱症,強調了在眼科治療的同時提供心理支持的重要性1) 。
Ohlhausen M, Yonekawa Y, Mahmoud TH. Advances in the management of intraocular foreign bodies. Front Ophthalmol. 2024;4:1422466.
Zhao X, Jin Y, Wang Z, et al. Extraction of magnetic intraocular foreign bodies using a novel magnetic foreign body extractor. Case Rep Ophthalmol. 2025;16:720-727.
Mishra K, Brinton JP, Shah AS, et al. Simultaneous bilateral open-globe repair and vitreoretinal surgery for explosive-related injury. J VitreoRetinal Dis. 2023;7(6):540-544.
Celo E, Risi F, Muccioli C. Internal plugging of traumatic posterior perforation using donor sclera, amniotic membrane, and fibrin glue. J VitreoRetinal Dis. 2023;7(6):536-539.
Epstein A, Majeed S, Han S, et al. Traumatic intrachoroidal nail implantation. Proc (Bayl Univ Med Cent). 2022;35(1):106-107.
Drnovsek F, Lumi X. Intravitreal cotton fiber foreign body after intravitreal injection. Case Rep Ophthalmol. 2022;13:529-533.
McMaster C, Borschel GH, Kapoor M, et al. Early versus delayed timing of primary repair after open-globe injury. Ophthalmology. 2025;132:431-441.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。