前房 出血(hyphema)是指血液在前房 內積聚,最常見的原因是鈍挫傷。根據出血量分為0級(微量前房 出血)至IV級(全前房 出血)。
受傷後3至7天有再出血的風險,再出血往往比初次出血更嚴重。
需注意眼壓 升高、角膜血染 、隅角後退性青光眼 等影響視力 預後的併發症。
治療基礎是休息、頭部抬高、散瞳藥 和類固醇 眼藥水的保守管理。
鐮狀紅血球疾病患者即使少量出血也可能導致嚴重的眼壓 升高,需要特別關注。
通常出血吸收後視力 預後良好,但需注意長期隅角後退性青光眼 的發生,定期追蹤必不可少。
前房 出血(hyphema)是指紅血球在前房 (角膜 與虹膜 之間的空間)內積聚。僅在裂隙燈 顯微鏡下可見的微量出血稱為微量前房 出血(microhyphema)。
最常見的原因是鈍挫傷。鈍性外力導致前房 內壓力急劇升高,角膜緣 伸展。房水 向後和隅角 方向移動,損傷虹膜 和睫狀體 ,引起出血。
根據出血量分類如下:
分級 出血程度 0 微量前房 出血 I 前房 出血少於1/3II 前房 出血1/3至1/2III 前房 出血1/2至未完全充滿IV 全前房 出血
在IV級中,前房 完全被鮮紅色血液充滿的狀態稱為全前房 出血 (total hyphema)。被暗紅色至黑色血液充滿的狀態稱為8球前房 出血 (8-ball hyphema / black ball hyphema),暗示房水 循環障礙和缺氧。
Q
前房出血是否可以在沒有外傷的情況下發生?
A
除外傷外,前房 出血也可因眼內手術、虹膜新生血管 、眼腫瘤、血液疾病(如白血病、血友病)、使用抗凝血藥物等原因自發發生。詳情請參見「原因與風險因素」一節 。
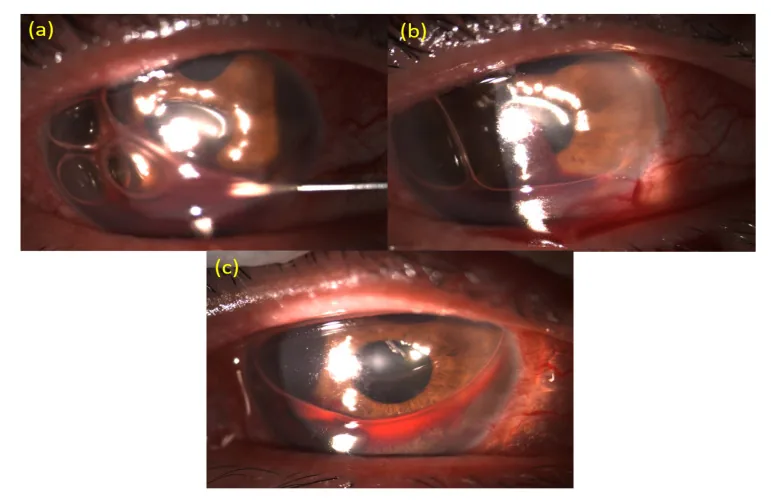
前房出血導致前房內血液積聚,並在裂隙燈下進行前房沖洗和空氣交換的照片。 Lin IH, et al. A Novel Procedure for the Management of Severe Hyphema after Glaucoma Filtering Surgery: Air-Blood Exchange under a Slit-Lamp Biomicroscopy. Medicina (Kaunas). 2021. Figure 2. PM
CI D: PMC8400149. License: CC BY.
裂隙燈 照片顯示
前房 下方有血液積聚的
前房積血 。同時顯示了向
前房 插入針頭並清除血液的處理過程,展示了主要臨床發現和治療場景。
前房積血 的症狀因病因和出血量而異。
視力 下降瞳孔 區時變得明顯。眼痛 /頭痛眼壓 升高出現。充血 充血 。畏光 (怕光 )虹膜炎 時加重。
前房積血 在下方形成液平(積血分層),顏色隨時間從紅色變為黑色。凝固的血液外觀更暗。記錄從下方角膜緣 開始的高度(以毫米為單位)很重要。
輕度(I~II級)
眼壓 升高風險
視力 障礙瞳孔 區清晰,則保持輕度。
眼底透見 :多數情況下可能。
重度(III~IV級)
眼壓 升高風險
八球前房 出血 :瞳孔 阻塞和續發性隅角 閉鎖的風險很高。
眼底透見 :通常無法進行,需要超音波檢查。
主要併發症如下:
眼壓 升高虹膜 斷裂虹膜 根部斷裂。隅角後退 青光眼 。角膜血染 前房 出血伴持續高眼壓 時發生。玻璃體出血 水晶體 半脫位/脫位
兒童特有的併發症如下:
形覺剝奪性弱視 :嬰幼兒嚴重出血持續兩週以上時,光刺激被阻斷導致弱視 。角膜血染 導致的永久性視力 障礙眼壓 持續數週時發生。遲發性續發性青光眼 :隅角後退 在出血吸收後可能發病。
鈍性外傷是最常見的原因。眼球受到壓縮力導致虹膜 、睫狀體 和小梁網 的血管破裂,紅血球在前房 內積聚。
眼內手術後 :包括白內障 手術在內的所有眼科手術都可能發生。服用華法林的患者進行白內障 手術時,出血事件發生率約為未服用者的3倍(總體發生率9-10%),但大多數為自限性的前房 出血或結膜下出血 5) 。UGH症候群 葡萄膜炎-青光眼-前房出血症候群 ):位置異常的人工水晶體 慢性刺激虹膜 ,引起發炎、新生血管 和復發性前房 出血。Nd:YAG雷射虹膜切開術 後 :通常輕微且自限。小樑切開術 後前房 出血幾乎必然發生,但通常在2-3天內自然消退。
對於無外傷史的前房 出血,需考慮以下原因。
新生血管 糖尿病視網膜病變 、視網膜靜脈阻塞 、眼缺血症候群等的虹膜 和隅角 新生血管 。眼腫瘤 :虹膜黑色素瘤 、視網膜母細胞瘤 等。血液疾病 :白血病、血友病、類血友病。血管異常 :幼年性黃色肉芽腫 (JXG )、虹膜微血管瘤 (Cobb’s tufts)。藥物性 :抗凝血藥、抗血小板藥,以及伊布替尼(BTK抑制劑)引起的自發性前房 出血已有報導1) 。發炎性 :疱疹性葡萄膜炎 、Fuchs異色性虹膜睫狀體炎 。ICL (有水晶體 眼內水晶體 )術後ICL 的腳板可能形成虹膜 睫狀體 囊腫,其破裂可導致前房 或後房出血6) 。即使無外傷或揉眼史也可能發生。UBM 識別囊腫有助於診斷,保守治療常可消退,不一定需要緊急取出ICL 。
鐮狀細胞疾病是一個特別重要的危險因子。在前房 低氧環境中,紅血球鐮狀化並變硬,難以通過小樑網。因此,即使少量出血也可能導致嚴重的眼壓 升高。此外,血管內鐮狀化的紅血球可能引起視網膜中央動脈阻塞 和缺血性視神經病變 。即使是鐮狀細胞特質(trait)也存在風險。
眼睛被球擊中等運動傷害是前房 出血的重要原因。運動時應佩戴適當的防護眼鏡。
正在服用抗凝血藥或抗血小板藥物的患者,在眼科手術前請諮詢主治醫師。
如果診斷為前房 出血,請遵守醫囑休息,並墊高頭部入睡。
Q
服用抗凝血藥期間能否進行白內障手術?
A
在繼續使用華法林的情況下進行白內障 手術,出血事件會增加,但大多數是自限性的前房 出血或結膜下出血 ,對術後視力 無不良影響5) 。但個體風險需要主治醫師和眼科醫師共同評估。
前房 出血的診斷需逐步進行以下檢查。
裂隙燈顯微鏡檢查 前房 內血液積聚,記錄出血的高度、顏色和分級。大量前房 出血也可用手電筒觀察到。視力檢查 視力 下降程度。對光反射檢查 :出血量多時,還需檢查對側眼的間接反射。眼壓測量 眼壓 是否升高。Seidel試驗 :使用螢光素染色 檢查角膜 有無穿孔。隅角鏡檢查 隅角後退 和周邊虹膜 前黏連至關重要。但由於再出血風險高,受傷後1-2週內應避免進行4) 。超音波生物顯微鏡 /前眼部OCT 隅角後退 、睫狀體分離 和睫狀體 水腫。但超音波生物顯微鏡 在穿孔性眼外傷 中禁忌。超音波檢查(B模式) :當眼底無法透見時,用於評估視網膜剝離 或玻璃體出血 。影像檢查(CT/MRI) :當出現嚴重結膜 水腫、低眼壓 、結膜下出血 ,懷疑眼球破裂 時進行。若懷疑金屬異物,MRI禁忌。鐮狀紅血球篩檢 :所有非洲裔患者均應考慮篩檢。
治療的基本原則是休息並等待自然吸收。
體位 :避免仰臥,採取坐位或將床頭抬高30-45度。使血液沉澱在前房 下方,避免中央視野遮擋,並限制角膜內皮 和小梁網 的暴露。住院標準 :兒童、前房積血 水平超過1/3至1/2、無法遵從醫囑的患者,以及伴有眼壓 升高的鐮狀細胞病 患者,建議住院治療。避免劇烈運動 :保持休息以預防再出血。
日本的標準處方示例如下。
阿托品眼藥水(1%) :每日1次(睡前)。散瞳 並放鬆睫狀肌,以減輕發炎和隅角 壓力。林得龍眼藥水(0.1%) :每日4次。用於消炎。阿多那錠(30mg) :每次1錠,每日3次,飯後服用。止血藥。
對於眼壓 升高,可加用以下藥物:
噻嗎心安眼藥水(0.5%) :每日2次。β阻斷劑,抑制房水 生成。醋唑磺胺錠(250mg) :每次1錠,每日2次,早晚餐後服用。碳酸酐酶抑制劑 。門冬酸鉀錠(300mg) :每次1錠,每日2次(與醋唑磺胺併用時預防低血鉀)。
抗纖溶藥物(氨甲環酸)有助於降低再出血風險4) 。但對視力 預後的影響尚不明確4) 。
鹽酸毛果芸香鹼絕對禁忌 。它會促進發炎、開大隅角 ,導致出血增加或再出血。鐮狀紅血球疾病患者 應避免使用碳酸酐酶抑制劑 (如醋甲唑胺)。因為房水 酸度升高會促進前房 內鐮狀化4) 。同樣,高滲透壓藥物(如甘露醇)可能因脫水誘發鐮狀紅血球危象。阿斯匹靈和非類固醇 抗發炎藥 不應用於疼痛管理,因為它們會增加出血風險。如果藥物無法控制眼壓 升高,則考慮手術介入。
約5%的外傷性前房出血 需要手術。
前房 沖洗角膜 側切口使用Simcoe針進行前房 灌流。如果血塊較大或硬化,用鑷子取出或使用玻璃體 切割器切除並抽吸。手術時機 :傷後第4天左右適合前房 沖洗。此時再出血風險降低,血塊與眼組織部分分離。手術適應症 :
健康者:眼壓 ≥50 mmHg持續5天,或≥35 mmHg持續7天。
鐮狀紅血球疾病患者:眼壓 ≥25 mmHg持續超過24小時。
出現角膜血染 徵象。
兒童全前房 出血導致視覺剝奪,有弱視 風險時。
青光眼 手術前房 沖洗後高眼壓 持續存在時,可考慮濾過手術 。水晶體 脫位或損傷需行水晶體 摘除。瞳孔阻滯 時考慮雷射虹膜切開術 。
Q
前房出血需要住院嗎?
A
多數情況下,在密切追蹤的條件下可以門診處理。但對於兒童、出血量較大(超過前房 1/3至1/2)、鐮狀細胞疾病伴隨眼壓 升高、以及無法遵從休息指示的患者,建議住院治療。
當鈍性外力作用於眼球時,前房 內壓急劇上升。角膜緣 伸展,房水 向後房和隅角 移動。這種力學變化導致虹膜 和睫狀體 的血管受損,引起前房 內出血。對受損組織的剪切力是血管破裂的主要機轉。
受傷後3至7天,初始血塊收縮和溶解,導致再出血4) 。發生率約為5-10%4) 。再出血通常比初次出血量更大、更嚴重。超過50%的再出血病例出現眼壓 升高。
再出血的危險因子如下:
低眼壓 或眼壓 升高出血佔據前房 50%以上
全身性高血壓
使用阿斯匹靈
前房 出血相關的眼壓 升高透過多種機轉發生。
紅血球阻塞小樑網 :大量正常紅血球物理性阻塞小樑網。溶血性青光眼 :含有血紅素的巨噬細胞阻塞小樑網。其特徵是小樑網呈紅褐色變色4) 。血影細胞青光眼 :玻璃體出血 後1~4週出現變性紅血球(血影細胞)4) 。含有Heinz小體、失去變形能力的紅血球阻塞小樑網。前房 內可見卡其色小泡。單純前房 出血很少導致血影細胞青光眼 。
嚴重前房 出血伴持續高眼壓 時,角膜 後表面被血液染色。即使前房 出血消退後,也可能殘留視力 障礙,需要早期前房 沖洗。
這是鈍挫傷後重要的慢性期併發症。睫狀體 環狀肌與縱行肌之間發生撕裂,導致隅角後退 。特別是隅角後退 達180度以上的病例,10年內青光眼 發生率高達6~20%。發病時間多在受傷後數年甚至更久,因此長期眼壓 追蹤至關重要。
Q
再出血的發生機率是多少?
A
再出血的總發生率為5~10%,多發生在受傷後3~7天4) 。再出血往往比初次出血更嚴重,因此在此期間尤其要注意休息並接受密切觀察。
隨著分子標靶藥物的普及,藥物相關的自發性前房 出血已有報導。
Aldecoa等人(2023)報告了一名60歲女性,因慢性淋巴細胞白血病服用伊布替尼(BTK抑制劑)420 mg/日共4個月,出現自發性前房 出血1) 。停用伊布替尼並局部使用類固醇 眼藥水後,2週內完全消退。伊布替尼被認為可降低血小板與血管性血友病因子的黏附,並抑制膠原誘導的血小板聚集。
Chiang等人(2022)報告了一名37歲男性,合併急性骨髓性白血病和重症COVID-19肺炎,出現自發性前房 出血2) 。推測嚴重血小板減少(6×10⁹/L)以及長時間俯臥導致的鞏膜 上靜脈壓升高是誘因。
Ison等人(2022)報告了一例56歲女性艾森曼格症候群患者虹膜微血管瘤 (Cobb’s tufts)引起的自發性前房 出血3) 。慢性低氧血症(靜息SpO₂ 78%)和繼發性紅血球增多症(Hb 22.5 g/dL)被認為誘導了虹膜 間質血管擴張,促進了微血管瘤的形成。局部使用阿托品和地塞米松後出血消退。
Zhang等人(圖片與視角)報告了一例ICL (有晶狀體眼人工晶狀體)術後自發性前房 和後房出血6) 。一名23歲女性,無外傷、揉眼或抗凝血藥物使用史,出現突發視力 下降。UBM 檢查顯示與ICL 襻相關的虹膜 睫狀體 囊腫破裂及周圍出血。使用妥布黴素-地塞米松滴眼液(每日4次)和1%硫酸阿托品凝膠(每日2次)保守治療17天後出血消退。這表明ICL 緊急取出並非總是必要。
Aldecoa KAT, Macaraeg CSL, Dadlani A, Yadlapalli S. Spontaneous hyphema during ibrutinib treatment in a CLL patient. Case Rep Hematol. 2023;2023:1691996.
Chiang J, Chan L, Stallworth JY, Chan MF. Spontaneous hyphema in the setting of COVID-19 pneumonia. Am J Ophthalmol Case Rep. 2022;26:101447.
Ison M, Dorman A, Imrie F. Spontaneous hyphema from iris microhemangioma in Eisenmenger syndrome. Am J Ophthalmol Case Rep. 2022;26:101536.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021;105(Suppl 1):1-169.
American Academy of Ophthalmology Preferred Practice Pattern Cataract and Anterior Segment Committee. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P52-P110.
Zhang W, Li F, Zhou J. Anterior segment hemorrhage after implantable collamer lens surgery. Ophthalmology. (Pictures & Perspectives).
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。