隅角後退是因鈍性眼外傷導致睫狀體 環狀肌與縱走肌之間發生斷裂,睫狀體 向後方移動的狀態。
隅角後退本身無症狀,但前房 出血、低眼壓 、隅角後退青光眼 等併發症成為問題。
診斷必須進行隅角鏡檢查 ,與對側眼(非受傷眼)的比較是診斷的關鍵。
存在前房 出血期間有再出血風險,因此隅角鏡檢查 應推遲到出血吸收後進行。
對於低眼壓 ,基礎治療是合併使用1%阿托品眼藥水和皮質類固醇 眼藥水。
受傷後數年至數十年可能發生隅角後退性青光眼,需要長期眼壓 管理。
隅角後退範圍越廣(尤其≥180°),青光眼 發病風險越高,定期追蹤很重要。
隅角後退(angle recession)是指睫狀體 環狀肌(Müller肌)與縱走肌(Brücke肌)之間發生撕裂,睫狀體 與虹膜 一起向後移動的狀態。也稱為隅角 解離。
隅角後退是鈍性眼外傷的併發症。許多伴有前房 出血的鈍性外傷患者存在隅角後退,外傷程度越重,發生率越高。它往往不會立即引起問題,而是在數年後因青光眼 發病才首次被發現。
隅角後退
撕裂部位 :睫狀體 環狀肌(Müller肌)與縱走肌(Brücke肌)之間
特徵 :睫狀體 向後移動,隅角 看起來增寬。
併發症 :小樑網功能障導致的遲發性眼壓 升高(隅角後退性青光眼)。
睫狀體分離(cyclodialysis)
撕裂部位 :睫狀體 與鞏膜 的附著處
特徵 :睫狀體 從鞏膜 脫離,隅角 與脈絡膜 上腔相通。
併發症 :顯著的低眼壓 、低眼壓 性黃斑 病變。比隅角後退更嚴重的低眼壓 。
Q
隅角後退需要治療嗎?
A
隅角後退本身無需特殊處理。但需要治療併發的前房 出血和低眼壓 ,並長期追蹤監測未來青光眼 的發生。應向患者解釋眼壓 升高的可能性,並堅持定期回診。
隅角後退本身無自覺症狀。症狀因併發的損傷類型和程度而異。
併發前房 出血時 :視力 下降、充血 、眼痛 。視力 影響程度取決於前房 出血量。併發低眼壓 時 :極度低眼壓 可導致低眼壓 性黃斑 病變,引起視力 下降。除視力 下降外,還可伴有脈絡膜 皺褶和視神經 盤水腫。發生隅角後退性青光眼時 :眼壓 升高導致青光眼 性視野缺損 。通常進展到晚期才出現明顯症狀。
隅角鏡檢查 所見
虹膜 根部到鞏膜 突的距離增大睫狀體 部呈現為深灰色的寬帶與對側健眼相比,隅角 不對稱明顯
其他所見 :
前房 出血:受傷後早期觀察到虹膜 根部斷離和萎縮水晶體 損傷(外傷性白內障 、水晶體 脫位)眼底:可能伴有視網膜震盪 、視網膜 出血、玻璃體出血 等
眼壓 :常因前房 出血而暫時升高。慢性期即使正常,未來也有升高的風險
Q
前房出血期間應該做什麼?
A
基本措施是保持休息並墊高頭部睡覺。由於存在再出血風險,前房 出血期間應避免隅角鏡檢查 。同時避免使用阿斯匹靈等促進出血的藥物。如果眼壓 高,用眼藥水控制。
鈍性外力導致前房 壓力急劇升高是隅角後退的原因。外力作用於眼球時,前房 壓力瞬間升高,在應力最大的隅角 區域睫狀肌層之間發生撕裂。
運動傷害 :棒球/壘球(球直接擊中)、球拍運動、拳擊/格鬥等襲擊/外傷 :拳頭或鈍器直接打擊眼部交通事故 :方向盤或安全氣囊對眼部的衝擊跌倒 :面部撞擊地面或物體
年齡與性別 :外傷流行病學顯示年輕男性較多見。體育活動 :未使用適當眼部防護的球類運動和格鬥運動。前房積血 病史前房積血 的鈍挫傷常合併隅角後退。外傷嚴重程度 :外傷越嚴重,隅角後退範圍越廣。
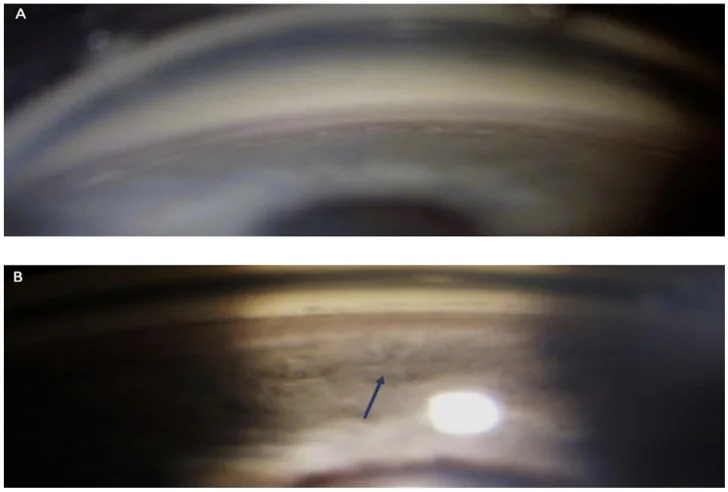
隅角後退的隅角鏡檢查所見:上方隅角(正常)與下方隅角(睫狀體帶增寬、後退)的比較。 Iannucci V, Manni P, Alisi L, Mecarelli G, Lambiase A, Bruscolini A. Bilateral Angle Recession and Chronic Post-Traumatic Glaucoma: A Review of the Literature and a Case Report. Life (Basel). 2023;13(9):1814. Figure 1. PM
CI D: PMC10532958. DOI: 10.3390/life13091814. License: CC BY 4.0.
右眼
隅角 鏡對比影像。上方
隅角 (A)顯示正常
隅角 結構,而下方
隅角 (B)箭頭所示
睫狀體 帶明顯增寬、後退(病理性加深),直接證實了縱走肌與環狀肌斷裂導致的
睫狀體 後移。這與本文「診斷與檢查方法」一節中討論的
隅角鏡檢查 所見(
睫狀體 帶增寬、與對側眼不對稱)相對應。
隅角後退的確診需要隅角鏡檢查 前房積血 時,應始終考慮合併隅角後退的可能。
特徵性所見包括虹膜 根部至鞏膜 突的距離增加,以及睫狀體 部出現寬大的灰色帶。準確評估隅角後退的範圍和程度,與對側眼(健眼)的比較至關重要 。
前房積血 期間存在再出血風險,因此隅角鏡檢查 應待積血吸收後進行。
檢查 目的 備註 隅角鏡檢查 評估隅角後退的範圍和程度(與對側眼比較) 前房積血 期間禁忌超音波生物顯微鏡 (UBM )睫狀體 及虹膜 根部詳細結構評估前房 出血時也可執行前眼部OCT 隅角 結構的非接觸評估比UBM 更簡便 眼壓測量 檢測急性高眼壓 及慢性青光眼 長期定期測量很重要 眼底檢查 確認視網膜 及玻璃體 損傷 隅角後退與視網膜 損傷常合併發生
超音波生物顯微鏡 (UBM )虹膜 根部至睫狀體 。前房 出血時也可執行,適合評估隅角後退範圍及合併睫狀體分離 的檢測。前眼部OCT 隅角 結構。比UBM 更簡便,患者負擔較小。
睫狀體分離 (cyclodialysis)睫狀體 從鞏膜 剝離的狀態。比隅角後退引起更明顯的低眼壓 。在創傷嚴重時可能合併發生。原發性開放隅角青光眼 :受傷數年後發生的隅角後退性青光眼,臨床表現與原發性開放隅角青光眼 相似。詢問外傷史和比較雙眼隅角 形態對鑑別很重要。虹膜 根部斷裂(iridodialysis )虹膜 根部從鞏膜 剝離的狀態。表現為瞳孔 變形。
隅角後退本身無需特殊處理。治療對象是合併的前房 出血、低眼壓 和隅角後退性青光眼。
休息 :頭部抬高位臥床休息。避免劇烈活動以防再出血。散瞳藥 虹膜 。皮質類固醇 滴眼液 :抑制炎症並促進出血吸收。眼壓 管理眼壓 升高,使用β受體阻斷劑 、碳酸酐酶抑制劑 (CAI)等滴眼液。
對於低眼壓 ,首先嘗試保守藥物治療,如果持續存在則進行手術治療。
藥物治療(處方範例) :
阿托品滴眼液(1%) :每日一次,睡前滴眼。將睫狀體 向後拉,起到閉合分離部位間隙的作用。氟美瞳眼藥水(0.1%) :每日4次(早、中、晚、睡前)。抑制發炎,促進自然閉合。
上述兩種藥物合併使用是基本治療。
外科治療 (藥物治療後低眼壓 持續存在時):
剝離部氬雷射照射 :直接照射睫狀體 剝離部,促進閉合。睫狀體 透熱凝固術冷凍凝固 術鞏膜 扣帶手術睫狀體 剝離部直接縫合玻璃體 手術玻璃體出血 的情況。
受傷後數年或數十年發生的隅角後退性青光眼,按照開放隅角青光眼 進行治療。
治療階段 選擇 備註 第一線治療 前列腺素(PG)類似物和β阻斷劑 抑制房水 生成或促進流出 第二線治療 碳酸酐酶抑制劑 (CAI)眼藥水 / α2受體激動劑多種藥物組合 雷射治療 SLT (選擇性雷射小樑成形術 )由於小樑網損傷,效果被認為有限 手術治療 小樑切除術 / 引流管植入術藥物治療無效的病例
Q
隅角後退性青光眼何時發病?
A
可在受傷後數年至數十年發病。隅角後退範圍越廣(尤其≥180°),發病風險越高。受傷後低眼壓 恢復後,數年後可能出現眼壓 升高。定期測量眼壓 、視野檢查 和眼底檢查 對於早期發現很重要。
當鈍性外力作用於眼球時,前房 內壓急劇升高。該壓力使角膜緣 伸展,房水 向後房和隅角 移動,導致虹膜 伸展。這一系列物理變化引起虹膜 根部損傷。
睫狀肌由環狀肌(Müller肌)、縱走肌(Brücke肌)和放射肌三層組成。鈍性外力引起的急劇壓力變化在解剖上脆弱的環狀肌和縱走肌之間產生撕裂。這種撕裂是隅角後退的本質。
外傷瞬間,小樑網受到物理損傷。這種損傷導致房水 流出受阻,進而引起眼壓 升高。通常在外傷後不會立即顯現,隨著小樑網功能代償能力下降,經過數年至數十年的潛伏期後發病。
具體機轉考慮如下:
外傷時小樑網直接損傷 :受傷時的壓力變化使小樑網受到物理損傷。發炎後纖維化 :前房積血 或外傷性葡萄膜炎 後的發炎促進小樑網纖維化和疤痕形成。年齡相關變化 :正常的年齡變化加上外傷導致的小樑網儲備功能下降,使代償機制崩潰。
合併睫狀體分離 時呈現不同的病理狀態。睫狀體 從鞏膜 脫離後,隅角 與脈絡膜 上腔相通,房水 大量流入脈絡膜 上腔。結果導致明顯的低眼壓 和低眼壓 性黃斑 病變。當睫狀體分離 自然閉合或經治療閉合後,有時會引起急劇的眼壓 升高。
Q
隅角後退和睫狀體分離有何不同?
A
隅角後退是睫狀體 環狀肌和縱走肌之間的撕裂,僅發生睫狀體 位置關係的變化。睫狀體分離 是睫狀體 從鞏膜 脫離的狀態,隅角 與脈絡膜 上腔相通。睫狀體分離 導致更明顯的低眼壓 ,對視力 影響也更大。外傷程度嚴重時,兩者可能合併發生。
使用前段OCT 和UBM 對隅角後退進行定量評估的方法正在進步。研究正在進行,以客觀量化隅角後退的範圍和深度,並將其作為青光眼 發病風險的預測因子。2)
對隅角後退≥180°的病例進行長期青光眼 發生率追蹤的研究顯示,受傷後5至10年的發病風險顯著高於正常眼。隅角後退的範圍和小樑網損傷程度正在被探討作為青光眼 發病的獨立預測因子。1)
微創青光眼手術 (MIGS )在隅角後退性青光眼中的適應症正在研究中。在小樑網受損的隅角後退性青光眼中,針對小樑網的MIGS 效果可能有限,因此正在評估建立脈絡膜 上腔或結膜 下旁路途徑的方法的有效性。
Girkin CA, McGwin G Jr, Long C, et al. Glaucoma after ocular contusion: a cohort study of the United States Eye Injury Registry. J Glaucoma. 2005;14(6):470-473.
Sihota R, Kumar S, Gupta V, et al. Early predictors of traumatic glaucoma after closed globe injury: trabecular pigmentation, widened angle recess, and higher baseline intraocular pressure. Arch Ophthalmol. 2008;126(7):921-926.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。