房角后退
撕裂部位:睫状体环状肌(Müller肌)与纵行肌(Brücke肌)之间
特征:睫状体向后移动,房角看起来增宽。
并发症:小梁网功能障碍导致的迟发性眼压升高(房角后退性青光眼)。

房角后退(angle recession)是指睫状体环状肌(Müller肌)与纵行肌(Brücke肌)之间发生撕裂,睫状体与虹膜一起向后移动的状态。也称为房角分离。
房角后退是钝性眼外伤的并发症。许多伴有前房出血的钝性外伤患者存在房角后退,外伤程度越重,发生率越高。它往往不会立即引起问题,而是在数年后因青光眼发病才被首次发现。
房角后退
撕裂部位:睫状体环状肌(Müller肌)与纵行肌(Brücke肌)之间
特征:睫状体向后移动,房角看起来增宽。
并发症:小梁网功能障碍导致的迟发性眼压升高(房角后退性青光眼)。
睫状体分离(cyclodialysis)
撕裂部位:睫状体与巩膜的附着处
特征:睫状体从巩膜脱离,房角与脉络膜上腔相通。
并发症:显著的低眼压、低眼压性黄斑病变。比房角后退更严重的低眼压。
房角后退本身无需特殊处理。但需要治疗并发的眼前房积血和低眼压,并长期随访监测未来青光眼的发生。应向患者解释眼压升高的可能性,并坚持定期复查。
房角后退本身无自觉症状。症状因并发的损伤类型和程度而异。
房角镜检查所见是最重要的发现。
其他所见:
钝性外力导致前房压力急剧升高是房角后退的原因。外力作用于眼球时,前房压力瞬间升高,在应力最大的房角区域睫状肌层之间发生撕裂。
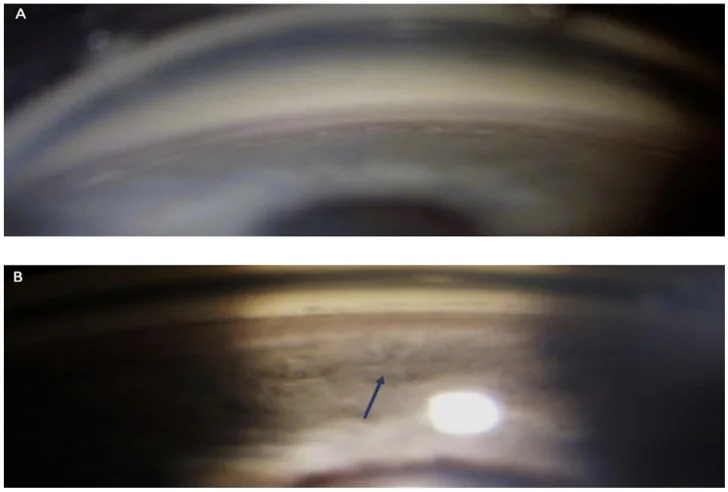
房角后退的确诊需要房角镜检查。眼外伤后出现前房积血时,应始终考虑合并房角后退的可能。
特征性所见包括虹膜根部至巩膜突的距离增加,以及睫状体部出现宽大的灰色带。准确评估房角后退的范围和程度,与对侧眼(健眼)的比较至关重要。
前房积血期间存在再出血风险,因此房角镜检查应待积血吸收后进行。
| 检查 | 目的 | 备注 |
|---|---|---|
| 房角镜检查 | 评估房角后退的范围和程度(与对侧眼比较) | 前房积血期间禁忌 |
| 超声生物显微镜(UBM) | 睫状体及虹膜根部详细结构评估 | 前房积血时也可进行 |
| 眼前段OCT | 房角结构的非接触评估 | 比UBM更简便 |
| 眼压测量 | 检测急性高眼压和慢性青光眼 | 长期定期测量很重要 |
| 眼底检查 | 确认视网膜和玻璃体损伤 | 房角后退和视网膜损伤常合并发生 |
房角后退本身无需特殊处理。治疗对象是合并的前房积血、低眼压和房角后退性青光眼。
对于低眼压,首先尝试保守药物治疗,如果持续存在则进行手术治疗。
药物治疗(处方示例):
上述两种药物联合使用是基础治疗。
手术治疗(药物治疗后低眼压持续存在时):
受伤后数年或数十年发生的房角后退性青光眼,按照开角型青光眼进行治疗。
| 治疗阶段 | 选择 | 备注 |
|---|---|---|
| 一线治疗 | 前列腺素(PG)类似物和β受体阻滞剂 | 抑制房水生成或促进流出 |
| 二线治疗 | 碳酸酐酶抑制剂(CAI)滴眼液 / α2受体激动剂 | 多种药物联合 |
| 激光治疗 | SLT(选择性激光小梁成形术) | 由于小梁网损伤,效果被认为有限 |
| 手术治疗 | 小梁切除术 / 引流管植入术 | 药物治疗抵抗的病例 |
可在受伤后数年至数十年发病。房角后退范围越广(尤其≥180°),发病风险越高。受伤后低眼压恢复后,数年后可能出现眼压升高。定期测量眼压、视野检查和眼底检查对于早期发现很重要。
当钝性外力作用于眼球时,前房内压急剧升高。该压力使角膜缘伸展,房水向后房和房角移动,导致虹膜伸展。这一系列物理变化引起虹膜根部损伤。
睫状肌由环状肌(Müller肌)、纵行肌(Brücke肌)和放射肌三层组成。钝性外力引起的急剧压力变化在解剖上脆弱的环状肌和纵行肌之间产生撕裂。这种撕裂是房角后退的本质。
外伤瞬间,小梁网受到物理损伤。这种损伤导致房水流出受阻,进而引起眼压升高。通常在外伤后不会立即显现,随着小梁网功能代偿能力下降,经过数年至数十年的潜伏期后发病。
具体机制考虑如下:
合并睫状体分离时呈现不同的病理状态。睫状体从巩膜脱离后,房角与脉络膜上腔相通,房水大量流入脉络膜上腔。结果导致明显的低眼压和低眼压性黄斑病变。当睫状体分离自然闭合或经治疗闭合后,有时会引起急剧的眼压升高。
房角后退是睫状体环状肌和纵行肌之间的撕裂,仅发生睫状体位置关系的变化。睫状体分离是睫状体从巩膜脱离的状态,房角与脉络膜上腔相通。睫状体分离导致更明显的低眼压,对视力影响也更大。外伤程度严重时,两者可能合并发生。
使用前段OCT和UBM对房角后退进行定量评估的方法正在进步。研究正在推进客观量化房角后退的范围和深度,并将其作为青光眼发病风险的预测因子。2)
对房角后退≥180°的病例进行长期青光眼发病率追踪的研究表明,伤后5至10年的发病风险显著高于正常眼。房角后退的范围和小梁网损伤程度正在被探讨作为青光眼发病的独立预测因子。1)
微创青光眼手术(MIGS)在房角后退性青光眼中的适应症正在研究中。在小梁网受损的房角后退性青光眼中,针对小梁网的MIGS效果可能有限,因此正在评估创建脉络膜上腔或结膜下旁路途径的方法的有效性。