0-1级
0级(正常):鼻侧、上方、下方边界模糊。放射状神经纤维层。
1级(极早期):视乳头鼻侧边界不清。边界无隆起。细微的灰色晕轮。同心圆状或放射状脉络膜皱襞。

视乳头水肿(papilledema)是指继发于颅内压(ICP)增高的视神经乳头肿胀。该术语仅限于ICP增高引起的乳头肿胀,其他原因引起的乳头肿胀称为“视神经乳头水肿(optic disc edema)”。在日语中,也称为“淤血乳头(うっ血乳頭)”。
视乳头水肿是脑肿瘤、中枢神经系统炎症、脑静脉血栓形成、特发性颅内压增高(IIH)等严重疾病的警示信号,是不可忽视的眼科体征。此外,与视神经乳头玻璃膜疣、倾斜乳头、小乳头等引起的假性视乳头水肿(pseudopapilledema)的鉴别也是重要课题。
流行病学:美国特发性颅内压增高的年发病率为每10万人1.15例2),女性多见(女性1.97 vs 男性0.36/10万人)。18-44岁生育年龄组发病率最高(2.47/10万人),随着肥胖流行,全球呈上升趋势2)。成人正常ICP压力计测量低于250 mmH2O,儿童低于280 mmH2O。
视乳头水肿(papilledema)是仅限于ICP增高的术语,其他原因(视神经炎、缺血、浸润性病变等)引起的乳头肿胀称为“视神经乳头水肿(optic disc edema)”。这种术语区分对于确定病因和选择适当治疗至关重要。
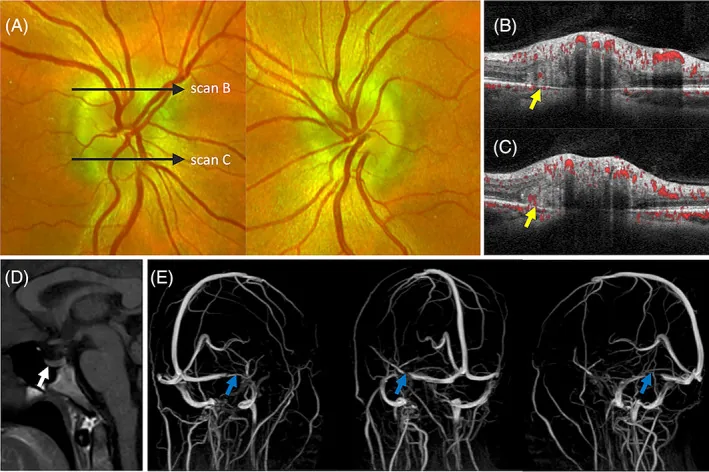
急性期视乳头水肿时,向心性视觉功能(最佳矫正视力、色觉)通常保持正常,初期自觉症状多不明显。
急性视乳头水肿的眼底所见:
慢性视乳头水肿的附加表现:视乳头苍白、胶质增生、视睫状分流血管(见于视网膜中央静脉阻塞、慢性淤血性视乳头、视神经鞘脑膜瘤)、屈光性体。
进入慢性期后,坏死的神经纤维不再肿胀,因此即使颅内压增高持续存在,水肿也可能消失。
视乳头水肿的严重程度采用Frisén分级(0-5级)评估,并作为视力预后指标。
0-1级
0级(正常):鼻侧、上方、下方边界模糊。放射状神经纤维层。
1级(极早期):视乳头鼻侧边界不清。边界无隆起。细微的灰色晕轮。同心圆状或放射状脉络膜皱襞。
2-3级
2级(早期):所有边界模糊。鼻侧边界隆起。完整的视乳头周围晕轮。
3级(中度):视乳头直径增大。部分主要血管节段模糊。晕轮外缘有指状延伸。
4-5级
4级(显著):整个视乳头隆起。视乳头上的主要血管节段完全模糊。
第5级(重度):圆顶状隆起。晕轮狭窄,边缘光滑。生理凹陷消失。
TVO是视乳头水肿的特征性症状,但其本身并非视力丧失的直接预兆。然而,如果颅内压增高长期持续,可能会从严重的周边视野缺损进展为中心视力下降。如果TVO频繁出现,应及时就医查明原因。
视乳头水肿的形成速度取决于颅内压升高的速度。轻度缓慢的ICP升高可能需要数周出现,而重度急剧变化可能在数小时至一天内出现。
当由特发性颅内压增高症引起时,减轻5%~10%的体重已被证明可改善颅内压症状和视乳头水肿。但体重管理仅是保守治疗的一部分,根据视乳头水肿程度和视功能损害情况,可能需要联合药物治疗或手术治疗。
视乳头水肿的诊断通过眼科检查、神经影像学和腰椎穿刺(LP)相结合进行。首先测量血压以排除恶性高血压,然后进行紧急影像学检查(CT→MRI+增强MRV)评估占位性病变和静脉窦血栓。确认无脑疝风险后进行LP。
MRI联合增强MRV是最佳的影像学检查,评估以下高颅内压征象:
特发性颅内压增高的确诊需满足以下全部5项标准:
| 标准 | 内容 |
|---|---|
| 1. 视乳头水肿 | 存在双侧视乳头水肿 |
| 2. 神经系统检查 | 除脑神经异常外正常 |
| 3. 神经影像学 | 脑实质正常,无脑室扩大,无占位,无异常强化 |
| 4. 脑脊液成分 | 正常 |
| 5. 脑脊液初压 | 成人≥250 mmH2O,儿童≥280 mmH2O |
疑似诊断:双侧视乳头水肿存在,符合标准1-4,但脑脊液压力低于标准。
假性视乳头水肿可由高度远视、高度近视、玻璃膜疣、倾斜视盘、有髓神经纤维、错构瘤等引起。视盘形态异常但并非真正水肿。以下表现提示假性视乳头水肿。
鉴别诊断:埋藏性玻璃膜疣、倾斜视盘、糖尿病性视乳头病变、高血压性视乳头病变、后巩膜炎、视神经周围炎、葡萄膜炎(结节病、VKH)、视神经炎、甲状腺相关眼病、CRVO、NAION、浸润性视神经病变(淋巴瘤、白血病)、视神经鞘脑膜瘤等。
治疗的三个目标是:①治疗根本原因,②保护视功能,③缓解症状(如头痛)。
在日本,以下为颅内压增高治疗的基本方法。
外科治疗的并发症:需注意分流管失效、破损、感染,以及ONSF手术操作相关的视力障碍。
预后:早期颅内压下降,视乳头水肿迅速吸收,视功能不受损。治疗延迟导致视功能障碍则不可逆。IIH复发率为9-28%,定期随访很重要2)。视力预后通常良好,但少数病例出现严重视力丧失2)。
预后不良因素:体重增加、视乳头水肿严重程度、基线头痛程度2)。
暴发性IIH:在重度视力下降、严重视乳头水肿、视野缩窄的重症病例中,CSF初压平均可达54.1 cmH2O(范围29-70 cmH2O)1);50%进展为法定盲,所有病例均有残留视野缺损和视神经萎缩1)。若基线HVF MD低于-7 dB,视力未恢复1)。
乙酰唑胺已被确立为特发性颅内压增高的一线治疗药物,但如果病因是脑静脉血栓形成,则禁用,因为它可能加重病情。必须首先确定病因,并根据根本原因选择治疗方法。另外,在日本属于超说明书用药。
轴浆流停滞在视乳头水肿的形成中起核心作用。
轴浆流停滞的机制:
**特发性颅内压增高的病理生理学:**确切机制尚不清楚。脑脊液动力学调节障碍、代谢和激素因素被认为参与其中2)。静脉窦狭窄导致静脉窦压力升高和脑脊液吸收减少也被提出。近年来,特发性颅内压增高越来越被认为是一种与雄激素调节障碍相关的全身性代谢疾病1)。
**AVM相关的颅内压增高(罕见机制):**未破裂的动静脉畸形(AVM)可在没有出血或脑积水的情况下引起颅内压增高和视乳头水肿3)。提出的机制是皮质静脉动脉化导致的异常引流→蛛网膜下腔脉压升高→脑脊液再吸收受损。文献综述报告了26例此类病例3)。
横窦支架植入术(TSS)已被报道为治疗特发性颅内压增高的一种安全有效的方法4)。
Waser等人(2021)报道了一例伴有脑实质疝入硬脑膜静脉窦(BHDVS)的视乳头水肿患者(52岁男性)接受TSS治疗4)。支架植入6个月后,视乳头水肿客观消失,静脉窦压力梯度恢复正常(32 mmHg→12 mmHg,梯度>15 mmHg→5 mmHg)。
Ghorbani等人(2025)报道了4例表现为颅内压增高和视乳头水肿的未破裂AVM患者接受血管内栓塞治疗3)。治疗后1个月内双侧视乳头水肿消失,完全栓塞病例无需药物调整。病例1(35岁男性)腰椎穿刺初压从38 cmH2O降至栓塞后1周28 cmH2O,1个月时降至21 cmH2O,视乳头水肿消失得到确认。
特发性颅内压增高正逐渐被视为一种独立于肥胖的全身性代谢疾病1)。一项比较减重手术与社区体重管理干预的随机对照试验(IIH Weight Trial, JAMA Neurol 2021)显示了减重手术的有效性1)。针对雄激素调节障碍的新疗法研究正在进行中1),加强外科干预的证据也是优先事项1)。确定特发性颅内压增高的病因、功能障碍的附加因素以及最佳治疗方法是未来的研究课题2)。
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Idiopathic intracranial hypertension: a comprehensive review. Cureus. 2024;16(3):e56256.
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.