视神经周围炎(OPN)

视神经周围炎
一目了然的要点
Section titled “一目了然的要点”1. 什么是视神经周围炎?
Section titled “1. 什么是视神经周围炎?”视神经周围炎(Optic Perineuritis; OPN)是一种眼眶炎症性疾病,炎症局限于视神经的脑膜(鞘)。1883年,Edmunds & Lawford首次在病理标本中报告了视神经周围的炎症浸润。
OPN在概念上有两种理解。经典概念指由梅毒、结节病引起的脑膜炎所致的双侧视乳头水肿。新概念指局限于视神经鞘的炎症,MRI上呈环形高信号,除Mariotte盲点扩大外无其他视功能下降。
分类如下:
- 原发性(特发性)OPN:未发现基础疾病。占大多数。
- 继发性OPN:伴随全身性炎症、感染、恶性肿瘤等基础疾病。
发病平均年龄为40-60岁(报告范围15-85岁),女性略多,但尚未确定性别差异。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”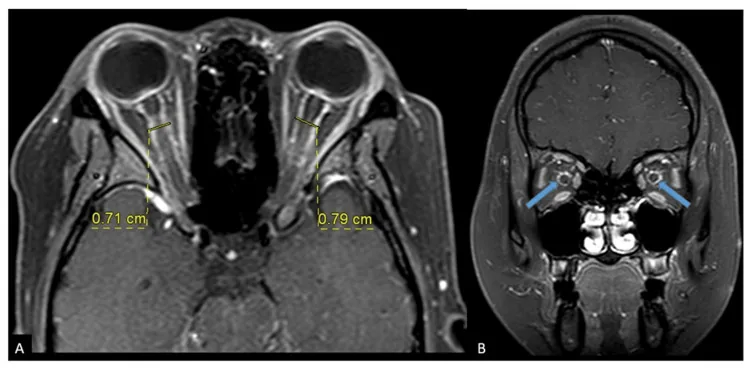
- 眼痛/眼球运动痛:最常见的自觉症状。通常比典型ON更严重且持续。
- 视力下降:从无症状到重度不等。可能主诉视物模糊、暗点(“斑点”)。
- 发病过程:数周内缓慢进展(比ON的数天更慢)。
- 眼眶症状:罕见情况下出现眼球突出或眼球运动受限。
- 视盘水肿:大多数患者出现。部分病例视盘正常。
- 中心视力:相对容易保留。但部分病例可严重下降(无光感~指数)。
- 色觉/RAPD:异常频率低或轻微。
- 视野缺损:呈现多种模式,包括弓形暗点、旁中心暗点、中心暗点、周边残留、水平半盲、Mariotte盲点扩大等。
- 眼眶征象:可能出现上睑下垂、眼肌麻痹、眼球突出。
- 多为单侧,但也有双侧报道。1)5)7)
- 结节性多动脉炎(PAN)合并病例有发作性交替性失明的报道。5)
3. 病因与风险因素
Section titled “3. 病因与风险因素”大多数OPN为特发性。继发性OPN可识别以下原发疾病。
全身性炎症性疾病
Section titled “全身性炎症性疾病”- 结核2)7)·梅毒·HSV·VZV·COVID-191)
自身免疫/抗体相关
Section titled “自身免疫/抗体相关”- 白血病/淋巴瘤(原发性或转移性)3)
药物性/医源性
Section titled “药物性/医源性”- 免疫检查点抑制剂(纳武利尤单抗):可作为irAE发生。4)
- 血流导向装置置入后6)
TB-IRIS
Section titled “TB-IRIS”- 抗结核治疗中的免疫重建炎症综合征(TB-IRIS)7)
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”MRI是诊断的关键。在钆增强、脂肪抑制T1加权像上确认以下表现。
- 轨道征(tram-track sign):轴位像上视神经鞘呈双线状增强。
- 甜甜圈征(doughnut sign):冠状位像上视神经周围呈环状增强。STIR冠状位像也有用。6)
在与ON的鉴别中,重要的是ON表现为视神经本身增强,而OPN表现为视神经鞘周围增强。然而,tram-track征并非OPN特有,也可见于视神经鞘脑膜瘤、结节病和白血病。CT因软组织分辨率差,不足以用于诊断。
OPN与ON的主要鉴别点如下所示。
典型视神经炎(ON)
眼科及神经生理检查
Section titled “眼科及神经生理检查”- 视力及视野检查:使用Humphrey和Goldmann视野计评估多种缺损模式。
- 色觉(Ishihara)及瞳孔检查(RAPD):评估,但频率较低。
- 光学相干断层扫描(OCT):可确认急性期视网膜神经纤维层增厚和慢性期变薄。1)7)
血液及脑脊液检查
Section titled “血液及脑脊液检查”- ON无特异性检查。以下检查用于鉴别诊断和病因排查。
- 梅毒血清学、ACE、ANCA、IgG4、MOG抗体、AQP4抗体
- ESR、CRP
- 若未确定基础疾病,需行腰椎穿刺以排除CNS感染或恶性肿瘤。经典ON的脑脊液可能出现细胞增多。
- 脱髓鞘性视神经炎、MOG-ON、AQP4-ON
- 眼眶炎症综合征(特发性、IgG4相关、结节病)
- 感染(结核、梅毒、莱姆病、巴尔通体病)
- 肿瘤(脑膜瘤、白血病、淋巴瘤、转移瘤)
- 继发于后巩膜炎或葡萄膜炎的视乳头水肿
- 淤血乳头、缺血性视神经病变、糖尿病性视乳头病变、视乳头血管炎
5. 标准治疗方法
Section titled “5. 标准治疗方法”治疗的基本方针是原发病的治疗和随访观察。如果原发病治疗有效,通常不会出现视功能下降。
全身性糖皮质激素治疗
Section titled “全身性糖皮质激素治疗”大剂量类固醇是一线治疗。其特征是比视神经炎反应更快,治疗开始后数小时至一天内症状缓解。
- 急性期(类固醇冲击疗法):甲泼尼龙1000mg/日静脉注射,共3天4)5)6)7)
- 维持期:口服泼尼松龙(从1mg/kg/日开始,逐渐减量)7)
剂量与复发率的关系是重要的临床问题。
| 口服泼尼松龙剂量 | 复发率 |
|---|---|
| 低剂量(30~40mg/日) | 复发率高于高剂量组 |
| 高剂量(60~80mg/日) | 复发率低于低剂量组 |
继发性OPN的原发病治疗
Section titled “继发性OPN的原发病治疗”- 结核合并病例:抗结核药物(氧氟沙星、异烟肼、利福平、吡嗪酰胺)+地塞米松(中枢神经系统结核治疗方案)2)
- PAN合并病例:环磷酰胺静脉注射(1000mg×7次)+大剂量类固醇+硫唑嘌呤150mg 5)
- 恶性肿瘤合并病例:化疗(如鞘内注射甲氨蝶呤)3)
- 免疫检查点抑制剂相关病例:停用致病药物+类固醇4)
难治病例及其他选择
Section titled “难治病例及其他选择”- 放射治疗/免疫抑制剂(硫唑嘌呤):用于类固醇抵抗病例。
- 吲哚美辛:Purvin等人的病例报告显示有效。
- 自然缓解的可能性:如果视功能保持且疼痛轻微,观察也是一种选择。文献中已确认7例以上自然缓解病例。8)
定期评估视力、视野、色觉、瞳孔和眼底。如果症状不持续,通常不需要重复影像检查,但监测复发很重要。
在OPN中,类固醇减量时复发常见,应避免突然停药。已知口服泼尼松龙低剂量组(30–40毫克/天)的复发率高于高剂量组(60–80毫克/天),因此建议缓慢减量。文献中也有自然缓解的报道,但仅限于视力功能保留且疼痛轻微的特定病例。
在视力功能保留且眼痛轻微的病例中,有通过观察自然缓解的报道。文献中已确认6例以上的自然缓解病例,包括一例克罗恩病合并病例,疼痛在两周内消失,三个月内完全缓解。8)但如果视力下降进展或怀疑有基础疾病,则需要积极治疗,自行选择观察是危险的。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”OPN的本质是视神经周围脑膜的免疫介导性炎症。
- 视神经周围脑膜增厚和炎症浸润(多形核白细胞→淋巴细胞浸润)→纤维化
- 部分病例显示肉芽肿性炎症或局部坏死
- 伴有视力障碍的病例中,观察到引起视神经脱髓鞘或梗死的血管炎变化
- 炎症主要局限于神经鞘内,但视神经轴突也受到不同程度的影响
按原发病的发病机制
Section titled “按原发病的发病机制”在MOGAD相关OPN中,MOG-IgG抗体介导的体液机制是核心。自身抗体与表面髓鞘结合,触发补体激活和细胞损伤。在COVID-19后MOGAD中,细胞因子风暴导致血脑屏障破坏,使低滴度抗体(1:20)进入中枢神经系统。IL-1β、IL-6、TNF和IFN-1的释放以及脑微血管内皮细胞的凋亡参与病理过程。1)
在TB-IRIS相关OPN中,抗结核治疗引起的免疫重建过程中,对结核分枝杆菌的Th1优势过度免疫反应引发视神经周围炎症。7)
在IBD相关OPN中,全身性炎症细胞因子的上调与抗原交叉反应性被认为参与其中。8)
免疫检查点抑制剂相关OPN中,PD-1抑制导致的免疫检查点解除会作为免疫相关不良事件(irAE)引发视神经周围炎症。4)
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”MOGAD相关OPN
Section titled “MOGAD相关OPN”MOGAD正逐渐被认为是OPN的重要病因。它与结节病并列为主要鉴别诊断疾病。
Leitão等人(2023)报告了一例56岁男性在重症COVID-19感染后出现双侧MOGAD-OPN。MOG-IgG阳性(低滴度1:20),炎症指标升高(ESR 42 mm/h,CRP 8.2 mg/dL)。甲泼尼龙冲击治疗(1000 mg×3天)后视野改善,6个月后MOG抗体转为阴性。1)
免疫检查点抑制剂(ICI)相关OPN
Section titled “免疫检查点抑制剂(ICI)相关OPN”已有作为irAE的OPN病例报告,提示可能对类固醇治疗耐药。
Takada等人(2021)报告了一例54岁男性在非小细胞肺癌接受纳武利尤单抗治疗第7个周期后出现右眼视力下降(20/2000)。MRI显示轨道征和甜甜圈征,诊断为OPN。两次类固醇冲击治疗后视野改善不佳。这是首例作为irAE的OPN报告。4)
血流导向装置置入后OPN
Section titled “血流导向装置置入后OPN”OPN已被报道为血管内治疗后的新并发症。
Tanaka等人(2022)报告了两例(49岁和57岁女性)在颈内动脉眼动脉瘤血流导向装置置入后出现OPN。术后出现视野缺损,MRI STIR冠状位显示甜甜圈征。类固醇冲击治疗后改善。强调了术前STIR冠状位评估的重要性。6)
自然缓解的可能性
Section titled “自然缓解的可能性”OPN传统上被认为“所有病例都必须治疗”,但在部分病例中,观察随访也可能是一个选择。
Pickel等人(2022)报告了一例28岁克罗恩病女性患者的右眼视神经周围炎自然缓解病例。该患者选择无治疗观察,同时保持视力20/20,2周内疼痛消失,3个月达到完全缓解。文献综述确认了6例自然缓解病例,结论认为在视力保持且疼痛轻微的病例中,观察随访可能是一个选择。8)
静脉注射托珠单抗治疗难治性OPN的有效性已有报道(仅文献提及)。8)
8. 参考文献
Section titled “8. 参考文献”-
Leitão M, Davila Siliezar P, Laylani N, Lee AG. Myelin oligodendrocyte glycoprotein antibody disorder (MOGAD) optic perineuritis following severe COVID-19 infection. Am J Ophthalmol Case Rep. 2023;32:101952.
-
Ismail MA, Shariffudin NS, Bt Abd Jalil NF, Yew TC, Wan Hitam WH. Concurrent tuberculous optic neuritis and optic perineuritis in a patient with human immunodeficiency virus (HIV). Cureus. 2024;16(3):e55867.
-
Khan RR, Mahmood A, Kahlon S, Benyahia SA. Optic perineuritis secondary to CNS involvement of lymphoma. Cureus. 2024;16(12):e75818.
-
Takada K, Fujiwara K, Ando E, et al. Optic perineuritis associated with nivolumab treatment for non-small cell lung cancer. Case Rep Oncol. 2021;14:792-796.
-
Droger SM, Hensen JH, van Rooij LC. Optic perineuritis in polyarthritis nodosa. BMJ Case Rep. 2021;14:e237988.
-
Tanaka Y, Nagatsuka H, Miki Y, et al. Two patients of visual disturbance and optic perineuritis after placement of a flow diverter. Radiol Case Rep. 2022;17:1487-1490.
-
Fatimah-Halwani I, Wahab Z, Masnon NA, et al. Bilateral optic perineuritis in tuberculosis-immune reconstitution inflammatory syndrome. Cureus. 2022;14(8):e27600.
-
Pickel L, Micieli JA. Spontaneous resolution of optic perineuritis in a patient with Crohn’s disease. Case Rep Ophthalmol. 2022;13:470-475.
