시신경주위염 (OPN)

시신경주위염
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 시신경주위염이란?
섹션 제목: “1. 시신경주위염이란?”시신경주위염(Optic Perineuritis; OPN)은 시신경의 수막(초)에 염증이 국한된 안와 염증성 질환의 일종입니다. 1883년 Edmunds & Lawford가 병리 표본에서 시신경 주위의 염증 침윤을 처음 보고했습니다.
OPN에는 개념적으로 두 가지 이해 방식이 있습니다. 고전적 개념은 매독, 사르코이드증에 의한 수막염을 원인으로 하는 양측성 유두부종을 가리킵니다. 새로운 개념은 시신경초에 국한된 염증으로 MRI에서 고리 모양의 고신호를 나타내며, Mariotte 맹점 확대 외에 시기능 저하가 없는 것을 가리킵니다.
분류는 다음과 같습니다.
- 일차성(특발성) OPN: 기저 질환이 확인되지 않는 경우. 대부분을 차지합니다.
- 이차성 OPN: 전신 염증, 감염증, 악성 종양 등의 기저 질환에 동반되는 경우.
발병 평균 연령은 4060세(보고 범위 1585세)이며, 여성에 다소 많은 경향이 있지만 확정적인 성별 차이는 확립되지 않았습니다.
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”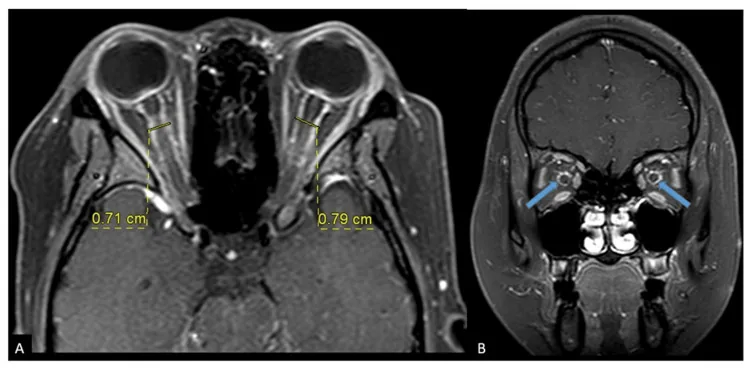
자각 증상
섹션 제목: “자각 증상”- 안통/안구운동 시 통증: 가장 흔한 자각 증상. 전형적인 ON보다 더 심하고 지속적인 경우가 많습니다.
- 시력 저하: 무증상에서 중증까지 다양합니다. 흐릿한 시야, 암점(“얼룩”, “반점”)을 호소할 수 있습니다.
- 발병 경과: 수주에 걸쳐 서서히 진행됩니다(ON의 수일보다 느림).
- 안와 증상: 드물게 안구돌출, 안구운동 제한을 보입니다.
임상 소견
섹션 제목: “임상 소견”- 시신경유두부종: 대부분의 환자에서 관찰됩니다. 정상 유두를 보이는 경우도 있습니다.
- 중심 시력: 비교적 잘 유지되는 편입니다. 그러나 경우에 따라 심각한 저하(무광각~안전수동)에 이를 수 있습니다.
- 색각/RAPD: 이상 빈도가 낮거나 경미합니다.
- 시야 결손: 활꼴 암점, 중심주위 암점, 중심 암점, 주변부 잔존, 수평 반맹, Mariotte 맹점 확대 등 다양한 패턴을 보입니다.
- 안와 징후: 안검하수, 안근마비, 안구돌출이 나타날 수 있습니다.
- 대부분 편측성이지만 양측성 보고도 있습니다. 1)5)7)
- 결절성 다발동맥염(PAN) 동반 증례에서 발작성 교대성 실명이 보고되었습니다. 5)
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”OPN의 대부분은 특발성입니다. 이차성 OPN에서는 다음과 같은 원발 질환이 확인됩니다.
전신 염증 질환
섹션 제목: “전신 염증 질환”- 유육종증: 고전적 OPN의 주요 원인 중 하나
- IgG4 관련 질환
- 다발혈관염성 육아종증(GPA)
- 거대세포 동맥염
- 베체트병/전신성 홍반성 루푸스
- 염증성 장질환(크론병 포함)8)
- 결절성 다발동맥염(PAN)5)
감염증
섹션 제목: “감염증”- 결핵2)7)·매독·HSV·VZV·COVID-191)
자가면역/항체 관련
섹션 제목: “자가면역/항체 관련”- MOGAD(MOG 항체 관련 질환): 유육종증과 함께 주요 감별 진단입니다. MRI 소견에서 트램트랙 조영증강을 보입니다.1)
악성 종양
섹션 제목: “악성 종양”- 백혈병/림프종(원발성 또는 전이성)3)
약물성/의인성
섹션 제목: “약물성/의인성”- 면역관문억제제(니볼루맙): irAE로 발생할 수 있음.4)
- 혈류전환장치(flow diverter) 삽입 후6)
TB-IRIS
섹션 제목: “TB-IRIS”- 항결핵 치료 중 면역재구성염증증후군(TB-IRIS)7)
특발성 OPN으로 진단된 경우에도 기저 질환이 잠재되어 있을 가능성이 있으므로 전신 평가가 권장됩니다. 주요 검사 항목으로는 매독 혈청 검사, ACE(유육종증 배제), ANCA, IgG4, MOG 항체, AQP4 항체, ESR, CRP, 흉부 X선이 있습니다. 기저 질환이 발견되면 원발 질환의 치료가 재발 예방에도 도움이 됩니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”영상 진단
섹션 제목: “영상 진단”MRI가 진단의 핵심입니다. 가돌리늄 조영, 지방 억제 T1 강조 영상에서 다음 소견을 확인합니다.
- tram-track sign(전차 선로 모양 조영) : 축상면에서 시신경초가 이중 선상으로 조영되는 소견.
- doughnut sign(도넛 모양 조영) : 관상면에서 시신경 주위가 환상으로 조영되는 소견. STIR 관상면도 유용합니다.6)
ON과의 감별에서 중요한 점은 ON에서는 시신경 자체가 조영증강되는 반면, OPN에서는 시신경초 주위가 조영증강된다는 것입니다. 그러나 tram-track sign은 OPN에 특이적이지 않으며, 시신경초수막종, 유육종증, 백혈병에서도 나타날 수 있습니다. CT는 연부조직 해상도가 낮아 진단에 충분하지 않습니다.
OPN과 ON의 주요 감별점은 아래와 같습니다.
전형적 시신경염 (ON)
안과 및 신경생리 검사
섹션 제목: “안과 및 신경생리 검사”- 시력 및 시야 검사: Humphrey 및 Goldmann 시야계를 사용하여 다양한 결손 패턴을 평가합니다.
- 색각(Ishihara) 및 동공 검사(RAPD): 평가하지만 빈도는 낮습니다.
- 광간섭단층촬영(OCT): 급성기의 망막신경섬유층 비후와 만성기의 얇아짐을 확인할 수 있습니다. 1)7)
혈액 및 뇌척수액 검사
섹션 제목: “혈액 및 뇌척수액 검사”- ON에 특이적인 검사는 없습니다. 다음 검사는 감별 진단 및 원인 규명을 위해 시행됩니다.
- 매독 혈청 검사, ACE, ANCA, IgG4, MOG 항체, AQP4 항체
- ESR, CRP
- 기저 질환이 확인되지 않으면 CNS 감염 또는 악성 종양을 배제하기 위해 요추 천자를 시행합니다. 고전적 ON에서는 뇌척수액에서 세포 증가가 나타날 수 있습니다.
감별 진단
섹션 제목: “감별 진단”- 탈수초성 시신경염, MOG-ON, AQP4-ON
- 안와 염증 증후군(특발성, IgG4 관련, 유육종증)
- 감염(결핵, 매독, 라임병, 바르토넬라증)
- 종양(수막종, 백혈병, 림프종, 전이)
- 후부공막염 또는 포도막염에 동반된 이차성 유두부종
- 울혈유두, 허혈성 시신경병증, 당뇨병성 유두병증, 유두혈관염
5. 표준 치료법
섹션 제목: “5. 표준 치료법”치료의 기본 방침은 원질환의 치료와 경과 관찰입니다. 원질환 치료가 효과적이면 일반적으로 시기능 저하가 발생하지 않습니다.
전신성 부신피질 스테로이드 요법
섹션 제목: “전신성 부신피질 스테로이드 요법”고용량 스테로이드가 일차 선택입니다. 치료 시작 후 수시간~1일 이내에 증상이 완화되는 시신경염보다 빠른 반응이 특징적입니다.
- 급성기(스테로이드 펄스 요법): 메틸프레드니솔론 1,000mg/일 정맥 투여 × 3일4)5)6)7)
- 유지기: 경구 프레드니솔론 (1mg/kg/일부터 서서히 감량)7)
용량과 재발률의 관계는 중요한 임상적 사항입니다.
| 경구 프레드니솔론 용량 | 재발률 |
|---|---|
| 저용량 (30~40mg/일) | 고용량군보다 재발률이 높음 |
| 고용량 (60~80mg/일) | 저용량군보다 재발률이 낮음 |
이차성 OPN의 원발 질환 치료
섹션 제목: “이차성 OPN의 원발 질환 치료”- 결핵 동반 증례: 항결핵제(오플록사신, 이소니아지드, 리팜피신, 피라진아미드) + 덱사메타손(CNS 결핵 치료 요법) 2)
- PAN 동반 증례: 시클로포스파미드 정맥 투여(1000mg×7회) + 고용량 스테로이드 + 아자티오프린 150mg 5)
- 악성 종양 동반 증례: 화학요법(예: 척수강 내 메토트렉세이트) 3)
- 면역관문억제제 관련 증례: 원인 약물 중단 + 스테로이드 4)
난치성 증례 및 기타 선택지
섹션 제목: “난치성 증례 및 기타 선택지”- 방사선 요법/면역억제제(아자티오프린): 스테로이드 저항성 증례에 사용.
- 인도메타신: Purvin 등의 증례에서 효과 보고.
- 자연 관해 가능성: 시각 기능이 유지되고 통증이 경미한 경우 경과 관찰도 선택지가 됩니다. 문헌상 7례 이상의 자연 관해 사례가 확인되었습니다. 8)
추적 관찰
섹션 제목: “추적 관찰”정기적으로 시력, 시야, 색각, 동공, 안저를 평가합니다. 증상이 지속되지 않으면 영상 재검사는 일반적으로 불필요하지만, 재발 모니터링이 중요합니다.
OPN에서는 스테로이드 감량 시 재발이 흔하며, 급격한 중단은 피해야 합니다. 경구 프레드니솔론 저용량군(3040mg/일)이 고용량군(6080mg/일)보다 재발률이 높은 것으로 알려져 있어, 서서히 감량하는 것이 권장됩니다. 자연 관해 사례도 문헌에 보고되어 있지만, 시기능이 유지되고 통증이 경미한 선택된 증례에 한합니다.
시기능이 유지되고 안통이 경미한 증례에서는 경과 관찰만으로 자연 관해에 이른 보고가 있습니다. 문헌상 6례 이상의 자연 관해 사례가 확인되었으며, 크론병 동반 증례에서도 2주 내 통증 소실, 3개월 내 완전 관해가 보고되었습니다. 8) 그러나 시력 저하가 진행 중이거나 기저 질환이 의심되는 경우 적극적 치료가 필요하며, 자의로 경과 관찰을 선택하는 것은 위험합니다.
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”OPN의 본질은 시신경 주위 수막에서의 면역 매개 염증입니다.
병리학적 변화
섹션 제목: “병리학적 변화”- 시신경 주위 수막의 비후 및 염증 침윤(다형핵 백혈구 → 림프구 침윤) → 섬유화
- 일부 증례에서는 육아종성 염증이나 국소 괴사를 보입니다.
- 시력 장애를 동반한 증례에서는 시신경의 탈수초나 경색을 유발하는 혈관염 변화가 관찰됩니다.
- 염증은 주로 신경초 내에 국한되지만, 시신경 축삭도 다양한 정도로 영향을 받습니다.
원질환별 발병 기전
섹션 제목: “원질환별 발병 기전”MOGAD 관련 OPN에서는 MOG-IgG 항체에 의한 체액성 기전이 중심입니다. 표면 미엘린에 대한 자가항체 결합이 보체 활성화 및 세포 손상을 유발합니다. COVID-19 후 MOGAD에서는 사이토카인 폭풍에 의한 혈액뇌장벽(BBB) 파괴가 저역가 항체(1:20)의 CNS 침입을 가능하게 하는 것으로 생각됩니다. IL-1β, IL-6, TNF, IFN-1의 방출과 뇌미세혈관 내피세포의 세포자멸사가 병태에 관여합니다. 1)
TB-IRIS 관련 OPN에서는 항결핵 치료에 의한 면역 재구성 과정에서 결핵균(MTB)에 대한 Th1 우위의 과잉 면역 반응이 시신경 주위에 염증을 유발합니다. 7)
IBD 관련 OPN에서는 전신 염증성 사이토카인의 상향 조절과 항원 교차 반응성이 관여하는 것으로 알려져 있습니다. 8)
면역관문억제제 관련 OPN에서는 PD-1 억제로 인한 면역관문 해제가 면역관련 이상반응(irAE)으로 시신경 주위 염증을 유발합니다. 4)
7. 최신 연구 및 향후 전망 (연구 단계 보고)
섹션 제목: “7. 최신 연구 및 향후 전망 (연구 단계 보고)”MOGAD 관련 OPN
섹션 제목: “MOGAD 관련 OPN”MOGAD는 OPN의 중요한 원인으로 인식되고 있습니다. 유육종증과 함께 주요 감별 질환으로 자리 잡고 있습니다.
Leitão 등(2023)은 중증 COVID-19 감염 후 양측성 MOGAD-OPN이 발생한 56세 남성을 보고했습니다. MOG-IgG 저역가(1:20) 양성, ESR 42 mm/h, CRP 8.2 mg/dL로 염증 반응 상승을 보였습니다. 메틸프레드니솔론 1,000mg×3일 스테로이드 펄스 요법으로 시야가 개선되었고, 6개월 후 MOG 항체는 음전되었습니다. 1)
면역관문억제제(ICI) 관련 OPN
섹션 제목: “면역관문억제제(ICI) 관련 OPN”irAE로서의 OPN 증례가 보고되었으며, 스테로이드 치료에 저항성을 보일 가능성이 시사됩니다.
Takada 등(2021)은 비소세포폐암에 대한 니볼루맙 치료 7주기 후 우안 시력 저하(20/2000)를 보인 54세 남성을 보고했습니다. MRI에서 tram-track sign과 doughnut sign을 확인하여 OPN으로 진단했습니다. 스테로이드 펄스 요법을 2회 시행했으나 시야 개선이 미미했습니다. irAE로서의 OPN 첫 보고 사례입니다. 4)
혈류전환장치(Flow Diverter) 삽입 후 OPN
섹션 제목: “혈류전환장치(Flow Diverter) 삽입 후 OPN”혈관내 치료 후 새로운 합병증으로 OPN이 보고되었습니다.
Tanaka 등(2022)은 내경동맥 안동맥류에 대한 혈류전환장치 삽입 후 OPN이 발생한 2예(49세, 57세 여성)를 보고했습니다. 수술 후 시야 장애가 나타났고, MRI STIR 관상면에서 doughnut sign을 확인했습니다. 스테로이드 펄스 요법으로 호전을 보였습니다. 수술 전 STIR 관상면 평가의 중요성이 강조되었습니다. 6)
자연 관해 가능성
섹션 제목: “자연 관해 가능성”OPN은 전통적으로 ‘모든 증례에서 치료가 필수’라고 여겨졌으나, 일부 증례에서는 경과 관찰도 선택지가 될 수 있습니다.
Pickel 등(2022)은 크론병을 동반한 28세 여성의 우안 시신경주위염 자연 관해 사례를 보고했습니다. 시력 20/20을 유지한 상태에서 무치료 경과 관찰을 선택했고, 2주 만에 통증 소실, 3개월 만에 완전 관해를 달성했습니다. 문헌 검토에서 6건의 자연 관해 사례가 확인되었으며, 시기능이 유지되고 통증이 경미한 경우 경과 관찰이 선택지가 될 수 있다고 결론지었습니다. 8)
토실리주맙
섹션 제목: “토실리주맙”불응성 OPN에 대한 정맥 내 토실리주맙 투여의 유효성이 보고되었습니다(문헌 언급만 있음). 8)
8. 참고문헌
섹션 제목: “8. 참고문헌”-
Leitão M, Davila Siliezar P, Laylani N, Lee AG. Myelin oligodendrocyte glycoprotein antibody disorder (MOGAD) optic perineuritis following severe COVID-19 infection. Am J Ophthalmol Case Rep. 2023;32:101952.
-
Ismail MA, Shariffudin NS, Bt Abd Jalil NF, Yew TC, Wan Hitam WH. Concurrent tuberculous optic neuritis and optic perineuritis in a patient with human immunodeficiency virus (HIV). Cureus. 2024;16(3):e55867.
-
Khan RR, Mahmood A, Kahlon S, Benyahia SA. Optic perineuritis secondary to CNS involvement of lymphoma. Cureus. 2024;16(12):e75818.
-
Takada K, Fujiwara K, Ando E, et al. Optic perineuritis associated with nivolumab treatment for non-small cell lung cancer. Case Rep Oncol. 2021;14:792-796.
-
Droger SM, Hensen JH, van Rooij LC. Optic perineuritis in polyarthritis nodosa. BMJ Case Rep. 2021;14:e237988.
-
Tanaka Y, Nagatsuka H, Miki Y, et al. Two patients of visual disturbance and optic perineuritis after placement of a flow diverter. Radiol Case Rep. 2022;17:1487-1490.
-
Fatimah-Halwani I, Wahab Z, Masnon NA, et al. Bilateral optic perineuritis in tuberculosis-immune reconstitution inflammatory syndrome. Cureus. 2022;14(8):e27600.
-
Pickel L, Micieli JA. Spontaneous resolution of optic perineuritis in a patient with Crohn’s disease. Case Rep Ophthalmol. 2022;13:470-475.
