โรคเยื่อหุ้มเส้นประสาทตาอักเสบ (OPN)

เยื่อหุ้มประสาทตาอักเสบ
ประเด็นสำคัญที่ควรทราบ
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญที่ควรทราบ”1. โรคเยื่อหุ้มประสาทตาอักเสบคืออะไร?
หัวข้อที่มีชื่อว่า “1. โรคเยื่อหุ้มประสาทตาอักเสบคืออะไร?”โรคเยื่อหุ้มประสาทตาอักเสบ (Optic Perineuritis; OPN) เป็นโรคอักเสบในเบ้าตาชนิดหนึ่งที่การอักเสบจำกัดอยู่ที่เยื่อหุ้มสมอง (ปลอกหุ้ม) ของเส้นประสาทตา ในปี ค.ศ. 1883 Edmunds และ Lawford รายงานครั้งแรกเกี่ยวกับการแทรกซึมของการอักเสบรอบเส้นประสาทตาในชิ้นเนื้อทางพยาธิวิทยา
มีแนวคิดสองประการเกี่ยวกับ OPN แนวคิดดั้งเดิมหมายถึงภาวะ papilledema ทวิข้างจากเยื่อหุ้มสมองอักเสบที่เกิดจากซิฟิลิสหรือซาร์คอยโดซิส แนวคิดใหม่หมายถึงการอักเสบที่จำกัดอยู่ที่ปลอกหุ้มเส้นประสาทตา ซึ่งแสดงสัญญาณความเข้มสูงรูปวงแหวนใน MRI โดยไม่มีการสูญเสียการทำงานของสายตานอกเหนือจากการขยายจุดบอดของ Mariotte
การจำแนกประเภทมีดังนี้:
- OPN ปฐมภูมิ (ไม่ทราบสาเหตุ): ไม่สามารถระบุโรคพื้นเดิมได้ พบเป็นส่วนใหญ่
- OPN ทุติยภูมิ: ร่วมกับโรคอักเสบทั่วร่างกาย การติดเชื้อ หรือมะเร็ง
ระบาดวิทยา
หัวข้อที่มีชื่อว่า “ระบาดวิทยา”อายุเฉลี่ยที่เริ่มป่วยคือ 40-60 ปี (ช่วงที่รายงาน 15-85 ปี) พบในผู้หญิงบ่อยกว่าเล็กน้อย แต่ยังไม่มีการยืนยันความแตกต่างทางเพศที่แน่ชัด
โรคประสาทตาอักเสบ (ON) เป็นโรคที่เกิดการอักเสบที่เส้นประสาทตาเอง (แอกซอนและปลอกไมอีลิน) มักเป็นการทำลายปลอกไมอีลินและสัมพันธ์กับ MS โรคเยื่อหุ้มประสาทตาอักเสบ (OPN) เป็นการอักเสบที่จำกัดอยู่ที่ปลอกหุ้ม (เยื่อหุ้มสมอง) รอบเส้นประสาทตา และใน MRI จะแสดงการเพิ่มความเข้มรอบปลอกหุ้มเส้นประสาท OPN มีลักษณะเฉพาะคือการมองเห็นส่วนกลางมักจะคงเดิมและพบ RAPD น้อยกว่า ตอบสนองต่อสเตียรอยด์ได้รวดเร็วและมักกำเริบเมื่อลดขนาดยา ดังนั้นการแยกโรคทางคลินิกจาก ON จึงมีความสำคัญ
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”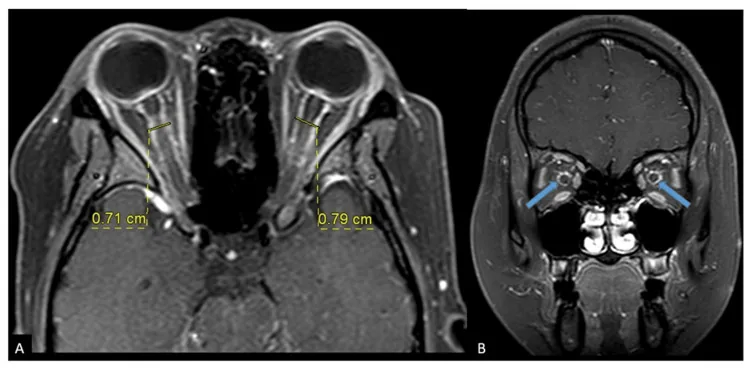
อาการที่ผู้ป่วยรับรู้
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรับรู้”- ปวดตาหรือปวดเมื่อขยับลูกตา: อาการที่พบบ่อยที่สุด มักรุนแรงและต่อเนื่องกว่าโรคประสาทตาอักเสบทั่วไป
- การมองเห็นลดลง: ตั้งแต่ไม่มีอาการจนถึงรุนแรง อาจบ่นว่ามองเห็นไม่ชัด มีจุดบอด (จุดด่าง)
- ลักษณะการเริ่มต้น: ค่อยเป็นค่อยไปในหลายสัปดาห์ (ช้ากว่าโรคประสาทตาอักเสบที่เริ่มในหลายวัน)
- อาการทางเบ้าตา: พบได้น้อย เช่น ตาโปน หรือจำกัดการเคลื่อนไหวลูกตา
อาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก”- บวมของหัวประสาทตา: พบในผู้ป่วยส่วนใหญ่ บางรายมีหัวประสาทตาปกติ
- การมองเห็นส่วนกลาง: ค่อนข้างคงไว้ อย่างไรก็ตาม ในบางรายอาจลดลงอย่างรุนแรง (ไม่รู้แสงถึงนับนิ้ว)
- การมองเห็นสีและ RAPD: ความผิดปกติพบน้อยหรือเล็กน้อย
- ความบกพร่องของลานสายตา: แสดงรูปแบบต่างๆ เช่น จุดบอดรูปโค้ง จุดบอดใกล้ศูนย์กลาง จุดบอดศูนย์กลาง ลานสายตาส่วนปลายเหลืออยู่ ตาบอดครึ่งซีกแนวนอน และจุดบอด Mariotte ขยายใหญ่
- อาการทางเบ้าตา: อาจพบหนังตาตก อัมพาตกล้ามเนื้อตา และตาโปน
- มักเป็นข้างเดียว แต่มีรายงานเป็นสองข้าง. 1)5)7)
- ในกรณีที่ร่วมกับโรคหลอดเลือดแดงอักเสบชนิดหลายเส้น มีรายงานการตาบอดสลับข้างแบบ paroxysmal 5)
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”OPN ส่วนใหญ่ไม่ทราบสาเหตุ ใน ON ทุติยภูมิ จะพบโรคปฐมภูมิดังต่อไปนี้:
โรคอักเสบทั่วร่างกาย
หัวข้อที่มีชื่อว่า “โรคอักเสบทั่วร่างกาย”- ซาร์คอยโดซิส: หนึ่งในสาเหตุหลักของ OPN แบบคลาสสิก
- โรคที่เกี่ยวข้องกับ IgG4
- แกรนูโลมาโทซิสกับโพลีแองจิอักเสบ (GPA)
- หลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์
- โรคเบห์เซ็ตและ SLE
- โรคลำไส้อักเสบ (รวมถึงโรคโครห์น)8)
- โพลีอาร์เทอไรติส โนโดซา (PAN)5)
การติดเชื้อ
หัวข้อที่มีชื่อว่า “การติดเชื้อ”- วัณโรค2)7) ซิฟิลิส HSV VZV COVID-191)
ภูมิต้านตนเองและที่เกี่ยวข้องกับแอนติบอดี
หัวข้อที่มีชื่อว่า “ภูมิต้านตนเองและที่เกี่ยวข้องกับแอนติบอดี”- MOGAD (โรคที่เกี่ยวข้องกับแอนติบอดี MOG): การวินิจฉัยแยกโรคหลักร่วมกับซาร์คอยโดซิส พบลักษณะ tram-track enhancement ในการตรวจ MRI 1)
เนื้องอกมะเร็ง
หัวข้อที่มีชื่อว่า “เนื้องอกมะเร็ง”- มะเร็งเม็ดเลือดขาว/มะเร็งต่อมน้ำเหลือง (ปฐมภูมิ/แพร่กระจาย)3)
จากยา/จากการรักษาทางการแพทย์
หัวข้อที่มีชื่อว่า “จากยา/จากการรักษาทางการแพทย์”- ยาที่ยับยั้งจุดตรวจภูมิคุ้มกัน (nivolumab): อาจเกิดเป็น irAE ได้ 4)
- หลังการใส่ flow diverter6)
TB-IRIS
หัวข้อที่มีชื่อว่า “TB-IRIS”- กลุ่มอาการฟื้นฟูภูมิคุ้มกันระหว่างการรักษาวัณโรค (TB-IRIS)7)
แม้ในกรณี OPN ที่ไม่ทราบสาเหตุ ก็แนะนำให้ประเมินทั่วร่างกายเนื่องจากอาจมีโรคพื้นเดิมแฝงอยู่ การตรวจหลักได้แก่: ซีรัมวิทยาซิฟิลิส, ACE (เพื่อแยกซาร์คอยโดซิส), ANCA, IgG4, แอนติบอดี MOG, แอนติบอดี AQP4, ESR, CRP และเอกซเรย์ทรวงอก หากพบโรคพื้นเดิม การรักษาโรคปฐมภูมิจะช่วยป้องกันการกลับเป็นซ้ำได้ด้วย
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”การวินิจฉัยด้วยภาพ
หัวข้อที่มีชื่อว่า “การวินิจฉัยด้วยภาพ”MRI เป็นหัวใจสำคัญของการวินิจฉัย ผลการตรวจต่อไปนี้จะยืนยันด้วย MRI T1-weighted ที่ฉีดแกโดลิเนียมและระงับสัญญาณไขมัน
- tram-track sign (สัญญาณรางรถราง): ในภาพแนวขวาง ปลอกประสาทตาจะถูกเสริมสัญญาณเป็นเส้นคู่
- doughnut sign (สัญญาณโดนัท): ในภาพแนวโคโรนาล รอบประสาทตาจะถูกเสริมสัญญาณเป็นวงแหวน ภาพแนวโคโรนาล STIR ก็มีประโยชน์เช่นกัน 6)
ในการแยกความแตกต่างระหว่าง ON และ OPN สิ่งสำคัญคือใน ON ตัวเส้นประสาทตาเองจะมีการเพิ่มความเข้ม ในขณะที่ OPN บริเวณรอบปลอกหุ้มเส้นประสาทตาจะมีการเพิ่มความเข้ม อย่างไรก็ตาม tram-track sign ไม่ได้จำเพาะต่อ OPN และอาจพบได้ใน meningioma ของปลอกหุ้มเส้นประสาทตา, sarcoidosis และมะเร็งเม็ดเลือดขาว CT ไม่เพียงพอสำหรับการวินิจฉัยเนื่องจากความละเอียดของเนื้อเยื่ออ่อนต่ำ
ต่อไปนี้เป็นประเด็นหลักในการแยกความแตกต่างระหว่าง OPN และ ON
โรคเส้นประสาทตาอักเสบทั่วไป (ON)
ความเร็วในการเริ่มต้น: ดำเนินไปอย่างรวดเร็วในช่วงหลายวัน
การมองเห็นส่วนกลาง: มีแนวโน้มลดลง
RAPD: มักให้ผลบวก
ตำแหน่งที่เพิ่มความเข้มใน MRI: ตัวเส้นประสาทตาเอง (แอกซอนและไมอีลินเพิ่มความเข้ม)
การตอบสนองต่อสเตียรอยด์: ช่วยให้ฟื้นตัวเร็วขึ้น แต่อาจหายได้เอง
สัมพันธ์กับ MS: มี (50% ของ ON ที่ไม่ทราบสาเหตุเปลี่ยนเป็น MS ภายใน 15 ปี)
การตรวจทางจักษุวิทยาและสรีรวิทยาประสาท
หัวข้อที่มีชื่อว่า “การตรวจทางจักษุวิทยาและสรีรวิทยาประสาท”- การตรวจวัดสายตาและลานสายตา: ประเมินรูปแบบข้อบกพร่องต่างๆ ด้วยเครื่องวัดลานสายตา Humphrey หรือ Goldmann
- การมองเห็นสี (Ishihara) และการตรวจรูม่านตา (RAPD): ประเมินแต่มีความถี่ต่ำ
- เครื่องตรวจชั้นจอประสาทตาด้วยแสง (OCT): สามารถยืนยันความหนาของชั้นใยประสาทจอตาในระยะเฉียบพลันและการบางลงในระยะเรื้อรัง 1)7)
การตรวจเลือดและน้ำไขสันหลัง
หัวข้อที่มีชื่อว่า “การตรวจเลือดและน้ำไขสันหลัง”- ไม่มีการตรวจเฉพาะสำหรับ ON การตรวจต่อไปนี้ดำเนินการเพื่อการวินิจฉัยแยกโรคและสืบหาสาเหตุ
- ซีโรโลจีซิฟิลิส, ACE, ANCA, IgG4, แอนติบอดี MOG, แอนติบอดี AQP4
- ESR, CRP
- หากไม่พบโรคพื้นเดิม ให้เจาะน้ำไขสันหลังเพื่อแยกการติดเชื้อระบบประสาทส่วนกลางและมะเร็ง ใน ON แบบคลาสสิก อาจพบเม็ดเลือดขาวในน้ำไขสันหลังเพิ่มขึ้น
การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรค”- โรคประสาทตาอักเสบแบบทำลายปลอกไมอีลิน, MOG-ON, AQP4-ON
- กลุ่มอาการอักเสบในเบ้าตา (ไม่ทราบสาเหตุ, เกี่ยวข้องกับ IgG4, ซาร์คอยโดซิส)
- การติดเชื้อ (วัณโรค, ซิฟิลิส, โรคไลม์, โรคบาร์โทเนลลา)
- เนื้องอก (เมนินจิโอมา, มะเร็งเม็ดเลือดขาว, มะเร็งต่อมน้ำเหลือง, การแพร่กระจาย)
- ภาวะบวมของจานประสาทตาทุติยภูมิที่เกิดร่วมกับ posterior scleritis และ uveitis
- Papilledema, ischemic optic neuropathy, diabetic papillopathy, papillitis vasculitis
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”หลักการพื้นฐานของการรักษาคือ การรักษาโรคต้นเหตุและการสังเกตอาการ หากการรักษาโรคต้นเหตุได้ผลดี มักจะไม่เกิดการสูญเสียการมองเห็น
การรักษาด้วยคอร์ติโคสเตียรอยด์ชนิดออกฤทธิ์ทั่วร่างกาย
หัวข้อที่มีชื่อว่า “การรักษาด้วยคอร์ติโคสเตียรอยด์ชนิดออกฤทธิ์ทั่วร่างกาย”สเตียรอยด์ขนาดสูงเป็นทางเลือกแรก การตอบสนองที่รวดเร็วภายในไม่กี่ชั่วโมงถึงหนึ่งวันหลังจากเริ่มการรักษาเป็นลักษณะเด่นที่แตกต่างจากโรคประสาทตาอักเสบ
- ระยะเฉียบพลัน (การให้สเตียรอยด์แบบ pulse): Methylprednisolone 1,000 มก./วัน ทางหลอดเลือดดำ เป็นเวลา 3 วัน4)5)6)7)
- ระยะประคับประคอง: Prednisolone ชนิดรับประทาน (1 มก./กก./วัน แล้วค่อยๆ ลดขนาดลง)7)
ความสัมพันธ์ระหว่างขนาดยากับอัตราการกลับเป็นซ้ำเป็นประเด็นทางคลินิกที่สำคัญ
| ขนาดยา Prednisolone ชนิดรับประทาน | อัตราการกลับเป็นซ้ำ |
|---|---|
| ขนาดต่ำ (30–40 มก./วัน) | อัตราการกลับเป็นซ้ำสูงกว่ากลุ่มขนาดสูง |
| ขนาดสูง (60–80 มก./วัน) | อัตราการกลับเป็นซ้ำต่ำกว่ากลุ่มขนาดต่ำ |
การรักษาโรคต้นเหตุของ OPN ทุติยภูมิ
หัวข้อที่มีชื่อว่า “การรักษาโรคต้นเหตุของ OPN ทุติยภูมิ”- กรณีร่วมกับวัณโรค: ยาต้านวัณโรค (ofloxacin, isoniazid, rifampicin, pyrazinamide) + dexamethasone (สูตรรักษาวัณโรคระบบประสาทส่วนกลาง) 2)
- กรณีร่วมกับ PAN: Cyclophosphamide ทางหลอดเลือดดำ (1,000 มก. × 7 ครั้ง) + สเตียรอยด์ขนาดสูง + azathioprine 150 มก. 5)
- กรณีร่วมกับเนื้องอกมะเร็ง: เคมีบำบัด (เช่น methotrexate ทางช่องไขสันหลัง) 3)
- กรณีที่เกี่ยวข้องกับยา immune checkpoint inhibitor: หยุดยาที่เป็นสาเหตุ + สเตียรอยด์ 4)
กรณีดื้อต่อการรักษาและทางเลือกอื่น
หัวข้อที่มีชื่อว่า “กรณีดื้อต่อการรักษาและทางเลือกอื่น”- การฉายรังสี / ยากดภูมิคุ้มกัน (azathioprine): ใช้ในกรณีที่ดื้อต่อสเตียรอยด์
- Indomethacin: มีรายงานว่าได้ผลในผู้ป่วยของ Purvin และคณะ
- ความเป็นไปได้ของการหายเอง: หากการมองเห็นยังคงดีและอาการปวดเล็กน้อย การสังเกตอาการก็เป็นทางเลือกหนึ่ง มีรายงานการหายเองอย่างน้อย 7 รายใน文献 8)
การติดตามผล
หัวข้อที่มีชื่อว่า “การติดตามผล”ประเมินการมองเห็น ลานสายตา การมองเห็นสี รูม่านตา และจอประสาทตาเป็นประจำ หากอาการยังคงอยู่ มักไม่จำเป็นต้องถ่ายภาพซ้ำ แต่การติดตามการกลับเป็นซ้ำเป็นสิ่งสำคัญ
ใน OPN การกลับเป็นซ้ำมักเกิดขึ้นเมื่อลดขนาดยาสเตียรอยด์ และควรหลีกเลี่ยงการหยุดยาอย่างกะทันหัน เป็นที่ทราบกันว่ากลุ่มที่ได้รับ prednisolone ขนาดต่ำ (30-40 มก./วัน) มีอัตราการกลับเป็นซ้ำสูงกว่ากลุ่มที่ได้รับขนาดสูง (60-80 มก./วัน) และแนะนำให้ลดขนาดยาอย่างช้าๆ มีรายงานการหายเองได้ในเอกสารทางการแพทย์ แต่เฉพาะในกรณีที่คัดเลือกแล้วซึ่งการมองเห็นยังคงดีและอาการปวดเล็กน้อย
ในกรณีที่การมองเห็นยังคงดีและอาการปวดตาเล็กน้อย มีรายงานการหายเองได้เมื่อเฝ้าสังเกตอาการ มีการยืนยันกรณีหายเองมากกว่า 6 รายในเอกสารทางการแพทย์ รวมถึงกรณีที่เกิดร่วมกับโรคโครห์นซึ่งอาการปวดหายไปภายใน 2 สัปดาห์และหายสนิทใน 3 เดือน 8) อย่างไรก็ตาม หากการมองเห็นแย่ลงหรือสงสัยว่าเป็นโรคพื้นเดิม จำเป็นต้องได้รับการรักษาอย่างจริงจัง และการเลือกสังเกตอาการด้วยตนเองเป็นอันตราย
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”สาระสำคัญของ OPN คือการอักเสบที่เกิดจากภูมิคุ้มกันในเยื่อหุ้มสมองรอบเส้นประสาทตา
การเปลี่ยนแปลงทางพยาธิวิทยา
หัวข้อที่มีชื่อว่า “การเปลี่ยนแปลงทางพยาธิวิทยา”- เยื่อหุ้มสมองรอบเส้นประสาทตาหนาตัวและมีการแทรกซึมของเซลล์อักเสบ (เม็ดเลือดขาวโพลีมอร์โฟนิวเคลียร์ → ลิมโฟไซต์) → เกิดพังผืด
- บางกรณีแสดงการอักเสบแบบแกรนูโลมาโตสหรือเนื้อตายเฉพาะที่
- ในกรณีที่มีความบกพร่องทางการมองเห็น พบการเปลี่ยนแปลงของหลอดเลือดอักเสบที่ทำให้เกิดการทำลายปลอกไมอีลินหรือเส้นประสาทตาขาดเลือด
- การอักเสบส่วนใหญ่จำกัดอยู่ภายในปลอกประสาท แต่แอกซอนของเส้นประสาทตาก็ได้รับผลกระทบในระดับต่างๆ กัน
กลไกการเกิดโรคตามโรคพื้นเดิม
หัวข้อที่มีชื่อว่า “กลไกการเกิดโรคตามโรคพื้นเดิม”ใน OPN ที่เกี่ยวข้องกับ MOGAD กลไกทางร่างกายที่อาศัยแอนติบอดี MOG-IgG เป็นศูนย์กลาง การจับกันของแอนติบอดีตนเองกับไมอีลินที่ผิวทำให้เกิดการกระตุ้นคอมพลีเมนต์และทำลายเซลล์ ใน MOGAD หลังโควิด-19 เชื่อว่าการทำลายด่านกั้นเลือด-สมอง (BBB) จากพายุไซโตไคน์ทำให้แอนติบอดีไทเตอร์ต่ำ (1:20) เข้าสู่ระบบประสาทส่วนกลางได้ การปล่อย IL-1β, IL-6, TNF, IFN-1 และการตายของเซลล์เยื่อบุผนังหลอดเลือดขนาดเล็กในสมองมีส่วนเกี่ยวข้องในการเกิดโรค 1)
ใน OPN ที่เกี่ยวข้องกับ TB-IRIS ในกระบวนการฟื้นฟูภูมิคุ้มกันหลังการรักษาวัณโรค การตอบสนองทางภูมิคุ้มกันที่มากเกินไปซึ่งเด่น Th1 ต่อเชื้อ Mycobacterium tuberculosis (MTB) ทำให้เกิดการอักเสบรอบเส้นประสาทตา 7)
ใน OPN ที่เกี่ยวข้องกับ IBD การควบคุมที่เพิ่มขึ้นของไซโตไคน์อักเสบทั่วร่างกายและปฏิกิริยาข้ามของแอนติเจนเชื่อว่ามีส่วนเกี่ยวข้อง 8)
โรคเส้นประสาทตาอักเสบที่เกี่ยวข้องกับยา immune checkpoint inhibitor การปลดล็อก immune checkpoint โดยการยับยั้ง PD-1 ทำให้เกิดการอักเสบรอบเส้นประสาทตา ซึ่งเป็นอาการไม่พึงประสงค์ที่เกี่ยวข้องกับภูมิคุ้มกัน (irAE) 4)
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต (รายงานในระยะวิจัย)
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต (รายงานในระยะวิจัย)”โรคเส้นประสาทตาอักเสบที่เกี่ยวข้องกับ MOGAD
หัวข้อที่มีชื่อว่า “โรคเส้นประสาทตาอักเสบที่เกี่ยวข้องกับ MOGAD”MOGAD กำลังถูก recognized ว่าเป็นสาเหตุสำคัญของโรคเส้นประสาทตาอักเสบ โดยถูกจัดให้เป็นโรคที่ต้องแยกวินิจฉัยหลักร่วมกับซาร์คอยโดซิส
Leitão และคณะ (2023) รายงานชายอายุ 56 ปีที่เกิดโรคเส้นประสาทตาอักเสบสองข้างที่เกี่ยวข้องกับ MOGAD หลังการติดเชื้อ COVID-19 อย่างรุนแรง ผล MOG-IgG บวกที่ titer ต่ำ (1:20) ร่วมกับ ESR สูง (42 มม./ชม.) และ CRP สูง (8.2 มก./ดล.) ลานสายตาดีขึ้นหลังการรักษาด้วย steroid pulse (methylprednisolone 1,000 มก. × 3 วัน) และแอนติบอดี MOG กลายเป็นลบหลังจาก 6 เดือน 1)
โรคเส้นประสาทตาอักเสบที่เกี่ยวข้องกับยา immune checkpoint inhibitor (ICI)
หัวข้อที่มีชื่อว่า “โรคเส้นประสาทตาอักเสบที่เกี่ยวข้องกับยา immune checkpoint inhibitor (ICI)”มีรายงานผู้ป่วยโรคเส้นประสาทตาอักเสบที่เป็น irAE ซึ่งบ่งชี้ถึงความเป็นไปได้ในการดื้อต่อการรักษาด้วยสเตียรอยด์
Takada และคณะ (2021) รายงานชายอายุ 54 ปีที่เป็นมะเร็งปอดชนิดไม่ใช่เซลล์เล็ก มีการมองเห็นตาขวาลดลง (20/2000) หลังการรักษาด้วย nivolumab ครั้งที่ 7 MRI ยืนยัน tram-track sign และ doughnut sign และวินิจฉัยเป็นโรคเส้นประสาทตาอักเสบ ให้การรักษาด้วย steroid pulse สองครั้ง แต่การฟื้นตัวของลานสายตาไม่ดี นี่เป็นรายงานแรกของโรคเส้นประสาทตาอักเสบที่เป็น irAE 4)
โรคเส้นประสาทตาอักเสบหลังการใส่ flow diverter
หัวข้อที่มีชื่อว่า “โรคเส้นประสาทตาอักเสบหลังการใส่ flow diverter”มีรายงานโรคเส้นประสาทตาอักเสบเป็นภาวะแทรกซ้อนใหม่หลังการรักษาทางหลอดเลือด
Tanaka และคณะ (2022) รายงานสองกรณี (หญิงอายุ 49 และ 57 ปี) ที่เกิดโรคเส้นประสาทตาอักเสบหลังการใส่ flow diverter สำหรับโป่งพองของหลอดเลือดแดงคาโรติดภายในส่วนพาราออฟธาลมิก เกิดความผิดปกติของลานสายตาหลังผ่าตัด และพบ doughnut sign ใน MRI STIR ภาพตัดแนวโคโรนาล อาการดีขึ้นหลังการรักษาด้วย steroid pulse มีการเน้นย้ำถึงความสำคัญของการประเมิน MRI STIR ภาพตัดแนวโคโรนาลก่อนผ่าตัด 6)
ความเป็นไปได้ของการหายเองโดยธรรมชาติ
หัวข้อที่มีชื่อว่า “ความเป็นไปได้ของการหายเองโดยธรรมชาติ”แม้ว่า OPN เคยถูกมองว่า “ต้องรักษาทุกกรณี” แต่การสังเกตอาการอาจเป็นทางเลือกในบางกรณี
Pickel และคณะ (2022) รายงานกรณีการหายเองตามธรรมชาติของเยื่อบุประสาทตาอักเสบข้างขวาในหญิงอายุ 28 ปีที่เป็นโรคโครห์น เลือกสังเกตอาการโดยไม่รักษา โดยคงการมองเห็น 20/20 และหายปวดภายใน 2 สัปดาห์ และหายสนิทภายใน 3 เดือน การทบทวนวรรณกรรมยืนยัน 6 กรณีที่หายเองตามธรรมชาติ และสรุปว่าการสังเกตอาการอาจเป็นทางเลือกในกรณีที่การมองเห็นยังดีและมีอาการปวดเล็กน้อย 8)
โทซิลิซูแมบ
หัวข้อที่มีชื่อว่า “โทซิลิซูแมบ”มีรายงานประสิทธิภาพของโทซิลิซูแมบทางหลอดเลือดดำใน OPN ที่ดื้อต่อการรักษา (อ้างอิงเท่านั้น) 8)
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”-
Leitão M, Davila Siliezar P, Laylani N, Lee AG. Myelin oligodendrocyte glycoprotein antibody disorder (MOGAD) optic perineuritis following severe COVID-19 infection. Am J Ophthalmol Case Rep. 2023;32:101952.
-
Ismail MA, Shariffudin NS, Bt Abd Jalil NF, Yew TC, Wan Hitam WH. Concurrent tuberculous optic neuritis and optic perineuritis in a patient with human immunodeficiency virus (HIV). Cureus. 2024;16(3):e55867.
-
Khan RR, Mahmood A, Kahlon S, Benyahia SA. Optic perineuritis secondary to CNS involvement of lymphoma. Cureus. 2024;16(12):e75818.
-
Takada K, Fujiwara K, Ando E, et al. Optic perineuritis associated with nivolumab treatment for non-small cell lung cancer. Case Rep Oncol. 2021;14:792-796.
-
Droger SM, Hensen JH, van Rooij LC. Optic perineuritis in polyarthritis nodosa. BMJ Case Rep. 2021;14:e237988.
-
Tanaka Y, Nagatsuka H, Miki Y, et al. Two patients of visual disturbance and optic perineuritis after placement of a flow diverter. Radiol Case Rep. 2022;17:1487-1490.
-
Fatimah-Halwani I, Wahab Z, Masnon NA, et al. Bilateral optic perineuritis in tuberculosis-immune reconstitution inflammatory syndrome. Cureus. 2022;14(8):e27600.
-
Pickel L, Micieli JA. Spontaneous resolution of optic perineuritis in a patient with Crohn’s disease. Case Rep Ophthalmol. 2022;13:470-475.
