ชนิดเพิ่มจำนวนไขมัน
ชื่ออื่น: ชนิด I, ชนิดสร้างไขมัน
ลักษณะเด่น: มีการขยายตัวของไขมันและแผลเป็นของกล้ามเนื้อลืมตาเป็นหลัก พบในประมาณ 2 ใน 3 ของผู้ป่วย TED
ความสัมพันธ์กับ DON: ไม่ค่อยนำไปสู่ DON เว้นแต่จะเกิดการยืดของเส้นประสาทตาจากตาโปนอย่างรุนแรง

โรคเส้นประสาทตาจากต่อมไทรอยด์ (dysthyroid optic neuropathy: DON) คือความผิดปกติของการทำงานของเส้นประสาทตาที่เกี่ยวข้องกับโรคตาจากต่อมไทรอยด์ (thyroid eye disease: TED) TED เป็นโรคภูมิต้านตนเองที่เรียกอีกอย่างว่า Graves orbitopathy (GO) ซึ่งการโตของกล้ามเนื้อนอกลูกตาและไขมันในเบ้าตาทำให้ความดันในเบ้าตาเพิ่มขึ้น กดทับเส้นประสาทตา เป็นหนึ่งในภาวะแทรกซ้อนที่รุนแรงที่สุดของ TED หากปล่อยไว้โดยไม่รักษา อาจนำไปสู่การสูญเสียการมองเห็นถาวร
DON เกิดขึ้นใน 0.9-8.6% ของผู้ป่วย TED ทั้งหมด1) และประมาณ 70% เกิดขึ้นทั้งสองข้าง ผู้ป่วยมากกว่าครึ่งยังคงมีสายตาที่แก้ไขแล้ว 0.5 หรือดีกว่า แต่ในกรณีที่เลวร้ายที่สุด อาจทำให้ตาบอดได้ เนื่องจากการฟื้นฟูการมองเห็นสามารถคาดหวังได้ด้วยการรักษาที่เหมาะสม การวินิจฉัยตั้งแต่เนิ่นๆ จึงมีความสำคัญอย่างยิ่ง
DON เกิดขึ้นเพียงประมาณ 3-8% ของผู้ป่วย TED ทั้งหมด และผู้ป่วย TED ส่วนใหญ่ไม่เป็น DON อย่างไรก็ตาม ควรระมัดระวังหากมีฟีโนไทป์กล้ามเนื้อโตหรือปัจจัยเสี่ยง เช่น การสูบบุหรี่และอายุมาก ดูรายละเอียดในหัวข้อ “สาเหตุและปัจจัยเสี่ยง”
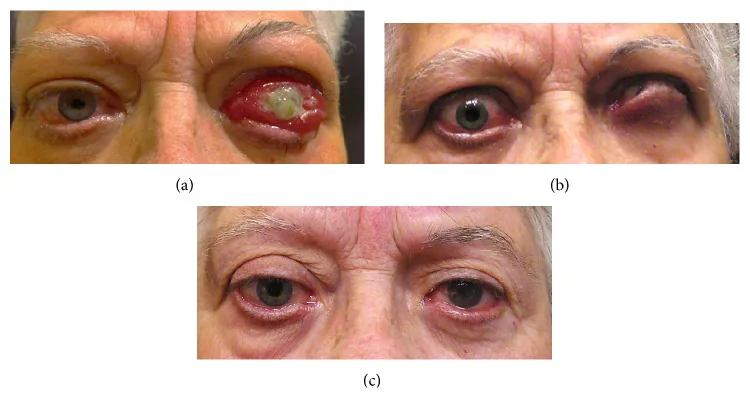
อาการเริ่มแรกของ DON คือ การมองเห็นส่วนกลางพร่ามัว และความสดใสของสีลดลง (ความอิ่มสีลดลง) ระดับการมองเห็นที่ลดลงมีตั้งแต่เล็กน้อยจนถึงไม่สามารถรับรู้แสงได้ แต่ผู้ป่วยมากกว่าครึ่งหนึ่งยังคงรักษาระดับการมองเห็นไว้ที่ 0.5 หรือดีกว่า
อาการที่ผู้ป่วยรับรู้ได้หลักๆ มีดังนี้:
อาการแสดงทางคลินิกหลักของ DON และความถี่ที่พบ มีดังนี้:
| อาการแสดงทางคลินิก | ความถี่ที่พบ |
|---|---|
| การมองเห็นลดลง | ประมาณ 80% |
| การมองเห็นสีลดลง | ประมาณ 77% |
| ข้อบกพร่องของลานสายตา | ประมาณ 71% |
| การจำกัดการเคลื่อนไหวของลูกตา | ประมาณ 70% |
| อาการบวมของจานประสาทตา | ประมาณ 20% |
สัญญาณทางคลินิกที่สำคัญอื่นๆ มีดังต่อไปนี้
76% ของผู้ป่วย DON เป็นสองข้าง และไม่พบอาการบวมของจานประสาทตาในประมาณครึ่งหนึ่งของกรณี DON สามารถเกิดขึ้นได้แม้ไม่มีสิ่งผิดปกติที่จานประสาทตา ดังนั้นการรวมการทดสอบการทำงานของการมองเห็นและการวินิจฉัยด้วยภาพจึงเป็นสิ่งจำเป็น
TED เป็นโรคภูมิต้านตนเองที่เกิดจากแอนติบอดีต่อตนเองต่อตัวรับ TSH และตัวรับ IGF-1 บนพื้นผิวของไฟโบรบลาสต์ในเบ้าตา การจับกันของแอนติบอดีทำให้เกิดการเปลี่ยนแปลงเป็นเซลล์ไขมัน การกระตุ้นลิมโฟไซต์ที การปล่อยไซโตไคน์ และการสะสมของไกลโคซามิโนไกลแคน (GAG) ในไขมันและกล้ามเนื้อเบ้าตา
TED แบ่งออกเป็นสองฟีโนไทป์หลัก:
ชนิดเพิ่มจำนวนไขมัน
ชื่ออื่น: ชนิด I, ชนิดสร้างไขมัน
ลักษณะเด่น: มีการขยายตัวของไขมันและแผลเป็นของกล้ามเนื้อลืมตาเป็นหลัก พบในประมาณ 2 ใน 3 ของผู้ป่วย TED
ความสัมพันธ์กับ DON: ไม่ค่อยนำไปสู่ DON เว้นแต่จะเกิดการยืดของเส้นประสาทตาจากตาโปนอย่างรุนแรง
ชนิดกล้ามเนื้อโต
ชื่ออื่น: ชนิด II, ชนิดกล้ามเนื้อ
ลักษณะเด่น: มีกล้ามเนื้อนอกตาขยายใหญ่ร่วมด้วย มีอาการคั่งของเนื้อเยื่ออ่อนและการเคลื่อนไหวตาผิดปกติ พบในประมาณ 1 ใน 3 ของผู้ป่วย TED
ความสัมพันธ์กับ DON: การกดทับเส้นประสาทตาที่ปลายเบ้าตาเกิดขึ้นได้ง่าย เป็นสาเหตุหลักของ DON
TED เองพบได้บ่อยในผู้หญิง (อัตราส่วนเพศ 1:4) ในขณะที่ DON มักเกิดในผู้ชายสูงอายุ ปัจจัยเสี่ยงหลักแสดงดังนี้:
ความผิดปกติของต่อมไทรอยด์มีความสัมพันธ์กับความรุนแรงของ TED แต่ไม่มีความสัมพันธ์ที่ชัดเจนกับการเกิดหรือความรุนแรงของ DON นอกจากนี้ DON ยังสามารถเกิดขึ้นได้แม้ว่าแอนติบอดีต่อต่อมไทรอยด์ทั้งหมดจะเป็นลบ
การสูบบุหรี่ถือเป็นปัจจัยเสี่ยงที่สำคัญที่สุดสำหรับการลุกลามของ TED และการเกิด DON ความเสี่ยงของการแย่ลงของ TED หลังการรักษาด้วยไอโอดีนกัมมันตรังสียังสูงกว่าในผู้สูบบุหรี่ เป็นที่ทราบกันดีว่าการเลิกสูบบุหรี่ช่วยลดการดื้อต่อการรักษาของ TED
การวินิจฉัย DON ขึ้นอยู่กับการยืนยันความผิดปกติของการทำงานของเส้นประสาทตาในผู้ป่วย TED และการตรวจพบการกดทับบริเวณปลายเบ้าตาจากภาพถ่ายทางรังสี
การวินิจฉัยด้วยภาพเป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอนของ DON (โรคเส้นประสาทตาจากโรคต่อมไทรอยด์) และการวางแผนการผ่าตัด
| การตรวจ | ข้อดีหลัก |
|---|---|
| CT | ดีเยี่ยมในการแสดงภาพกระดูก เหมาะสมที่สุดสำหรับการวางแผนผ่าตัด |
| MRI (STIR) | มีประโยชน์ในการประเมินการอักเสบ |
รายงานพบว่า 96% ของผู้ป่วยที่เพิ่งเกิด DON มีระดับไทเทอร์สูงของอิมมูโนโกลบูลินกระตุ้นต่อมไทรอยด์ (TSI) อย่างไรก็ตาม DON สามารถเกิดขึ้นได้แม้แอนติบอดีต่อตนเองทั้งหมดเป็นลบ ดังนั้นจึงไม่สามารถแยกการวินิจฉัยออกได้โดยอาศัยการตรวจทางซีรั่มเพียงอย่างเดียว
CT มักเป็นตัวเลือกแรกเนื่องจากดีเยี่ยมในการแสดงภาพกระดูก รวดเร็ว ราคาถูก และเหมาะสมสำหรับการวางแผนผ่าตัด ในทางกลับกัน ลำดับ STIR ของ MRI ดีเยี่ยมในการประเมินการอักเสบ ทั้งสองอย่างเสริมกันและเลือกใช้ตามสถานการณ์
การรักษาทางเลือกแรกสำหรับ DON คือการรักษาด้วยสเตียรอยด์แบบ pulse (หรือ half-pulse)
แนวทาง EUGOGO (2021) แนะนำให้ให้ขนาดสูงถึง 1 กรัมต่อวันเป็นเวลา 3 วัน และทำซ้ำทุกสัปดาห์หากจำเป็นเมื่อมีการตอบสนองที่ดีขึ้น
การฉายรังสีรักษาจากภายนอก (EBRT) มุ่งเป้าไปที่ลิมโฟไซต์และไฟโบรบลาสต์เพื่อยับยั้งการอักเสบ เนื่องจากไม่มีผลทันที จึงไม่ใช้เป็นเดี่ยวในระยะเฉียบพลัน แต่ใช้เป็น adjunctive กับการรักษาด้วยสเตียรอยด์ การใช้ร่วมกับสเตียรอยด์มีรายงานว่าป้องกันการเกิด DON ได้
หากการทำงานของเส้นประสาทตาไม่ดีขึ้นภายใน 2 สัปดาห์หลังจากเริ่มการรักษาด้วยสเตียรอยด์แบบ pulse ให้พิจารณาการผ่าตัดลดความดันในเบ้าตาฉุกเฉิน ในญี่ปุ่น ผู้ป่วย DON 22-38% ได้รับการผ่าตัดลดความดันในเบ้าตา1).
แนวทางการผ่าตัดมีดังนี้:
การลดการกดทับเส้นประสาทตาทำได้โดยการเพิ่มปริมาตรของปลายเบ้าตา ซึ่งรวมถึงผนังด้านใน พื้นเบ้าตา และผนังด้านนอกส่วนลึก การวางแผนด้วย CT ก่อนผ่าตัดและการนำทางระหว่างผ่าตัดมีประโยชน์
การรักษาด้วยไอโอดีนกัมมันตรังสี (RAI) อาจทำให้อาการแย่ลงในผู้ป่วย TED ที่มีอยู่แล้วได้ถึง 20% แนะนำให้ใช้ยาเพรดนิโซนชนิดรับประทานเพื่อป้องกันก่อน RAI ปัจจัยที่เกี่ยวข้องกับการแย่ลงของ TED หลัง RAI ได้แก่ การสูบบุหรี่ ระดับ T3 สูงก่อนการรักษา ภาวะไทรอยด์ต่ำหลังการรักษา และโรคกล้ามเนื้อโต
ด้วยการรักษาที่เหมาะสม ผู้ป่วยมากกว่า 70% จะฟื้นฟูการทำงานของการมองเห็นได้ โอกาสในการฟื้นฟูการมองเห็นสมบูรณ์จะสูงกว่าเมื่อทำการผ่าตัดลดการกดทับ
หากไม่เห็นการปรับปรุงการทำงานของเส้นประสาทตาภายใน 2 สัปดาห์หลังจากเริ่มการรักษาแบบชีพจร จะพิจารณาผ่าตัดลดการกดทับเบ้าตาฉุกเฉิน ในญี่ปุ่น ผู้ป่วย DON 22–38% ได้รับการผ่าตัดลดการกดทับเบ้าตา 1)
กลไกหลายอย่างเกี่ยวข้องกับการเกิด DON
สำหรับพยาธิสรีรวิทยาพื้นฐานของ TED การจับของแอนติบอดีตนเองกับตัวรับ TSH และตัวรับ IGF-1 บนไฟโบรบลาสต์ในเบ้าตาที่มีศักยภาพหลายทางทำให้เกิดลำดับเหตุการณ์ดังต่อไปนี้
ผลจากกระบวนการเหล่านี้ ปริมาตรภายในเบ้าตาเพิ่มขึ้น ทำให้เกิดการกดทับหรือยืดเส้นประสาทตาภายใต้ข้อจำกัดของเบ้าตากระดูก
เทโปรตูมูแมบเป็นโมโนโคลนอลแอนติบอดีที่จับกับโดเมนนอกเซลล์ของตัวรับ IGF-1 (IGF-1R) อย่างจำเพาะ และยับยั้งการตอบสนองทางภูมิคุ้มกันใน TED
Cong และคณะ (2024) ในการวิเคราะห์อภิมานจาก RCT 5 รายการ (รวม 411 ราย) รายงานว่าเทโปรตูมูแมบทำให้ตาพร่าลดลงอย่างมีนัยสำคัญ คะแนนกิจกรรมทางคลินิก (CAS) ดีขึ้น และอาการเห็นภาพซ้อนดีขึ้นเมื่อเทียบกับยาหลอก ความเสี่ยงของเหตุการณ์ไม่พึงประสงค์และเหตุการณ์ไม่พึงประสงค์ร้ายแรงไม่แตกต่างอย่างมีนัยสำคัญจากกลุ่มยาหลอก2)
สำหรับ DON มีรายงานการศึกษาสังเกตการณ์หลายชิ้นที่แสดงให้เห็นว่าเทโปรตูมูแมบมีประสิทธิภาพในกรณีที่ดื้อต่อสเตียรอยด์ การฉายรังสี และการผ่าตัด ประสิทธิภาพของเทโปรตูมูแมบในผู้ป่วยญี่ปุ่นคาดว่าจะมีการวิจัยในอนาคต1)
หลักฐานประสิทธิผลของ rituximab และ tocilizumab สำหรับ DON ยังมีจำกัด และจำเป็นต้องมีการวิจัยเพิ่มเติม
Mizuochi และคณะ (2025) รายงานกรณีผู้หญิงอายุ 55 ปีที่เปลี่ยนจากภาวะไทรอยด์ต่ำไปเป็นโรคเกรฟส์และพัฒนาเป็น DON หลังจากได้รับการรักษาแบบพัลส์ขนาด 1 กรัม 3 รอบ อาการดำเนินไปเป็น DON แต่การมองเห็นฟื้นตัวหลังการรักษาแบบพัลส์เพิ่มเติม อย่างไรก็ตาม กิจกรรมของโรคยังคงอยู่นานกว่า 4 ปี และผู้ป่วยมีอาการกำเริบ 5 ครั้ง มีการรักษาแบบพัลส์ขนาด 0.5 กรัมสัปดาห์ละครั้งแบบผู้ป่วยนอกซ้ำ และขนาดสะสมของ methylprednisolone สูงถึง 59.5 กรัมโดยไม่มีผลข้างเคียงร้ายแรง 1)
รายงานนี้ชี้ให้เห็นถึงความสำคัญของการติดตามอย่างระมัดระวัง (CAS, TSAb และ MRI วงโคจร) ในการจัดการ DON ในระยะยาว
ปัจจุบัน teprotumumab ยังไม่ได้รับการยอมรับว่าเป็นการรักษามาตรฐานสำหรับ DON อย่างไรก็ตาม มีการศึกษาสังเกตหลายรายงานว่ามีประสิทธิผลในกรณี DON ที่ดื้อต่อสเตียรอยด์และการฉายรังสี และคาดว่าจะมีการวิจัยเพิ่มเติม