ศักย์ไฟฟ้าที่เกิดจากการมองเห็น (VEP ) เป็นวิธีการตรวจวัดเชิงวัตถุวิสัยที่บันทึกสัญญาณไฟฟ้าที่ถูกกระตุ้นในคอร์เทกซ์การมองเห็น ปฐมภูมิของสมองกลีบท้ายทอยเพื่อตอบสนองต่อสิ่งเร้าทางการมองเห็น โดยใช้อิเล็กโทรดบนหนังศีรษะ
สามารถประเมินการทำงานของวิถีการมองเห็น ทั้งหมดตั้งแต่จอประสาทตา ส่วนกลางไปจนถึงคอร์เทกซ์การมองเห็น
ใช้หลักสองประเภท: แบบแผน VEP และแฟลช VEP การเลือกขึ้นอยู่กับความสามารถในการมองเห็น จอตาและระดับความชัดเจนของการมองเห็น
ตัวชี้วัดการประเมินที่สำคัญที่สุดคือระยะเวลาแฝงสูงสุดและแอมพลิจูดขององค์ประกอบ P100 ซึ่งระยะเวลาแฝงจะยืดออกอย่างชัดเจนในโรคที่ทำลายปลอกประสาท เช่น โรคปลอกประสาทเสื่อมแข็ง
มีประโยชน์ทางคลินิกสูงในทารกและเด็กเล็กที่ให้ความร่วมมือในการทดสอบความชัดเจนของการมองเห็น ได้ยาก ในการแยกแยะภาวะตาบอดจากฮิสทีเรียหรือแสร้งทำ และในการติดตามวิถีการมองเห็น ระหว่างการผ่าตัด
ความแม่นยำของการทดสอบขึ้นอยู่กับการบันทึกในสภาวะผ่อนคลาย ซึ่งสัญญาณรบกวนจากคลื่นกล้ามเนื้อและอาการง่วงนอนมีผลต่อผลลัพธ์
ศักย์ไฟฟ้าที่เกิดจากการมองเห็น (VEP ) เป็นการทดสอบที่บันทึกการตอบสนองของคอร์เทกซ์การมองเห็น ต่อสิ่งเร้าทางการมองเห็น โดยใช้อิเล็กโทรดบนหนังศีรษะ ดำเนินการเพื่อประเมินเชิงวัตถุวิสัยว่ามีความผิดปกติของวิถีการมองเห็น และการทำงานของการมองเห็น เช่น ความชัดเจนของการมองเห็น หรือไม่
คอร์เทกซ์การมองเห็น ถูกกระตุ้นเป็นหลักโดยลานสายตาส่วนกลาง และมีพื้นที่ฉายภาพขนาดใหญ่ของจอประสาทตา ส่วนกลางในสมองกลีบท้ายทอย VEP ขึ้นอยู่กับความสมบูรณ์ของวิถีการมองเห็น ทั้งหมดรวมถึงตา เส้นประสาทแก้วนำแสง ออปติกไคแอสม์ ออปติกแทรกซ์ ออปติกเรดิเอชัน และคอร์เทกซ์สมอง และสะท้อนการทำงานของการมองเห็น ในที่สว่างจากเซลล์รูปกรวย ของจอประสาทตา ส่วนกลางไปยังคอร์เทกซ์การมองเห็น โดยเฉพาะ
ในจักษุวิทยา การตรวจทางไฟฟ้าสรีรวิทยาหลักสามอย่างคือ การตรวจคลื่นไฟฟ้าจอตา (ERG ), VEP และการตรวจคลื่นไฟฟ้าตา (EOG ) VEP มีคุณค่าเฉพาะในการตรวจหาความผิดปกติทางการทำงานในส่วนบนของวิถีการมองเห็น ซึ่ง ERG ไม่สามารถตรวจพบได้ และในการประเมินการทำงานของการมองเห็น ในกรณีที่การตรวจวัดแบบอัตนัยทำได้ยาก
สมาคมไฟฟ้าสรีรวิทยาทางคลินิกแห่งการมองเห็น ระหว่างประเทศ (ISCEV) ได้ปรับปรุงและเผยแพร่ระเบียบวิธีมาตรฐานในปี 2016 และแนะนำให้บันทึกตามระเบียบวิธีนี้เพื่อสร้างมาตรฐานผลลัพธ์ระหว่างสถานพยาบาล 4)
ข้อบ่งชี้หลักของ VEP มี 5 ประการดังนี้:
ตรวจสอบว่ามีความผิดปกติของวิถีการมองเห็น (โดยเฉพาะความผิดปกติของเส้นประสาทแก้วนำแสง) หรือไม่
การประเมินการทำงานของการมองเห็น ในกรณีที่ไม่สามารถตรวจวัดสายตาได้ เช่น ทารกและเด็กเล็ก
การวินิจฉัยความผิดปกติทางการมองเห็น จากสาเหตุทางจิตใจหรือการแสร้งตาบอด
เมื่อความขุ่นของสื่อนำแสงบดบังการมองเห็น จอประสาทตา
การประเมินการมองเห็น ลดลงโดยไม่ทราบสาเหตุ
Q
VEP มีประโยชน์โดยเฉพาะในผู้ป่วยกลุ่มใด?
A
มีประโยชน์เมื่อจำเป็นต้องประเมินการทำงานของการมองเห็น อย่างเป็นกลาง ข้อบ่งชี้หลัก ได้แก่ กรณีที่ให้ความร่วมมือในการตรวจวัดสายตา ได้ยาก เช่น ทารก กรณีที่ไม่สามารถมองเห็นจอประสาทตา ได้เนื่องจากต้อกระจก หรือเลือดออกในน้ำวุ้นตา กรณีที่สงสัยว่ามีความผิดปกติทางการมองเห็น จากสาเหตุทางจิตใจหรือแสร้งตาบอด การตรวจสอบโรคเส้นประสาทตา และการมองเห็น ลดลงโดยไม่ทราบสาเหตุ
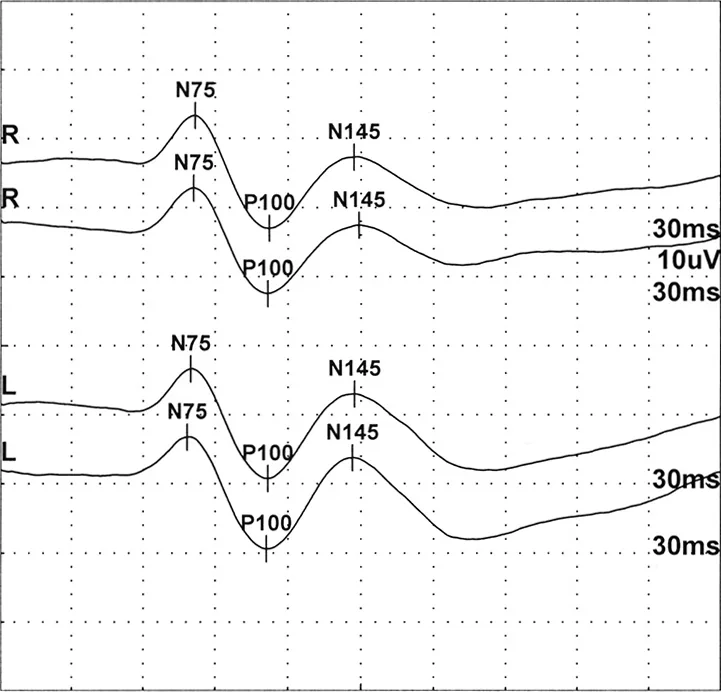
คลื่น VEP ปกติ: องค์ประกอบ N75, P100 และ N145 ของตาทั้งสองข้าง (การกระตุ้นแบบสลับลาย) Medicus of Borg.
VEP -normal.gif. Wikimedia Commons. 2015. Source ID: commons.wikimedia.org/wiki/File:VEP-normal.gif. License: CC BY-SA 4.0.
คลื่น
VEP แบบสลับลายที่เป็นตัวแทนจากตาขวาและซ้ายของผู้ใหญ่ที่มีสุขภาพดี โดยมีจุดยอดลบ N75 จุดยอดบวก P100 และจุดยอดลบ N145 พร้อมกับระยะเวลาแฝง (ms) และแอมพลิจูด (10 µV) สอดคล้องกับการระบุองค์ประกอบ P100 และการประเมินค่าปกติที่กล่าวถึงในหัวข้อ “2. ชนิดของ
VEP และผลการตรวจที่สำคัญ”
คลื่น VEP แตกต่างกันไปตามวิธีการกระตุ้น การเลือกขึ้นอยู่กับความสามารถในการมองเห็น จอประสาทตา และสายตา
VEP แบบสลับลาย (PVEP)
วิธีการกระตุ้น : กระตุ้นด้วยภาพตารางหมากรุกสีดำ-ขาวที่สลับกัน
องค์ประกอบของคลื่น : สามองค์ประกอบ: N75 (75 ms), P100 (100 ms), N135 (135 ms)
ระยะเวลาแฝงปกติของ P100 : ประมาณ 90–120 ms (แตกต่างตามอายุ) ความแปรปรวนระหว่างบุคคลต่ำและความน่าเชื่อถือสูง
การวัดแอมพลิจูด : วัดจากความต่างศักย์ระหว่างพีค N75 ถึงพีค P100
ข้อบ่งชี้ : กรณีที่มองเห็นอวัยวะภายในลูกตาได้ มีความไวสูงสุดในการวินิจฉัยโรคประสาทตาอักเสบ จำเป็นต้องแก้ไขค่าสายตา
VEP แบบแฟลช (FVEP)
วิธีการกระตุ้น : กระตุ้นด้วยแสงกระพริบเท่านั้น
รูปแบบคลื่น : ประเมินด้วย N70 (ประมาณ 70 มิลลิวินาที) และ P100 (ประมาณ 100 มิลลิวินาที) เนื่องจากความแตกต่างระหว่างบุคคลมีมาก จึงประเมินจากความแตกต่างระหว่างสองตา
ค่าแฝง P100 ปกติ : ประมาณ 90–120 มิลลิวินาที (แตกต่างตามอายุ)
แอมพลิจูดในเด็ก : ประมาณ 1.5–2.0 เท่าของผู้ใหญ่ จะใกล้เคียงกับผู้ใหญ่เมื่ออายุ 7–8 ปี
ข้อบ่งชี้ : ① กรณีที่ไม่สามารถมองเห็นอวัยวะภายในลูกตา เช่น ต้อกระจก หรือเลือดออกในวุ้นตา ② กรณีที่การทำงานของสายตาลดลงอย่างรุนแรงจนไม่ตอบสนองต่อสิ่งเร้าแบบลาย ③ ทารกแรกเกิดหรือกรณีที่จ้องมองยาก
VEP แบบลายแบ่งออกเป็น VEP ชั่วครู่ (t-VEP ) และ VEP สภาวะคงตัว (s-VEP ) เมื่อความถี่กระตุ้นประมาณ 2 เฮิรตซ์หรือต่ำกว่า เรียกว่า t-VEP และที่ 4 เฮิรตซ์ขึ้นไป (สภาวะคงตัว) เรียกว่า s-VEP t-VEP สามารถประเมินคุณสมบัติความถี่เชิงพื้นที่โดยการเปลี่ยนขนาดของตาราง และมีความสัมพันธ์กับความคมชัดของภาพ จึงใช้กันอย่างแพร่หลายในการประมาณค่าความคมชัดของภาพแบบปรนัย s-VEP สามารถวัดได้ในเวลาสั้น แต่ยากที่จะประเมินการยืดของค่าแฝงโดยใช้ข้อมูลแอมพลิจูดเพียงอย่างเดียว
ผลการตรวจ VEP ที่ผิดปกติแบ่งออกเป็น 3 ประเภทหลัก
VEP ที่ไม่สามารถบันทึกได้ (แบบหายไป/แบบราบ)โรคเส้นประสาทตา ที่ความคมชัดของภาพลดลงอย่างรุนแรงถึง 0.1 หรือน้อยกว่า นอกจากนี้ยังพบคลื่นหายไปในโรคเส้นประสาทตา ชนิดรุนแรงหรือหลังการตัดลูกตาออกการยืดของค่าแฝงพีค P100 : พบการยืดของค่าแฝงอย่างมากในโรคทำลายปลอกไมอีลิน เช่น โรคปลอกประสาทเสื่อมแข็ง และมีค่าการวินิจฉัยสูง นอกจากนี้ยังยืดในโรคเส้นประสาทตา อื่นๆ เช่น ประสาทตาอักเสบ และยังยืดในกรณีที่ความคมชัดของภาพลดลงอย่างรุนแรง (0.1 หรือน้อยกว่า) จากโรคจุดรับภาพ แต่ไม่มากเท่าประสาทตาอักเสบแอมพลิจูดลดลง : พบในฝ่อของเส้นประสาทตา และสายตาสั้น มาก เนื่องจากความแตกต่างระหว่างบุคคลและอิทธิพลของอายุมีมาก การประเมินอัตราส่วนตาป่วย/ตาปกติจึงมีประโยชน์ในโรคตาเดียว s-VEP มีความไวสูงและแสดงความแตกต่างระหว่างสองตาในโรคเส้นประสาทตา ข้างเดียวหรือโรคจุดรับภาพ
Q
โรคใดบ้างที่ทำให้ค่าแฝง P100 ยืดออก?
A
การยืดระยะเวลาแฝงของ P100 จะเด่นชัดที่สุดในโรคที่ทำลายปลอกไมอีลิน เช่น โรคปลอกประสาทเสื่อมแข็ง และมีค่าสูงในการช่วยวินิจฉัย การยืดออกยังเกิดขึ้นในโรคประสาทอักเสบแก้วนำแสงและความผิดปกติของเส้นประสาทตา อื่นๆ การยืดระยะเวลาแฝงยังพบได้ในกรณีที่การมองเห็น ลดลงอย่างรุนแรง (0.1 หรือน้อยกว่า) เนื่องจากความผิดปกติของจอประสาทตา แต่ไม่รุนแรงเท่าในโรคประสาทอักเสบแก้วนำแสง ดูรายละเอียดในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
เนื่องจาก VEP เป็น “วิธีการตรวจ” ไม่ใช่ “โรค” ที่เฉพาะเจาะจง หัวข้อนี้จึงแสดงโรคหลักที่บ่งชี้
ข้อบ่งชี้หลักของ VEP มีดังนี้:
การตรวจสอบโรคเส้นประสาทตา : การประเมินวิถีการมองเห็น โดยปรนัยในโรคประสาทอักเสบแก้วนำแสง โรคเส้นประสาทตา และต้อหิน การติดตามการทำงานของการมองเห็น ในทารกและเด็กเล็ก : เมื่อไม่สามารถให้ความร่วมมือในการตรวจวัดสายตา ได้การพยากรณ์การมองเห็น ก่อนและหลังผ่าตัด : เพื่อพยากรณ์การมองเห็น ของตาที่มีสายตาไม่ดีก่อนการผ่าตัด เช่น ต้อกระจก การแยกความผิดปกติทางการมองเห็น ที่แสร้งทำและจากจิตใจ : VEP แบบรูปแบบปรากฏ-หายไปมีประโยชน์โดยเฉพาะในผู้ป่วยที่แสร้งทำการช่วยวินิจฉัยโรคที่ทำลายปลอกไมอีลิน : โรคปลอกประสาทเสื่อมแข็งสามารถตรวจพบโรคประสาทอักเสบแก้วนำแสงที่ไม่แสดงอาการได้การติดตามวิถีการมองเห็น ระหว่างผ่าตัด : การป้องกันวิถีการมองเห็น ระหว่างการผ่าตัดเนื้องอกฐานกะโหลกศีรษะและเนื้องอกต่อมใต้สมอง
VEP แบบรูปแบบอาจแสดงความผิดปกติแม้ในความผิดปกติของจอประสาทตา โดยการรวมกับ ERG สามารถยืนยันการมีหรือไม่มีความผิดปกติของการทำงานของจอประสาทตา ทำให้สามารถประมาณตำแหน่งของรอยโรคได้
VEP ERG ตำแหน่งรอยโรคที่ประมาณ ผิดปกติ ปกติ เส้นประสาทตา ถึงสมอง (ปัญหาที่ทางเดินภาพส่วนบน)ผิดปกติ ผิดปกติ ปัญหาที่กว้างขวางจากจอประสาทตา ถึงทางเดินภาพ ปกติ ผิดปกติ โรคจอประสาทตา (ทางเดินภาพปกติ)
เนื่องจากการรบกวนของคลื่นกล้ามเนื้อจากความตึงเครียดที่มากเกินไปหรือการรบกวนของคลื่นอัลฟาจากอาการง่วงนอนสามารถบดบังคลื่น VEP ได้ จึงเป็นสิ่งสำคัญที่จะต้องนอนหลับให้เพียงพอในคืนก่อนการตรวจและมาด้วยสภาพร่างกายที่พร้อม ในทารกที่มีการเคลื่อนไหวมากเกินไป อาจใช้ยาระงับประสาท (ยาเหน็บคลอรัลไฮเดรต 30-50 มก./กก.) แต่การบันทึกในขณะที่ตื่นจะให้ผลลัพธ์ที่ดีกว่า
ต่อไปนี้คือการเตรียมมาตรฐานสำหรับการบันทึก VEP
การเตรียมผู้ป่วย
VEP แบบลวดลายทำโดยการแก้ไขสายตาด้วยแว่นตา (จำเป็นต้องแก้ไขค่าสายตา)VEP แบบแฟลชควรทำโดยขยายรูม่านตา เพื่อให้การกระตุ้นสม่ำเสมอ และขยายรูม่านตา เมื่อบันทึกพร้อมกันกับ ERG บันทึกแบบตาข้างเดียว (ปิดตาอีกข้างที่ไม่ได้รับการตรวจให้มิดชิดจากแสง)
ทำในท่าที่สบายและผ่อนคลาย
การวางอิเล็กโทรด (ตามระบบสากล 10-20)
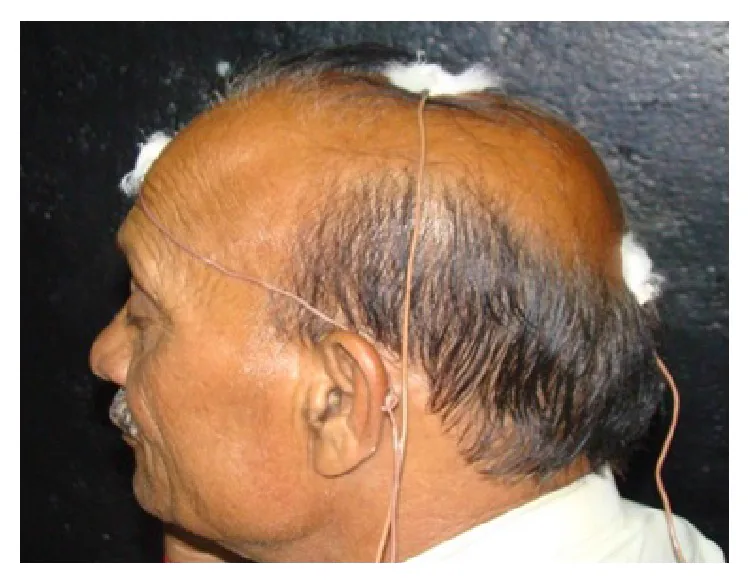
การวางอิเล็กโทรด VEP: การติดอิเล็กโทรดหนังศีรษะตามระบบสากล 10-20 Shandilya M, Agrawal R. A Comprehensive Review on Methodologies Employed for Visual Evoked Potentials. Scientifica (Cairo). 2016;2016:9852194. Figure 3. PM
CI D: PMC4789528. License: CC BY.
ภาพถ่ายด้านข้างของผู้ถูกทดสอบที่สวมอิเล็กโทรดแบบจาน EEG ที่บริเวณท้ายทอย ติ่งหู และหน้าผาก แสดงตำแหน่งอิเล็กโทรดนำสัญญาณ อิเล็กโทรดอ้างอิง และอิเล็กโทรดกราวด์ตามระบบสากล 10-20 สอดคล้องกับการวางอิเล็กโทรด (ระบบสากล 10-20) ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
วางอิเล็กโทรดนำสัญญาณ (active electrode) ที่ตำแหน่ง 5-15% ของระยะจากปุ่มท้ายทอยถึงดั้งจมูก
วางอิเล็กโทรดอ้างอิง (reference electrode) และอิเล็กโทรดกราวด์ที่ติ่งหูทั้งสองข้าง
ใช้อิเล็กโทรดแบบจาน EEG ขนาดเส้นผ่านศูนย์กลางประมาณ 8 มม. (อิเล็กโทรดซิลเวอร์คลอไรด์หรือทองคำ) และยึดด้วยเพสต์เฉพาะ
ค่าอิมพีแดนซ์ระหว่างอิเล็กโทรดต้อง ≤5 kΩ
จอภาพกระตุ้นรูปแบบกระดานหมากรุกสำหรับ VEP แบบกลับรูปแบบ (มีจุดตรึงตรงกลาง) Shandilya M, Agrawal R. A Comprehensive Review on Methodologies Employed for Visual Evoked Potentials. Scientifica (Cairo). 2016;2016:9852194. Figure 2. PM
CI D: PMC4789528. License: CC BY.
ภาพถ่ายจอภาพกระตุ้น
VEP แบบกลับรูปแบบที่แสดงรูปแบบกระดานหมากรุกขาวดำ โดยมีจุดตรึงสีแดงตรงกลางและตารางสี่เหลี่ยมที่สม่ำเสมอ สอดคล้องกับการตั้งค่าการกระตุ้นแบบกลับรูปแบบมาตรฐาน ISCEV ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
วิธีการกระตุ้นสามวิธีที่กำหนดโดย ISCEV มีดังนี้4) .
วิธีการกระตุ้น เงื่อนไขการกระตุ้น ลักษณะสำคัญ การกลับรูปแบบ สี่เหลี่ยม 1° และ 0.25°, การกลับรูปแบบ 2rps ความแตกต่างระหว่างบุคคลน้อย, ความน่าเชื่อถือสูง การปรากฏและการหายไปของรูปแบบ ปรากฏ 200ms, หายไป 400ms มีประโยชน์สำหรับการแสร้งป่วยและอาตา แสงแฟลช 1Hz, 3 cd·s/m² ใช้ได้ในกรณีขุ่นของสื่อและสายตาเลือนราง
เงื่อนไขการบันทึก : อัตราขยายของเครื่องขยายสัญญาณชีวภาพ 20,000–50,000 เท่า, ตัวกรองแบนด์พาส: ตัวกรองความถี่สูง (ตัดต่ำ) ≤1Hz, ตัวกรองความถี่ต่ำ (ตัดสูง) ≥100Hz. จำนวนครั้งเฉลี่ย: เฉลี่ย 64–128 ครั้ง. เวลาวิเคราะห์ ≥250ms, โดยมีเวลา pre-trigger ประมาณ 20–50ms.
จำเป็นต้องบันทึก VEP แบบหลายช่องสัญญาณ โดยวางอิเล็กโทรดที่ Oz (กลาง) ร่วมกับ O1 และ O2 (ด้านข้าง)
ความผิดปกติของออปติกไคแอสมาฯ (เช่น ภาวะเผือก ): ทำให้เกิดการกระจายของ VEP แบบไม่สมมาตรบนหนังศีรษะบริเวณท้ายทอย ส่งผลให้เกิด “ความไม่สมมาตรแบบไขว้”ความผิดปกติหลังไคแอสมาฯ : แสดง “ความไม่สมมาตรแบบไม่ไขว้”
ในกรณีที่บ่นว่าสายตาลดลงข้างเดียว ให้วัดคลื่นไฟฟ้าสมองตอบสนองต่อการเห็น (VEP ) หากผลปกติและสมมาตร สามารถวินิจฉัยเป็นความผิดปกติทางการมองเห็น ที่ไม่ใช่จากสารอินทรีย์ได้
ในการแยกความผิดปกติทางการมองเห็น จากจิตใจ ให้บันทึก VEP ด้วยสิ่งเร้าแบบลวดลาย โดยไม่คำนึงถึงระดับสายตา โดยพื้นฐานแล้ว แอมพลิจูดและระยะแฝงปกติไม่มีความแตกต่างระหว่างข้าง แต่ผู้ป่วยทางจิตอาจมีผลดีกว่าคนปกติเพราะให้ความร่วมมือและจ้องมองเป้าหมายอย่างตั้งใจ ในกรณีสงสัยแสร้งป่วย การยืนยันการจ้องเป็นสิ่งสำคัญ และ VEP แบบปรากฏ-หายไปของลวดลายมีประโยชน์เป็นพิเศษ
บันทึกโดยคำนึงถึง 4 ประเด็นต่อไปนี้:
การจัดการสัญญาณรบกวน : หากมีสัญญาณรบกวนมาก ให้ตรวจสอบอิเล็กโทรดและสายดินการป้องกันสัญญาณรบกวนจากคลื่นกล้ามเนื้อ : ความตึงเครียดมากเกินไปหรือไหล่แข็งทำให้เกิดสัญญาณรบกวนจากคลื่นกล้ามเนื้อ ผู้ถูกตรวจควรผ่อนคลายระหว่างการตรวจการป้องกันสัญญาณรบกวนจากคลื่นอัลฟา : อาการง่วงนอนทำให้เกิดสัญญาณรบกวนจากคลื่นอัลฟา ผู้ถูกตรวจควรมาด้วยสภาพร่างกายที่พร้อมการยืนยันการจ้อง : ตรวจสอบว่าผู้ถูกตรวจจ้องหน้าจอสิ่งเร้าอย่างถูกต้องระหว่างการบันทึก
Q
ข้อควรระวังในการตรวจ VEP ในทารกและเด็กเล็กคืออะไร?
A
ในทารกที่มีการเคลื่อนไหวมาก อาจใช้ยาระงับประสาท แต่ควรให้อยู่ในสภาพตื่นเพื่อให้ได้คลื่น VEP ที่ดีกว่า ยาระงับประสาทที่ใช้ เช่น ยาเหน็บคลอรัลไฮเดรต (30-50 มก./กก.) หรือสารละลายไตรคลอโรเอทิลฟอสเฟต (0.8-1.0 มล./กก.) การบันทึกภายใต้การนอนหลับจะมีคลื่นนอนหลับปน จึงต้องประเมินความลึกของการนอนหลับ ยาบาร์บิทูเรต เช่น ฟีโนบาร์บิทัล กล่าวกันว่าทำให้คลื่น VEP คงที่ แต่มีความเสี่ยงต่อการกดการหายใจ จึงต้องระมัดระวังในการใช้
ในกรณีที่มีความขุ่นของสื่อนำแสง เช่น ต้อกระจก การใช้ flash VEP ก่อนการผ่าตัดสามารถประเมินการทำงานของขั้วหลังและเส้นประสาทตา ช่วยในการพยากรณ์การมองเห็น หลังผ่าตัด ความผิดปกติของ flash VEP บ่งชี้ถึงการมีรอยโรคของวิถีการเห็น และเป็นข้อมูลอ้างอิงในการพยากรณ์การมองเห็น ที่ไม่ดีหลังผ่าตัด
การติดตาม VEP ระหว่างการผ่าตัดเนื้องอกฐานกะโหลกศีรษะหรือเนื้องอกต่อมใต้สมอง ทำให้สามารถตรวจจับความเสียหายต่อวิถีการเห็นแบบเรียลไทม์และปรับเปลี่ยนแนวทางการผ่าตัดได้
การติดตาม flash VEP ระหว่างผ่าตัดแบบดั้งเดิมมีปัญหาเรื่องความไม่เสถียรและความสามารถในการทำซ้ำต่ำภายใต้การดมยาสลบ
Foo และคณะ (2025) รายงานในรายงานผู้ป่วยผ่าตัดเยื่อหุ้มสมองฐานกะโหลกศีรษะว่า แม้ว่า flash VEP (on-response) จะไม่มีการเปลี่ยนแปลงระหว่างผ่าตัด แต่ off-response VEP แสดงแอมพลิจูดเพิ่มขึ้น 40% (จาก 2.8V เป็น 4.0V) หลังการตัดเนื้องอกรอบเส้นประสาทตา และการมองเห็น ตาขวาดีขึ้นอย่างมีนัยสำคัญจาก 0.1 เป็น 0.5 (วงแหวน Landolt) หลังผ่าตัด 1) Off-response VEP บันทึกศักย์ไฟฟ้าที่เกิดขึ้นเมื่อสิ้นสุดการกระตุ้นด้วยแสงอย่างอิสระ ให้รูปคลื่นที่เสถียรกว่า flash VEP แบบดั้งเดิม และอาจมีความไวสูงในการตรวจจับการปรับปรุงการทำงานของการมองเห็น
VEP ระหว่างผ่าตัด
การติดตาม flash VEP ระหว่างผ่าตัดได้รับผลกระทบจากการดมยาสลบได้ง่าย และมีรายงานผลลบลวง (ไม่มีการเปลี่ยนแปลง VEP แม้ว่าการมองเห็น จะแย่ลงหลังผ่าตัด) แนะนำให้ใช้การติดตามแบบหลายรูปแบบร่วมกับ VEP , คลื่นไฟฟ้าจอตา และ MEP (ศักย์ไฟฟ้าเคลื่อนที่) แทนการใช้ VEP เพียงอย่างเดียว 1)
การตรวจทางไฟฟ้าสรีรวิทยา โดยเฉพาะ VEP ในฐานะการตรวจแบบปรนัย มีความสำคัญมากขึ้นในเด็ก เนื่องจากความน่าเชื่อถือของการตรวจการทำงานแบบอัตนัย เช่น การมองเห็น และลานสายตาต่ำ
ข้อบ่งชี้หลักของ VEP ในเด็กมีดังนี้:
การประมาณค่าการมองเห็น แบบปรนัยในทารกและเด็กเล็ก : Sweep VEP ใช้สิ่งเร้าแบบลวดลายที่มีความถี่เชิงพื้นที่เปลี่ยนแปลงทีละขั้นเพื่อประเมินเกณฑ์การมองเห็น ในเชิงปริมาณ คาดหวังให้เป็นวิธีการวัดการมองเห็น ที่ปรนัยมากกว่า flash VEP การประเมินพัฒนาการของการมองเห็น สองตาและการรวมภาพ : การศึกษาโดยใช้ VEP แสดงให้เห็นว่าการมองเห็น สองตาปรากฏเมื่ออายุ 2 เดือน และการรวมภาพเริ่มเมื่ออายุ 3-5 เดือนการประเมินภาวะตาขี้เกียจ : ประเมินโดยความแฝงและแอมพลิจูดของ VEP Pattern VEP (pVEP ) มีประโยชน์เป็นตัวบ่งชี้การประมวลผลการมองเห็น ระดับต่ำกว่าเกณฑ์สำหรับการประเมินตาขี้เกียจ การยืดออกของความแฝง P100 สะท้อนถึงความเร็วในการประมวลผลข้อมูลการมองเห็น ที่ลดลงในตาขี้เกียจ การวินิจฉัยโรคของวิถีการเห็น : ช่วยในการวินิจฉัยโรคประสาทตาอักเสบ โรคเส้นประสาทตาถูกกดทับ ฯลฯ
ในรายงานชุดผู้ป่วยตาเขขี้เกียจ 3 รายโดย Blavakis และคณะ (2023) ได้ประเมิน pVEP ก่อนและหลังการฝึกเล่นเกมสองตา (dichoptic) โดยใช้ระบบความจริงเสมือน (VR) เป็นเวลา 20 ชั่วโมง (สัปดาห์ละ 2–4 ครั้ง) 2) ในทั้ง 3 ราย ค่าแฝง P100 ในตาขี้เกียจ ดีขึ้น (ตัวอย่าง: ในรายที่ 1 จาก 145 ms เป็น 136 ms ด้วยสิ่งเร้า 10 arcmin; ในรายที่ 2 จาก 147 ms เป็น 139 ms) และการมองเห็นสามมิติ ก็ดีขึ้นอย่างชัดเจน (ตัวอย่าง: ในรายที่ 1 จาก 100 arcsec เป็น 50 arcsec) ซึ่งบ่งชี้ว่าการปรับปรุงความเร็วในการประมวลผลทางการมองเห็น ที่ประเมินด้วย VEP อาจเกิดขึ้นก่อนการปรับปรุงความคมชัดของการมองเห็น
ในผู้ป่วยที่บ่นว่าสายตาลดลงข้างเดียว สามารถวัด VEP ได้ และหากผลปกติและสมมาตรกัน ก็สามารถวินิจฉัยความผิดปกติทางการมองเห็น ที่ไม่ใช่จากสาเหตุทางกายภาพได้ ในโรคปลอกประสาทเสื่อมแข็ง VEP มีคุณค่าสูงในฐานะเครื่องมือช่วยวินิจฉัยเพราะสามารถตรวจพบเส้นประสาทตา อักเสบที่ไม่มีอาการได้ และการยืดออกของค่าแฝง P100 เป็นกุญแจสำคัญในการวินิจฉัย
VEP บันทึกศักย์ไฟฟ้าที่เกิดขึ้นในคอร์เทกซ์การมองเห็น ปฐมภูมิ (V1) ของสมองกลีบท้ายทอยเพื่อตอบสนองต่อสิ่งเร้าทางการมองเห็น องค์ประกอบ P100 เป็นที่รู้จักในฐานะความสัมพันธ์ทางไฟฟ้าของกิจกรรมในคอร์เทกซ์การมองเห็น ปฐมภูมิ
สรุปการส่งสัญญาณตามทางเดินการมองเห็น มีดังนี้:
การรับแสงที่จอประสาทตา (เซลล์รูปกรวย )
การส่งสัญญาณจากเซลล์ปมประสาทจอประสาทตา ไปยังเส้นประสาทตา
จุดไขว้ประสาทตา (การไขว้กันของครึ่งลานสายตา)
การถ่ายทอดสัญญาณที่ไซแนปส์ในนิวเคลียสเจนิคูเลตด้านข้าง (ธาลามัส)
ผ่านรัศมีประสาทตาไปยังคอร์เทกซ์การมองเห็น ปฐมภูมิ (V1) ของสมองกลีบท้ายทอย
VEP แบบลวดลายสะท้อนการทำงานของรอยบุ๋มจอประสาทตา ส่วนกลางได้ดีกว่า VEP แบบแฟลช และเหมาะสำหรับการประเมินความคมชัดของการมองเห็น ส่วนกลาง VEP แบบแฟลชประเมินทางเดินการมองเห็น ทั้งหมดตั้งแต่ชั้นเซลล์ปมประสาทจอประสาทตา ไปจนถึงศูนย์การมองเห็น แต่มีความแปรปรวนระหว่างบุคคลสูง
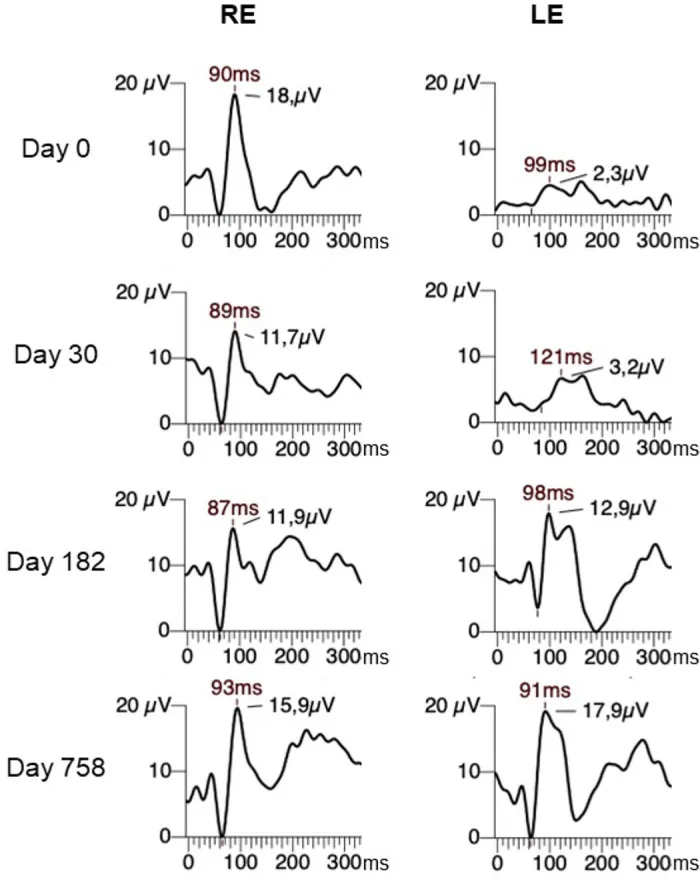
การบันทึก VEP ตามเวลาในกรณีเส้นประสาทตาอักเสบ: การเปรียบเทียบค่าแฝง P100 ที่ยืดออกในตาที่เป็นโรคกับตาปกติ Alam MdM, Kasowski H, Cossette-Harvey M, et al. Simulating the Effects of Partial Neural Conduction Delays in the Visual Evoked Potential. Transl Vis Sci Technol. 2024;13(2):18. Figure 1. PM
CI D: PMC10896232. License: CC BY 4.0.
รูปภาพแสดงคลื่นติดตาม
VEP แบบลายของตาขวา (RE, ปกติ) และตาซ้าย (LE, ตาที่เป็นโรค) ของผู้ป่วย
โรคประสาทตาอักเสบ ในวันที่ 0, 30, 182 และ 758 หลังจากเริ่มมีอาการ ในวันที่ 30 ค่าแฝง P100 ของตาที่เป็นโรคยืดออกเป็น 121 ms และฟื้นตัวเป็น 91 ms หลังจาก 758 วัน ซึ่งสอดคล้องกับกลไกการยืดค่าแฝง P100 ใน
โรคทำลายปลอกไมอีลิน ที่กล่าวถึงในหัวข้อ “6. พยาธิสรีรวิทยาและพื้นฐานทางทฤษฎีของการประเมินทางเดิน
การมองเห็น ”
ในโรคปลอกประสาทเสื่อมแข็ง การทำลายปลอกไมอีลินทำให้ปลอกไมอีลินเสียหาย ส่งผลให้ความเร็วการนำกระแสประสาทตามแนวแกนลดลงและค่าแฝง P100 ยืดออกอย่างมีนัยสำคัญ แม้ว่าการทำลายปลอกไมอีลินจะดีขึ้น การยืดของค่าแฝงอาจคงอยู่เป็นเวลานาน ซึ่งให้คุณค่าในการวินิจฉัยสูงในฐานะเครื่องมือช่วยในการตรวจหาร่องรอยของโรคประสาทตาอักเสบ ที่ไม่แสดงอาการ
การลดลงของแอมพลิจูดมักสะท้อนถึงการสูญเสียของแกนประสาทเอง (ความเสียหายของแกนประสาท) ในขณะที่การยืดค่าแฝงเพียงอย่างเดียวบ่งชี้ถึงการพยากรณ์การฟื้นตัวที่ดีพอสมควร ในทางตรงกันข้าม เมื่อมีการลดลงของแอมพลิจูดร่วมด้วย การพยากรณ์โรคมักจะแย่
ในเด็กที่มีความบกพร่องทางการมองเห็นจากสมอง ส่วนการเห็น (CVI ) ได้มีการนำ VEP แบบแฟลชและ VEP แบบลายมาใช้ในการวินิจฉัยและประเมินการพยากรณ์โรค อย่างไรก็ตาม การแปลผล VEP ในเด็ก CVI มีข้อจำกัด และมีรายงานที่ขัดแย้งกันเกี่ยวกับประโยชน์ในการวินิจฉัยของ VEP
Clark และคณะ (ทารก 44 คน) รายงานว่า 85% (11 ใน 13) ของทารกที่มีการตอบสนอง VEP แบบแฟลชปกติมีการพัฒนาการมองเห็น อย่างมีนัยสำคัญ เทียบกับ 55% (17 ใน 31) ในกลุ่ม VEP ผิดปกติ 3) ในทางกลับกัน มีรายงานว่าการตอบสนอง VEP แบบแฟลชปกติไม่สัมพันธ์กับผลลัพธ์ทางการมองเห็น และเชื่อว่าความแตกต่างในกระบวนทัศน์ VEP ที่ใช้ (แฟลชเทียบกับลาย) อายุของผู้ถูกทดสอบ ระยะเวลาการติดตามผล และคำจำกัดความของการพัฒนาการมองเห็น มีส่วนทำให้ผลลัพธ์แตกต่างกัน 3)
Sweep VEP เป็นเทคนิคที่ใช้สิ่งเร้าแบบลายที่มีการเปลี่ยนแปลงความถี่เชิงพื้นที่อย่างค่อยเป็นค่อยไปเพื่อประเมินเกณฑ์การมองเห็น ในเชิงปริมาณ และคาดหวังให้เป็นวิธีการวัดความคมชัดของสายตาที่เป็นปรนัยมากกว่า VEP แบบแฟลช ในการศึกษาในเด็ก CVI ความน่าเชื่อถือและความถูกต้องของความคมชัดของสายตาแบบแถบที่วัดด้วย Sweep VEP ได้รับการยืนยันเมื่อเทียบกับการประเมินทางคลินิก 3) อย่างไรก็ตาม ข้อจำกัดรวมถึงความยากในการวางอิเล็กโทรดเนื่องจากความผิดปกติของโครงสร้างสมอง และผลกระทบของอาการชักและยาต้านชักต่อการแปลผล 3)
VEP แบบหลายจุด (multifocal VEP )จอประสาทตา แบบหลายจุด คาดหวังให้เป็นวิธีการวัดลานสายตาแบบปรนัยเพื่อตรวจหาความผิดปกติของทางเดินการมองเห็น เหนือจอประสาทตา กำลังมีการศึกษาการประยุกต์ใช้ในการประเมินความบกพร่องของลานสายตา ในโรคต้อหิน แบบปรนัย แต่เนื่องจากการตอบสนองต่อการกระตุ้นจุดรับภาพมีขนาดใหญ่และเล็กในบริเวณรอบนอก จึงยังคงมีความท้าทายในการแพร่หลายเป็นการตรวจทางคลินิกทั่วไป
ศักย์ไฟฟ้าสัมพันธ์กับเหตุการณ์ (ERP ) : วางอิเล็กโทรดบนศีรษะ และประเมินองค์ประกอบ P300 ที่ปรากฏประมาณ 300 มิลลิวินาที เกี่ยวข้องกับการประมวลผลข้อมูลและกิจกรรมการรู้คิด ในจักษุวิทยานำไปใช้ในการวินิจฉัยและทำความเข้าใจพยาธิสรีรวิทยาของบางกรณีที่มีความบกพร่องทางการมองเห็นจากสาเหตุทางจิตใจ
มีรายงานผู้ป่วยรายเดียวที่แสดงให้เห็นว่า VEP แบบ off-response สามารถตรวจพบการปรับปรุงการทำงานของการมองเห็น ด้วยความไวสูง แม้ว่า VEP แบบแฟลชทั่วไป (on-response) จะไม่สามารถจับการเปลี่ยนแปลงระหว่างผ่าตัดได้ 1) วิธีการนี้จะขยายระยะเวลาของสิ่งเร้าแสงเพื่อแยกการตอบสนองแบบ on และ off และคาดว่าจะให้รูปคลื่นที่เสถียรกว่าและความไวที่ดีขึ้น ในปัจจุบันยังจำกัดอยู่เพียงรายงานผู้ป่วยรายเดียว และยังไม่มีการกำหนดเกณฑ์ขั้นต่ำสำหรับการเพิ่มขึ้นของแอมพลิจูด VEP ที่มีนัยสำคัญ จึงจำเป็นต้องมีการสะสมข้อมูลจากหลายศูนย์เพิ่มเติม 1)
Sweep VEP ยังคงถูกวิจัยเป็นวิธีการวัดสายตาแบบปรนัยในกรณีที่ประเมินยาก เช่น เด็กที่มี CVI ความคมชัดแบบ grating (grating acuity) จาก sweep VEP มีความไวในการตรวจจับต่ำกว่าความคมชัดแบบ vernier แต่สูงกว่าความคมชัดเชิงพฤติกรรม (วิธี FPL) อย่างสม่ำเสมอ 3) ในอนาคต คาดว่าจะขยายการประยุกต์ใช้ไปยังโรคในเด็กอื่นๆ นอกเหนือจาก CVI
pVEP ถูกใช้เพื่อประเมินประสิทธิผลของการฝึกเกมสองตาผ่านชุดหูฟัง VR มีการแสดงให้เห็นว่าการปรับปรุงความเร็วในการประมวลผลทางการมองเห็น (ระยะแฝง P100) ที่ประเมินด้วย pVEP อาจเกิดขึ้นก่อนการปรับปรุงสายตา 2) และคาดว่าจะมีการตรวจสอบผ่านการทดลองแบบสุ่มที่มีกลุ่มควบคุมขนาดใหญ่ในอนาคต การกลับเป็นซ้ำของภาวะตาขี้เกียจ เกิดขึ้นสูงถึง 25% ภายในหนึ่งปีหลังจากหยุดการรักษา และความสัมพันธ์ระหว่างการเปลี่ยนแปลงของ VEP ในระยะยาวกับการกลับเป็นซ้ำก็เป็นประเด็นที่ท้าทายเช่นกัน 2)
ในช่วงไม่กี่ปีที่ผ่านมา การพัฒนาอุปกรณ์ VEP แบบพกพาที่สามารถวัดข้างเตียงหรือที่บ้านมีความก้าวหน้า นอกจากนี้ การระบุรูปคลื่น VEP โดยอัตโนมัติด้วย AI ก็ยังอยู่ในขั้นตอนการวิจัย และคาดว่าจะช่วยลดความแปรปรวนระหว่างผู้ประเมินและเพิ่มความแม่นยำในการตรวจ
Foo MX, Hardian RF, Kanaya K, et al. Postoperative improvement of visual function following amplitude increase in intraoperative off-response visual evoked potential (VEP ) monitoring during a skull base meningioma surgery. Cureus. 2025;17(4):e82563.
Blavakis E, Spaho J, Chatzea M, Gleni A, Plainis S. Dichoptic game training in strabismic amblyopia improves the visual evoked response. Cureus. 2023;15(9):e45395.
Chang MY, Borchert MS . Advances in the evaluation and management of cortical/cerebral visual impairment in children. Surv Ophthalmol. 2020;65(6):708-724.
Odom JV, Bach M, Brigell M, et al. ISCEV standard for clinical visual evoked potentials: (2016 update). Doc Ophthalmol. 2016;133(1):1-9.