การตรวจคลื่นไฟฟ้าจอตา (ERG ) เป็นการตรวจการทำงานของจอตาอย่างเป็นกลางแบบไม่รุกล้ำ โดยบันทึกการเปลี่ยนแปลงศักย์ไฟฟ้าของจอตาที่ตอบสนองต่อการกระตุ้นด้วยแสง
มีหลายประเภท: ERG แบบเต็มลานสายตา (ffERG ), ERG แบบหลายจุด (mfERG ), ERG แบบลาย (pERG ) และ ERG เฉพาะจุดจอตา
จำเป็นสำหรับการตรวจสอบอาการต่างๆ เช่น ตาบอดกลางคืน สายตาลดลงโดยไม่ทราบสาเหตุ และลานสายตาแคบลง รวมถึงการวินิจฉัยโรคจอตาเสื่อมทางพันธุกรรม
สำหรับการยื่นขอโรคหายากเฉพาะของจอตาอักเสบสี (retinitis pigmentosa) การยืนยันผล ERG (ชนิดลดลง, ชนิดลบ, หรือชนิดหายไป) เป็นการตรวจบังคับ
ISCEV (สมาคมสรีรวิทยาไฟฟ้าทางคลินิกการมองเห็น นานาชาติ) กำหนดคลื่นมาตรฐาน 5 แบบ (การตอบสนองของเซลล์แท่ง, การตอบสนองสูงสุด, การสั่นไหวเล็กน้อย, การตอบสนองของเซลล์กรวย, และการกะพริบ 30 Hz)
ในเด็กและทารก การใช้อิเล็กโทรดผิวหนังหรือการบันทึกภายใต้การระงับประสาทช่วยเพิ่มความเป็นไปได้ในการวินิจฉัย
นอกจากนี้ยังใช้ในการติดตามผลการรักษาอย่างเป็นกลาง (เช่น การเสริมวิตามินเอ การจัดการโรคเมตาบอลิก)
เป็นการตรวจที่บันทึกการเปลี่ยนแปลงศักย์ไฟฟ้าของจอตาที่เกิดจากการกระตุ้นด้วยแสง โดยใช้อิเล็กโทรดวางบนกระจกตา หรือผิวหนัง สัญญาณไฟฟ้าที่เกิดจากกระแสของเซลล์ประสาทจอตาและการมีส่วนร่วมของเซลล์เกลียสามารถวัดได้อย่างเป็นกลางและไม่รุกล้ำ มีประโยชน์มากและจำเป็นสำหรับการวินิจฉัยโรคจอตาเสื่อมทางพันธุกรรม
การประเมินการทำงานของจอตาโดยรวม : การประเมินการทำงานของจอตาอย่างเป็นกลางไม่รุกล้ำการวินิจฉัยโรคจอตาทางพันธุกรรม : จอตาอักเสบสี (retinitis pigmentosa), ตาบอดกลางคืนแต่กำเนิดชนิดคงที่ (CSNB ), และตาบอดแต่กำเนิดของ Leberการประเมินจอตาในผู้ป่วยที่ตรวจสายตายาก : ทารก, ผู้ป่วยที่มีความรู้สึกตัวผิดปกติ, ผู้ป่วยที่ไม่ให้ความร่วมมือการประเมินกรณีที่สังเกตอวัยวะภายในลูกตาได้ยาก : ต้อกระจก , เลือดออกในวุ้นตา ซึ่งไม่สามารถสังเกตอวัยวะภายในลูกตาได้การติดตามประสิทธิภาพการรักษา : การประเมินตามระยะเวลาของการบำบัดเสริมวิตามินเอและการจัดการโรคเมตาบอลิกการประเมินความเป็นพิษของยา : การติดตามความเป็นพิษของไฮดรอกซีคลอโรควินและยาที่ทำให้เกิดความผิดปกติในการปรับตัวต่อความมืด
ค.ศ. 1865 : โฮล์มเกรน (สวีเดน) บันทึก ERG ครั้งแรกจากจอประสาทตา ของสัตว์สะเทินน้ำสะเทินบกค.ศ. 1877 : ดิวเวอร์ (สกอตแลนด์) บันทึก ERG ครั้งแรกในมนุษย์ค.ศ. 1908 : ไอน์โธเฟนและจอลลีแยกองค์ประกอบสามส่วน: คลื่น a, คลื่น b และคลื่น cค.ศ. 1941 : ริกส์ (สหรัฐอเมริกา) นำอิเล็กโทรดแบบเลนส์สัมผัสมาใช้ เริ่มการประยุกต์ใช้ทางคลินิกค.ศ. 1967 : รักนาร์ กรานิต ได้รับรางวัลโนเบลจากการศึกษาจอประสาทตา แมวที่ปรับตัวต่อความมืดค.ศ. 1989/2022 : ISCEV (สมาคมสรีรวิทยาไฟฟ้าทางคลินิกแห่งการมองเห็น ระหว่างประเทศ) ได้กำหนดและปรับปรุงระเบียบวิธีการบันทึกมาตรฐาน 9)
Q
โรคตาชนิดใดบ้างที่สามารถวินิจฉัยได้ด้วยการตรวจคลื่นไฟฟ้าจอประสาทตา?
A
ใช้ในการวินิจฉัยโรคจอประสาทตา ที่ถ่ายทอดทางพันธุกรรมและที่เกิดขึ้นภายหลังได้หลากหลาย ตัวอย่างเช่น จอประสาทตา อักเสบชนิดมีเม็ดสี (retinitis pigmentosa), ภาวะตาบอดกลางคืนแต่กำเนิดชนิดคงที่ (CSNB ), ภาวะตาบอดแต่กำเนิดของเลเบอร์ (LCA), โรคจอประสาทตา เสื่อมชนิดเซลล์รูปกรวย และรูปแท่ง, ภาวะตาบอดกลางคืน จากการขาดวิตามินเอ, โรคจอประสาทตา จากภูมิต้านตนเอง (AIR), โรคเมตาบอลิก (methylmalonic acidemia ชนิด cblC), และโรคมูโคโพลีแซ็กคาริโดซิส (MPS) ในการยื่นขอรับรองโรคหายากสำหรับ retinitis pigmentosa การตรวจ ERG เป็นการตรวจบังคับที่รวมอยู่ในเกณฑ์การวินิจฉัย
ผู้ป่วยที่มีอาการดังต่อไปนี้เป็นข้อบ่งชี้ในการตรวจ ERG
ตาบอดกลางคืน (การมองเห็น ลดลงในที่มืด)เซลล์รูปแท่ง การมองเห็น ลดลงโดยไม่ทราบสาเหตุการมองเห็น ลดลงซึ่งไม่สามารถอธิบายได้ด้วยค่าสายตาผิดปกติ ต้อกระจก หรือโรคจอประสาทตา การแคบลงของลานสายตาหรือจุดบอด : ความผิดปกติที่ลุกลามของการมองเห็น รอบนอกอาการกลัวแสง (แสบตา)เซลล์รูปกรวย
โรคที่เหมาะสมสำหรับการตรวจ ERG แตกต่างกันระหว่าง ERG แบบเต็มลานตาและ ERG แบบหลายจุด/จอประสาทตา
ชนิดของ ERG โรคหรือภาวะที่เหมาะสมหลัก ERG แบบเต็มลานตาสงสัยโรคจอประสาทตา เสื่อมทางพันธุกรรม ความผิดปกติของหลอดเลือดจอประสาทตา โรคขาดเลือด การมองเห็น ลดลงหรือความผิดปกติของลานสายตาโดยไม่ทราบสาเหตุ การมองเห็น อวัยวะภายในลูกตายาก ERG แบบหลายจุด/จอประสาทตา จอประสาทตา เสื่อมแบบซ่อนเร้น AZOOR ความผิดปกติของลานสายตาเฉพาะที่โดยไม่ทราบสาเหตุ
ผล ERG แตกต่างกันไปตามโรค ด้านล่างนี้คือรูปแบบที่เป็นลักษณะเฉพาะ
ความผิดปกติที่เด่นของเซลล์รูปแท่ง
จอประสาทตา อักเสบชนิดมีเม็ดสี (RP )เซลล์รูปแท่ง หายไปในระยะแรก และหายไปโดยทั่วไปเมื่อโรคดำเนินไป ERG (ชนิดลดลง ชนิดลบ ชนิดหายไป) เป็นผลการตรวจที่จำเป็นสำหรับการยื่นขอโรคหายากที่กำหนดของ RP 7)
ตาบอดกลางคืน จากการขาดวิตามินเอ (VAD)เซลล์รูปกรวย 1)
ภาวะตาบอดกลางคืนแต่กำเนิดชนิดคงที่ (CSNB ) ชนิดสมบูรณ์ : แสดง ERG ชนิดลบ (คลื่น b < คลื่น a) การตอบสนอง ON ลดลงเพียงอย่างเดียว การตอบสนอง OFF ปกติ 4)
ความผิดปกติแบบผสมและเซลล์รูปกรวย
จอประสาทตา อักเสบจากภูมิคุ้มกันตนเอง (AIR)เซลล์รูปแท่ง และรูปกรวยลดลงจนถึงหายไป เกณฑ์การวินิจฉัยของ AAO Task Force (2025) รวมถึงการลดลงของการตอบสนองของเซลล์รูปแท่ง และรูปกรวยใน ffERG 3)
จอประสาทตา เสื่อมชนิดเซลล์รูปกรวย เซลล์รูปกรวย หายไปเท่านั้น บางกรณีไม่สามารถวินิจฉัยได้หากไม่มี ERG
ERG ชนิดลบCSNB , จอประสาทตา ที่เกี่ยวข้องกับมะเร็งผิวหนังชนิดเมลาโนมา, และจอประสาทตาฉีกขาด ในเด็กที่สัมพันธ์กับโครโมโซม X
ผลการตรวจที่สำคัญอื่นๆ:
โรคตาบอดแต่กำเนิดของเลเบอร์ (LCA) : ERG มักเป็นแบบราบ (ไม่สามารถบันทึกได้) 4) จอประสาทตา เสื่อมชนิดซ่อนเร้น (OMD)ERG เต็มลานตาปกติ แต่สามารถตรวจพบความผิดปกติได้ด้วย ERG เฉพาะจุดที่จอประสาทตา ส่วนกลางโรคทางเมตาบอลิซึม (ภาวะกรดเมทิลมาโลนิกชนิด cblC) : แอมพลิจูดขององค์ประกอบในที่มืดและที่สว่างลดลง มีประโยชน์ในการติดตามความก้าวหน้าของจอประสาทตา เสื่อม 2) โรคเมือกโพลีแซ็กคาไรด์สะสม (MPS) : จอประสาทตา เสื่อมที่อาศัยเซลล์รูปแท่ง ดำเนินไปเป็นจอประสาทตา เสื่อมชนิดแท่ง-กรวยภายใน 7 ปี ความผิดปกติของ ERG เกิดขึ้นก่อนการตรวจพบด้วยกล้องตรวจตา 6)
ใน RP ชนิดทั่วไป การตอบสนองของเซลล์รูปแท่ง จะอ่อนลงก่อนการตอบสนองของเซลล์รูปกรวย หากการตอบสนองของเซลล์รูปกรวย บกพร่องมากกว่า ให้สงสัยจอประสาทตา เสื่อมชนิดเซลล์รูปกรวย 7)
ก่อนทำการทดสอบทางพันธุกรรมสำหรับจอประสาทตา เสื่อมทางพันธุกรรม การยืนยันฟีโนไทป์ทางคลินิกด้วย ERG มีบทบาทสำคัญ 8)
มีวิธีการวัด ERG หลายวิธีตามวัตถุประสงค์
การเปรียบเทียบชนิดของ ERG ที่เป็นตัวแทน
ประเภท บริเวณเป้าหมาย การใช้งานหลัก การตรวจคลื่นไฟฟ้าจอตาทั้งลานสายตา (ffERG ) จอตาทั้งหมด ตรวจหาความผิดปกติของการทำงานในวงกว้าง การตรวจคลื่นไฟฟ้าจอตาแบบหลายจุด (mfERG ) ภายใน 30 องศาส่วนกลาง ประเมินการทำงานเฉพาะจุดในจอประสาทตา ส่วนกลาง การตรวจคลื่นไฟฟ้าจอตาแบบลวดลาย (pERG ) จอประสาทตา ส่วนกลางและเซลล์ปมประสาทจอตาประเมินเซลล์ปมประสาทจอตา การตรวจคลื่นไฟฟ้าจอตาเฉพาะจุดจอประสาทตา ส่วนกลาง บริเวณจอประสาทตา ส่วนกลาง โรคจอประสาทตา ส่วนกลาง เช่น จอประสาทตา เสื่อมตามอายุ
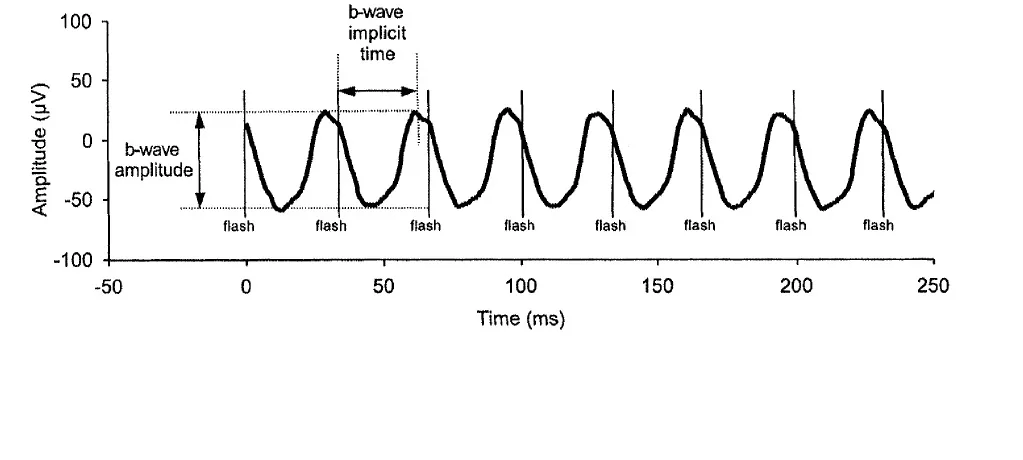
รูปคลื่น ERG สนามเต็มปกติ: คำจำกัดความของแอมพลิจูดและเวลาแฝงสูงสุดของคลื่น a และ b Rasoul amini1372. Amplitude & Implicit time.jpg. Wikimedia Commons. 2017. Figure 1. Source ID: commons.wikimedia.org/wiki/File:Amplitude_%26_Implicit_time.jpg. License: CC BY-SA 4.0.
รูปคลื่นตัวแทนของ
ERG สนามเต็มภายใต้แสงมาตรฐานในบุคคลสุขภาพดี แสดงคำจำกัดความการวัดแอมพลิจูด (µV) และเวลาแฝงสูงสุด (ms) ของคลื่น a (เบี่ยงเบนลบ) และคลื่น b (เบี่ยงเบนบวก) สอดคล้องกับส่วนประกอบคลื่น a และ b ของรูปคลื่นมาตรฐาน ISCEV ที่กล่าวถึงในหัวข้อ “3. ชนิดและหลักการของ
ERG ”
ERG จำแนกตามวิธีการบันทึก ERG สนามเต็มบันทึกการตอบสนองรวมจากแหล่งจอประสาทตา หลายแห่งโดยกระตุ้นจอประสาทตา ทั้งหมดด้วยโดม Ganzfeld
รูปคลื่นมาตรฐานห้าชนิดที่กำหนดโดย ISCEV (ปรับปรุงปี 2022 9) ):
1. การตอบสนองของเซลล์รูปแท่ง (Rod response / DA 0.01)
บันทึกหลังจากปรับตามมืดอย่างน้อย 20 นาทีด้วยสิ่งเร้าแสงอ่อน ภายใต้เงื่อนไขนี้ เซลล์รูปกรวย ไม่ตอบสนอง มีเพียงเซลล์รูปแท่ง เท่านั้นที่ตอบสนอง จะบันทึกเฉพาะคลื่นบวกช้า (คลื่น b ของแท่ง) ต้นกำเนิดของคลื่น b นี้ส่วนใหญ่มาจากเซลล์สองขั้วชนิด ON ของแท่ง
2. การตอบสนองรวมสูงสุด (Standard combined response / DA 3.0)
บันทึกหลังจากปรับตามมืดอย่างน้อย 20 นาทีด้วยสิ่งเร้าแสงเข้ม เซลล์รูปกรวย และแท่งตอบสนองทั้งคู่ ประกอบด้วยสามส่วน: คลื่นลบแรก (คลื่น a) ตามด้วยคลื่นบวก (คลื่น b) และคลื่นเล็กเป็นจังหวะ (OPs) บนขาขึ้นของคลื่น b ต้นกำเนิดของคลื่น a คือเซลล์รับแสง ต้นกำเนิดของคลื่น b ส่วนใหญ่คือเซลล์สองขั้ว
3. ศักย์ไฟฟ้าสั่น (OPs: Oscillatory potentials)
ส่วนประกอบความถี่สูงที่อยู่บนขาขึ้นของคลื่น b จะบันทึกเฉพาะศักย์ไฟฟ้าสั่นเมื่อสกัดในช่วงความถี่ 75-300 Hz ต้นกำเนิดอยู่ใกล้ชั้นข่ายประสาทชั้นในของจอประสาทตา (เช่น เซลล์อะแมครีน) การลดลงของแอมพลิจูดหรือความล่าช้าของเวลาแฝงบ่งชี้ถึงความผิดปกติของการไหลเวียนเลือดจอประสาทตา
4. การตอบสนองของเซลล์รูปกรวย (Single-flash cone response / LA 3.0)
บันทึกโดยมีแสงพื้นหลังเพื่อยับยั้งเซลล์รูปแท่ง จากนั้นให้สิ่งเร้าแสง ต้นกำเนิดของคลื่น a เชื่อว่ามาจากเซลล์รับแสง รูปกรวยและเซลล์สองขั้วชนิด OFF ของกรวย ส่วนต้นกำเนิดของคลื่น b ส่วนใหญ่มาจากเซลล์สองขั้วชนิด ON ของกรวย
5. การตอบสนองกระพริบ 30 Hz (Flicker response)
ใช้สิ่งเร้าแสงกระพริบเร็วที่เซลล์รูปแท่ง ไม่สามารถตามทันเพื่อบันทึกเฉพาะการตอบสนองของเซลล์รูปกรวย รูปคลื่นมีลักษณะคล้ายคลื่นไซน์
PhNR (Photopic Negative Response)
เป็นคลื่นลบที่ปรากฏหลังคลื่น b ของ ERG cone ประกอบด้วยศักย์ไฟฟ้าที่มาจากเซลล์ปมประสาทจอตาและเส้นใยประสาทจอตา และ PhNR จะลดลงในกรณีฝ่อของเส้นประสาทตา ใช้ในการประเมินโรคต้อหิน และโรคเส้นประสาทตา
การตอบสนอง ON-OFF
เป็น ERG cone ที่บันทึกโดยใช้สิ่งเร้าแสงระยะยาว 100-200 มิลลิวินาที ต้นกำเนิดของการตอบสนอง ON ส่วนใหญ่มาจากเซลล์สองขั้วชนิด ON ของ cone และต้นกำเนิดของการตอบสนอง OFF ส่วนใหญ่มาจากเซลล์สองขั้วชนิด OFF ของ cone ใน CSNB ชนิดสมบูรณ์ การตอบสนอง OFF ปกติ แต่การตอบสนอง ON ลดลงเท่านั้น
บันทึกโดยการกระตุ้นจอตาด้วยรูปแบบที่ประกอบด้วยรูปหกเหลี่ยม 61 ถึง 103 รูป บันทึกการตอบสนองเฉพาะที่ภายใน 30 องศาศูนย์กลางพร้อมกัน ทำให้สามารถประเมินความผิดปกติภายในจอประสาทตา ได้อย่างละเอียด ยังใช้ในการประเมินพิษของไฮดรอกซีคลอโรควิน 10)
ประเมินกิจกรรมของเซลล์ปมประสาทจอตา (RGC ) ที่จอประสาทตา ประกอบด้วยสามองค์ประกอบ: N35, P50 และ N95 บันทึก pERG ชั่วคราวด้วยสิ่งเร้าสลับ 4 ครั้ง/วินาที
เป็น ERG ที่บันทึกโดยการกระตุ้นจอประสาทตา เฉพาะที่ด้วยแสงวงกลมขนาดเส้นผ่านศูนย์กลาง 5°, 10° หรือ 15° ขณะสังเกตอวัยวะด้วยกล้องถ่ายภาพอวัยวะอินฟราเรด มีประโยชน์โดยเฉพาะในการวินิจฉัยจอประสาทตา เสื่อมแบบซ่อนเร้น (OMD) ซึ่งสามารถตรวจพบความผิดปกติด้วย ERG จอประสาทตา เฉพาะที่แม้ว่า ERG เต็มลานตาจะปกติ
Q
ffERG และ mfERG แตกต่างกันอย่างไร?
A
ffERG บันทึกการตอบสนองรวมของจอตาทั้งหมด เหมาะสำหรับการตรวจจับความผิดปกติแบบกว้าง (เช่น จอตาอักเสบจากเม็ดสี, จอตาพิษ) mfERG บันทึกการตอบสนองเฉพาะที่จาก 61 ถึง 103 ตำแหน่งภายใน 30 องศาศูนย์กลางพร้อมกัน และเชี่ยวชาญในการประเมินความผิดปกติเฉพาะที่ภายในจอประสาทตา รอยโรคจอประสาทตา เล็กๆ ที่ตรวจไม่พบโดย ffERG บางครั้งสามารถตรวจพบได้โดย mfERG
หลีกเลี่ยงแสงจ้า เช่น การถ่ายภาพจอตา และการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน ก่อนการตรวจ (หากหลีกเลี่ยงไม่ได้ ให้แน่ใจว่าฟื้นตัวอย่างน้อย 30 นาทีภายใต้แสงในห้อง)
ขยายรูม่านตา ให้มากที่สุดและบันทึกเส้นผ่านศูนย์กลางรูม่านตา ก่อนการตรวจ
การปรับตัวในที่มืด 20 นาที การปรับตัวในที่สว่าง 10 นาที
การใส่ขั้วไฟฟ้าชนิดคอนแทคเลนส์หลังการปรับตัวในที่มืดทำภายใต้แสงสีแดงสลัว จากนั้นให้แน่ใจว่าปรับตัวในที่มืดเพิ่มอีก 5 นาที
นำเสนอแสงแฟลชอ่อนก่อน จากนั้นแสงแฟลชแรง (เพื่อป้องกันการปรับตัวในที่สว่างบางส่วน)
ทารกสามารถตรวจในท่านอนหงายบนตักของผู้ปกครอง
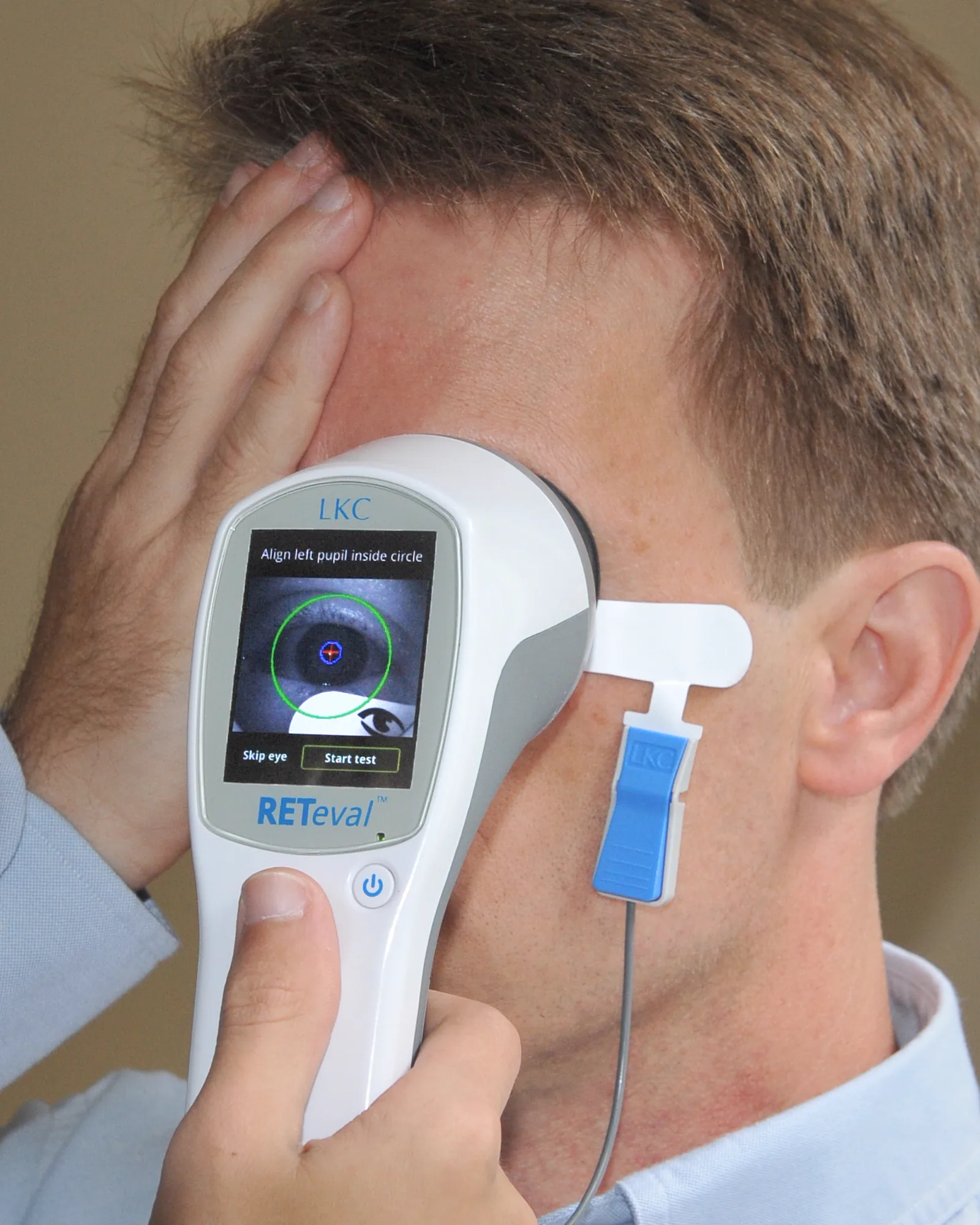
ภาพการตรวจ ERG ทางคลินิก: การติดตั้งขั้วไฟฟ้าและการบันทึก Qdavis. 2014
ERG test.jpg. Wikimedia Commons. 2014. Figure 2. Source ID: commons.wikimedia.org/wiki/File:2014_
ERG _test.jpg. License: CC BY-SA 4.0.
ภาพผู้ป่วยที่สวมขั้วไฟฟ้าและกำลังรับการตรวจคลื่นไฟฟ้าจอตาในห้องมืด แสดงตำแหน่งของขั้วไฟฟ้ากระจกตา และขั้วไฟฟ้าอ้างอิง รวมถึงสภาพแวดล้อมที่ป้องกันแสง สอดคล้องกับการวางขั้วไฟฟ้าและการตั้งค่าสภาพแวดล้อมการตรวจที่กล่าวถึงในหัวข้อ “4. ขั้นตอนและวิธีการตรวจ”
วางขั้วไฟฟ้าดินที่ใบหู
วางขั้วไฟฟ้าอ้างอิง (-) ที่หน้าผาก
วางขั้วไฟฟ้ากระจกตา (หรือขั้วไฟฟ้าผิวหนัง)
บันทึก ERG ภายใต้การปรับตัวในที่มืด (การตอบสนองของเซลล์รูปแท่ง → การตอบสนองสูงสุด → OPs)
หลังการปรับตัวในที่สว่าง (ประมาณ 10 นาที) บันทึก ERG (การตอบสนองของเซลล์รูปกรวย → ฟลิคเกอร์)
เปรียบเทียบคุณลักษณะของอิเล็กโทรดบันทึกหลัก
ชื่ออิเล็กโทรด วัสดุ/รูปแบบ คุณลักษณะ อิเล็กโทรด BA คอนแทคเลนส์ PMMA ใช้ซ้ำได้ มีหลายขนาด อิเล็กโทรด DTL เส้นใยเงิน/ไนลอน ใช้แล้วทิ้ง สวมใส่สบายสูง อิเล็กโทรด Jet พลาสติกชุบทอง ใช้แล้วทิ้ง อิเล็กโทรดผิวหนัง วางใต้ขอบเบ้าตา เด็กทนได้ดี
อิเล็กโทรดกระจกตา (อิเล็กโทรดคอนแทคเลนส์) มีความไวสูงและใช้เป็นอิเล็กโทรดมาตรฐาน แต่ต้องใช้ยาชาหยอดตา และเหมาะสำหรับเด็กชั้นประถมศึกษาปีที่สูงขึ้นไปจนถึงผู้ใหญ่
แอมพลิจูดของ ERG ด้วยอิเล็กโทรดผิวหนังต่ำกว่าอิเล็กโทรดกระจกตา ประมาณ 1/4 ถึง 1/5 แต่ยังสามารถบันทึกการตอบสนองมาตรฐานทั้งหมดได้ อุปกรณ์ ERG อิเล็กโทรดผิวหนังที่เป็นตัวแทน ได้แก่ LE-4000 (บริษัท Tomey Service) และ RETeval® (บริษัท LKC Technologies) RETeval® สามารถติดตั้งอิเล็กโทรดสามขั้ว (บันทึก, อ้างอิง, กราวด์) โดยการติดแผ่นแปะเดียวที่เปลือกตาล่าง
ในการตรวจทางไฟฟ้าสรีรวิทยา โดยเฉพาะในเด็ก ความน่าเชื่อถือของการตรวจการทำงานด้วยตนเอง (การมองเห็น , ลานสายตา) ต่ำ ทำให้ความสำคัญของการตรวจแบบปรนัยเพิ่มขึ้น
กรณีที่จำเป็นต้องทำ ERG โดยเฉพาะในเด็ก:
เมื่อมีความขุ่นของสื่อโปร่งใสที่ทำให้ไม่สามารถมองเห็นจอประสาทตา ได้
เมื่อสงสัยโรคจอประสาทตา ทางพันธุกรรม (เช่น จอประสาทตา อักเสบชนิดรงควัตถุ, CSNB ฯลฯ)
เมื่อไม่ทราบสาเหตุของการมองเห็น ลดลง
ในทารกและผู้ป่วยที่ไม่ให้ความร่วมมือ การเลือกอิเล็กโทรดบันทึกและการบันทึกภายใต้การระงับประสาทเป็นสิ่งสำคัญ
ในทารก อิเล็กโทรดผิวหนังและการบันทึกภายใต้การระงับประสาทช่วยเพิ่มความเป็นไปได้ในการวินิจฉัย4)
ขั้นตอนการวินิจฉัย IRD ในเด็กประกอบด้วย ffERG ± pattern/mfERG 4)
ในการประเมินอาตา ในทารก การตรวจเสริมรวมถึง ERG จะถูกเลือกตามผลการตรวจทางจักษุวิทยาเพื่อตรวจหาโรคของระบบรับความรู้สึก รวมถึง LCA และจอประสาทตา เสื่อมอื่นๆ5)
ปัจจัยต่อไปนี้มีผลต่อผล ERG ดังนั้นการกำหนดมาตรฐานของเงื่อนไขการตรวจจึงมีความสำคัญ
ระยะเวลากระตุ้น พื้นที่จอประสาทตา ที่ถูกกระตุ้น ช่วงระหว่างสิ่งกระตุ้น
ขนาดรูม่านตา
การไหลเวียนทั่วร่างกายและยา
ระดับการพัฒนาของจอประสาทตา (อายุ ทารก)
ความใสของสื่อนำแสง (เช่น ต้อกระจก )
สายตาสั้น รุนแรง การดมยาสลบ
Q
การตรวจคลื่นไฟฟ้าจอประสาทตาในเด็กทำอย่างไร?
A
ในทารกและเด็กที่ไม่ให้ความร่วมมือ การใช้อิเล็กโทรดผิวหนัง (วางที่ขอบล่างของเบ้าตา ) หรือการบันทึกภายใต้การระงับประสาทสามารถเพิ่มความเป็นไปได้ในการวินิจฉัย ทารกสามารถตรวจในท่านอนหงายบนตักของผู้ปกครอง เนื่องจากแอมพลิจูดของอิเล็กโทรดผิวหนังมีขนาดเล็ก การแปลผลต้องอาศัยค่าอ้างอิงและเงื่อนไขการตรวจเฉพาะของแต่ละสถานที่ 4)
ERG ไม่เพียงใช้ในการวินิจฉัย แต่ยังใช้ในการประเมินประสิทธิผลของการรักษาอย่างเป็นกลาง
ใน RP ระยะแรก การวินิจฉัยอาจทำได้ยากโดยอาศัยเพียงภาพจอประสาทตา และ ERG เป็นกุญแจสำคัญในการวินิจฉัย ในการยื่นคำขอใหม่สำหรับโรคหายาก RP ที่กำหนด การยืนยันความผิดปกติของ ERG (ชนิดลดลง ลบ หรือหายไป) เป็นการตรวจบังคับที่รวมอยู่ในเกณฑ์การรับรอง 7)
ใน RP ทั่วไป การตอบสนองของเซลล์รูปแท่ง จะลดลงก่อนการตอบสนองของเซลล์รูปกรวย หากการตอบสนองของเซลล์รูปกรวย บกพร่องอย่างเด่นชัด ควรสงสัยจอประสาทตา เสื่อมชนิดรูปกรวย 7)
ก่อนทำการตรวจทางพันธุกรรมสำหรับ IRD (จอประสาทตา เสื่อมทางพันธุกรรม) สิ่งสำคัญคือต้องยืนยันการวินิจฉัยทางคลินิกด้วย ERG ERG มีบทบาทสำคัญในการยืนยันฟีโนไทป์ของ IRD 8)
สามารถประเมินผลของการบำบัดทดแทนวิตามินเอสำหรับตาบอดกลางคืน จากการขาดวิตามินเอได้เป็นระยะด้วย ERG
Poornachandra และคณะ (2022) รายงานผู้ป่วยสองราย: ชายอายุ 20 ปีที่มี lipofuscinosis ในลำไส้ และชายอายุ 50 ปีที่มีโรคตับจากแอลกอฮอล์ (ทั้งสองมีระดับวิตามินเอในเลือด 0.02 มก./มล. ปกติ 0.3–0.6 มก./มล.) ทำ ERG ตามลำดับก่อนและหลังการเสริมวิตามินเอ (ฉีดเข้ากล้าม 100,000 หน่วย/วัน × 3 วัน → รับประทาน 50,000 หน่วย/วัน × 2 สัปดาห์) 1) ก่อนการรักษา ERG แสดงการสูญเสียการตอบสนองในที่มืดที่ DA 0.01, แอมพลิจูดคลื่น a และ b ลดลงที่ DA 3.0/DA 10.0, และแอมพลิจูดคลื่นออสซิลเลชันลดลงอย่างมาก การตอบสนองในที่มืดเริ่มดีขึ้นหลังจาก 1 สัปดาห์ของการรักษา และเกือบเป็นปกติหลังจาก 1 เดือน
ข้อค้นพบสำคัญจาก ERG :
เซลล์รูปแท่ง ขึ้นอยู่กับการส่งวิตามินเอจาก RPE และได้รับความเสียหายเร็วกว่าและกว้างขวางกว่าเซลล์รูปกรวย 1) ลำดับการฟื้นฟูการทำงานคือ: เซลล์รูปกรวย → เซลล์รูปแท่ง ส่วนปลาย → เซลล์รูปแท่ง รอบรอยบุ๋ม 1)
หากไม่มีการตอบสนองที่ดีขึ้นหลังจาก 1 สัปดาห์ของการรักษา ให้พิจารณาสาเหตุอื่นนอกเหนือจาก VAD 1)
ERG
ในตาบอดกลางคืน จากการขาดวิตามินเอ การปรับปรุงของ ERG จะเริ่มขึ้นหลังจาก 1 สัปดาห์นับจากเริ่มการรักษา หากไม่มีการปรับปรุงหลังจาก 1 สัปดาห์ จำเป็นต้องพิจารณาสาเหตุอื่นนอกเหนือจากการขาดวิตามินเอ 1)
Michieletto และคณะ (2025) รายงานผู้ป่วย Methylmalonic Acidemia ชนิด cblC หนึ่งรายที่ตรวจพบโดยการคัดกรองทารกแรกเกิด 2) เริ่มการรักษาในวันที่ 8 ของชีวิต (OHCbl 1 มก. IM/วัน, betaine 100 มก. × 3/วัน, กรดโฟลิก 5 มก. × 2/สัปดาห์) แต่เมื่ออายุ 7 เดือน ffERG แสดงแอมพลิจูดขององค์ประกอบในที่มืดและในที่สว่างลดลง และในเวลาเดียวกันก็เกิดจอประสาทตา ลาย bull’s eye จอประสาทตา เสื่อมดำเนินไปแม้จะได้รับการรักษา
ข้อเสนอแนะสำหรับการจัดการผู้ป่วย cblC:
แนะนำให้ทำ ERG ในผู้ป่วย cblC แม้ในระยะที่ยังไม่ชัดเจนของจอประสาทตา ลาย 2)
มีรายงานผลลัพธ์ทางตาที่ดีขึ้นด้วย OHCbl ขนาดสูง (6.5 ± 3.3 มก./กก./วัน) 2)
กรอบการวินิจฉัย AIR ของ AAO Task Force (2025) 3) :
การดำเนินโรคภายใน 6 เดือน
เซลล์ในช่องหน้าลูกตา /วุ้นตา < 1+
ความผิดปกติของชั้นนอกใน OCT
ความผิดปกติของ FAF
การตอบสนองของแท่งและกรวยลดลงใน ffERG
ผลบวกของแอนติบอดีต่อจอประสาทตา (ARA)
การยืนยันการตอบสนองของแท่งและกรวยที่ลดลงโดย ffERG ถือเป็นเกณฑ์การวินิจฉัยข้อหนึ่ง
Chen และคณะ (2025) รายงานผู้ป่วย 7 ราย รวมถึงโรคจอประสาทตา อักเสบจากภูมิคุ้มกันตนเอง (AIR) 3 รายในผู้ป่วยโรคกล้ามเนื้ออ่อนแรง (MG) 3) ทุกรายมีความผิดปกติของแท่งและกรวยใน ERG ผู้ป่วย 6 รายที่ ARA บวกมีการมองเห็น แย่ลงอย่างต่อเนื่องแม้ MG จะดีขึ้นด้วยการรักษาด้วยยากดภูมิคุ้มกัน
ต้นกำเนิดระดับเซลล์ของคลื่นแต่ละองค์ประกอบมีดังนี้
คลื่น a :
แสงแฟลชแรงภายใต้การปรับตัวในที่มืด: ทั้งแท่งและกรวย (ในจอประสาทตา ของมนุษย์ แท่งมีส่วนร่วมมากกว่า)
ภายใต้การปรับตามแสง (การตอบสนองของเซลล์รูปกรวย ): เซลล์รูปกรวย + เซลล์สองขั้วชนิด OFF ของเซลล์รูปกรวย
คลื่น b :
ภายใต้การปรับตามมืดด้วยแสงแฟลชอ่อน (การตอบสนองของเซลล์รูปแท่ง ): มาจากเซลล์สองขั้วชนิด ON (เซลล์สองขั้ว ON ของเซลล์รูปแท่ง )
ภายใต้การปรับตามแสง (การตอบสนองของเซลล์รูปกรวย ): ส่วนใหญ่เป็นเซลล์สองขั้วชนิด ON ของเซลล์รูปกรวย และเซลล์สองขั้วชนิด OFF ของเซลล์รูปกรวย ก็มีส่วนร่วม
คลื่นย่อยเป็นจังหวะ (OPs) :
มีต้นกำเนิดใกล้ชั้นข่ายประสาทชั้นในของจอตา (เช่น เซลล์อะแมครีน)
องค์ประกอบความถี่สูง 75–300 เฮิรตซ์
ในความผิดปกติของการไหลเวียนเลือดจอตา แอมพลิจูดลดลงและระยะแฝงยาวขึ้น
PhNR :
มีต้นกำเนิดจากเซลล์ปมประสาทจอตาและเส้นใยประสาทจอตา
ลดลงในภาวะฝ่อของเส้นประสาทตา
ERG ชนิดลบ ซึ่งคลื่น a ปกติและคลื่น b ลดลง บ่งชี้ว่าการส่งสัญญาณจากชั้นแกรนูลชั้นในเป็นต้นไปบกพร่อง แม้ว่าเซลล์รับแสง จะปกติ ใน CSNB ชนิดสมบูรณ์ คลื่น b ที่ DA 0.01 หายไปเนื่องจากความผิดปกติของเซลล์สองขั้วชนิด ON4) .
เซลล์รูปแท่ง ต้องพึ่งพาการส่งวิตามินเอ (11-ซิส-เรตินัล) จาก RPE และการขาดวิตามินเอทำให้เซลล์รูปแท่ง เสียหายเร็วและกว้างขวาง1) เซลล์รูปกรวย มีวิถีการสร้างเม็ดสีที่มองเห็นขึ้นมาใหม่โดยเฉพาะผ่านเซลล์ Müller ซึ่งอธิบายถึงความต้านทานสัมพัทธ์ต่อ VAD 1)
การขาดโปรตีน MMACHC → การเปลี่ยนวิตามินบี 12 เป็นอะดีโนซิลโคบาลามินและเมทิลโคบาลามินบกพร่อง → การสะสมของกรดเมทิลมาโลนิก (MMA) และโฮโมซิสเทอีน (Hcy) 2)
เซลล์รับแสง ของจอประสาทตา ชั้นนอก RPE และเซลล์ Müller มีไมโตคอนเดรียความหนาแน่นสูง จึงเปราะบางต่อความผิดปกติของเมแทบอลิซึม 2) การพัฒนาของโฟเวียดำเนินไปตั้งแต่แรกเกิดจนถึงวัยเด็กตอนต้น ดังนั้นจึงเปราะบางต่อการสะสมที่เป็นพิษของ Hcy และ MMA ในช่วงเวลานี้ 2)
การบูรณาการ ERG เข้ากับขั้นตอนการวินิจฉัยโรคจอประสาทตา ทางพันธุกรรม (IRD) กำลังก้าวหน้า
Mordà และคณะ (2025) เสนอขั้นตอนการวินิจฉัยแบบเป็นขั้นสำหรับ IRD ในเด็ก: การถ่ายภาพวินิจฉัยที่ปรับตามอายุ (OCT /FAF ) + การตรวจทางไฟฟ้าสรีรวิทยา (ffERG ± pattern/mfERG ) + การคัดกรองทั่วร่างกายแบบเจาะจง → การตรวจทางพันธุกรรม (panel → WES → WGS) 4) การวิเคราะห์แบบ trio การตรวจหา CNV /SV และการวิเคราะห์ซ้ำเป็นระยะช่วยเพิ่มอัตราการวินิจฉัย
ในรายงานขนาดเล็กเกี่ยวกับการรักษาด้วย OHCbl ขนาดสูง ผู้ป่วย 5 ใน 6 ราย (ขนาด 0.4–2.7 มก./กก./วัน) ไม่เกิดโรคจุดรับภาพชัดหรือจอประสาทตา ในกลุ่มประวัติ (0.3 มก./กก./วัน) ผู้ป่วยทั้ง 27 รายเกิดโรคจุดรับภาพชัด 2) ในรายงานอีก 4 ราย ผลลัพธ์ทางจักษุวิทยาและการรู้คิดดีในผู้ป่วยที่เริ่มขนาดสูง (เฉลี่ย 6.5 ± 3.3 มก./กก./วัน) ก่อนอายุ 5 เดือน 2)
AAO Task Force (2025) ได้กำหนดแนวทางสำหรับการวินิจฉัย การจัดการ และการวิจัยของ AIR โดยกำหนดให้การตอบสนองของเซลล์รูปแท่ง และเซลล์รูปกรวย ที่ลดลงใน ffERG เป็นหนึ่งในเกณฑ์การวินิจฉัย 3) การทำให้วิธีการตรวจหาแอนติบอดีต่อจอประสาทตา (ARA) เป็นมาตรฐานเป็นความท้าทายในอนาคต 3)
Voretigene neparvovec ได้รับการอนุมัติสำหรับ LCA และ RP ที่เกี่ยวข้องกับการกลายพันธุ์ของยีน RPE 65 และใช้ ERG เพื่อประเมินการทำงานของจอประสาทตา หลังการบำบัดด้วยยีน การเปลี่ยนแปลงของ ERG ก่อนและหลังการรักษามีความสำคัญมากขึ้นในฐานะตัวบ่งชี้วัตถุประสงค์ของประสิทธิภาพการรักษา
Poornachandra B, Jayadev C, Sharief S, et al. Serial ERG monitoring of response to therapy in vitamin A deficiency related night blindness. BMJ Case Rep. 2022;15:e247856.
Michieletto P, Baldo F, Madonia M, et al. Retinal changes in early-onset cblC methylmalonic acidemia identified through expanded newborn screening: highlights from a case study and literature review. Genes. 2025;16:635.
Chen Y, Zhang Y, Luo J, et al. Autoimmune retinopathy in patients with myasthenia gravis: cases series and literature review. BMC Ophthalmology. 2025;25:521.
Mordà D, et al. Pediatric inherited retinal dystrophies: a comprehensive review. Prog Retin Eye Res. 2025;109:101405.
Bertsch M, Floyd M, Kehoe T, Pfeifer W, Drack AV. The clinical evaluation of infantile nystagmus: what to do first and why. Ophthalmic Genet. 2017;38(1):22-33. doi:10.1080/13816810.2016.1266667.
Collin RJ, et al. Retinopathy in mucopolysaccharidoses. Ophthalmology. 2025;132(4):470-.
厚生労働科学研究費補助金難治性疾患等政策研究事業 網膜脈絡膜・視神経萎縮症に関する調査研究班. 網膜色素変性診療ガイドライン. 日眼会誌. 2016;120(12):846-861. PMID:30079711.
遺伝性網膜ジストロフィにおける遺伝学的検査のガイドライン. 日眼会誌. 2023;127(6):628-.
Robson AG, Frishman LJ, Grigg J, et al. ISCEV Standard for full-field clinical electroretinography (2022 update). Doc Ophthalmol. 2022;144(3):165-177.
Hood DC, Bach M, Brigell M, et al. ISCEV standard for clinical multifocal electroretinography (2011 edition). Doc Ophthalmol. 2012;124(1):1-13.