จอประสาทตาเสื่อมแบบร่างแห เป็นภาวะจอประสาทตา เสื่อมส่วนปลายที่พบบ่อยที่สุด พบในประชากรทั่วไป 6-10% และพบในผู้ป่วยจอประสาทตาลอก ชนิดมีรอยฉีกขาด 20-40%อุบัติการณ์ของจอประสาทตาลอก ชนิดมีรอยฉีกขาดจากจอประสาทตาเสื่อมแบบร่างแห ต่ำมาก (0.3-0.7%) และส่วนใหญ่ไม่มีอาการและคงที่ 6)
จอประสาทตาฉีกขาดรูปเกือกม้าเกิดจากการดึงรั้งที่เกี่ยวข้องกับการหลุดของวุ้นตา ส่วนหลัง และในกรณีที่มีอาการ 33-55% จะ发展为จอประสาทตาลอก ชนิดมีรอยฉีกขาดหากไม่ได้รับการรักษา 1)
รูฝ่อเกิดจากการฝ่อเรื้อรังโดยไม่มีการดึงรั้งของวุ้นตา และการ发展为จอประสาทตาลอก ชนิดมีรอยฉีกขาดมีเพียงไม่กี่เปอร์เซ็นต์
การเพิ่มขึ้นอย่างกะทันหันของจุดลอย, แสงวาบ , และข้อบกพร่องของลานสายตาเป็นอาการเตือนของจอประสาทตาฉีกขาดหรือลอก ซึ่งต้องพบจักษุแพทย์โดยด่วน
การรักษาทันทีด้วยการจี้ด้วยเลเซอร์หรือการจี้เย็น สามารถลดความเสี่ยงของจอประสาทตาลอก ชนิดมีรอยฉีกขาดให้ต่ำกว่า 5% 1)
การตรวจอวัยวะภายในตา 360 องศาภายใต้การขยายม่านตา (การตรวจด้วยกล้องสองตาทางอ้อมร่วมกับการกดตาขาว ) เป็นพื้นฐานของการวินิจฉัย และสิ่งสำคัญคือไม่พลาดรอยฉีกขาดหลายแห่ง
โดยปกติแล้ว การจี้เลเซอร์จอประสาทตา เชิงป้องกันไม่จำเป็นสำหรับจอประสาทตาเสื่อมแบบร่างแห ธรรมดา แต่อาจพิจารณาได้หากมีปัจจัยเสี่ยง เช่น ประวัติจอประสาทตาลอก ชนิดมีรอยฉีกขาดในตาข้างตรงข้าม สายตาสั้น มาก หรือกลุ่มอาการสติกเลอร์ 1)
จอประสาทตาฉีกขาด รูจอประสาทตา และจอประสาทตาเสื่อมแบบร่างแห เป็นรอยโรคจอประสาทตา ส่วนปลายที่เกี่ยวข้องอย่างใกล้ชิดกับการเกิดจอประสาทตาลอก ชนิดมีร่องนำ (RRD)
จอประสาทตาเสื่อมแบบร่างแห (lattice degeneration)จอประสาทตา ส่วนปลายจากเส้นศูนย์สูตรถึงขอบด้านหลังของฐานวุ้นตา ภายในหลอดเลือดจะกลายเป็นเส้นสีขาวและปรากฏเป็นแบบร่างแห (ที่มาของชื่อ) เกิดจอประสาทตา บางเฉพาะที่ร่วมกับประสาทเสื่อมและข้อบกพร่องของเยื่อจำกัดชั้นใน ภายในบริเวณเสื่อม และวุ้นตา ที่อยู่ด้านบนจะกลายเป็นของเหลว เกิดการยึดเกาะระหว่างวุ้นตา กับจอประสาทตา อย่างแข็งแรงที่ขอบ
จอประสาทตาฉีกขาด (retinal tear) คือรอยฉีกขาดตลอดความหนาของจอประสาทตา ชั้นรับความรู้สึก เกิดจากการดึงรั้งของวุ้นตา บริเวณจุดยึดเกาะวุ้นตา กับจอประสาทตา และมักเกิดจากจอประสาทตาเสื่อมแบบร่างแห มักเกิดเป็นรองจากวุ้นตา หลุดจากจอประสาทตา ส่วนหลัง (การเปลี่ยนแปลงตามอายุ)
รูจอประสาทตา (retinal hole) คือข้อบกพร่องตลอดความหนาของจอประสาทตา ชั้นประสาท ซึ่งเกิดจากจอประสาทตา ฝ่อ พบได้บ่อยที่สุดภายในจอประสาทตาเสื่อมแบบร่างแห รูฝ่อ (atrophic hole) คือรูที่ไม่มีฝาปิด (ลิ้น) เกิดจากจอประสาทตา ฝ่อเรื้อรังภายในบริเวณจอประสาทตาเสื่อมแบบร่างแห และไม่มีการดึงรั้งของวุ้นตา เนื่องจากรูภายในจอประสาทตาเสื่อมแบบร่างแห ได้รับการดึงรั้งจากบริเวณเสื่อมเอง จึงอาจต้องจัดการคล้ายกับจอประสาทตาฉีกขาดขึ้นอยู่กับสถานการณ์
รอยฉีกขาดและรูจำแนกเป็นห้าชนิดตามลักษณะทางสัณฐานวิทยาและกลไกการเกิด
ชนิด ลักษณะ ตำแหน่งที่พบบ่อย รูฝ่อ เกิดจากจอประสาทตา ฝ่อ; ไม่มีฝาปิด อายุน้อย, สายตาสั้น ; ภายในจอประสาทตาเสื่อมแบบร่างแห รอยฉีกขาดแบบมีฝาปิด (รูปเกือกม้า) การดึงรั้งจาก PVD ; ฝาปิดยังคงอยู่ อายุ 50 ปี; หลัง PVD รอยฉีกขาดขนาดใหญ่ น้ำวุ้นตา กลายเป็นของเหลวรุนแรง มากกว่า 1 จตุภาค หลังสายตาสั้น มากหรือการบาดเจ็บที่ตา รอยฉีกขาดที่ ora serrata การหลุดลอกรอบวงที่ ora serrata ผู้ป่วยอายุน้อยหรือผู้ป่วยภูมิแพ้ รอยฉีกขาดของจอประสาทตา จากการบาดเจ็บ หลังการบาดเจ็บแบบทื่อหรือทะลุ ตาที่ได้รับบาดเจ็บ ร่วมกับเลือดออกในน้ำวุ้นตา
ความชุกของจอประสาทตาเสื่อมแบบร่างแห (lattice degeneration) รายงานว่าอยู่ที่ 6–10% ของประชากรทั่วไป1) 6) รายงานการชันสูตรพลิกศพบางฉบับระบุว่าสูงถึง 10.7%6) ความถี่สูงสุดเกิดขึ้นเมื่ออายุ 20 ปี และแทบไม่มีความแตกต่างระหว่างเชื้อชาติหรือเพศ ตำแหน่งที่พบบ่อยที่สุดคือจตุภาคขมับล่าง ส่วนความถี่ทางด้านจมูกต่ำที่สุด
อุบัติการณ์รายปีของ RRD อยู่ที่ 10–18 ต่อ 100,000 คน7) พบจอประสาทตาเสื่อมแบบร่างแห ในผู้ป่วย RRD 20–40%1) 6) แต่มีเพียง 0.3–0.7% ของจอประสาทตาเสื่อมแบบร่างแห ที่พัฒนาเป็น RRD จริง8) ในการศึกษาระยะยาวที่ติดตาม 423 ตาเป็นเวลาเฉลี่ยประมาณ 11 ปี มีเพียง 3 ตา (0.7%) ที่พัฒนาเป็น RRD ทางคลินิก6) ประมาณ 20–35% ของจอประสาทตาเสื่อมแบบร่างแห มีรูฝ่อร่วมด้วย แต่มีเพียงส่วนน้อยที่ดำเนินไปสู่จอประสาทตาลอก 2) การศึกษาทะเบียนขนาดใหญ่รายงานอุบัติการณ์ RRD หลังการผ่าตัดต้อกระจก เท่ากับ 0.21% (ประมาณ 1 ใน 500) ภายในปีแรกหลังผ่าตัด11)
เมื่อมีรอยฉีกขาดจากการบาดเจ็บร่วมด้วย การดำเนินโรคจะรวดเร็ว โดย RRD เกิดขึ้น 12% ทันทีหลังบาดเจ็บ 30% ภายใน 1 เดือน 50% ภายใน 8 เดือน และ 80% ภายใน 24 เดือน
Q
จอประสาทตาเสื่อมแบบร่างแหทำให้จอประสาทตาลอกเสมอหรือไม่?
A
โอกาสที่จอประสาทตาเสื่อมแบบร่างแห จะพัฒนาเป็นจอประสาทตาลอก นั้นต่ำมาก เพียง 0.3–0.7% รอยโรคส่วนใหญ่คงที่และไม่มีอาการ อย่างไรก็ตาม หากมีปัจจัยเสี่ยง เช่น ประวัติจอประสาทตาลอก ในตาอีกข้าง หรือสายตาสั้น มาก การติดตามผลเป็นระยะอย่างสม่ำเสมอเป็นสิ่งสำคัญ
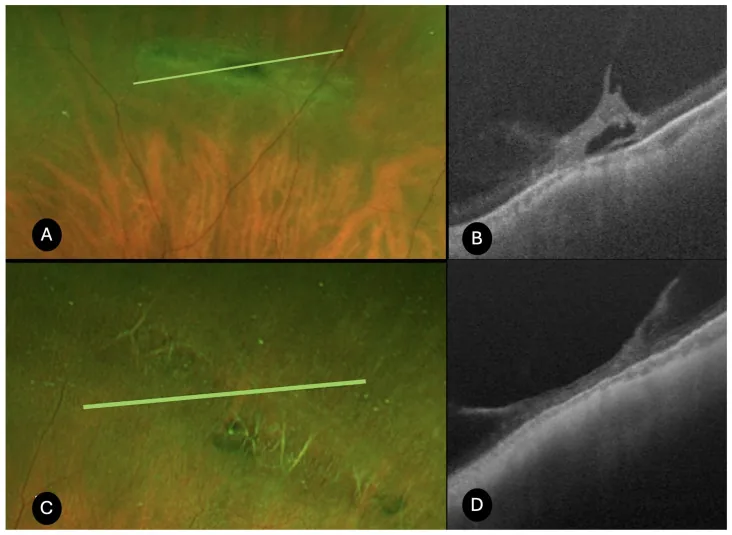
ภาพถ่ายจอตาและภาพ SS-OCT ของจอตาเสื่อมแบบตาข่าย Bacherini D, et al. Characterization of Peripheral Retinal Degenerations and Rhegmatogenous Lesions Using Ultra-Widefield Swept Source
OCT Integrated with a Novel Scanning Laser Ophthalmoscope. Diagnostics (Basel). 2025. Figure 1. PM
CI D: PMC12650825. License: CC BY.
ภาพถ่ายจอตาของจอตาเสื่อมแบบตาข่าย (A, C) และภาพ SS-OCT แสดงการดึงรั้งของวุ้นตา สารสะสมสะท้อนแสงสูง น้ำใต้จอตาบริเวณเฉพาะที่ (B) และการดึงรั้งของวุ้นตา อย่างกว้างขวางร่วมกับคอรอยด์ บางลง (D) สอดคล้องกับจอตาเสื่อมแบบตาข่ายที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
ผู้ป่วยส่วนใหญ่ที่มีจอตาเสื่อมแบบตาข่ายเพียงอย่างเดียวหรือรูฝ่อจะไม่มีอาการ เมื่อมีอาการ มักเกิดจากภาวะแทรกซ้อน (จอตาฉีกขาดหรือจอตาลอก)
เห็นแสงวาบ : เกิดขึ้นก่อนจอตาฉีกขาดเนื่องจากการดึงรั้งบริเวณที่วุ้นตา ยึดติดกับจอตา อาการแย่ลงในที่มืด มักรู้สึกได้แม้หลับตา อาจถูกกระตุ้นโดยการเคลื่อนไหวลูกตาเห็นจุดลอย :
ในภาวะวุ้นตา หลุดตัวเฉียบพลัน ผู้ป่วยเห็น “สิ่งกลมสีดำ” (เนื่องจากห่วงเนื้อเยื่อเกลียที่หัวประสาทตา)
หากจอตาฉีกขาดทำให้เส้นเลือดแตก ผู้ป่วยเห็น “จุดดำเล็กๆ จำนวนมาก”
อธิบายเป็นรูปทรงต่างๆ เช่น ใยแมงมุม ม่าน แมลง วงแหวน จุด ฯลฯ
ข้อบกพร่องของลานสายตา : เมื่อเกิดจอตาลอก ข้อบกพร่องจะปรากฏด้านตรงข้ามกับบริเวณที่ลอก มักอธิบายว่า “ม่านลงมา”การมองเห็น ลดลง
ประมาณ 15% ของผู้ป่วยที่มีวุ้นตา หลุดตัวจะเกิดจอตาฉีกขาด 1) ในวุ้นตา หลุดตัวเฉียบพลันที่มีเลือดออกในวุ้นตา 70% มีจอตาฉีกขาดร่วมด้วย ในขณะที่ไม่มีเลือดออกในวุ้นตา มีเพียง 2-4% ที่เกิดจอตาฉีกขาด 13) อัตราจอตาฉีกขาดในวุ้นตา หลุดตัวที่มีอาการคือ 8.2% และในการวิเคราะห์อภิมานคือ 21.7% จอตาฉีกขาดที่พลาดในการตรวจครั้งแรกคือ 1.8% และส่วนใหญ่มีเลือดออกในวุ้นตา เลือดออกในจอตา หรืออาการใหม่ร่วมด้วย 12)
จอตาฉีกขาดแบบแผ่นปิด (รูปเกือกม้า)
รูปร่าง : รอยขาดทะลุความหนาเต็มชั้นรูปตัว U หรือสามเหลี่ยม ฝาปิดพลิกกลับโดยปลายยังติดกับเยื่อแก้วตาเสือกด้านหลัง
ขอบเปียก : ขอบรอยขาดยกตัวขึ้นและดูขาว (ตัวบ่งชี้การดึงรั้งที่ยังทำงาน)
Shaffer’s sign : เซลล์เม็ดสีจากเยื่อบุผิวเม็ดสีจอประสาทตา ลอยอยู่ในแก้วตาเสือกส่วนหน้า (ปัจจัยทำนายรอยขาดประมาณ 90%) 1)
Weiss ring : ความขุ่นเป็นวงจากการหลุดของจุดยึดแก้วตาเสือกรอบขั้วประสาทตา 1)
ตำแหน่งพบบ่อย : 60% ที่จตุภาคขมับบน; ทศวรรษที่ 5 (หลัง PVD )
รูฝ่อ
รูปร่าง : กลมหรือรี ไม่มีฝาปิด (ไม่มี flap)
การสะสมเม็ดสี : ในรายเรื้อรัง อาจมีเม็ดสีสะสมรอบรอยโรค
ซ่อนอยู่ : อาจถูกซ่อนอยู่ในจอประสาทตา เสื่อมแบบ lattice ระวังมองข้าม
ไม่มีอาการ : ส่วนใหญ่ไม่มีอาการ; พบโดยบังเอิญจากการตรวจอวัยวะภายในตาเป็นประจำ
จอประสาทตาเสื่อมแบบ lattice
จอประสาทตา บางเฉพาะที่
ปลอกหุ้มหลอดเลือดขาว : หลอดเลือดจอประสาทตา ที่พาดผ่านบริเวณเสื่อมดูขาว (ที่มาของลักษณะ lattice)
ร่วมกับรูฝ่อ : ประมาณ 20-35% ของจอประสาทตา เสื่อมแบบ lattice มีรูฝ่อร่วมด้วย 2)
Snail-track degeneration : ชนิดย่อยที่พบในคนหนุ่มสาว; การเปลี่ยนแปลงสีขาวคล้ายน้ำค้างแข็ง
Q
ควรไปพบแพทย์ทันทีหากมีอาการเห็นจุดลอย?
A
ประมาณ 15% ของผู้ป่วยที่มีภาวะวุ้นตา หลุดตัว (PVD ) จะเกิดจอประสาทตาฉีกขาด การเพิ่มขึ้นอย่างกะทันหันของจุดลอย อาการแสงวาบ และข้อบกพร่องของลานสายตาเป็นสัญญาณเตือนของจอประสาทตาฉีกขาดหรือจอประสาทตาลอก หากมีอาการเหล่านี้ แนะนำอย่างยิ่งให้ไปพบจักษุแพทย์ทันทีเพื่อตรวจอวัยวะภายในตาภายใต้การขยายม่านตา
ภาวะวุ้นตา หลุดตัว (PVD ) : สาเหตุหลักของจอประสาทตาฉีกขาดแบบแผ่นพับ เมื่ออายุมากขึ้น เส้นใยคอลลาเจนในวุ้นตา จะรวมตัวกันและกลายเป็นของเหลว ทำให้ชั้นคอร์เทกซ์ของวุ้นตา หลุดออกจากผิวด้านในของจอประสาทตา 15) จอประสาทตา ถูกดึงรั้งที่ขอบด้านหลังของฐานวุ้นตา ซึ่งมีการยึดเกาะแน่น 1) การฝ่อของจอประสาทตา เรื้อรัง : สาเหตุของรูพรุนแบบฝ่อ ในบริเวณจอประสาทตาเสื่อมแบบร่างแห การเสื่อมของเซลล์ประสาทที่ดำเนินไปทำให้จอประสาทตา บางลงอย่างมากและเกิดรูพรุนกลไกการเสื่อมแบบร่างแห : ไม่ทราบสาเหตุ แต่มีสมมติฐานหลายประการ เช่น ความผิดปกติของการพัฒนาเยื่อหุ้มขอบเขตชั้นใน และภาวะขาดเลือดเฉพาะที่กลไกจากการบาดเจ็บ : ในกรณีการบาดเจ็บที่ตาชนิดทื่อ มักเกิดการฉีกขาดบริเวณเส้นศูนย์สูตรด้านขมับล่าง แรงโดยตรงหรือโดยอ้อมจะรวมตัวที่จุดยึดเกาะระหว่างวุ้นตา กับจอประสาทตา ทำให้เกิดการฉีกขาด
ปัจจัยเสี่ยง ผลต่อความเสี่ยงจอประสาทตาลอก สายตาสั้น (> -3 D)ความเสี่ยงสูงกว่า 10 เท่าเมื่อเทียบกับผู้ไม่สายตาสั้น 9) สายตาสั้น เล็กน้อย (1-3 D)ความเสี่ยงสูงกว่า 4 เท่าเมื่อเทียบกับผู้ไม่สายตาสั้น 9) ร่วมกับจอประสาทตาเสื่อมแบบร่างแห ผู้ป่วย RRD 20-30% มีจอประสาทตาเสื่อมแบบร่างแห 1) 6) ประวัติการผ่าตัดต้อกระจก 20-40% ของตา RRD; 0.21% ภายใน 1 ปีหลังผ่าตัด1) 11) การตัดแคปซูลหลังด้วยเลเซอร์ Nd:YAG ความเสี่ยง RRD เพิ่มขึ้น 4 เท่า1) ประวัติ RRD ในตาอีกข้าง ความเสี่ยงประมาณ 10%1) กลุ่มอาการสติกเลอร์ โรควุ้นตา -จอประสาทตา ทางพันธุกรรมที่พบบ่อยที่สุด1) 2) ยาหยอดตากลุ่มไมโอติก (พิโลคาร์พีน) เพิ่มแรงดึงเนื่องจากการหดตัวของกล้ามเนื้อซิลิอารี3) รอยฉีกขาดจากอุบัติเหตุ 80% ลุกลามเป็น RRD ภายใน 24 เดือน
ในรอยฉีกขาดจากอุบัติเหตุ ระยะเวลาตั้งแต่ได้รับบาดเจ็บจนถึงเกิดจอประสาทตาลอก เป็นไปอย่างรวดเร็ว RRD เกิดขึ้น 12% ทันทีหลังบาดเจ็บ 30% ภายใน 1 เดือน 50% ภายใน 8 เดือน และ 80% ภายใน 24 เดือน อาจมีรอยฉีกขาดที่ขั้วหลัง รอยฉีกขาดที่ ora serrata หรือรอยฉีกขาดของเยื่อบุซิลิอารีร่วมด้วย และมักมีเลือดออกในวุ้นตา หรือมุม recess ร่วมด้วย การตรวจรอบ 360 องศาภายใต้การขยายม่านตา เป็นสิ่งจำเป็น
Q
คนสายตาสั้นมีแนวโน้มที่จะเกิดจอประสาทตาฉีกขาดหรือไม่?
A
สายตาสั้น (มากกว่า -3D) เพิ่มความเสี่ยงของจอประสาทตาลอก แบบมีรอยฉีกขาดประมาณ 10 เท่า และสายตาสั้น เล็กน้อย (1-3D) ก็เพิ่มความเสี่ยง 4 เท่า ในตาสั้น การยืดของแกนตา มักมาพร้อมกับจอประสาทตาเสื่อมแบบร่างแห ซึ่งเพิ่มความเสี่ยงยิ่งขึ้น การตรวจคัดกรองด้วยการตรวจจอประสาทตา ภายใต้การขยายม่านตา เป็นระยะเป็นสิ่งสำคัญ
การตรวจจอประสาทตา 360 องศาภายใต้การขยายม่านตา : การตรวจด้วยกล้องสองตาทางอ้อมร่วมกับการกดตาขาว มีประโยชน์มากที่สุด รอยฉีกขาดและรูของจอประสาทตา ส่วนใหญ่เกิดขึ้นด้านหน้าของเส้นศูนย์สูตร ทำให้วินิจฉัยด้วยกล้องถ่ายภาพจอประสาทตา ได้ยากกล้องจุลทรรศน์ชนิดกรีด (ด้วยเลนส์สามกระจกหรือเลนส์มุมกว้าง) : เพื่อประเมินรอยฉีกขาดรูปเกือกม้า ฝาปิด การดึงรั้ง หลอดเลือดสะพาน และขอบเขตของจอประสาทตาลอก ส่วนปลายในสามมิติ การให้ผู้ป่วยนอนหงายเป็นท่าที่เหมาะสำหรับการตรวจรอบข้างการยืนยันสัญญาณของ Shaffer : เซลล์เม็ดสีจากเยื่อบุจอประสาทตา (ฝุ่นยาสูบ) ในวุ้นตา ส่วนหน้าเป็นตัวทำนายรอยฉีกขาดได้ประมาณ 90% 1) การยืนยันวงแหวน Weiss : หลักฐานที่ชัดเจนของวุ้นตา หลุดจากจอประสาทตา ส่วนหลัง 1) การตรวจหารอยฉีกขาดหลายแห่งอย่างละเอียด : เนื่องจากมีโอกาส 75% ที่จะมีรอยฉีกขาดหลายแห่งภายใน 90 องศาเดียวกัน ควรตรวจจอประสาทตา ทั้งหมดแม้จะพบรอยฉีกขาดเพียงแห่งเดียว 1)
ในการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด สำหรับรอยฉีกขาดที่ขอบของจอประสาทตาเสื่อมแบบร่างแห ควรออกแบบพื้นที่จี้ให้ครอบคลุมไม่เพียงแค่รอบรอยฉีกขาด แต่รวมถึงจอประสาทตาเสื่อมแบบร่างแห ทั้งหมด สำหรับรอยฉีกขาดเดี่ยว การจี้เฉพาะรอบรอยฉีกขาดก็เพียงพอ การให้ผู้ป่วยนอนหงายช่วยหลีกเลี่ยงความยากในการมองเห็นสามมิติ ทางด้านจมูก-ขมับ และเพิ่มความแม่นยำในการตรวจส่วนปลาย
OCT ภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง และการประเมินรอยโรคที่จุดรับภาพชัด 1) ; OCT ส่วนรอบนอกตรวจพบจอประสาทตา บางลง 92%, การยึดติดระหว่างวุ้นตา กับจอประสาทตา 72%, การแยกชั้นจอประสาทตา 44%, รอยฉีกขาดและของเหลวใต้จอประสาทตา 4% 2) การถ่ายภาพจอประสาทตา มุมกว้างพิเศษ (UWF) : มีประโยชน์ในการคัดกรอง; ความไว 65-89% 2) กล้องตรวจจอประสาทตา แบบเลเซอร์สแกนโหมดย้อนกลับ (SLO) : ตรวจพบความผิดปกติส่วนรอบนอกมากกว่าวิธีดั้งเดิม 31-55% 2) OCT แหล่งกำเนิดคลื่นความถี่กว้างพิเศษ (รวมถึงอุปกรณ์แบบบูรณาการเช่น IIVO)จอประสาทตา เสื่อมส่วนรอบนอกและรอยโรคที่ทำให้เกิดรอยฉีกขาดพร้อมกัน เพิ่มความแม่นยำในการวินิจฉัย 2) อัลตราซาวนด์แบบ B-scan : ในกรณีที่มองเห็นจอประสาทตา ไม่ชัดเนื่องจากเลือดออกในวุ้นตา 1)
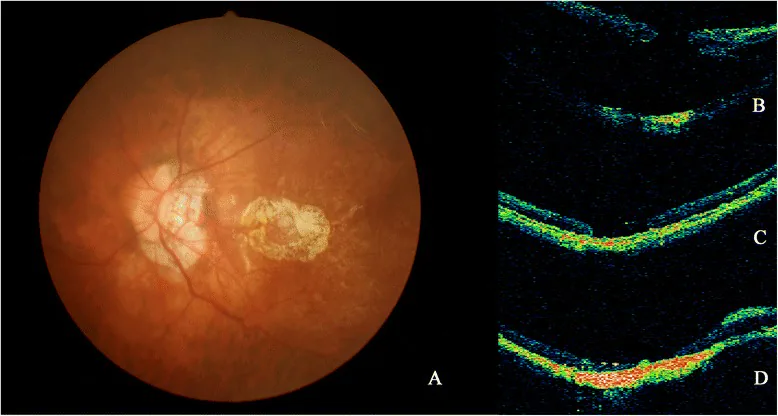
ภาพรูฝ่อ Nan Hong; Bai-shuang Huang; Jian-ping Tong. Primary silicone oil tamponade and internal limiting membrane peeling for retinal detachment due to macular hole in highly myopic eyes with chorioretinal atrophy. BMC Ophthalmol. 2015 Nov 11; 15:165 Figure 2. PM
CI D: PMC4642637. License: CC BY.
ภาพถ่ายจอประสาทตา และภาพ OCT (a, b, c, d) จากผู้ป่วยรายที่ 20. a: PCA รอบ MH แสดงในภาพถ่ายจอประสาทตา . b: RD ที่เกิดจาก MH พัฒนาขึ้น. c: หลังการนำ SO ออก จอประสาทตา ประสานกันสำเร็จ MH ยังคงเปิดอยู่บน OCT . d: หลังการนำซิลิโคนออกครั้งที่สอง ผู้ป่วยจอประสาทตา ประสานกันสำเร็จแม้ MH ยังคงเปิดอยู่.
ประเภทของรอยฉีกขาด ความเสี่ยง RRD ความจำเป็นในการรักษา รอยฉีกขาดแบบพนังที่มีอาการ 33-55% 1) การรักษาทันที จอประสาทตาฉีกขาดโดยไม่มีอาการ ความเสี่ยงต่ำ10) รักษาบางส่วน รูฝ่อ ไม่กี่เปอร์เซ็นต์ สังเกตอาการเป็นหลัก รูที่มีฝาปิด ต่ำ (แรงดึงถูกปลด) โดยทั่วไปไม่ต้องรักษา
การวินิจฉัยแยกโรค ได้แก่ ภาวะเสื่อมแบบถุงน้ำ ภาวะเสื่อมแบบหินกรวด และ white without pressure ภาวะเสื่อมแบบหินกรวดเป็นภาวะเสื่อมจากการไหลเวียนของเส้นเลือดฝอยคอรอยด์ ไม่เพียงพอ และไม่ทำให้เกิดการเหลวของวุ้นตา หรือรู/รอยฉีกขาด white without pressure คือการเปลี่ยนแปลงสีขาวโดยไม่ต้องกดตาขาว ซึ่งบางครั้งต้องแยกจากภาวะเสื่อมแบบตาข่าย ภาวะเสื่อมแบบถุงน้ำคือการเกิดโพรงในชั้นแกรนูลด้านใน ซึ่งเป็นกลไกที่แตกต่างจากการเกิดรู
Q
การตรวจใดที่สามารถพบจอประสาทตาฉีกขาดได้?
A
การตรวจพื้นฐานคือการตรวจอวัยวะตา 360 องศาภายใต้การขยายม่านตา (จักษุกล้องสองตาทางอ้อม + กดตาขาว ) สัญญาณของ Shaffer (เซลล์เม็ดสีในวุ้นตา ส่วนหน้า) ก็เป็นเบาะแสสำคัญเช่นกัน หากมีเลือดออกในวุ้นตา การตรวจอัลตราซาวนด์แบบ B-scan มีประโยชน์ และ OCT สามารถประเมินรอยฉีกขาดอย่างละเอียด หากพบรอยฉีกขาดหนึ่งแห่ง ควรตรวจจอประสาทตา ทั้งหมดเพื่อไม่ให้พลาดรอยฉีกขาดหลายแห่ง
ชนิดของรอยโรค การรักษาที่แนะนำ เหตุผล รอยฉีกขาดรูปเกือกม้าที่มีอาการ รักษาทันที1) ไม่รักษา 33-55% จะ发展为 RRD; รักษาแล้วความเสี่ยง <5% รอยฉีกขาดจอประสาทตา ไม่มีอาการ (ไม่มีสัญญาณเรื้อรัง) พิจารณารักษา1) 10) เฉพาะบางรายเท่านั้นที่ต้องรักษา รูฝาปิดที่มีอาการ โดยทั่วไปไม่ต้องรักษา1) แรงดึงถูกปลดแล้ว ความเสี่ยง RRD ต่ำ รูฝ่อไม่มีอาการ ไม่ค่อยแนะนำให้รักษา1) การ发展为 RRD เพียงไม่กี่เปอร์เซ็นต์ จอประสาทตา เสื่อมแบบตาข่ายไม่มีอาการ (ไม่มีรู)ไม่ต้องรักษา เฉพาะเมื่อเกิดรอยฉีกขาดรูปเกือกม้าหลัง PVD 1) รูจอประสาทตา ภายในจอประสาทตา เสื่อมแบบตาข่าย (ไม่มีน้ำใต้จอประสาทตา ลุกลาม + ไม่มีภาวะวุ้นตา หลุดหลัง) โดยทั่วไปไม่ต้องรักษา1) คำแนะนำ AAO PPP 2024 จอประสาทตาฉีกขาดจากอุบัติเหตุ การรักษาตามปกติ1) 80% ลุกลามเป็นจอประสาทตาลอก แบบมีรอยฉีกขาดภายใน 24 เดือน
จอประสาทตา เสื่อมแบบตาข่ายธรรมดาไม่จำเป็นต้องจี้เลเซอร์ป้องกัน (ความถี่ของการเกิดจอประสาทตาลอก ไม่เปลี่ยนแปลงแม้ทำ) พิจารณารักษาเชิงป้องกันหากมีปัจจัยเสี่ยงอย่างน้อยหนึ่งข้อต่อไปนี้ร่วมด้วย1) .
ประวัติจอประสาทตาลอก ในตาอีกข้าง (สำคัญที่สุด)
ตาไม่มีเลนส์หรือตามีเลนส์แก้วตาเทียม
สายตาสั้น มากร่วมกับจอประสาทตา เสื่อมแบบตาข่ายรุนแรงประวัติครอบครัวจอประสาทตาลอก
กลุ่มอาการมาร์แฟน , กลุ่มอาการสติกเลอร์ , กลุ่มอาการเอห์เลอร์ส-ดานลอส
ในกลุ่มอาการสติกเลอร์ ที่วินิจฉัยแน่นอน แนะนำให้จี้เลเซอร์ป้องกันรอบ 360 องศา1) ปัจจุบันยังไม่มีการทดลองแบบสุ่มมีกลุ่มควบคุม (RCT) ที่ประเมินประสิทธิผลของการจี้เลเซอร์ป้องกัน และการทบทวนวรรณกรรมอย่างเป็นระบบของ Cochrane (2014) ก็ยังไม่ยืนยันหลักฐานจาก RCT14) .
การจี้ด้วยเลเซอร์
วิธีการ : ล้อมรอบรอยฉีกขาดด้วยเลเซอร์แบบศูนย์ร่วม 3 แถวขึ้นไป 1) ; ขยายไปด้านหน้ารอยฉีกขาดจนถึง ora serrata
เงื่อนไข : เวลาจี้ 0.2 วินาที, 150-200 mW, 200-500 μm (เมื่อใช้กระจกสามเหลี่ยม), จุดจี้สีเทาขาว
รอยฉีกขาดในจอประสาทตาเสื่อมแบบร่างแห : ล้อมรอบบริเวณที่เสื่อมทั้งหมดด้วยจุดจี้ 2-3 แถวโดยไม่มีช่องว่าง
การเกิดพังผืดยึด : การยึดเกาะสูงสุดหลังจาก 7-10 วัน และแข็งแรงภายใน 3 สัปดาห์ 1)
ข้อควรระวัง : สาเหตุที่พบบ่อยที่สุดของความล้มเหลวในการรักษาคือการจี้ไม่เพียงพอที่ขอบด้านหน้าของรอยฉีกขาด 1)
การจี้ด้วยความเย็น
วิธีการ : ใช้ความเย็นผ่านเยื่อบุตา จากภายนอกตาขาว เพื่อสร้างการยึดเกาะระหว่างคอรอยด์ และจอประสาทตา
ข้อบ่งชี้ : สามารถทำได้แม้มีสื่อโปร่งใสขุ่น เช่น ต้อกระจก หรือเลือดออกในน้ำวุ้นตา
ข้อควรระวัง : ความเสี่ยงในการกระตุ้นการอักเสบของน้ำวุ้นตา อาจสูงกว่าเลเซอร์; มีข้อดีสำหรับรอยฉีกขาดส่วนปลาย
การตัดน้ำวุ้นตา / การรัดตาขาว
ข้อบ่งชี้ : ทำสำหรับ RRD ทางคลินิก; อัตราความสำเร็จครั้งแรก >90% 1)
ตัวอย่างเทคนิค : การตัดน้ำวุ้นตา 25G + การตัดแผ่นพับ + การอัดแก๊ส 4)
การรัดตาขาว : นิยมในตาที่มีเลนส์แก้วตา เดิมในผู้ป่วยอายุน้อย; อัตราความสำเร็จครั้งแรก >90%, หลายครั้ง 98% 1)
การเปรียบเทียบ : ในการทบทวนอย่างเป็นระบบของ Cochrane ไม่มีความแตกต่างอย่างมีนัยสำคัญในผลลัพธ์ทางกายวิภาคและการมองเห็น ระหว่างการตัดน้ำวุ้นตา และการรัดตาขาว 1)
ความเสี่ยงของการเกิดจอประสาทตาลอก หลังการจี้ด้วยเลเซอร์สามารถลดลงได้ต่ำกว่า 5% แต่ไม่สามารถป้องกันได้ทั้งหมด 1) สาเหตุที่พบบ่อยที่สุดของความล้มเหลวในการรักษาคือการจี้ขอบด้านหน้าของรอยฉีกขาดไม่เพียงพอ และสิ่งสำคัญคือต้องขยายบริเวณที่จี้ให้แน่ใจจนถึง ora serrata แม้หลังการจี้ด้วยเลเซอร์ หากแรงดึงของวุ้นตา แรงขึ้น จอประสาทตาลอก อาจเกิดขึ้นเกินรอยแผลเป็น เมื่อจอประสาทตาลอก หลังดำเนินไป อาจเกิดรอยฉีกขาดใหม่ได้
อัตราความสำเร็จครั้งแรกของการผ่าตัดวุ้นตา หรือการผ่าตัดเสริมตาขาว สำหรับ RRD ทางคลินิกมากกว่า 90% และสูงถึง 98% หากรวมการผ่าตัดหลายครั้ง 1) ในการทบทวนอย่างเป็นระบบของ Cochrane ไม่พบความแตกต่างที่มีนัยสำคัญในผลลัพธ์ทางกายวิภาคและการมองเห็น ระหว่างสองเทคนิค 1)
สถานการณ์ ระยะเวลาการตรวจที่แนะนำ PVD ที่มีอาการ (ไม่มีรอยฉีกขาด, ไม่มีความเสี่ยงสูง)หลังจาก 4-6 สัปดาห์ 1) PVD ที่มีอาการ (ไม่มีรอยฉีกขาด, มีเลือดออกในวุ้นตา /จอประสาทตา )หลังจาก 1-2 สัปดาห์ 1) หลังการรักษารอยฉีกขาดรูปเกือกม้าที่มีอาการ 1-2 สัปดาห์ → 4-6 สัปดาห์ → 3-6 เดือน → ปีละ 1 ครั้ง 1) รูฝ่อที่ไม่มีอาการ ทุก 1-2 ปี 1) จอประสาทตา เสื่อมแบบตาข่ายที่ไม่มีอาการปีละ 1 ครั้ง 1) จอประสาทตาเสื่อมแบบร่างแห /รูฝ่อที่มีประวัติจอประสาทตาลอก ในตาข้างตรงข้ามทุก 6–12 เดือน 1)
หากมีเลือดออกในวุ้นตา ที่ไม่สามารถจับตัวเป็นก้อนได้ ให้ติดตามด้วยอัลตราซาวนด์เป็นเวลา 2–3 เดือน หากจอประสาทตาลอก ขยายหรือเลือดไม่ถูกดูดซึม ให้พิจารณาผ่าตัดวุ้นตา
Q
การรักษาด้วยเลเซอร์สามารถป้องกันจอประสาทตาลอกได้อย่างสมบูรณ์หรือไม่?
A
การรักษาอย่างทันท่วงทีช่วยลดความเสี่ยงของจอประสาทตาลอก ชนิดมีรอยฉีกขาดให้ต่ำกว่า 5% แต่ไม่สามารถป้องกันได้ทั้งหมด สาเหตุที่พบบ่อยที่สุดของความล้มเหลวในการรักษาคือการจับตัวไม่เพียงพอที่ขอบด้านหน้าของรอยฉีกขาด ดังนั้นการฉายแสงที่เชื่อถือได้จึงสำคัญ หลังการรักษา จำเป็นต้องติดตามผลเป็นระยะด้วยการตรวจอวัยวะรับภาพภายใต้การขยายม่านตา
เมื่ออายุมากขึ้น เส้นใยคอลลาเจนในวุ้นตา จะรวมตัวกันและเกิดโพรงเหลว 15) การหลุดของวุ้นตา ส่วนหลัง (PVD ) เกิดขึ้นเมื่อชั้นคอร์เทกซ์ของวุ้นตา หลุดจากผิวด้านในของจอประสาทตา และโดยเฉพาะการยึดเกาะแน่นที่ขอบด้านหลังของฐานวุ้นตา (2–3 มม. หลัง ora serrata) มีส่วนเกี่ยวข้องกับการเกิดรอยฉีกขาด 1)
PVD มีการแบ่งระยะดังนี้ (เทียบเท่ากับตารางที่ 1 ของ AAO PPP) 1) 15) :
ระยะที่ 1 : การแยกตัวรอบรอยบุ๋มจอตา ; ยังมีการยึดเกาะของวุ้นตา ที่รอยบุ๋มจอตา ระยะที่ 2 : แยกออกจากโฟเวียโดยสมบูรณ์ระยะที่ 3 : การแยกตัวของวุ้นตา อย่างกว้างขวาง ยังคงมีการยึดเกาะที่จานประสาทตา ระยะที่ 4 : ภาวะวุ้นตา หลุดหลังสมบูรณ์ (แยกตัวโดยสมบูรณ์แม้กระทั่งรอบจานประสาทตา )
ระหว่างการหลุดของวุ้นตา ส่วนหลัง วุ้นตา ที่ยึดติดกับขอบด้านหลังของฐานวุ้นตา จะถูกดึงรั้งอย่างแรง 1) จอประสาทตา ชั้นรับความรู้สึกถูกฉีกขาด เกิดเป็นรอยฉีกขาดรูปเกือกม้า ปลายของแผ่นปิดพลิกไปข้างหน้าติดกับเยื่อหุ้มวุ้นตา ส่วนหลัง ในขณะที่เฉพาะฐานเท่านั้นที่ยังคงอยู่บนจอประสาทตา หากการดึงรั้งยังคงอยู่ ฐานของแผ่นปิดจะถูกฉีกขาดและเปลี่ยนเป็นรูที่มีฝาปิด (ความเสี่ยงของจอประสาทตาลอก ชนิด RRD ลดลงเมื่อการดึงรั้งถูกปลด)
จอประสาทตา ชั้นประสาทบางลง (การเสื่อมเฉพาะที่ร่วมกับความบกพร่องของเยื่อจำกัดชั้นใน )วุ้นตา กลายเป็นของเหลวเหนือบริเวณที่เสื่อมโดยตรง (เกิดโพรงของเหลวรูปโดม)การยึดเกาะระหว่างวุ้นตา กับจอประสาทตา อย่างแน่นหนาที่ขอบ (รูปแบบตัว U) 2)
ภายใต้กล้องจุลทรรศน์อิเล็กตรอน พบการเกิดพังผืดของหลอดเลือด (ปลอกสีขาว) การสะสมของสารเกลีย การเปลี่ยนแปลงของเม็ดสี การไม่มีเยื่อฐาน และการแทนที่ด้วยเซลล์เกลีย เส้นเลือดฝอยภายในบริเวณที่เสื่อมจะอุดตัน
นอกจากนี้ มีรายงานการบางลงของคอรอยด์ ที่ศูนย์กลางของบริเวณที่เสื่อม การลดลงของเส้นเลือดฝอยคอรอยด์ และการบุ๋มของตาขาว รูปโดมใต้บริเวณที่เสื่อมโดยตรง 2) และยังมีการเสนอความสัมพันธ์กับการกลายพันธุ์ของยีน COL2A1 2)
ในบริเวณจอประสาทตาเสื่อมแบบร่างแห เกิดการเสื่อมของเซลล์ประสาทและความบกพร่องของเยื่อจำกัดชั้นใน ทำให้จอประสาทตา บางลงเฉพาะที่ เมื่อวุ้นตา กลายเป็นของเหลวเหนือบริเวณที่เสื่อมมากขึ้น ชั้นในของจอประสาทตา จะหายไป และเกิดรูฝ่อที่ไม่มีฝาปิดในบริเวณที่บางมาก
ผ่านรูฝ่อ : วุ้นตา ที่กลายเป็นของเหลวไหลผ่านรูเข้าไปใต้จอประสาทตา → จอประสาทตาลอก เฉพาะที่แบบราบ หากไม่มีภาวะวุ้นตา หลุดหลัง จะขยายตัวได้ยาก ในระยะยาวอาจเกิดเส้นแบ่งเขตเม็ดสี (demarcation line) และการลุกลามอาจหยุดได้เอง คิดเป็นร้อยละ 2.8-13.9 ของจอประสาทตาลอก ทั้งหมดผ่านทางรอยฉีกขาดจากการดึงรั้ง: ระหว่างภาวะ PVD จะเกิดรอยฉีกขาดรูปเกือกม้าที่ขอบรอยโรค → น้ำวุ้นตา ที่กลายเป็นของเหลวไหลเข้าใต้จอประสาทตา อย่างรวดเร็ว → จอประสาทตา หลุดลอกแบบตุ่มสูง การดำเนินโรคเร็ว มีความเสี่ยงสูงที่จะลุกลามถึงจอประสาทตา ส่วนกลาง คิดเป็น 16-18% ของจอประสาทตา หลุดลอกทั้งหมด
การดำเนินไปสู่จอประสาทตา หลุดลอก: ความเสี่ยงสูงสุดหากปล่อยรอยฉีกขาดไว้ไม่รักษาเลือดออกในน้ำวุ้นตา : เนื่องจากการแตกของหลอดเลือดจอประสาทตา ในกรณีรุนแรง การมองเห็น อาจลดลงเหลือเพียงการรับรู้แสงการเกิดเยื่อเหนือจอประสาทตาส่วนกลาง : เนื่องจากการเคลื่อนย้ายของเซลล์เยื่อบุผิวเม็ดสีผ่านรอยฉีกขาดรอยฉีกขาดหลายแห่ง: อาจเกิดรอยฉีกขาดใหม่ขึ้นเมื่อภาวะ PVD ดำเนินไป
เนื้อหาต่อไปนี้ยังอยู่ในระยะวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
เกี่ยวกับพิโลคาร์พีน 1.25% (Vuity) ที่ได้รับการอนุมัติจาก FDA ในปี 2021 สำหรับรักษาสายตายาวตามอายุ มีรายงานรอยฉีกขาดของจอประสาทตา และจอประสาทตา หลุดลอก 6 รายหลังการอนุมัติ ในรายงานผู้ป่วยของ Eaddy และคณะ ได้อธิบายกรณีที่เกิดรอยฉีกขาดรูปเกือกม้าภายใน 10 นาทีหลังใช้ Vuity โดยเน้นย้ำถึงความสำคัญของการตรวจคัดกรองจอประสาทตา ด้วยการขยายม่านตา ก่อนจ่ายยาและการให้ความรู้แก่ผู้ป่วย 3) ยาทำให้ม่านตา หดตัวอาจเพิ่มแรงดึงที่ฐานน้ำวุ้นตา ผ่านการหดตัวของกล้ามเนื้อซิลิอารี นอกจากนี้ยังมีรายงานการฟื้นฟูการมองเห็น ถึง 20/15-1 หลังการผ่าตัด 3)
รอยฉีกขาดรูปเกือกม้าที่จอประสาทตา ส่วนกลางเป็นภาวะที่พบได้ยาก แต่สามารถให้ผลลัพธ์ที่ดีได้ด้วยการผ่าตัดน้ำวุ้นตา การตัดแผ่นปิด และการอัดแก๊สระยะสั้น ในรายงานผู้ป่วยของ Manoli และคณะ ได้ทำการผ่าตัดน้ำวุ้นตา 25G ตัดแผ่นปิด และอัดแก๊ส SF6 20% สำหรับรอยฉีกขาดรูปเกือกม้าที่จอประสาทตา ส่วนกลางที่มีพื้นหลังเป็นจอประสาทตา ส่วนกลางบวมเรื้อรังแบบถุงน้ำ (CME ) และสามารถปิดรอยฉีกขาดและคงที่ของการมองเห็น ได้หลัง 6 เดือน 4) เชื่อว่า SF6 มีข้อดีในการฟื้นฟูการมองเห็น เร็วขึ้นเนื่องจากการดูดซึมเร็วกว่าเมื่อเทียบกับ C2F6 และ C3F8
การทะลุของตาขาว จากการฉีดฟิลเลอร์เสริมความงามรอบเบ้าตา อาจทำให้เกิดรอยฉีกขาดขนาดใหญ่และจอประสาทตา หลุดลอก Sasongko และคณะรายงานกรณีรอยฉีกขาดของจอประสาทตา รูปดาวขนาดใหญ่หลังการฉีดฟิลเลอร์รอบเบ้าตา ซึ่งเป็นการเตือนถึงความเสี่ยงของภาวะแทรกซ้อนทางตาที่เกี่ยวข้องกับหัตถการเสริมความงาม 5)
ในการตรวจจับอัตโนมัติของจอประสาทตาเสื่อมแบบร่างแห (lattice degeneration) โดยใช้แบบจำลองการเรียนรู้เชิงลึก มีรายงานความสามารถในการวินิจฉัยที่มีความแม่นยำสูง โดยมี AUROC 0.999 ความไว 98.7% และความจำเพาะ 99.2% 2) ด้วยแบบจำลอง YOLOX ที่ปรับปรุงแล้ว มีความแม่นยำในการตรวจจับ 96.0% ความไว 82.7% และความจำเพาะ 96.7% 2) ในอนาคต คาดว่าจะนำไปประยุกต์ใช้ในการคัดกรองอัตโนมัติจากภาพถ่ายจอประสาทตา มุมกว้าง
การรวม OCT และ OCTA เข้าด้วยกันทำให้ความผิดปกติของการไหลเวียนเลือดคอรอยด์ ในจอประสาทตาเสื่อมแบบร่างแห ชัดเจนขึ้น ซึ่งมีส่วนช่วยในการอธิบายกลไกของโรค 2) ด้วยเครื่อง swept-source OCT มุมกว้างพิเศษ สามารถถ่ายภาพจอประสาทตา มุมกว้างพิเศษและ OCT ได้พร้อมกัน ทำให้ความแม่นยำในการประเมินรอยโรคบริเวณรอบนอกดีขึ้น 2)
มีการรายงานว่าการกลายพันธุ์ของยีน COL9A3 สัมพันธ์กับจอประสาทตาเสื่อมบริเวณรอบนอก ชนิดรุนแรงและ RRD 2) และการระบุกลุ่มที่มีความเสี่ยงสูงต่อ RRD โดยมีพื้นฐานจากโรคเนื้อเยื่อเกี่ยวพันทางพันธุกรรมเป็นความท้าทายในอนาคต
Curran และคณะได้ศึกษาผลการรักษาด้วยการจี้แข็งเชิงป้องกันสำหรับจอประสาทตาเสื่อมแบบร่างแห ในตาข้างตรงข้ามในผู้ป่วยที่มี RRD แบบไม่ซับซ้อนในตาข้างหนึ่ง ในการติดตามผล 5 ปี พบว่ามีจอประสาทตาฉีกขาดใหม่หรือ RRD ในกลุ่มรักษาเชิงป้องกัน 17% และกลุ่มไม่รักษา 41% ซึ่งชี้ให้เห็นถึงประโยชน์ของการแทรกแซงเชิงป้องกันในตาที่มีความเสี่ยงสูง 16) อย่างไรก็ตาม นี่ไม่ใช่การทดลองแบบสุ่มที่มีกลุ่มควบคุม และจากมุมมองของการขาดหลักฐานของ Cochrane 2014 การตีความต้องใช้ความระมัดระวัง
American Academy of Ophthalmology Retina/Vitreous Panel. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2024.
Maltsev DS, Kulikov AN, Shaimova VA, et al. Spotlight on Lattice Degeneration Imaging Techniques. Clin Ophthalmol. 2023;17:2383-2395.
Eaddy IC, Moushmoush O, Sabbagh O, Barazi MD, Sabbagh O. Horseshoe retinal tear minutes after use of a new pilocarpine formulation in a presbyopic, emmetropic man. J VitreoRetinal Dis. 2025;9(1):105-108.
Manoli K, Ching J. A macular horseshoe tear following posterior vitreous detachment and longstanding branch retinal vein occlusion. GMS Ophthalmol Cases. 2025;15:Doc16. doi:10.3205/oc000264.
Sasongko MB, Wan R, Ho IV. Large, star-shaped retinal tear associated with orbital cosmetic filler. Am J Ophthalmol Case Rep. 2022;25:101342.
Byer NE. Long-term natural history of lattice degeneration of the retina. Ophthalmology. 1989;96(9):1396-1401.
Haimann MH, Burton TC, Brown CK. Epidemiology of retinal detachment. Arch Ophthalmol. 1982;100(2):289-292.
Byer NE. Subclinical retinal detachment resulting from asymptomatic retinal breaks: prognosis for progression and regression. Ophthalmology. 2001;108(8):1499-1503; discussion 1503-1504. PMID: 11470709. doi:10.1016/S0161-6420(01)00652-2.
The Eye Disease Case-Control Study Group. Risk factors for idiopathic rhegmatogenous retinal detachment. Am J Epidemiol. 1993;137(7):749-757.
Byer NE. What happens to untreated asymptomatic retinal breaks, and are they affected by posterior vitreous detachment? Ophthalmology. 1998;105(6):1045-1050.
Morano MJ, Cai LZ, Shen LQ, et al. Incidence and risk factors for retinal detachment and retinal tear after cataract surgery: IRIS Registry analysis. Ophthalmol Sci. 2023;3(4):100314.
Coffee RE, Westfall AC, Davis GH, et al. Symptomatic posterior vitreous detachment and the incidence of delayed retinal breaks: case series and meta-analysis. Am J Ophthalmol. 2007;144(3):409-413.
Seider MI, Engstrom RE, Engstrom DL, et al. Complications of acute posterior vitreous detachment. Ophthalmology. 2022;129(1):67-72.
Wilkinson CP. Interventions for asymptomatic retinal breaks and lattice degeneration for preventing retinal detachment. Cochrane Database Syst Rev. 2014;(9):CD003170.
Johnson MW. Posterior vitreous detachment: evolution and role in macular disease. Retina. 2012;32 Suppl 2:S174-S178. doi:10.1097/IAE.0b013e31825bef62.
Curran CD, Arevalo JF, Azar N, et al. Prophylactic treatment of lattice degeneration in fellow eyes after repair of uncomplicated primary rhegmatogenous retinal detachment. Retina. 2024;44(1):63-70.