瓣狀(馬蹄形)裂孔

視網膜裂孔、圓孔與格子狀變性
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是視網膜裂孔、圓孔和格子狀變性?
Section titled “1. 什麼是視網膜裂孔、圓孔和格子狀變性?”視網膜裂孔、視網膜圓孔和格子狀變性都是與裂孔源性視網膜剝離(RRD)發生密切相關的周邊部視網膜病變。
格子狀變性是位於赤道部至玻璃體基底部後緣的周邊部視網膜上,與鋸齒緣平行排列的邊界清晰的橢圓形至帶狀變性灶。內部血管白線化,呈格子狀觀察(因此得名)。變性灶內發生神經元變性和內界膜缺損伴局限性視網膜變薄,其上的玻璃體液化。邊緣部形成牢固的玻璃體視網膜黏連。
視網膜裂孔是感覺視網膜的全層裂口。它發生在玻璃體視網膜黏連部位,由玻璃體牽引引起,多由格子狀變性導致。常繼發於後玻璃體剝離(年齡相關變化)。
視網膜圓孔是神經視網膜的全層缺損,由視網膜萎縮引起。最常見於格子狀變性內。萎縮性圓孔是格子狀變性灶內因慢性視網膜萎縮形成的無蓋(瓣)的圓孔,不伴有玻璃體牽引。由於變性灶本身可能受到牽引,格子狀變性內的圓孔根據情況可能需要按視網膜裂孔處理。
裂孔和圓孔的分類
Section titled “裂孔和圓孔的分類”裂孔和圓孔根據形態和發生機制分為以下五型。
| 類型 | 特徵 | 好發部位 |
|---|---|---|
| 萎縮性圓孔 | 由視網膜萎縮發生;無瓣 | 年輕、近視眼;格子狀變性內 |
| 瓣狀(馬蹄形)裂孔 | PVD引起的牽引;瓣殘留 | 50多歲;PVD後 |
| 巨大裂孔 | 玻璃體液化明顯;超過1個象限 | 高度近視、眼外傷後 |
| 鋸狀緣斷裂 | 鋸狀緣全周離斷 | 年輕患者、異位性患者 |
| 外傷性視網膜裂孔 | 鈍性或穿通性外傷後 | 外傷眼;合併玻璃體出血 |
格子狀變性的盛行率據報告為一般人口的6~10%1)6)。屍檢報告可達10.7%6)。20歲前達到最大出現頻率,種族和性別間幾乎沒有差異。好發部位為下顳側象限,鼻側出現頻率最低。
RRD的年發生率為1018/100,000人7)。RRD患者中2040%可見格子狀變性1)6),但格子狀變性實際發展為RRD的僅為0.30.7%8)。一項對423隻眼平均追蹤約11年的長期研究中,僅3隻眼(0.7%)發生臨床RRD6)。約2035%的格子狀變性合併萎縮性圓孔,但其中進展為視網膜剝離的更為有限2)。一項大規模登記研究報導,白內障手術後1年內RRD發生率為0.21%(約500例中1例)11)。
伴有外傷性裂孔時進展迅速,受傷後立即12%、1個月內30%、8個月內50%、24個月內80%發生RRD。
格子狀變性發展為視網膜剝離的機率極低,僅為0.3~0.7%。大多數病變穩定,無症狀經過。但若伴有對側眼視網膜剝離病史或高度近視等危險因子,定期追蹤很重要。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”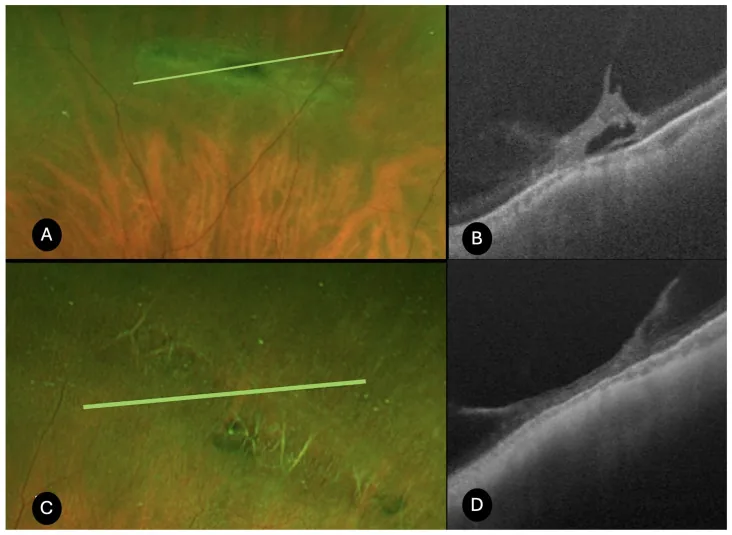
單純的格子狀變性或僅有萎縮性孔大多無症狀。出現症狀時,多由併發症(裂孔、視網膜剝離)引起。
- 閃光感:在視網膜玻璃體黏著部位受到牽引時,裂孔發生前出現。在暗處增強,閉眼時也常能感覺到。眼球運動也可能誘發。
- 飛蚊症:
- 急性PVD時,「看到黑色圓形物體」(由視神經乳頭膠質環引起)
- 視網膜裂孔導致血管破裂時,「看到很多細小的黑色物體」
- 表現為蜘蛛網、面紗、蟲子、環、點等各種形狀。
- 視野缺損:發生視網膜剝離時,缺損出現在剝離的對側。常被描述為「窗簾降下來」。
- 視力下降:發生在累及黃斑的視網膜剝離時。
約15%經歷後玻璃體剝離的患者發生視網膜裂孔1)。伴有玻璃體出血的急性PVD中,70%伴有視網膜裂孔,而無玻璃體出血時僅2-4%發生裂孔13)。有症狀PVD的視網膜裂孔率為8.2%,統合分析為21.7%。初診時漏診的遲發性裂孔占1.8%,其中多數伴有玻璃體出血、視網膜出血或新症狀12)。
臨床所見(依裂孔類型)
Section titled “臨床所見(依裂孔類型)”萎縮性圓孔
形狀:圓形或橢圓形。缺乏瓣(無蓋)。
色素沉著:慢性病例病灶周圍可有色素沉著。
埋藏:可能隱藏在格子狀變性內,注意不要漏診。
無症狀:大多數無症狀;在常規眼底檢查中偶然發現。
格子狀變性
侷限性視網膜變薄:邊界清晰的橢圓形至線狀病變;變性區上的玻璃體液化。
血管白鞘化:穿過變性區的視網膜血管呈白色(格子狀外觀的來源)。
合併萎縮性圓孔:約20-35%的格子狀變性伴有萎縮性圓孔2)
蝸牛跡變性:見於年輕人的亞型;霜樣白色改變。
約15%經歷後玻璃體剝離的患者會發生視網膜裂孔。突然增加的飛蚊症、閃光感或視野缺損是裂孔或視網膜剝離的警示症狀。出現這些症狀時,強烈建議儘快至眼科就診,接受散瞳眼底檢查。
3. 原因與風險因子
Section titled “3. 原因與風險因子”- 後玻璃體剝離(PVD):瓣狀裂孔的最主要原因。隨著年齡增長,玻璃體膠原纖維聚集並液化,玻璃體皮質從視網膜內表面剝離15)。玻璃體基底後緣的牢固黏連處牽拉視網膜1)。
- 視網膜慢性萎縮:萎縮性圓孔的原因。格子狀變性中神經元變性進展導致視網膜極度變薄,形成圓孔。
- 格子狀變性的機轉:原因不明,但有多種假說,包括內界膜發育異常和局部缺血。
- 外傷性機轉:鈍性眼外傷常導致顳下赤道部裂孔。直接或間接力量集中於玻璃體視網膜黏連處,形成裂孔。
| 風險因子 | 對RRD風險的影響 |
|---|---|
| 近視(超過-3D) | 風險是非近視的10倍9) |
| 低度近視(1~3D) | 風險是非近視的4倍9) |
| 格子狀變性 | RRD患者中20-30%有格子狀變性1)6) |
| 白內障手術史 | RRD眼中佔20-40%;術後1年內0.21%1)11) |
| Nd:YAG雷射後囊切開術 | RRD風險增加4倍1) |
| 對側眼RRD病史 | 約10%的風險1) |
| Stickler症候群 | 最常見的遺傳性玻璃體視網膜病變1)2) |
| 縮瞳藥(毛果芸香鹼) | 睫狀肌收縮導致牽引力增加3) |
| 外傷性裂孔 | 24個月內80%進展為RRD |
外傷性裂孔從受傷到發生視網膜剝離的時間進程很快。受傷後立即發生RRD佔12%,1個月內佔30%,8個月內佔50%,24個月內佔80%。可能合併後極部裂孔、鋸狀緣斷裂和睫狀上皮裂孔,常伴有玻璃體出血或隅角後退。必須在散瞳下進行360度檢查以全面評估。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”基本眼底檢查
Section titled “基本眼底檢查”- 散瞳下360度眼底檢查:雙目間接檢眼鏡合併鞏膜壓迫最為有用。大多數視網膜裂孔和圓孔發生在赤道部前方,眼底照相機難以診斷。
- 裂隙燈顯微鏡(三面鏡、廣角間接鏡):立體評估馬蹄形裂孔、蓋膜、牽引、橋血管及周圍剝離範圍。理想情況下患者採仰臥位進行全周觀察。
- 檢查Shaffer徵:前部玻璃體內的RPE來源色素細胞(菸草塵)對裂孔的預測率約為90% 1)。
- 檢查Weiss環:是後玻璃體剝離的有力證據 1)。
- 仔細檢查多發裂孔:75%的機率在同一90度象限內存在多個裂孔,因此即使發現一個,也應檢查整個視網膜 1)。
在裂隙燈觀察中,對於格子狀變性邊緣的裂孔,應將凝固範圍設計為不僅包圍裂孔,還要包圍整個格子狀變性區域。對於孤立性裂孔,僅包圍裂孔周圍即可。患者採仰臥位可避免鼻側和顳側的立體觀察困難,提高全周觀察的準確性。
- OCT:評估後玻璃體剝離及黃斑病變1);周邊OCT可檢測到視網膜變薄92%、玻璃體視網膜粘連72%、視網膜劈裂44%、裂孔及視網膜下積液4%2)
- 超廣角眼底攝影(UWF):有助於篩檢;敏感度65~89%2)
- 逆向模式掃描雷射檢眼鏡(SLO):比傳統方法多檢測31~55%的周邊病變2)
- 超廣角掃頻OCT(包括IIVO等整合設備):可同時評估周邊視網膜變性及裂孔源性病變,提高診斷準確性2)
- B型超音波:適用於玻璃體出血等眼底觀察不清的情況1)
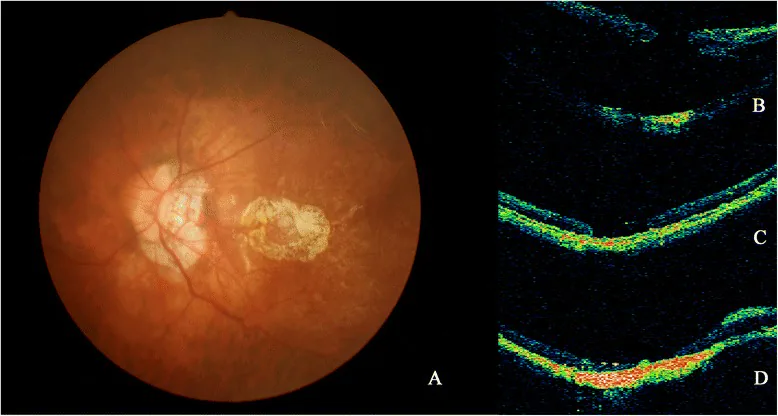
依裂孔類型比較RRD風險
Section titled “依裂孔類型比較RRD風險”| 裂孔類型 | RRD風險 | 治療必要性 |
|---|---|---|
| 有症狀的瓣狀裂孔 | 33~55%1) | 及時治療 |
| 無症狀視網膜裂孔 | 低風險10) | 部分治療 |
| 萎縮性圓孔 | 百分之幾 | 原則上觀察 |
| 蓋狀圓孔 | 低(牽引已解除) | 通常不需治療 |
鑑別診斷包括囊樣變性、鋪路石樣變性和白色無壓迫。鋪路石樣變性是由於脈絡膜毛細血管循環不全所致,不會引起玻璃體液化或圓孔/裂孔。白色無壓迫表現為無鞏膜壓迫下的白色調變化,有時需與格子樣變性鑑別。囊樣變性是內顆粒層的空洞化,與圓孔形成機制不同。
5. 標準治療方法
Section titled “5. 標準治療方法”按病變類型的治療策略
Section titled “按病變類型的治療策略”| 病變類型 | 建議治療 | 依據 |
|---|---|---|
| 有症狀瓣狀(馬蹄形)裂孔 | 儘速治療1) | 未治療33~55%進展為RRD;治療後風險低於5% |
| 無症狀視網膜裂孔(無慢性徵象) | 考慮治療1)10) | 僅部分需要治療 |
| 有症狀蓋狀圓孔 | 通常不需治療1) | 牽引已解除,RRD風險低 |
| 無症狀萎縮性圓孔 | 很少建議治療1) | RRD進展率僅數% |
| 無症狀格子狀變性(無裂孔) | 不需治療 | 僅當PVD後出現馬蹄形裂孔時1) |
| 格子狀變性內圓孔(視網膜下液無進展 + 無PVD) | 一般無需治療1) | AAO PPP 2024建議 |
| 外傷性裂孔 | 通常需要治療1) | 24個月內80%進展為RRD |
預防性雷射光凝固的適應危險因子
Section titled “預防性雷射光凝固的適應危險因子”對於單純的格子狀變性,不需要預防性凝固治療(即使進行,視網膜剝離發生率也不會改變)。當伴隨以下一個或多個危險因子時,考慮預防性治療1)。
- 對側眼有視網膜剝離病史(最重要)
- 無水晶體眼或人工水晶體植入眼
- 伴有高度格子狀變性的高度近視眼
- 視網膜剝離家族史
- 馬凡症候群、Stickler症候群、Ehlers-Danlos症候群
對於確診的Stickler症候群,建議進行360度預防性雷射光凝固1)。目前尚無評估預防性光凝固有效性的隨機對照試驗(RCT),Cochrane系統性回顧(2014)也未確認RCT證據14)。
形成脈絡膜視網膜沾黏的治療方法
Section titled “形成脈絡膜視網膜沾黏的治療方法”雷射光凝固術
方法:用3排或以上的同心圓雷射包圍裂孔1);前方延伸至鋸齒緣
條件:凝固時間0.2秒,150~200 mW,200~500 μm(使用三面鏡時),灰白色凝固斑
格子狀變性內裂孔:用2~3排凝固斑無間隙地包圍整個變性區
黏連形成:最大黏連在7~10天後,3週時牢固1)
注意:治療失敗的最常見原因是裂孔前方邊界凝固不充分1)
冷凍凝固術
玻璃體切除術和鞏膜扣帶術
適應症:對臨床RRD施行;初次復位率90%以上1)
術式示例:25G玻璃體手術+瓣切除+氣體填充4)
鞏膜扣帶術:年輕有晶體眼更受青睞;初次復位率90%以上,多次手術達98%1)
比較:Cochrane系統評價顯示玻璃體手術與鞏膜扣帶術在解剖學和視力結果上無顯著差異1)
治療結果與復發
Section titled “治療結果與復發”雷射光凝可將視網膜剝離的風險降至5%以下,但無法完全預防1)。治療失敗最常見的原因是裂孔前緣凝固不充分,因此確保凝固範圍延伸至鋸齒緣非常重要。雷射凝固後,如果玻璃體牽引增強,仍可能越過疤痕發生視網膜剝離。隨著後玻璃體剝離的進展,也可能形成新的裂孔。
對於臨床RRD,玻璃體切除術或鞏膜扣帶術的初次復位率超過90%,包括多次手術在內可達98%1)。Cochrane系統性回顧顯示兩種術式在解剖學和視力結果方面無顯著差異1)。
| 情況 | 建議追蹤間隔 |
|---|---|
| 有症狀的PVD(無裂孔、無高風險) | 4–6週後1) |
| 有症狀的PVD(無裂孔、有玻璃體/視網膜出血) | 1–2週後1) |
| 有症狀馬蹄形裂孔治療後 | 1–2週→4–6週→3–6個月→每年一次1) |
| 無症狀萎縮性圓孔 | 每1–2年一次1) |
| 無症狀格子狀變性 | 每年一次1) |
| 對側眼有RRD病史的格子狀變性/萎縮性圓孔 | 每6~12個月1) |
若玻璃體出血無法進行光凝,則以超音波追蹤觀察2~3個月。若剝離進展或出血不吸收,考慮玻璃體手術。
及時治療可將裂孔源性視網膜剝離的風險降至5%以下,但無法完全預防。治療失敗的最常見原因是裂孔前緣的光凝不充分,因此確保充分照射很重要。治療後仍需定期進行散瞳眼底檢查追蹤。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”玻璃體的年齡相關變化與後玻璃體剝離
Section titled “玻璃體的年齡相關變化與後玻璃體剝離”隨著年齡增長,玻璃體膠原纖維聚集並形成液化腔15)。玻璃體皮質從視網膜內表面分離,發生後玻璃體剝離(PVD),尤其在玻璃體基底部後緣(鋸齒緣後方2~3mm)的牢固黏連處參與裂孔形成1)。
PVD分為以下分期(相當於AAO PPP表1)1)15):
- 第1期:旁中心凹分離;中心凹處玻璃體附著殘留
- 第2階段:從中心凹完全分離
- 第3階段:廣泛玻璃體分離;視神經盤處殘留附著
- 第4階段:完全性PVD(從視神經盤周圍也完全分離)
瓣狀裂孔形成的機轉
Section titled “瓣狀裂孔形成的機轉”在後玻璃體剝離時,附著在玻璃體基底後極緣的玻璃體受到強烈牽引1)。神經感覺視網膜被撕裂,形成馬蹄形裂孔。瓣的頂點仍附著在後玻璃體膜上並向前翻轉,僅基部殘留在視網膜上。如果牽引持續,瓣的基部可能被撕脫,轉化為蓋狀孔(牽引解除後RRD風險降低)。
格子狀變性的組織學三聯徵
Section titled “格子狀變性的組織學三聯徵”- 神經視網膜變薄(伴有內界膜缺損的局部變性)
- 變性區正上方的玻璃體液化(穹頂狀液化腔形成)
- 邊緣處牢固的玻璃體視網膜黏連(U形模式)2)
電子顯微鏡下可見血管纖維化(白鞘化)、膠質物質積聚、色素改變、基底膜缺失並被膠質細胞取代。變性區內的毛細血管閉塞。
此外,有報導稱變性區中央的脈絡膜變薄和脈絡膜毛細血管稀疏,以及變性區正下方的穹頂狀鞏膜凹陷2),並且還提示與COL2A1基因突變相關2)。
萎縮性圓孔的形成過程
Section titled “萎縮性圓孔的形成過程”在格子狀變性區,神經元變性和內界膜缺損發生,導致局部視網膜進行性變薄。隨著變性區上方的玻璃體液化進展,視網膜內層消失,在極度變薄的部位形成無蓋的萎縮性圓孔。
進展為視網膜剝離的機轉
Section titled “進展為視網膜剝離的機轉”- 經萎縮性圓孔:液化玻璃體通過圓孔流入視網膜下 → 局限性扁平剝離;若無PVD則不易擴大。長期病程中可形成色素分界線,並可能自行停止進展。佔所有視網膜剝離的2.8%~13.9%。
- 經由牽引性裂孔:PVD時,在變性灶邊緣形成馬蹄形裂孔 → 液化玻璃體迅速流入視網膜下 → 形成高聳的泡狀剝離。進展迅速,黃斑部剝離風險高。佔所有視網膜剝離的16-18%。
裂孔未處理或治療後的併發症與預後
Section titled “裂孔未處理或治療後的併發症與預後”- 進展為視網膜剝離:裂孔未處理時的最大風險。
- 玻璃體出血:由視網膜血管破裂引起。嚴重時視力可降至光感。
- 黃斑部前膜形成:由通過裂孔遷移的色素上皮細胞引起。
- 多發性裂孔:隨著後部玻璃體剝離的進展,可能形成新的裂孔。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”毛果芸香鹼1.25%點眼液(Vuity)與視網膜風險
Section titled “毛果芸香鹼1.25%點眼液(Vuity)與視網膜風險”關於2021年FDA核准用於老花治療的毛果芸香鹼1.25%(Vuity),核准後已有6隻眼報告了視網膜裂孔和視網膜剝離。Eaddy等人的病例報告描述了一例在使用Vuity後10分鐘內出現馬蹄形裂孔的患者,強調了處方前散瞳眼底篩檢和患者教育的重要性3)。縮瞳藥可能透過睫狀肌收縮增加對玻璃體基部的牽引。據報導,術後視力可恢復到20/15-13)。
黃斑部馬蹄形裂孔的手術方法
Section titled “黃斑部馬蹄形裂孔的手術方法”黃斑部馬蹄形裂孔是一種罕見情況,但玻璃體切除術、瓣膜切除和短期氣體填塞可能獲得良好效果。Manoli等人的病例報告中對一例伴有慢性囊樣黃斑部水腫(CME)的黃斑部馬蹄形裂孔實施了25G玻璃體切除術、瓣膜切除和20% SF6填塞,6個月後裂孔閉合,視力穩定4)。SF6比C2F6和C3F8吸收更快,有利於早期視力恢復。
美容填充劑引起的醫源性視網膜裂孔
Section titled “美容填充劑引起的醫源性視網膜裂孔”眼周美容填充劑注射導致的鞏膜穿孔可引起大型裂孔和視網膜剝離。Sasongko等人報告了一例眼周填充劑注射後出現大型星狀視網膜裂孔的病例,提醒注意美容操作相關的眼部併發症風險5)。
人工智慧(AI)自動診斷
Section titled “人工智慧(AI)自動診斷”使用深度學習模型自動檢測格子狀變性,報告了高診斷能力,AUROC為0.999,敏感度98.7%,特異度99.2%2)。改進的YOLOX模型實現了檢測準確度96.0%,敏感度82.7%,特異度96.7%2)。未來有望應用於廣角眼底照片的自動篩查。
多模態影像的進展
Section titled “多模態影像的進展”結合OCT和OCTA,明確了格子狀變性的脈絡膜循環異常,有助於闡明疾病機制2)。超廣角掃頻源OCT可同時獲取超廣角眼底照片和OCT,提高了周邊病變的評估精度2)。
遺傳背景與未來的分子標靶
Section titled “遺傳背景與未來的分子標靶”COL9A3基因突變已被報告與嚴重的周邊玻璃體視網膜變性和RRD相關2),識別以遺傳性結締組織疾病為背景的RRD高風險族群是未來的課題。
對側眼預防性治療的選擇
Section titled “對側眼預防性治療的選擇”Curran等人研究了單眼發生非複雜性RRD的病例中,對側眼格子狀變性進行預防性凝固的治療成效。5年追蹤中,新發視網膜裂孔或RRD在預防治療組為17%,未治療組為41%,提示對高風險眼進行預防性介入的有效性16)。但這不是RCT,且鑑於前述Cochrane 2014證據不足的觀點,解釋時需謹慎。
8. 參考文獻
Section titled “8. 參考文獻”- American Academy of Ophthalmology Retina/Vitreous Panel. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2024.
- Maltsev DS, Kulikov AN, Shaimova VA, et al. Spotlight on Lattice Degeneration Imaging Techniques. Clin Ophthalmol. 2023;17:2383-2395.
- Eaddy IC, Moushmoush O, Sabbagh O, Barazi MD, Sabbagh O. Horseshoe retinal tear minutes after use of a new pilocarpine formulation in a presbyopic, emmetropic man. J VitreoRetinal Dis. 2025;9(1):105-108.
- Manoli K, Ching J. A macular horseshoe tear following posterior vitreous detachment and longstanding branch retinal vein occlusion. GMS Ophthalmol Cases. 2025;15:Doc16. doi:10.3205/oc000264.
- Sasongko MB, Wan R, Ho IV. Large, star-shaped retinal tear associated with orbital cosmetic filler. Am J Ophthalmol Case Rep. 2022;25:101342.
- Byer NE. Long-term natural history of lattice degeneration of the retina. Ophthalmology. 1989;96(9):1396-1401.
- Haimann MH, Burton TC, Brown CK. Epidemiology of retinal detachment. Arch Ophthalmol. 1982;100(2):289-292.
- Byer NE. Subclinical retinal detachment resulting from asymptomatic retinal breaks: prognosis for progression and regression. Ophthalmology. 2001;108(8):1499-1503; discussion 1503-1504. PMID: 11470709. doi:10.1016/S0161-6420(01)00652-2.
- The Eye Disease Case-Control Study Group. Risk factors for idiopathic rhegmatogenous retinal detachment. Am J Epidemiol. 1993;137(7):749-757.
- Byer NE. What happens to untreated asymptomatic retinal breaks, and are they affected by posterior vitreous detachment? Ophthalmology. 1998;105(6):1045-1050.
- Morano MJ, Cai LZ, Shen LQ, et al. Incidence and risk factors for retinal detachment and retinal tear after cataract surgery: IRIS Registry analysis. Ophthalmol Sci. 2023;3(4):100314.
- Coffee RE, Westfall AC, Davis GH, et al. Symptomatic posterior vitreous detachment and the incidence of delayed retinal breaks: case series and meta-analysis. Am J Ophthalmol. 2007;144(3):409-413.
- Seider MI, Engstrom RE, Engstrom DL, et al. Complications of acute posterior vitreous detachment. Ophthalmology. 2022;129(1):67-72.
- Wilkinson CP. Interventions for asymptomatic retinal breaks and lattice degeneration for preventing retinal detachment. Cochrane Database Syst Rev. 2014;(9):CD003170.
- Johnson MW. Posterior vitreous detachment: evolution and role in macular disease. Retina. 2012;32 Suppl 2:S174-S178. doi:10.1097/IAE.0b013e31825bef62.
- Curran CD, Arevalo JF, Azar N, et al. Prophylactic treatment of lattice degeneration in fellow eyes after repair of uncomplicated primary rhegmatogenous retinal detachment. Retina. 2024;44(1):63-70.
