VMT表現
中心凹凹陷消失/變形:正常的中心凹凹陷形狀變平或扭曲。
假性囊腫/囊樣變化:黃斑內液體積聚,伴有代表Müller細胞的組織柱。見於81%的VMT眼。囊樣變化可累及整個黃斑,與VMT特有的前後方向牽引有關,不同於ERM的切線方向牽引8)。
中心凹從RPE抬高:後玻璃體皮質向前牽引的直接證據。
後玻璃體皮質增厚/高反射:表現為視網膜前方的高反射帶。

玻璃體黃斑牽引症候群(VMT)是一種基於不完全性後玻璃體剝離(PVD)發生的玻璃體視網膜界面疾病。隨著年齡增長,黃斑前的玻璃體液化形成玻璃體袋,但黃斑前存在的玻璃體皮質因後玻璃體剝離的進展而起到前後方向的牽引作用。後玻璃體皮質異常牢固地附著在黃斑部殘留,液化的玻璃體對黃斑附著部進行前後牽引,導致形態和功能改變。當後玻璃體剝離的進展在黃斑附近停止時,後玻璃體皮質前袋的後壁對黃斑部進行前後牽引而發病。
指牽引導致視網膜發生形態變化的情況;視網膜完全沒有變化、僅玻璃體附著於黃斑的情況稱為玻璃體黃斑黏附(VMA),不納入VMT範疇。
VMT包括因玻璃體年齡變化引起的狹義(特發性)和繼發於葡萄膜炎、增殖性糖尿病視網膜病變、視網膜分支靜脈阻塞等視網膜血管病變的廣義(續發性)。
1953年Irvine首次以「玻璃體條索症候群」報告相關病變,1967年Jaffe提出「玻璃體視網膜牽引症候群」作為獨立疾病。隨後Reese等人的組織病理學研究確立了疾病概念。
據報告,孤立性VMT的盛行率為每10萬人22.5例1)。合併糖尿病視網膜病變、糖尿病黃斑水腫、年齡相關性黃斑部退化等疾病的VMT盛行率遠高於此。VMT可發生於所有年齡和種族,但年齡增長是最大的風險因子,估計63歲及以上的美國成年人盛行率為0.4%至2.0%2)。女性發生率略高。
約80%的病例伴有囊樣黃斑水腫,大多數病例伴有視網膜上膜。視網膜上膜的存在進一步加強了玻璃體與黃斑的黏連,導致長期持續的牽引。
隨著OCT的普及,國際玻璃體黃斑牽引研究小組(IVTS)提出了基於OCT的定義和分類。
**玻璃體黃斑黏連(VMA)**是指中心凹附近存在部分玻璃體附著,但未引起視網膜形態改變的狀態。通常無症狀,僅VMA不作為治療對象。
**玻璃體黃斑牽引(VMT)**是指在VMA的基礎上,出現中心凹形態改變(如中心凹表面扭曲、假性囊腫形成、中心凹從RPE隆起等)的狀態。無全層裂孔是VMT的必要條件。
IVTS分類將附著直徑≤1500 µm的病例歸為局部型,>1500 µm的歸為廣泛型。附著寬度是連續的,從極小的點狀附著到超過1500 µm的廣泛附著,多種多樣8)。
按附著寬度分類:
| 分類 | 附著寬度 | 主要特徵 |
|---|---|---|
| 局部型 | ≤ 1500 µm | 易伴有囊樣變化。較易自然消退。 |
| 廣泛型 | > 1500 µm | 易引起黃斑隆起和牽引性視網膜剝離。 |
VMA是玻璃體附著於黃斑但視網膜形態正常的狀態,通常無症狀且無需治療。VMT是在VMA基礎上出現視網膜形態改變(扭曲、假性囊腫、隆起)的狀態,可能導致視功能障礙。兩者透過OCT檢查區分。只有牽引導致視網膜形態改變的情況才診斷為VMT,僅玻璃體附著於黃斑的情況則區分為VMA。
VMT的自覺症狀緩慢出現並進展,短期內通常不會出現視力的劇烈變化8)。
如果嚴重牽引導致中心凹脫離,可能出現急劇視力下降或暗點。僅VMA階段無症狀。
裂隙燈生物顯微鏡檢查可見玻璃體與黃斑部粘連,周圍有後玻璃體剝離。有時可觀察到附著於中心凹的緊繃的半透明膜。眼底檢查可能發現黃斑前膜,或表現為中心性漿液性脈絡膜視網膜病變樣黃斑剝離或水腫、黃斑裂孔樣變化。眼底鏡下可見黃斑部視網膜表面有透明膜組織,視網膜血管因牽引而迂曲。
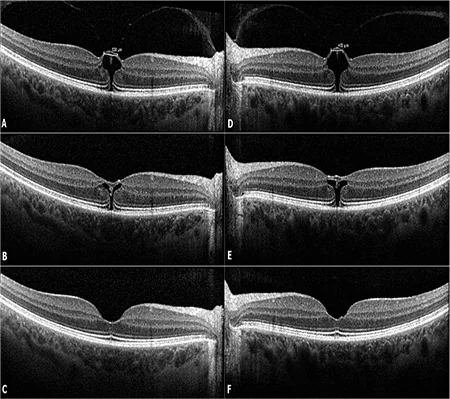
OCT確認的主要表現如下所示。
VMT表現
中心凹凹陷消失/變形:正常的中心凹凹陷形狀變平或扭曲。
假性囊腫/囊樣變化:黃斑內液體積聚,伴有代表Müller細胞的組織柱。見於81%的VMT眼。囊樣變化可累及整個黃斑,與VMT特有的前後方向牽引有關,不同於ERM的切線方向牽引8)。
中心凹從RPE抬高:後玻璃體皮質向前牽引的直接證據。
後玻璃體皮質增厚/高反射:表現為視網膜前方的高反射帶。
合併表現
螢光眼底血管攝影可見黃斑部過螢光、囊樣黃斑水腫和視神經盤螢光滲漏。如果視神經盤處有後玻璃體剝離,則不會出現視盤滲漏。FA上,晚期可見微血管滲漏,囊腔內染料積存8)。
Yamada和Kishi報導了VMT的兩種玻璃體牽引類型。V型(中心凹顳側和鼻側均剝離,僅中心凹處附著)術後效果良好,而J型或弓形(中心凹鼻側也有殘留附著)術後易進展為黃斑裂孔或萎縮,效果較差。
VMT/ERM眼可能伴有玻璃體視神經盤牽引(VPT),即視神經盤周圍玻璃體仍附著。VPT通過OCT診斷,可能被誤認為視盤水腫,雙眼病例可能被誤認為視乳頭水腫。有研究顯示VPT可能與視力下降和缺血性視神經病變有關8)。
隨著年齡增長,玻璃體凝膠發生液化(synchysis)和濃縮(syneresis),後玻璃體剝離(PVD)進展。在正常PVD中,玻璃體從視網膜均勻剝離,但在異常PVD中,剝離和黏連解除不同步,導致VMT。
玻璃體在內界膜(ILM)最薄的部位與視網膜附著最牢固。在後方,視神經盤周圍、黃斑部(中心凹及中心凹周圍直徑1500 µm的區域)以及主要視網膜血管沿線附著較強。這是VMT中中心凹附著持續的解剖學基礎。
此檢查在VMT的診斷與評估中扮演核心角色。OCT被認為是ERM與VMT診斷、分型及追蹤的黃金標準8)。它能非侵入性地顯示玻璃體黃斑界面,詳細觀察牽引的寬度與視網膜變化。OCT診斷VMT需具備以下發現:
除上述OCT發現外,還需評估以下資訊:
評估附著寬度是否≤1500微米(局部型)或>1500微米(廣泛型)對制定治療策略很重要。SD-OCT還能評估視網膜外層(外界膜、光感受器橢圓體帶)的狀態,有助於預後預測。
「棉球徵」(中心凹中心內節外節連接處與光感受器終末部之間的圓形或瀰漫性高反射區)可能是中心凹向前牽引的指標。
使用眼底接觸鏡或高倍間接檢眼鏡評估黃斑部的皺褶、水腫與牽引性變化。裂隙燈顯微鏡眼底檢查可確認與黃斑粘連的玻璃體及其周圍的後玻璃體剝離。
VMT可能表現出與以下疾病相似的症狀與徵象:
臨床診斷可透過裂隙燈眼底檢查及螢光眼底攝影進行,但VMT的確定診斷標準為OCT。OCT能詳細評估牽引寬度、視網膜形態變化及合併發現,對治療方針的決定不可或缺。特別是附著寬度(局部型或廣泛型)的準確評估僅能透過OCT完成。
對於症狀輕微且判斷VMT解除的風險大於效益的病例,觀察追蹤是首選。統合分析顯示,自然消退在11%至40%的病例中有報告3)。局部型VMT(≤1500 µm)在1至2年內自然消退率為23%至47%8)。局部型且未合併視網膜前膜時,較容易自然消退3)。
對於視網膜變化輕微的病例,可能多年不變;而沾黏點小的病例可能自然分離。因此需要密切觀察其類型和病程。不伴有視網膜前膜的病例,可能自然發生後玻璃體剝離,從而解除牽引。自覺症狀不明顯的病例可以暫時觀察。需注意進展為黃斑部裂孔,定期進行OCT追蹤。
另一方面,基線存在囊樣變化的患眼需注意預後。一項53隻眼的研究顯示,有囊樣變化的眼在60個月時81%出現2行或以上的視力下降8)。
這是治療VMT最可靠的方法。進行單純玻璃體切除和黃斑部膜剝離。黃斑部沾黏較強,需在觀察視網膜附著情況的同時緩慢剝離。大多數病例為解除玻璃體對黃斑的牽引,有玻璃體切除術的適應症。
一旦明確診斷,建議盡早手術,以免發生黃斑部裂孔或不可逆改變。特別是視網膜與玻璃體沾黏面積大的病例,由於視網膜玻璃體沾黏較強,需注意。觀察期間若發生黃斑部裂孔,或手術延遲,術後囊樣黃斑部水腫可能發展為黃斑部裂孔。
手術適應症判斷標準:
據報告,最佳治療結果為VMT解除率100%,黃斑部裂孔閉合率95%2)。系統性回顧和統合分析顯示,玻璃體手術在VMT解除率(RR=0.48, 95% CI 0.38–0.62)和黃斑部裂孔閉合率(RR=0.49, 95% CI 0.30–0.81)方面顯著優於奧克纖溶酶(酶促玻璃體溶解)2)。術後視力改善也大於奧克纖溶酶(SMD=0.38, 95% CI 0.03–0.73)2)。
PPV術後視力在統合分析(259眼)中從術前logMAR 0.67改善至術後0.42,33%改善2行或以上,而21%保持不變或惡化8)。平均約80%的患者獲得2行或以上的視力改善8)。
合併視網膜前膜或黃斑裂孔時,標準做法是增加內界膜(ILM)剝離。用亮藍染料或其他輔助染料染色ILM後進行剝離。合併黃斑裂孔的病例中,ILM剝離後使用C3F8氣體填充的黃斑裂孔閉合率超過95%4)。一項系統性回顧(13項研究)顯示,ILM剝離與否在視力結果上無顯著差異,但ILM剝離降低了ERM復發率8)。近期一項RCT(213眼)顯示,主動ILM剝離組的復發率為0%,而非剝離組為19.6%8)。
一例83歲男性VMT合併黃斑裂孔(1b級)的報告中,玻璃體手術後部玻璃體皮質剝離後出現全層黃斑裂孔(422 µm),但第二次玻璃體手術+ILM剝離(使用亮藍染料)+14% C3F8氣體填充後,6週時視力改善至20/120,中心凹形態恢復4)。
術前解剖形態影響手術效果。局灶型VMT(V型牽引輪廓)比廣泛型或弓狀(J型)有更好的術後視力改善趨勢4)。
這是一種微創治療,將C3F8(全氟丙烷)或SF6(六氟化硫)等膨脹性氣體注射到玻璃體內,通過氣體的浮力和機械力解除VMT。C3F8使用0.3 mL。
「飲水鳥手法」:術後反覆前後傾斜頭部的操作,促進氣泡和玻璃體液的混合,提高VMT解除率。
統合分析顯示,PV的VMT解除率顯著高於奧克纖溶酶(RR=0.49, 95% CI 0.35–0.70),與PPV相比視力改善無顯著差異2)。VMT解除率報告為46%(奧克纖溶酶)、68%(PV)和100%(玻璃體手術)2)。
在DRCR網絡的RCT中,C3F8氣體注射組78%的患者黃斑部VMT解除,而假手術組為9%。但氣體注射組視網膜剝離和裂孔發生率高於預期,因安全性擔憂而提前終止8)。該治療的安全性仍需注意。
奧克纖溶酶(ocriplasmin)是一種重組蛋白酶,對玻璃體視網膜界面的成分纖連蛋白和層粘連蛋白具有活性。單次玻璃體內注射125 µg可促進VMA解除。其療效不太理想,約20%的患者有效。
在MIVI-TRUST和OASIS臨床試驗中,VMA解除率顯著優於安慰劑(RR=3.61, 95% CI 1.99–6.53)3),但與玻璃體切除術相比,VMT解除率較差。III期(MIVI-TRUST)中,ocriplasmin組27% vs 安慰劑組10%實現了VMA解除(P<0.001)7)。奧克纖溶酶的使用存在爭議,未在臨床廣泛普及7)。該藥於2020年退出市場5),不同地區和機構的可及性不同。
奧克纖溶酶(Jetrea)是2012年美國FDA批准的藥物性玻璃體溶解藥,對於無視網膜前膜且黃斑裂孔直徑≤400 µm的病例,NICE指南有推薦。但該藥於2020年退出市場,不同地區和機構的可及性不同。與玻璃體切除術相比,VMT解除率較差,且存在副作用方面的擔憂。詳情請參閱「最新研究與未來展望」部分。
與年齡相關的玻璃體變化按以下順序進展。
當PVD正常進展時,玻璃體與視網膜均勻分離。但在牽引力與剝離不同步的「異常PVD」中,中心凹處的附著持續到最後,導致VMT。
附著直徑越小,單位面積的牽引應力越高,中心凹變形越大5)。
當PVD不完全時,殘留的後玻璃體的彈性特性對中心凹施加靜態的前方牽引。此外,眼球運動產生的動態牽引也參與其中,在VMT中動態牽引被認為比靜態牽引更重要。嚴重病例可能伴有視網膜劈裂或視網膜剝離。
視網膜前膜存在於40–65%的VMT眼中,透過兩種機制加重VMT5)。
組織病理學上,ERM含有玻璃體膠原,ERM與ILM的牢固附著在將殘留玻璃體附著固定於黃斑方面發揮作用8)。
關於ERM的形成機制,除了傳統理論認為RPE細胞和膠質細胞通過ILM微小斷裂遷移到視網膜表面外,還提出了一個新假說:後部玻璃體皮質的殘留細胞被激活為肌纖維母細胞,導致膜形成和收縮,而無需ILM斷裂8)。
組織學上,即使在檢眼鏡下未見視網膜前膜的病例中,內界膜的玻璃體側也附著有以肌纖維母細胞為中心的細胞。在有膜樣組織的病例中,據報導組織內含有肌纖維母細胞和纖維性星狀膠細胞,與特發性視網膜前膜相似。
VMT檢體的組織病理學顯示,由纖維性星狀膠細胞、肌纖維母細胞、纖維細胞和RPE細胞組成的纖維細胞增殖,形成連接後部玻璃體界面和視網膜界面的「雙膜」。穿透式電子顯微鏡可識別兩種類型的視網膜前膜。玻璃體劈裂的存在與否被認為是決定這兩種類型的因素。
奧克纖溶酶(Jetrea;125 µg單次玻璃體內注射)是一種重組蛋白酶,由人類纖溶酶的催化結構域組成,通過溶解玻璃體視網膜界面的蛋白質成分促進VMA解除。
Chen等人的統合分析(55項研究,4,159例)顯示,與安慰劑相比,奧克纖溶酶治療在28天VMA解除率(RR=3.61,95% CI 1.99–6.53)、黃斑裂孔閉合率(RR=3.84,95% CI 1.62–9.08)和6個月≥3行BCVA改善(RR=1.97,95% CI 1.08–3.57)方面顯著更優3)。隊列研究的合併分析顯示,VMA解除率為50%(95% CI 47–53%),黃斑裂孔閉合率為36%(95% CI 32–39%)3)。
治療效果預測因子(奧克纖溶酶):
Cochrane回顧顯示,治療組中高達20%的患者在6個月內需要額外的PPV7)。奧克纖溶酶的使用存在爭議,未能在臨床上廣泛普及7)。自2020年退出市場後,其可獲得性有限5)。
Quiroz-Reyes等人的系統性回顧與統合分析(2023年)顯示,比較PPV與氣體注射(PV)的隨機試驗中,PPV在VMT解除率與黃斑裂孔閉合率方面較優,但術後BCVA改善無顯著差異(SMD=-0.15, 95% CI -0.47~0.16)2)。有C3F8 PV的RCT因安全性疑慮(視網膜剝離、視網膜裂孔)而提前終止的案例2, 8),該治療法的安全性仍需持續評估。
比較同時進行晶體玻璃體聯合手術與分期手術的統合分析顯示,併發症、視力與屈光結果無顯著差異8)。有水晶體眼PPV後核性白內障常快速進展,因此建議術前與患者討論同時手術的適應症。
Ashby等人報告了一例66歲女性在飛行模擬器體驗後VMT解除的病例(2025年)5)。假設模擬器的三維加速產生的多方向力有助於VMA介面的分離。長期追蹤中視力從20/60改善至20/25。然而,VMT解除後短暫出現迫切性黃斑裂孔徵象,表明全層黃斑裂孔形成是潛在風險5)。不能排除與自發性VMT消退的時間關聯,這不是一種確定的治療方法。
Rios Gonzalez等人報告了一名69歲男性病例,在開始使用1%毛果芸香鹼眼藥水(用於青光眼治療)6週後出現雙側VMT,停藥8週後VMT解除但VMA持續存在(2023年)1)。隨著用於老花眼治療的新型毛果芸香鹼製劑(1.25%等)的普及,人們擔心其誘發或加重VMT的風險,建議在PVD未完成的病例中,在開始治療前進行後段檢查和OCT1)。
一項關於玻璃體黃斑介面疾病(VMID)患者報告結果指標(PROMs)的系統性回顧從86項研究中識別出17種VMID特異性PROMs,但當前的PROMs存在以下問題6):
PROMs與定性研究中識別的QOL問題之間的重疊僅限於9個項目(閱讀、駕駛、夜間駕駛、對手術的恐懼、視物變形、複視、對與醫療人員溝通的擔憂、體位保持的不便、以及體位保持導致的睡眠障礙)6)。患者報告的VMID的QOL問題包括視覺問題如視物變形、中心視力障礙和閱讀困難,以及情感健康(樂觀、沮喪、焦慮、壓力、希望)、社會健康(獲得社會支持、維持與朋友和家人的互動)和應對策略(忽視、分散注意力、信任醫生、祈禱/冥想、接受、實用工具、社會支持、症狀監測)。當前的PROMs未能充分涵蓋這些方面6)。未來需要透過患者參與的內容開發和包括Rasch分析在內的嚴格心理計量學驗證,開發VMID特異性PROMs。
藥物性玻璃體溶解術(奧克纖溶酶)和氣體注射(氣壓玻璃體溶解術)作為術後管理負擔小的微創治療,研究仍在持續。但目前與玻璃體手術相比,VMT解除率和黃斑裂孔閉合率較低,尤其在廣泛型VMT或合併視網膜前膜的情況下效果有限。基於患者個體病理特徵(粘連寬度、是否合併視網膜前膜、症狀程度、患者QOL評估)的最佳治療選擇有望在未來進一步精進。患者報告結果(PRO)的標準化也是適當評估治療效果的重要研究課題。
Rios Gonzalez R, Villegas VM, Blasini M. Bilateral vitreomacular traction syndrome associated with topical pilocarpine 1% ophthalmic solution. Am J Ophthalmol Case Rep. 2023;30:101834.
QuirozReyes MA, QuirozGonzalez EA, QuirozGonzalez MA, LimaGomez V. Pneumatic vitreolysis versus vitrectomy for the treatment of vitreomacular traction syndrome and macular holes: complication analysis and systematic review with meta-analysis of functional outcomes. Int J Retina Vitreous. 2023;9:33.
Chen X, Li M, You R, Wang W, Wang Y. Efficacy and Safety of Ocriplasmin Use for Vitreomacular Adhesion and Its Predictive Factors: A Systematic Review and Meta-Analysis. Front Med. 2022;8:759311.
Tayyab M, Iqbal K, Abid MA, Rahman FU, Tayyab HA. Surgical Outcome of Vitreomacular Traction Associated With Macular Hole. Cureus. 2022;14(12):e32620.
Ashby N, Kaftan T, Ohlhausen M, Kim S, McGill E, Yeh S. Resolution of Vitreomacular Traction Following a Commercial Flight Simulator Experience. J VitreoRetinal Dis. 2025.
Woudstra-de Jong JE, Busschbach JJ, Manning-Charalampidou SS, Vingerling JR, Pesudovs K. Assessment of patient-reported outcomes in vitreomacular interface disorders: A systematic literature review. Surv Ophthalmol. 2024. doi:10.1016/j.survophthal.2024.08.004.
Flaxel CJ, Adelman RA, Bailey ST, et al. Idiopathic Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern. Ophthalmology. 2020;127(2):P145-P183.
Bailey ST, Vemulakonda GA, Kim SJ, et al. Idiopathic Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern. Ophthalmology. 2024.