黃斑疾病

玻璃體手術解說(Pars Plana Vitrectomy)
一目瞭然的要點
Section titled “一目瞭然的要點”1. 玻璃體手術的解說
Section titled “1. 玻璃體手術的解說”經睫狀體扁平部玻璃體切除術(PPV)是針對視網膜及玻璃體病變在眼內進行的手術。也稱為玻璃體手術。通常經睫狀體扁平部插入玻璃體切割器切除玻璃體,根據疾病進行膜剝離、光凝、氣體填充等以治療視網膜疾病。
玻璃體手術由三個獨立器械組成的三端口系統構成。
- 灌注套管:在維持眼壓的同時灌注眼內。
- 玻璃體切割頭:吸引並切除玻璃體。
- 眼內照明:使用光導探針或吊燈照明照射手術區域。
現代玻璃體手術始於1970年代Machemer使用電動玻璃體切割頭進行的經睫狀體扁平部玻璃體切除術。在日本,Machemer的弟子田野和樋田積極致力於推廣玻璃體手術。
其起源可追溯到1969年Kasner報告的「開放性玻璃體切除術」。1974年,O’Malley確立了20G經結膜入路。隨後,器械向更細的25G、23G、27G發展,微創玻璃體手術(MIVS)已成為當前主流6)。
手術目的大致分為以下八項。
- 清除玻璃體混濁:因炎症或出血導致的混濁影響視功能或妨礙診斷治療時。
- 解除玻璃體牽拉:用於VMT、視網膜剝離、增殖性糖尿病視網膜病變、ROP等。
- 清除細胞因子:當增殖性糖尿病視網膜病變、新生血管性青光眼、RVO、葡萄膜炎中存在高濃度VEGF和炎症細胞因子時。
- 清除視網膜下病變:用於年齡相關性黃斑變性出血、微動脈瘤破裂出血、PVR視網膜下索條等。
- 控制眼壓:用於惡性青光眼、急性青光眼發作時的玻璃體壓力升高。
- 清除眼內異物:外傷性異物、人工水晶體脫位。
- 感染灶沖洗:清除眼內炎的細菌和內毒素
- 切片檢查:疑似惡性淋巴瘤時的玻璃體切片、細胞學檢查和細胞因子測定
- 裂孔性視網膜剝離(RRD):適應症包括已發生後玻璃體剝離(PVD)、深部裂孔和多發裂孔。對於未發生PVD的年輕患者,可能適用鞏膜扣帶術。
- 增殖性糖尿病視網膜病變(PDR):玻璃體出血和牽引性視網膜剝離為手術適應症
- 全層黃斑裂孔(FTMH):第2~4期。第1期且無視力下降者觀察。
- 視網膜前膜(ERM)/玻璃體黃斑牽引(VMT):出現視物變形或視力下降時手術
- 玻璃體出血:清除各種原因引起的混濁
- 眼內炎:清除病原體並注入藥物
- 眼內異物:異物取出
- 早產兒視網膜病變(ROP):光凝後增殖組織導致牽引性視網膜剝離時。原則是在全視網膜剝離前儘早手術
- 伴巨大裂孔的視網膜剝離:PPV後可能需要矽油填充2)
- 眼內惡性淋巴瘤:用於切片檢查(細胞學檢查和細胞因子濃度測定)
目前大多數玻璃體切除術可在監測麻醉管理(MAC)聯合局部麻醉(Tenon囊下麻醉或球後麻醉)下進行。4, 7) 2%利多卡因3~4 mL可提供鎮痛和眼球制動。兒童、精神疾病患者、長時間手術、鞏膜扣帶術、眼球破裂病例選擇全身麻醉。眼球破裂病例因局部麻醉藥有眼內流入風險,常選擇全身麻醉。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”以下為經睫狀體扁平部玻璃體切除術適應症疾病共有的自覺症狀。
- 視力下降:隨著玻璃體出血、黃斑病變、視網膜剝離的進展而出現。全層黃斑裂孔時中心視力顯著下降。4)
- 飛蚊症:因玻璃體混濁、出血、後玻璃體剝離(PVD)引起的光學遮擋感。
- 視物變形:由視網膜前膜或玻璃體黃斑牽引引起的黃斑牽引所致。可透過阿姆斯勒方格表確認。
- 視野缺損與閃光感:視網膜剝離時出現與病變部位一致的視野缺損。裂孔形成時的閃光感可為前驅症狀。
透過裂隙燈顯微鏡、眼底檢查和OCT確認以下所見。
視網膜與玻璃體疾病
裂孔性視網膜剝離:眼底可見波浪狀半透明剝離的視網膜。確認裂孔和格子狀變性的位置。
玻璃體出血:眼底紅色反射消失、眼底透見不良。B型超音波評估有無視網膜剝離。
眼內炎:前房和玻璃體混濁、積膿。眼內液培養是確診所必需的。
在全層黃斑裂孔中,病變波及黃斑前的早期介入決定視力預後。4)
3. 原因與風險因素
Section titled “3. 原因與風險因素”適應疾病的主要原因與風險
Section titled “適應疾病的主要原因與風險”- 裂孔性視網膜剝離:主要原因為後玻璃體剝離(PVD)、高度近視、眼外傷、格子狀變性、白內障術後。已有PVD、深部裂孔、多發裂孔是PPV的適應症指標。
- 增殖性糖尿病視網膜病變:長期血糖控制不良導致視網膜新生血管出血和增殖膜形成。
- 全層黃斑裂孔:主要原因為特發性後玻璃體皮質的切線方向牽拉。對側眼全層黃斑裂孔的發生率為10-15%。4)
- 視網膜前膜:分為特發性(年齡相關的後玻璃體剝離)和繼發性(視網膜剝離術後、葡萄膜炎等)。
氣體填充後航空旅行風險
Section titled “氣體填充後航空旅行風險”在經睫狀體扁平部玻璃體切除術後行氣體填充的眼,航空旅行時氣壓下降導致氣體膨脹,引起眼壓急劇升高。
Foulsham等人(2021)根據波以耳定律計算並報告,填充50% C₃F₈(全氟丙烷)的氣體眼乘坐飛機時,每升高1000英尺眼壓升高10.8 mmHg,最高可達42 mmHg。1)
這種眼壓升高可能導致視神經和視網膜血管缺血。在氣體完全消退前禁止航空旅行。1)
黃斑裂孔氣體填塞術後,由於氣體浮力從上方壓迫黃斑部促進裂孔閉合,因此需要俯臥(臉朝下)體位。體位保持時間因手術方式、氣體種類和裂孔大小而異,請遵醫囑。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”判斷經睫狀體扁平部玻璃體切除術的手術適應症時,需結合以下檢查。
光學同調斷層掃描(OCT)
Section titled “光學同調斷層掃描(OCT)”這是黃斑疾病診斷和術前評估的核心檢查。
- 全層黃斑裂孔:評估裂孔直徑、有無牽引及玻璃體黃斑粘連。根據Gass分類進行分期。
- 視網膜前膜/玻璃體黃斑牽引:評估視網膜內層扭曲、增厚及囊樣變化。確認內界膜(ILM)狀態。
- 術後評估:追蹤裂孔閉合、視網膜前膜復發及黃斑水腫。
螢光眼底血管攝影(FA)、OCTA、B型超音波、ERG
Section titled “螢光眼底血管攝影(FA)、OCTA、B型超音波、ERG”- FA/OCTA:評估增殖性糖尿病視網膜病變的新生血管、識別視網膜缺血區域、評估血管病變和無灌注區、確認術後併發症。
- B型超音波:在玻璃體出血或嚴重混濁導致眼底不可見時,評估有無視網膜剝離。
- ERG:在眼底不可見病例中評估視網膜功能。波形消失提示嚴重的視網膜功能障礙。
主要鑑別診斷
Section titled “主要鑑別診斷”| 疾病 | 特徵性發現 | 要點 |
|---|---|---|
| 黃斑假孔 | OCT無全層缺損 | 視網膜前膜牽引 |
| 玻璃體黃斑牽引 | OCT顯示後玻璃體皮質黏附 | 部分可自行消退 |
| 中心性漿液性脈絡膜視網膜病變 | OCT顯示視網膜下液 | 多數不需手術 |
5. 標準治療方法
Section titled “5. 標準治療方法”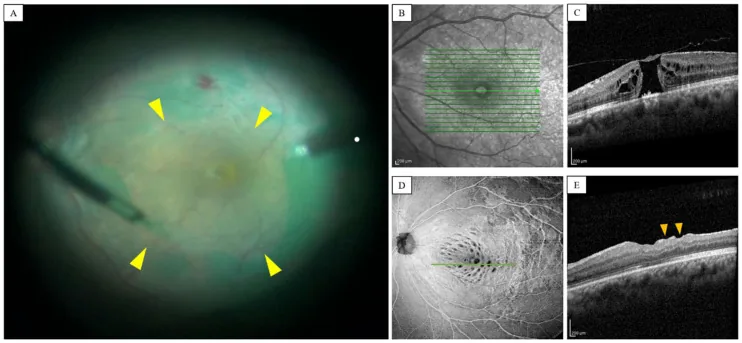
手術器械的規格與特點
Section titled “手術器械的規格與特點”微切口玻璃體手術(MIVS)無需切開結膜,通過套管插入器械。目前幾乎所有病例都採用MIVS進行,多數情況下無需縫合即可完成手術。6) MIVS與傳統20G手術的主要區別在於,它可以在不切開結膜的情況下,通過從結膜上方置入玻璃體腔的套管插入眼內照明、玻璃體切割器等器械。
| 規格 | 切口大小 | 特點 |
|---|---|---|
| 20G | 約0.9 mm | 舊標準。需鞏膜縫合。目前幾乎不用。 |
| 23G | 約0.6 mm | MIVS普及型。多無需縫合。 |
| 25G | 約0.5 mm | 2002年推出。目前主流。微創。 |
| 27G | 約0.4毫米 | 最細直徑。近年普及。 |
基本操作步驟
Section titled “基本操作步驟”玻璃體手術按以下順序進行:
- 套管針插入(3端口):從角膜緣後3.5–4毫米處插入(有晶狀體眼4毫米,無晶狀體/IOL眼3.5毫米)。從鞏膜以30度角插入,有利於鞏膜切口自行閉合。
- 玻璃體切除:製造後玻璃體剝離(PVD),並切除至基底部。使用曲安奈德可提高玻璃體的可視性。
- 膜剝離:用吲哚青綠(ICG)或亮藍G(BBG)染色並剝離內界膜。
- 止血:將灌注壓升至40 mmHg以上,吸引,並用透熱法凝固出血點。
- 視網膜復位(視網膜剝離病例):通過氣液交換使剝離的視網膜復位。
- 光凝:在視網膜裂孔周圍進行2–3排光凝(低於200 mW,最多約1000發)。
- 填塞:選擇SF₆氣體(稀釋至20%以下)、C₃F₈氣體(稀釋至12%以下)或矽油(用於巨大裂孔視網膜剝離或PVR)。
- 拔除套管並確認傷口閉合:確認自行閉合,必要時用8-0可吸收縫線縫合。
手術輔助劑(染色劑)
Section titled “手術輔助劑(染色劑)”| 輔助劑 | 用途 |
|---|---|
| 曲安奈德 | 玻璃體可視化 |
| 吲哚青綠(ICG) | 內界膜(ILM)染色 |
| 亮藍G(BBG) | 內界膜染色(比ICG更安全) |
| 全氟碳液體(PFCL) | 視網膜復位(巨大裂孔/PVR) |
根據用途使用廣角觀察系統(非接觸式透鏡)和接觸式透鏡。廣角觀察有利於處理周邊視網膜,但可能存在光學盲區。3)
視網膜剝離修復與膜剝離
Section titled “視網膜剝離修復與膜剝離”在裂孔的光凝或冷凍凝固後進行填塞,使視網膜復位。在視網膜前膜手術中,同時去除ILM(內界膜)可降低視網膜前膜的復發率。約80%的視網膜前膜含有殘留的膠質成分,去除ILM可將其清除。5)
手術結束時,用氣體或液體填充眼內腔,以壓迫和支持視網膜及黃斑。
| 填塞物 | 持續時間 | 主要適應症 |
|---|---|---|
| SF₆(六氟化硫) | 約2週 | 小裂孔、玻璃體黃斑牽引 |
| C₃F₈(全氟丙烷) | 約8週 | 大裂孔、全層黃斑裂孔 |
| 矽油 | 無限期(需取出) | 難治病例、巨大裂孔2) |
氣體在眼內稀釋後會膨脹。在高海拔環境中,根據波以耳定律,氣體膨脹會導致眼壓升高,因此在氣體消退前禁止航空旅行。1)
矽油長期留置會導致白內障、續發性青光眼、角膜混濁等併發症,因此原則上在視網膜復位並穩定後進行取出手術。對於難治性視網膜剝離或眼球癆風險高的病例,可能會繼續留置。
在眼內氣體(SF₆、C₃F₈等)殘留的情況下使用氧化亞氮(笑氣),氣泡會膨脹導致眼壓急劇升高,最嚴重時可致失明。4) 在其他科別接受手術時,務必告知主治眼科醫師和麻醉科醫師眼內氣體殘留情況,避免使用笑氣。建議佩戴警示手環。4, 8)
麻醉方法的選擇
Section titled “麻醉方法的選擇”大多數玻璃體手術可在監測麻醉管理(MAC)加局部麻醉下進行。4, 7) 通常選擇球後麻醉或Tenon囊下麻醉,使用2% lidocaine 3-4 mL以達到鎮痛和眼球制動。
Tenon囊下麻醉
操作:切開下鼻側結膜,用27G鈍針將麻醉藥注入Tenon囊下。
劑量:玻璃體手術使用3-4 mL。
特點:與球後麻醉鎮痛效果相當,但嚴重併發症如眼球穿孔較少,操作簡便。8)
藥物:2% lidocaine與0.5% bupivacaine(Marcaine)或0.75% ropivacaine(Naropin)等量混合。Ropivacaine毒性低、不含防腐劑,過敏反應少。8)
球後麻醉
操作:將4-6 mL麻醉藥注入肌錐內,麻醉動眼神經、滑車神經、外展神經、視神經、三叉神經及睫狀神經節。
特點:眼球運動控制優於Tenon囊下麻醉。
併發症:球後出血(0.1-3%)、眼球穿孔(0.9/10,000)、視神經損傷。高度近視、長眼軸、既往鞏膜扣帶術者風險增加。7)
球周麻醉
操作:在肌錐外注射5-10 mL。起效較球後阻滯慢,但效果相似。
有效性:疼痛評分和眼球制動方面與球後麻醉無顯著差異。7)
併發症:穿孔率1/16,000(低於球後麻醉)。球周麻醉結膜水腫更常見,球後麻醉眼瞼血腫更常見。7)
其他局部麻醉方法:
- 點眼麻醉:4% lidocaine 點眼,發作約16秒,持續約14分鐘。僅抑制角膜、結膜和鞏膜的痛覺,對虹膜、睫狀體和眼球運動無抑制效果。
- 前房內麻醉:向前房內注射0.5 mL 1%無防腐劑 lidocaine。作用約10分鐘。與點眼麻醉併用可改善疼痛控制。7)
- 結膜下麻醉:作用於結膜和鞏膜的浸潤麻醉。對簡單的小切口手術可能有效。
針阻斷併發症:7)
後部葡萄腫、鞏膜扣帶術病史、長眼軸(>26 mm)會增加穿孔風險。其他嚴重併發症包括斜視、血管內注射、蜘蛛膜下腔注射和黃斑梗塞。局部麻醉藥中毒從早期的興奮症狀和血壓上升,進展到後期的全身抽搐,末期出現低血壓和心臟停止。早期辨識和處理很重要。
全身麻醉的適應症:嬰幼兒、兒童、精神疾病、失智症、不自主運動、幽閉恐懼症、長時間手術、鞏膜扣帶術、眼球破裂病例選擇全身麻醉。全身麻醉合併局部麻醉阻斷可預防眼心反射(OCR)並穩定血行動力學。
鎮靜(MAC):選擇包括 propofol、類鴉片藥物和 benzodiazepines。靜脈鎮靜在統合分析中顯示可顯著減輕疼痛。7) 對於高度焦慮的患者,可考慮術前肌肉注射 hydroxyzine 加 pentazocine。過度鎮靜會導致去抑制,適得其反(「Local is Vocal」原則)。
術中視覺體驗:3–18%的病例中,對光、顏色和運動的感知伴隨不適。建議術前解釋以減輕患者焦慮。7)
麻醉方法的運動控制比較:
| 麻醉方法 | 運動控制 | 操作容易度 |
|---|---|---|
| 球後麻醉 | 最佳 | 困難 |
| Tenon囊下麻醉 | 中度 | 容易 |
| 點眼麻醉 | 無 | 最容易 |
視力、視功能、併發症及患者滿意度在不同麻醉方法間無顯著差異,根據術者經驗與患者條件選擇。7)
鎮痛效果、視力、併發症及患者滿意度在麻醉方法間均無顯著差異,無絕對優勢。7) 通常Tenon囊下麻醉操作簡單,穿孔風險低。球後麻醉對眼球運動控制較佳,可能有利於複雜長時間手術。長眼軸、後鞏膜葡萄腫、有鞏膜扣帶術史的眼球,球後麻醉時需注意穿孔風險。
僅局部麻醉可抑制角膜、結膜和鞏膜的軀體性疼痛,但可能無法完全抑制來自虹膜和睫狀體的內臟性疼痛。7) 如果感到疼痛,請告知手術醫師,醫師可以追加麻醉或鎮靜藥物。此外,3-18%的患者會出現光、顏色、運動等視覺體驗的不適感,但術前解釋可以減輕焦慮。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”經睫狀體扁平部玻璃體切除術的作用機轉
Section titled “經睫狀體扁平部玻璃體切除術的作用機轉”清除玻璃體混濁:物理清除含有炎性滲出物、出血和感染性微生物的混濁玻璃體,恢復光路。
解除機械性牽引:去除視網膜前膜或增殖膜引起的切線方向牽引,改善黃斑的結構變形。內界膜剝離可防止視網膜前膜復發,並對黃斑水腫產生內界膜剝離的效果。5)
清除細胞因子和生長因子:在眼內炎和糖尿病視網膜病變中,VEGF和炎性細胞因子在玻璃體腔內積聚。經睫狀體扁平部玻璃體切除術可清除這些體液因子,抑制新生血管增殖和水腫。
填塞物的物理支持作用:氣體和矽油通過浮力支撐視網膜和黃斑,輔助脫離視網膜的復位和裂孔的閉合。
MIVS的臨床意義
Section titled “MIVS的臨床意義”- 無需結膜切開:減少手術創傷
- 自封閉傷口:通常無需縫合
- 術後炎症和恢復時間縮短
- 廣角觀察系統配合吊燈照明顯著改善手術視野
波以耳定律與氣體性眼壓升高
Section titled “波以耳定律與氣體性眼壓升高”眼內氣體體積與壓力的關係遵循波以耳定律(P × V = 常數)。當氣壓降低時,體積增加,在密閉的眼球內表現為眼壓升高。1)
Foulsham等人(2021)估算,在50% C₃F₈填充眼中,每升高1000英尺眼壓升高10.8 mmHg,在典型飛機巡航高度可達42 mmHg。1) 該眼壓可能超過視神經和視網膜血管的缺血閾值。
氣體填塞與高海拔/低海拔移動
Section titled “氣體填塞與高海拔/低海拔移動”高海拔移動(包括飛機)因氣壓降低導致氣體膨脹,存在眼壓升高、動脈閉塞和傷口裂開的風險。1) 相反,低海拔移動也可能因眼內壓波動導致低眼壓和視網膜剝離的風險。1) 在氣體完全吸收前,需注意任何方向的氣壓變化。
眼心反射(OCR)
Section titled “眼心反射(OCR)”眼心反射是經由三叉神經(傳入支)→迷走神經(傳出支)介導的心率下降(≥20%)的反射。由眼外肌的操作或牽拉誘發,在斜視手術和鞏膜扣帶術中常見。Tenon囊下麻醉可通過阻斷傳入支來預防OCR。硫酸阿托品給藥也可抑制其發生,但無法完全預防。
眼內氣體與氧化亞氮的相互作用
Section titled “眼內氣體與氧化亞氮的相互作用”笑氣(氧化亞氮)可擴散進入眼內氣泡,使其膨脹並急劇升高眼壓。這可能導致視網膜中央動脈閉塞和失明。在液-氣交換前至少20分鐘必須停止使用笑氣。4) 眼內氣體是限制某些麻醉藥使用的重要因素,需嚴格禁止在其他科別就診時使用笑氣。
Valsalva動作誘發的脈絡膜上腔出血
Section titled “Valsalva動作誘發的脈絡膜上腔出血”全身麻醉過淺時,咳嗽或嗆咳可導致眼壓急劇升高,引發脈絡膜上腔出血(驅逐性出血)。為預防起見,建議維持深麻醉、聯合局部麻醉並縫合鞏膜切口。
痛覺的解剖學分類
Section titled “痛覺的解剖學分類”- 軀體痛覺:來源於角膜、結膜和鞏膜。可通過表面麻醉或局部浸潤處理。
- 內臟痛覺:來源於虹膜和睫狀體。僅靠表面麻醉無法抑制,需要阻斷麻醉或全身麻醉。
眼心反射是指通過眼外肌的操作或牽拉,經三叉神經(傳入支)→迷走神經(傳出支)介導的心率下降≥20%的反射。在斜視手術和鞏膜扣帶術中常見。可通過Tenon囊下麻醉(阻斷傳入支)或硫酸阿托品給藥預防,但無法完全預防,因此術中必須進行心電圖監測。7)
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”MIVS的進展與眼內炎風險的降低
Section titled “MIVS的進展與眼內炎風險的降低”英國眼科醫學會(RCOphth)2023年指南將20G手術向27G MIVS的轉變視為歷史性轉折。6)
根據RCOphth FTMH指南(2023),術後眼內炎的發生率在20G手術中為0.021%,而在MIVS(23G/25G/27G)中顯著降低至0.005%。6) 術後第一天的再干預率報告為4.7%。
這種感染風險的降低推動了MIVS的普及,並成為實現日間手術和局部麻醉的重要因素。6)
航空旅行與眼壓升高的定量評估
Section titled “航空旅行與眼壓升高的定量評估”Foulsham等人(2021)對以往僅定性了解的「氣體眼與航空旅行的風險」進行了定量評估,首次系統報告了C₃F₈ 50%填充時眼壓升高量(每1000英尺10.8 mmHg)。1) 這一發現為術前知情同意提供了重要依據。
矽油填充後的視功能風險
Section titled “矽油填充後的視功能風險”Barth等人(2023)報告,在針對保留中心凹的裂孔源性視網膜剝離進行PPV聯合矽油填充後,22例中有11例出現不明原因的3行或以上視力下降。2) 矽油在難治性病例中有用,但應謹慎評估其必要性,並考慮盡早取出。
眼內睫毛移入的預防
Section titled “眼內睫毛移入的預防”Itoh等人(2023)報告了一例25G MIVS術後通過套管針將睫毛帶入眼內的病例。3) 原因是廣角觀察系統盲區的疏忽,表明術中仔細觀察和術前睫毛處理的重要性。
8. 參考文獻
Section titled “8. 參考文獻”-
Foulsham W, Bhatt U, Pasquale LR, et al. Intraocular pressure changes with gas-filled eyes during air travel: a prospective study. Retin Cases Brief Rep. 2021;15(5):564-567.
-
Barth T, Helbig H, Maerker D, Gamulescu MA, Radeck V. Unexplained visual loss after primary pars-plana-vitrectomy with silicone oil tamponade in fovea-sparing retinal detachment. BMC Ophthalmol. 2023;23:82. doi:10.1186/s12886-023-02823-6. PMID:36829157; PMCID:PMC9951486.
-
Itoh K. Intraocular eyelash after 25-gauge microincision vitrectomy surgery through a trocar: a case report. Case Rep Ophthalmol. 2023;14:1-6.
-
American Academy of Ophthalmology. Idiopathic Macular Hole Preferred Practice Pattern 2019. San Francisco: AAO; 2019.
-
American Academy of Ophthalmology. Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern 2019. San Francisco: AAO; 2019.
-
Royal College of Ophthalmologists. Full-thickness Macular Hole Surgery Guideline. London: RCOphth; 2023.
-
American Academy of Ophthalmology. Cataract in the adult eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):P1-P126.
-
European Society of Cataract and Refractive Surgeons (ESCRS). ESCRS clinical guideline for cataract surgery. 2024.
