創傷性/醫源性
創傷性:眼眶外傷(跌倒、鈍性外傷)是最常見的原因。
球後麻醉:球後針頭導致眼眶內血管損傷。近年來有減少趨勢。
眼瞼及眼眶手術:可作為術後併發症發生。
斜視手術:即使在結膜和Tenon囊切開的早期階段也可能發生的罕見併發症。下斜肌手術有較高的渦靜脈損傷風險1)。

球後出血(retrobulbar hemorrhage; RBH)是一種快速進展的緊急疾病,血液在球後間隙積聚。眼眶內壓力升高壓迫視神經和視網膜血管導致缺血,若不處理將造成不可逆的視力喪失。
最初描述為球後麻醉時球後針損傷眼眶內血管引起的眼眶內出血,但廣義上包括外傷、醫源性損傷、血管病變、腫瘤出血等導致眼眶內血液積聚的狀態(眼眶血腫)。
流行病學:罕見疾病,據報導1386例眼眶外傷患者中有50例發生球後出血。發生率取決於損傷病因。未經治療失明率約48%(44-52%),適當及時治療後降至0.14% 3)。作為球後麻醉併發症的發生率為0.1-3%,但近年來白內障手術以表面麻醉和Tenon囊下麻醉為主,球後麻醉引起的球後出血已很少見。
未經治療約48%的患者失明,但及時適當治療可將失明率降至0.14%。早期診斷和減壓處理對預防失明至關重要。
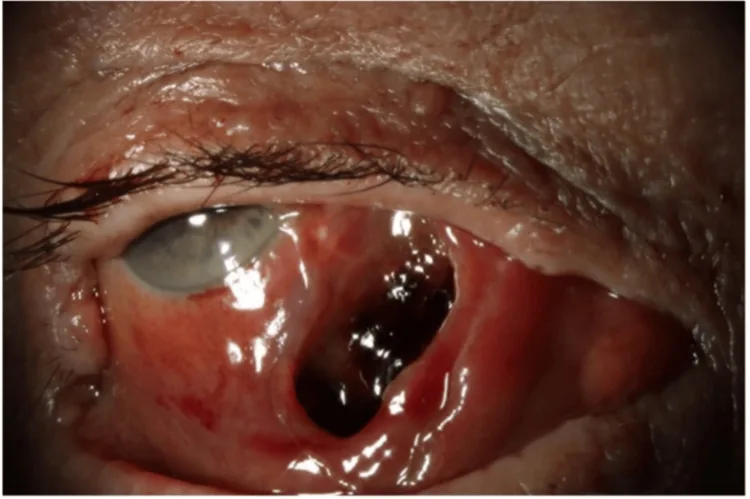
醫師在檢查中確認的所見如下。
創傷性/醫源性
創傷性:眼眶外傷(跌倒、鈍性外傷)是最常見的原因。
球後麻醉:球後針頭導致眼眶內血管損傷。近年來有減少趨勢。
眼瞼及眼眶手術:可作為術後併發症發生。
斜視手術:即使在結膜和Tenon囊切開的早期階段也可能發生的罕見併發症。下斜肌手術有較高的渦靜脈損傷風險1)。
血管性/凝血障礙
血管性病變:動靜脈畸形、眼眶靜脈曲張、淋巴管瘤、血管瘤出血。
腫瘤性出血:眼眶腫瘤內出血導致血腫形成。
凝血障礙:如特發性血小板減少性紫癜(ITP)2)、後天性血友病A4)等。
顱內出血:也可經由眶上裂繼發眼眶血腫。
進行球後麻醉時,使用鋒利的針頭,插入時如有不適感,應回抽內芯檢查有無出血。斜視手術中每一步都要仔細止血1)。術後血壓管理也很重要。
多項研究發現抗凝血藥/抗血小板藥的使用與球後出血相關3)。術前應向醫師報告所服藥物,並根據需要考慮停藥或替代方案。
球後出血的診斷原則上基於臨床表現。由於治療的緊迫性,不應為了影像學檢查而延誤診斷和治療。應迅速進行全面的眼科檢查(視力、眼壓、眼球運動、瞳孔反應、APD評估)。
減壓介入的適應指標(滿足以下任一條件)3):
CT有助於顯示眼眶,用於排除伴隨損傷或出血來源不明時。血腫在CT上表現為高密度區(CT值40–80 HU),骨膜下血腫表現為眼眶骨與骨膜之間邊界清晰的高密度區。
MRI可評估血腫隨時間變化的信號改變。血腫的MRI信號變化如下:
| 時期 | 主要血紅蛋白 | T1信號 | T2信號 |
|---|---|---|---|
| 超急性期(~1天) | 氧合血紅蛋白 | 輕度低信號 | 輕度高信號 |
| 急性期(1–3天) | 去氧血紅素 | 輕度低信號 | 低信號 |
| 亞急性期(3天–1個月) | 變性血紅素 | 高信號 | 高信號 |
| 慢性期(1個月–) | 血鐵質 | 低信號 | 低信號 |
MRA有助於排除動靜脈畸形2)。
主要鑑別診斷包括急性閉角型青光眼、眼眶蜂窩組織炎和眼眶腫瘤。
外科處理優先於內科處理,並能帶來更好的預後。
若壓迫無效或符合減壓適應症,應迅速進行手術介入。切斷構成眼眶隔間的外眥肌腱(外眥切開術或外眥切斷術)以釋放眼眶內壓。
第一線治療
外眥切開術合併外眥韌帶切斷術(LC/IC):眼眶隔間症候群的第一線治療。可在局部麻醉下進行,實現快速減壓3)。
合併眼眶隔膜切開術:在LC/IC暫時減壓後,切開眼眶隔膜以清除血腫並確定出血源3)。
附加操作
下眼眶隔膜切除術:當LC/IC改善不明顯時添加。
下外側眼眶切開術:用於需要更廣泛減壓的情況。
垂直眼瞼切開術:一種替代方法,即使在不熟悉眼瞼解剖的機構也可實施。
干預時間參考:建議在發病後2小時內進行干預。但即使超過2小時,也應積極嘗試手術;有報導在傷後7小時和4小時進行LC/IC聯合眼眶隔膜切開術後,矯正視力恢復至20/203)。
如果擔心視神經損傷,應計劃血腫清除。根據血腫位置進行皮膚切口→暴露並切開眼眶隔膜和骨膜→用吸引管吸引血腫→用生理鹽水沖洗。對於腫瘤性出血,計劃包括血腫在內的腫瘤全切除。
如果原因是凝血障礙,則需要同時治療原發病。
這是一種緊急處理,切開外眥(外側眼角),並將外眥韌帶上下切斷,在眼眶前方形成一個開口。可在局部麻醉下進行,目的是迅速降低眶內壓,恢復視神經的血流3)。
建議在發病後2小時內進行介入。但即使超過2小時,手術減壓仍然有效,有報告指出受傷後7小時仍可恢復至矯正視力20/20 3)。無論時間過去多久,盡快進行減壓處理都很重要。
眼眶腔室的前方由眶隔(orbital septum)界定,附著於外眥韌帶和外側眶緣。內側、外側和後方由眶骨包圍,容積固定。
出血時眶內壓升高,眼球向前移位。出血源通常是眶下動脈或其分支,也可能來自筋膜間血管的出血 1)。眼球輕微前移是可耐受的,但當視神經達到伸展極限時,會發生視神經損傷。
失明的機轉如下:
動脈損傷時,眶內壓急劇升高壓迫眼球,導致高眼壓性視神經損傷和視網膜動脈阻塞。靜脈性出血過程相對緩慢,若出血量少,僅觀察即可自然吸收。即使存在眶骨骨折,持續出血也可能導致眼壓升高 3)。
血腫的MRI訊號隨血紅蛋白的氧化和溶血過程而變化,詳情請參閱「診斷與檢查方法」部分的MRI訊號變化表。
Ochi等人(2025)對兩例外傷性球後出血病例實施了外側眥切開/鬆解術後行眶隔切開的兩階段手術3)。病例1(92歲男性,服用抗血小板藥物,傷後7小時手術)眼壓55 mmHg,僅存光感,次日眼壓降至14 mmHg,矯正視力恢復至20/20。病例2(72歲女性,傷後4小時手術)眼壓52 mmHg,指數視力,次日眼壓降至14 mmHg,矯正視力恢復至20/20。該報告表明,即使超過傳統推薦的「發病2小時內減壓」的時間窗,仍可能獲得良好預後。
Omar等人(2024)報告了一例80歲女性特發性血小板減少性紫癜(血小板35,000/mm³)導致的自發性球後出血2)。MRI顯示血腫大小為2.7×1.6×2.1 cm。通過IVIG、冷沉澱和地塞米松的藥物治療,血小板恢復至126,000/mm³,視力改善。此前僅有3例特發性血小板減少性紫癜相關眼眶出血的報導,且均合併重度貧血,但本例顯示即使輕度貧血(Hb 10.2 g/dL)也可能發病。
Gawęcki等人(2024)報告了一例5歲男童在斜視手術中結膜和Tenon囊切開早期階段發生球後出血的罕見病例1)。靜脈輸注甘露醇100 mL處理,無需眼眶減壓,術後24小時血腫消退。未發現凝血異常,術後OCT顯示RNFL無不對稱,無視神經損傷。該報告強調了每個手術步驟中仔細止血的重要性。
Jayasundara等人(2021)報告了一例獲得性血友病A(aPTT 127秒)導致的自發性球後出血(64歲男性)4)。使用FEIBA暫時止血,但通過潑尼松龍60 mg和環磷酰胺的免疫抑制治療,aPTT恢復正常約需6週。最終眼球壞疽並自發脫位,這是一種罕見結局。該病例提示,在非外傷性球後出血中需考慮凝血因子VIII自身抗體的可能性。