创伤性/医源性
创伤性:眼眶外伤(跌倒、钝性外伤)是最常见的原因。
球后麻醉:球后针头导致眶内血管损伤。近年来呈减少趋势。
眼睑及眼眶手术:可作为术后并发症发生。
斜视手术:即使在结膜和Tenon囊切开的早期阶段也可能发生的罕见并发症。下斜肌手术有较高的涡静脉损伤风险1)。

球后出血(retrobulbar hemorrhage; RBH)是一种快速进展的紧急疾病,血液在球后间隙积聚。眼眶内压力升高压迫视神经和视网膜血管导致缺血,若不处理将造成不可逆的视力丧失。
最初描述为球后麻醉时球后针损伤眼眶内血管引起的眼眶内出血,但广义上包括外伤、医源性损伤、血管病变、肿瘤出血等导致眼眶内血液积聚的状态(眼眶血肿)。
流行病学:罕见疾病,据报道1386例眼眶外伤患者中有50例发生球后出血。发生率取决于损伤病因。未经治疗失明率约48%(44-52%),适当及时治疗后降至0.14% 3)。作为球后麻醉并发症的发生率为0.1-3%,但近年来白内障手术以表面麻醉和Tenon囊下麻醉为主,球后麻醉引起的球后出血已很少见。
未经治疗约48%的患者失明,但及时适当治疗可将失明率降至0.14%。早期诊断和减压处理对预防失明至关重要。
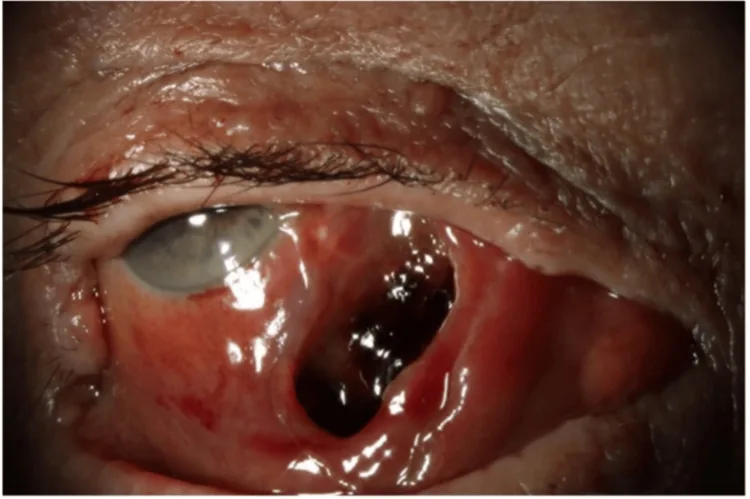
医生在检查中确认的所见如下。
创伤性/医源性
创伤性:眼眶外伤(跌倒、钝性外伤)是最常见的原因。
球后麻醉:球后针头导致眶内血管损伤。近年来呈减少趋势。
眼睑及眼眶手术:可作为术后并发症发生。
斜视手术:即使在结膜和Tenon囊切开的早期阶段也可能发生的罕见并发症。下斜肌手术有较高的涡静脉损伤风险1)。
血管性/凝血障碍
血管性病变:动静脉畸形、眼眶静脉曲张、淋巴管瘤、血管瘤出血。
肿瘤性出血:眼眶肿瘤内出血导致血肿形成。
凝血障碍:如特发性血小板减少性紫癜(ITP)2)、获得性血友病A4)等。
颅内出血:也可经眶上裂继发眼眶血肿。
球后麻醉时,使用锋利的针头,插入时如有不适感,应回抽内芯检查有无出血。斜视手术中每一步都要仔细止血1)。术后血压管理也很重要。
多项研究发现抗凝药/抗血小板药的使用与球后出血相关3)。术前应向医生报告所服药物,并根据需要考虑停药或替代方案。
球后出血的诊断原则上基于临床表现。由于治疗的紧迫性,不应为了影像学检查而延误诊断和治疗。应迅速进行全面的眼科检查(视力、眼压、眼球运动、瞳孔反应、APD评估)。
减压干预的适应指征(满足以下任一条件)3):
CT有助于显示眼眶,用于排除伴随损伤或出血来源不明时。血肿在CT上表现为高密度区(CT值40–80 HU),骨膜下血肿表现为眼眶骨与骨膜之间边界清晰的高密度区。
MRI可评估血肿随时间变化的信号改变。血肿的MRI信号变化如下:
| 时期 | 主要血红蛋白 | T1信号 | T2信号 |
|---|---|---|---|
| 超急性期(~1天) | 氧合血红蛋白 | 轻度低信号 | 轻度高信号 |
| 急性期(1–3天) | 脱氧血红蛋白 | 轻度低信号 | 低信号 |
| 亚急性期(3天–1个月) | 正铁血红蛋白 | 高信号 | 高信号 |
| 慢性期(1个月–) | 含铁血黄素 | 低信号 | 低信号 |
MRA有助于排除动静脉畸形2)。
主要鉴别诊断包括急性闭角型青光眼、眼眶蜂窝织炎和眼眶肿瘤。
外科处理优先于内科处理,并能带来更好的预后。
若压迫无效或符合减压指征,应迅速进行手术干预。切断构成眶隔的外眦肌腱(外眦切开术或外眦切断术)以释放眶内压。
一线治疗
外眦切开术联合外眦韧带切断术(LC/IC):眶隔综合征的一线治疗。可在局部麻醉下进行,实现快速减压3)。
联合眶隔切开术:在LC/IC临时减压后,切开眶隔以清除血肿并确定出血源3)。
附加操作
下眶隔切除术:当LC/IC改善不明显时添加。
下外侧眶切开术:用于需要更广泛减压的情况。
垂直眼睑切开术:一种替代方法,即使在不熟悉眼睑解剖的机构也可实施。
干预时间参考:建议在发病后2小时内进行干预。但即使超过2小时,也应积极尝试手术;有报道在伤后7小时和4小时进行LC/IC联合眶隔切开术后,矫正视力恢复至20/203)。
如果担心视神经损伤,应计划血肿清除。根据血肿位置进行皮肤切口→暴露并切开眶隔和骨膜→用吸引管吸引血肿→用生理盐水冲洗。对于肿瘤性出血,计划包括血肿在内的肿瘤全切除。
如果原因是凝血障碍,则需要同时治疗原发病。
这是一种紧急处理,切开外眦(外侧眼角),并将外眦韧带上下切断,在眼眶前方形成一个开口。可在局部麻醉下进行,目的是迅速降低眶内压,恢复视神经的血流3)。
建议在发病后2小时内进行干预。但即使超过2小时,手术减压仍然有效,有报告称受伤后7小时仍可恢复至矫正视力20/20 3)。无论时间过去多久,尽快进行减压处理都很重要。
眼眶隔室的前方由眶隔(orbital septum)界定,附着于外眦韧带和外侧眶缘。内侧、外侧和后方由眶骨包围,容积固定。
出血时眶内压升高,眼球向前移位。出血源通常是眶下动脉或其分支,也可能来自筋膜间血管的出血 1)。眼球轻微前移是可耐受的,但当视神经达到伸展极限时,会发生视神经损伤。
失明的机制如下:
动脉损伤时,眶内压急剧升高压迫眼球,导致高眼压性视神经损伤和视网膜动脉阻塞。静脉性出血过程相对缓慢,若出血量少,仅观察即可自然吸收。即使存在眶骨骨折,持续出血也可能导致眼压升高 3)。
血肿的MRI信号随血红蛋白的氧化和溶血过程而变化,详情请参阅“诊断与检查方法”部分的MRI信号变化表。
Ochi等人(2025)对两例外伤性球后出血病例实施了外侧眦切开/松解术后行眶隔切开的两阶段手术3)。病例1(92岁男性,服用抗血小板药物,伤后7小时手术)眼压55 mmHg,仅存光感,次日眼压降至14 mmHg,矫正视力恢复至20/20。病例2(72岁女性,伤后4小时手术)眼压52 mmHg,指数视力,次日眼压降至14 mmHg,矫正视力恢复至20/20。该报告表明,即使超过传统推荐的“发病2小时内减压”的时间窗,仍可能获得良好预后。
Omar等人(2024)报告了一例80岁女性特发性血小板减少性紫癜(血小板35,000/mm³)导致的自发性球后出血2)。MRI显示血肿大小为2.7×1.6×2.1 cm。通过IVIG、冷沉淀和地塞米松的药物治疗,血小板恢复至126,000/mm³,视力改善。此前仅有3例特发性血小板减少性紫癜相关眼眶出血的报道,且均合并重度贫血,但本例显示即使轻度贫血(Hb 10.2 g/dL)也可能发病。
Gawęcki等人(2024)报告了一例5岁男童在斜视手术中结膜和Tenon囊切开早期阶段发生球后出血的罕见病例1)。静脉输注甘露醇100 mL处理,无需眼眶减压,术后24小时血肿消退。未发现凝血异常,术后OCT显示RNFL无不对称,无视神经损伤。该报告强调了每个手术步骤中仔细止血的重要性。
Jayasundara等人(2021)报告了一例获得性血友病A(aPTT 127秒)导致的自发性球后出血(64岁男性)4)。使用FEIBA暂时止血,但通过泼尼松龙60 mg和环磷酰胺的免疫抑制治疗,aPTT恢复正常约需6周。最终眼球坏疽并自发脱位,这是一种罕见结局。该病例提示,在非外伤性球后出血中需考虑凝血因子VIII自身抗体的可能性。