创伤性/医源性
创伤后球后出血:眼眶及面部创伤(包括医源性手术创伤)是最常见的原因。
球后及球周麻醉:眼科手术局部麻醉相关的出血可导致本病。
Valsalva动作:呕吐或用力屏气导致腹腔和胸腔内压升高,引起眼眶静脉破裂。即使未使用抗凝药物的患者也有发病报道1)。

眼眶间隔综合征(OCS)是一种紧急情况,眶内压力升高超过眼动脉和视神经营养血管的灌注压,导致视网膜和视神经缺血。
眼眶是由四块骨壁和前方的眼睑及眶隔膜围成的封闭空间,容积通常小于30 mL。眼球和眶内软组织占据多达26.5 mL,几乎没有空间容纳出血、水肿或肿块引起的容积增加。由于骨壁和眶隔膜几乎不可扩张,内容物的增加会导致压力迅速升高。
最常见的原因是外伤后球后出血。其他原因包括球后或球周麻醉等局部注射、眶内感染、眶内气肿、眶内肿瘤快速增大、甲状腺眼病、Valsalva动作相关的自发性出血,以及严重烧伤后的液体复苏。
不可逆损伤的时间窗极短。恒河猴实验表明,灌注阻断后75分钟可能出现不可逆的视网膜损伤,临床病例中持续压迫105分钟或以上已报告不可逆损伤2)。发病后2小时内减压预后最佳。该综合征在一般患者人群中的发生率约为0.88%6)。
与Valsalva动作相关的眼眶间隔综合征虽然罕见,但容易被忽视。有报道称,呕吐引起的胸腹腔内压力升高导致眼眶静脉淤血和破裂,即使未使用抗凝药物的患者也可能发生球后出血1)。
动物实验表明,灌注停止后75分钟视网膜可能发生不可逆损伤,临床病例报告持续压迫105分钟以上会出现不可逆损伤2)。发病后2小时内减压预后最佳,因此一旦怀疑眼眶间隔综合征,需立即处理。
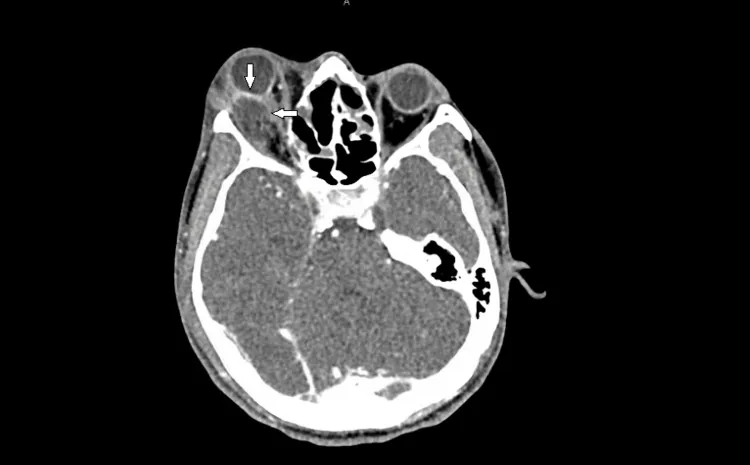
检查时应确认的所见如下。
创伤性/医源性
创伤后球后出血:眼眶及面部创伤(包括医源性手术创伤)是最常见的原因。
球后及球周麻醉:眼科手术局部麻醉相关的出血可导致本病。
Valsalva动作:呕吐或用力屏气导致腹腔和胸腔内压升高,引起眼眶静脉破裂。即使未使用抗凝药物的患者也有发病报道1)。
感染性
眼眶蜂窝织炎/脓肿:厌氧菌(如坏死梭杆菌)和曲霉菌混合感染导致眶内压升高2)。
毛霉菌病:可在COVID-19或糖尿病酮症酸中毒背景下发病。治疗延迟会导致死亡率迅速上升4)。
骨膜下脓肿:也有报告称由气压伤等引发的鼻窦炎发展而来8)。
血管性/肿瘤性
其他
眼眶气肿:眼眶壁骨折后与鼻窦相通,或气胸导致皮下气肿蔓延而发病3)。
严重烧伤后液体复苏:即使非积极输液(3.5mL/kg/%TBSA)也有发生眼眶间隔综合征的报告5)。
心脏骤停后:有报告称心肺复苏后因毛细血管渗漏和缺氧导致眼眶间隔综合征6)。
风险因素:
眼眶间隔综合征是临床诊断。不应因影像学评估而延误治疗。
眼压测量是最重要的诊断辅助手段。IOP ≥30 mmHg时怀疑本病,IOP >40 mmHg是外眦切开术的适应证2)。若出现以下三联征,应优先立即处理。
认为“存在眼眶壁骨折所以已经减压”的想法是危险的;眼眶骨折与眼眶间隔综合征可并存。
各项检查的特点如下所示。
| 检查 | 主要表现 | 备注 |
|---|---|---|
| CT | 球后出血、眼球突出、globe tenting、气肿 | 首选。也可评估骨折、脓肿和异物。 |
| MRI/MRA | 与CT相同,外加血管畸形的检测。 | 在鉴别出血和外眼肌方面更优。 |
| 超声 | “吉他拨片”征 | 紧急情况下的辅助评估。用于鉴别骨膜下血肿和软组织血肿。 |
CT上血肿表现为高密度影,骨膜下血肿在眼眶骨与骨膜之间可见边界清晰的高密度影。眼球后极的帐篷样变形(globe tenting)是预后不良的指标。
鉴别诊断:
眼眶间隔综合征是临床诊断,不应因影像学评估而延误治疗。如果出现眼压升高、RAPD和急性眼球突出,应立即进行外眦切开术,无需等待CT结果。CT在治疗的同时用于病因查找和病情评估。
眼眶间隔综合征的治疗目标是通过立即解除眼眶内压力来保护视功能。药物治疗不应延误必要的手术减压。
这是本综合征的首选处理措施。可在床边进行,广泛用于急诊科的紧急处理。
适应症:眼压超过40 mmHg。如果根据症状和体征强烈怀疑眼眶间隔综合征,应立即实施。
步骤:
关于上外眦韧带断裂术:由于泪腺动脉出血风险增加,仅在适当的下外眦韧带断裂术未能充分减压时才慎重考虑。
报告的效果:眼压从35降至11 mmHg(瞳孔反射也恢复)6),眼压从60降至25 mmHg(9个月后视力20/20)7),眼压从34降至15 mmHg(预防AION)5),对眼压80 mmHg实施切开4)。
如果外眦韧带断裂术未能改善视力,则在全身麻醉下通过睫毛下或经结膜入路进行眼眶减压术。需要咨询眼眶外科医生。伴有脓肿的感染性眼眶间隔综合征需行切开引流(I&D)和鼻窦清创术2, 4, 8)。
如果药物治疗效果不足,且出现眼压升高、眼球突出和眼球帐篷征,则作为最紧急的措施,通过外眦切开进行眼眶减压,同时治疗出血原因并清除血肿。
以下药物用于外眦切开困难时,或作为术前及术后的辅助治疗。
| 药物 | 作用机制 | 备注 |
|---|---|---|
| 乙酰唑胺(静脉注射) | 碳酸酐酶抑制→房水生成抑制 | 用于降低眼压8, 9) |
| 甘露醇(静脉注射) | 渗透性利尿 | 提高血管内渗透压,减轻眼眶水肿 |
| 甲泼尼龙(静脉注射) | 减轻眼眶组织水肿 | 无确切的疗效证据 |
| 噻吗洛尔滴眼液 | β受体阻滞→抑制房水生成 | 辅助降低眼压2, 9) |
| 多佐胺滴眼液 | 碳酸酐酶抑制 | 辅助降低眼压9) |
| 拉坦前列素滴眼液 | 促进房水流出 | 辅助降低眼压9) |
对于感染性眼眶间隔综合征,需根据致病菌静脉使用抗生素(包括覆盖厌氧菌);对于毛霉菌病,必须使用两性霉素B和手术清创4)。
伴有眼眶气肿时,使用止吐药、镇咳药和鼻黏膜减充血剂以抑制眼眶压力波动。
外眦切开术和下外眦韧带松解术可在床边进行,急诊科紧急处理的报道也很多5, 6, 7)。无需专用手术室,在局部麻醉下使用无菌剪刀和钳子即可施行。但建议同时咨询眼眶外科医生。
眼眶是由四个骨壁(上壁、下壁、内壁、外壁)和前方的眼睑及眶隔包围的封闭空间。容积小于30 mL,眼球和眼眶软组织占最大26.5 mL。由于骨壁和眶隔不可伸展,内容物增加会导致压力急剧升高。前方边界(眼睑和眶隔)限制了眼球突出,因此通过外眦切开和韧带松解释放前方边界可降低间隔压力。
视神经在眼眶内具有自然冗余,允许一定程度的眼球突出而不损伤轴突。但当眼眶内压力超过视神经滋养血管或视网膜中央动脉的灌注压时,会发生缺血,从而形成本综合征的病理生理状态。
发生不可逆损伤的时间窗口极短。
内皮损伤引起的毛细血管渗漏和炎症反应导致液体和蛋白质渗入眼眶。眼睑全层烧伤导致的皮肤硬化抑制了弹性扩张,因此即使内容物增加量少于通常,也容易发生本综合征5)。视神经的血流由“灌注压/血流阻力”决定,间质水肿增加血流阻力,血管内容量减少降低灌注压,从而导致缺血。
有烧伤病例报告,行外眦切开术的一侧(左眼)避免了前部缺血性视神经病变(AION),而未行手术的一侧(右眼)发生了AION,提示在严重烧伤患者中早期外眦切开术可能预防AION5)。
骨膜下血肿不易自然吸收,血肿的机化和纤维化会导致组织损伤永久化。眼外肌肌鞘内出血可引起复视,骨膜下血肿累及眶尖可导致视神经病变。
Kushwaha等人(2021)报告了一例57岁男性在心脏骤停和心肺复苏后出现眼球突出、眼压35 mmHg和瞳孔反射消失的眼眶间隔综合征6)。CT显示无球后血肿,仅有软组织肿胀。外眦切开术和韧带断裂术将眼压降至11 mmHg,瞳孔反射恢复。原因推测为心肺复苏后的毛细血管渗漏和长时间缺氧,需要认识到这是非创伤性眼眶间隔综合征的罕见原因。
Mathews和Knight(2022)报告了一例28岁女性,在呕吐和干呕后颈动脉海绵窦动脉瘤破裂,通过颈动脉海绵窦瘘导致眼压60 mmHg的眼眶间隔综合征7)。外眦切开术将眼压降至25 mmHg,随后进行线圈栓塞术。9个月后视力恢复至20/20。无外伤或手术史的自发性眼眶间隔综合征应考虑颈动脉海绵窦动脉瘤/颈动脉海绵窦瘘作为病因。
Toh & Cameron(2022)报告了一例鼻窦炎患者因机舱气压变化诱发筛骨纸板破裂,导致眼眶骨膜下脓肿并发展为眼眶间隔综合征的病例8)。通过外眦切开和经结膜入路引流脓肿。培养结果为粘质沙雷氏菌阳性。最终视力为6/120。该病例表明,鼻窦炎患者的航空旅行可因气压伤诱发本综合征。
已有报告提出将眼眶气肿的严重程度分为I至IV级的分类系统3)。从I级(无临床症状,仅影像学表现)到IV级(视网膜中央动脉闭塞)逐步分级,可能有助于治疗决策。
Pyon等人(2022)报告了一例60岁女性,因多发性骨髓瘤的髓外扩展导致双侧眼眶浆细胞瘤,进而引发眼眶间隔综合征9)。尽管使用三联局部用药,眼压仅降至30–33 mmHg。通过化疗(DCEP方案)联合姑息性放疗(2000 cGy/10次)获得改善。据报道,眼眶浆细胞瘤患者的中位生存期为28个月,比其他部位的髓外浆细胞瘤(8.3年)预后更差。
一种直接测量眼眶间隔压力的针式压力计技术正在开发中,作为新的诊断辅助手段。它有可能直接定量眼眶软组织的间隔压力,而这是眼压计无法测量的,有望提高治疗决策的准确性。