กลุ่มอาการช่องเบ้าตา (OCS) เป็นภาวะฉุกเฉินทางจักษุวิทยา ที่เกิดจากความดันในเบ้าตา เพิ่มขึ้นอย่างรวดเร็ว ทำให้เลือดไปเลี้ยงเส้นประสาทตา และจอประสาทตา หยุดชะงัก
การลดความดันภายใน 2 ชั่วโมงหลังเริ่มมีอาการให้ผลการพยากรณ์โรคที่ดีที่สุด การรักษาที่ล่าช้าอาจทำให้ตาบอดถาวร
สาเหตุที่พบบ่อยที่สุดคือเลือดออกหลังลูกตา หลังการบาดเจ็บ แต่มีสาเหตุอื่นๆ อีกมากมาย เช่น การติดเชื้อ โรคหลอดเลือด เนื้องอก และการทำท่าวัลซัลวา
การวินิจฉัยให้ความสำคัญกับอาการทางคลินิก การรวมกันของความดันลูกตา >40 มม.ปรอท, RAPD และตาโปน ต้องดำเนินการทันที
การรักษาเบื้องต้นคือการผ่าตัดเปิดหัวตา外侧และการตัดเอ็นเปลือกตาล่าง外侧 ซึ่งสามารถทำได้ข้างเตียง
การรักษาด้วยยา (acetazolamide, mannitol ทางหลอดเลือดดำ) เป็นการเสริม และไม่ควรชะลอการผ่าตัดลดความดัน
ในกรณีที่รักษาสำเร็จ ความดันลูกตา จะลดลงทันทีและการตอบสนองของรูม่านตา กลับคืนมา แต่ในกรณีที่มีการกดทับเป็นเวลานาน การฟื้นฟูการมองเห็น อาจทำได้ยาก
กลุ่มอาการช่องเบ้าตา (OCS) เป็นภาวะฉุกเฉินที่ความดันในเบ้าตา เพิ่มขึ้นจนเกินความดันเลือดไปเลี้ยงของหลอดเลือดแดงตาและหลอดเลือดที่เลี้ยงเส้นประสาทตา ทำให้เกิดภาวะขาดเลือดของจอประสาทตา และเส้นประสาทตา
เบ้าตา เป็นช่องว่างปิดล้อมรอบด้วยผนังกระดูกสี่ด้าน และด้านหน้าด้วยเปลือกตาและผนังกั้นเบ้าตา โดยปกติมีปริมาตรน้อยกว่า 30 มล. ลูกตาและเนื้อเยื่ออ่อนในเบ้าตา มีปริมาตรประมาณ 26.5 มล. จึงแทบไม่มีที่ว่างสำหรับรองรับปริมาตรที่เพิ่มขึ้นจากเลือดออก บวมน้ำ หรือก้อนเนื้อ เนื่องจากผนังกระดูกและผนังกั้นเบ้าตา แทบจะยืดไม่ได้ การเพิ่มขึ้นของเนื้อหาจึงทำให้ความดันเพิ่มขึ้นอย่างรวดเร็ว
สาเหตุที่พบบ่อยที่สุดคือเลือดออกหลังลูกตา หลังการบาดเจ็บ นอกจากนี้ การฉีดยาชาเฉพาะที่ เช่น การฉีดยาชาหลังลูกตาหรือรอบลูกตา การติดเชื้อในเบ้าตา ภาวะลมในเบ้าตา เนื้องอกในเบ้าตา ที่โตเร็ว โรคตาจากต่อมไทรอยด์ เลือดออกเองที่เกี่ยวข้องกับการทำท่าวัลซัลวา และการให้สารน้ำชดเชยหลังแผลไฟไหม้รุนแรง ก็เป็นสาเหตุได้เช่นกัน
ระยะเวลาก่อนเกิดความเสียหายถาวรนั้นสั้นมาก การทดลองในลิงจำพวก rhesus แสดงให้เห็นว่าการอุดกั้นการไหลเวียนเลือดเป็นเวลา 75 นาทีอาจทำให้เกิดความเสียหายต่อจอประสาทตา ที่ไม่สามารถซ่อมแซมได้ และในกรณีทางคลินิก มีรายงานความเสียหายถาวรหลังการกดทับต่อเนื่องเป็นเวลา 105 นาทีหรือมากกว่า 2) การลดความดันภายใน 2 ชั่วโมงหลังเริ่มมีอาการให้ผลการพยากรณ์โรคที่ดีที่สุด อุบัติการณ์ของกลุ่มอาการนี้รายงานประมาณ 0.88% ในประชากรผู้ป่วยทั่วไป 6)
ภาวะกลุ่มอาการช่องลูกตาที่เกี่ยวข้องกับการทำ Valsalva maneuver พบได้น้อยแต่มักถูกมองข้าม การเพิ่มขึ้นของความดันในช่องอกและช่องท้องจากการอาเจียนอาจทำให้เกิดการคั่งและการแตกของหลอดเลือดดำในเบ้าตา นำไปสู่การตกเลือดหลังลูกตาแม้ในผู้ป่วยที่ไม่ได้รับยาต้านการแข็งตัวของเลือด ดังที่รายงานในบางกรณี 1)
Q
ภาวะกลุ่มอาการช่องลูกตาสามารถทำให้ตาบอดได้ภายในระยะเวลาเท่าใดหลังจากเริ่มมีอาการ?
A
การศึกษาในสัตว์ทดลองแสดงให้เห็นว่าความเสียหายของจอประสาทตา ที่ไม่สามารถซ่อมแซมได้อาจเกิดขึ้นหลังจาก 75 นาทีของการอุดกั้นการไหลเวียน และในกรณีทางคลินิก มีรายงานความเสียหายที่ไม่สามารถกลับคืนได้หลังจากถูกกดทับอย่างต่อเนื่องเป็นเวลา 105 นาทีหรือมากกว่า 2) เนื่องจากการลดความดันภายใน 2 ชั่วโมงหลังจากเริ่มอาการให้ผลการพยากรณ์โรคที่ดีที่สุด จึงจำเป็นต้องได้รับการรักษาทันทีเมื่อสงสัยว่ามีภาวะกลุ่มอาการช่องลูกตา
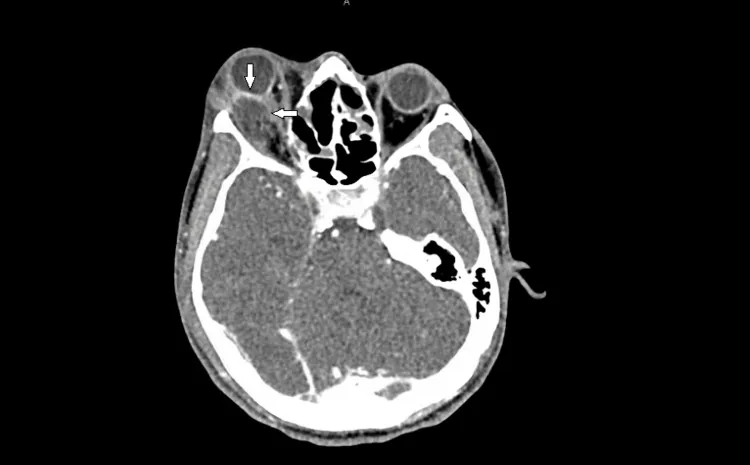
ภาพ CT scan แสดงความผิดรูปของลูกตาและการกดทับเส้นประสาทตาจากฝีในเบ้าตา Emard A, et al. A 19-Year-Old Male With Orbital Cellulitis and Abscess Due to Fusobacterium necrophorum With Chronic Aspergillosis Resulting in Orbital Compartment Syndrome. Cureus. 2023. Figure 2. PM
CI D: PMC10644790. License: CC BY.
ภาพ CT scan แนวขวางของฝีในเบ้าตา ชนิดนูนที่เกิดจากผนังด้านข้างของเบ้าตา ขวา ปกคลุมกล้ามเนื้อ rectus lateralis และทำให้เกิดความผิดรูปของลูกตาและการกดทับเส้นประสาทตา สอดคล้องกับฝีในเบ้าตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ปวดตา และรู้สึกแน่นปวดตา อย่างรุนแรงและรู้สึกแน่นเป็นอาการเริ่มแรกที่มีลักษณะเฉพาะการมองเห็น ลดลงการมองเห็น ลดลงอย่างรวดเร็ว อาจชัดเจนภายในระยะเวลาสั้นหลังจากเริ่มมีอาการภาพซ้อน (เห็นภาพซ้อน )เห็นภาพซ้อน เนื่องจากการจำกัดการเคลื่อนไหวของลูกตาเปิดตาได้ยาก : เปลือกตาบวมและตึงทำให้เปิดตาได้ยากความอิ่มตัวของสีแดงลดลง : ความผิดปกติของการมองเห็นสี (โดยเฉพาะความสดใสของสีแดงลดลง) เป็นสัญญาณเริ่มต้นของความเสียหายของเส้นประสาทตา
อาการแสดงที่ควรยืนยันระหว่างการตรวจมีดังนี้
ความดันลูกตา สูงIOP >40 mmHg เป็นข้อบ่งชี้ในการทำ lateral canthotomy ในกรณีที่รายงาน พบ IOP อยู่ในช่วง 35–80 mmHg 2, 4, 5, 6, 7, 9) ตาโปน (proptosis) : การเคลื่อนไปข้างหน้าจากความดันที่เพิ่มขึ้นด้านหลังเบ้าตา ร่วมกับการกดลูกตากลับได้ยาก (retropulsion)ความบกพร่องของรูม่านตา ชนิด Relative Afferent Pupillary Defect (RAPD ) : ปฏิกิริยารูม่านตา ต่อแสงด้านที่ได้รับผลกระทบลดลงหรือหายไป เป็นสัญญาณสำคัญของความเสียหายของเส้นประสาทตา การจำกัดการเคลื่อนไหวของลูกตา : แรงกดต่อกล้ามเนื้อนอกลูกตา ทำให้การเคลื่อนไหวของลูกตาถูกจำกัด และอาจนำไปสู่อัมพาตการเคลื่อนไหวของลูกตาโดยสมบูรณ์อาการทางเปลือกตาและเยื่อบุตา : เยื่อบุตา บวมน้ำ (chemosis) และเลือดออกเป็นปื้น พบได้ชัดในกรณีบาดเจ็บและการติดเชื้อ อาจมีเลือดออกใต้ผิวหนังเปลือกตาและผิวหนังเปลือกตาตึงอาการทางจอตา : การตรวจขยายม่านตา อาจพบหัวประสาทตาบวมและหลอดเลือดโป่งพอง การเกิดรอยพับของคอรอยด์ เป็นอาการที่พบเมื่อก้อนเลือดอยู่ติดกับลูกตาเสียงกรุบกริบ (crepitus) : อาการเฉพาะที่รู้สึกได้เมื่อคลำรอบดวงตาในกรณีถุงลมในเบ้าตา การผิดรูปของลูกตาแบบเต็นท์ (globe tenting) : อาการที่พบใน CT scan ซึ่งเป็นตัวบ่งชี้พยากรณ์โรคที่ไม่ดี
จากการบาดเจ็บ / จากหัตถการ
เลือดออกหลังลูกตา หลังการบาดเจ็บเบ้าตา และใบหน้า (รวมถึงการบาดเจ็บจากการผ่าตัดจากหัตถการ) เป็นสาเหตุที่พบบ่อยที่สุด
การฉีดยาชาหลังลูกตา/รอบลูกตา : อาจเกิดขึ้นจากเลือดออกที่เกี่ยวข้องกับการฉีดยาชาเฉพาะที่ระหว่างการผ่าตัดตา
การทำ Valsalva maneuver : การอาเจียนหรือการเบ่งอย่างรุนแรงทำให้ความดันในช่องท้องและช่องอกเพิ่มขึ้น ส่งผลให้หลอดเลือดดำในเบ้าตา แตก มีรายงานการเกิดแม้ในผู้ป่วยที่ไม่ได้รับยาต้านการแข็งตัวของเลือด1)
จากการติดเชื้อ
เซลลูไลติสในเบ้าตา / ฝี : ความดันในเบ้าตา เพิ่มขึ้นจากการติดเชื้อผสมของแบคทีเรียไม่ใช้ออกซิเจน (เช่น Fusobacterium necrophorum) และเชื้อรา Aspergillus2)
โรคมูคอร์ไมโคซิส : อาจเกิดขึ้นในผู้ป่วยที่มีภูมิหลังเป็น COVID-19 หรือภาวะกรดคีโตนจากเบาหวาน อัตราการเสียชีวิตเพิ่มขึ้นอย่างรวดเร็วหากเริ่มการรักษาล่าช้า4)
ฝีใต้เยื่อหุ้มกระดูก (Subperiosteal abscess) : มีรายงานกรณีที่พัฒนาจากไซนัสอักเสบที่เกิดจาก barotrauma 8)
หลอดเลือด / เนื้องอก
ช่องทะลุระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำคาเวอร์นัส (CCF ) : การแตกของหลอดเลือดโป่งพองในโพรงเลือดดำคาเวอร์นัส → การเกิดช่องทะลุระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำคาเวอร์นัส → กลุ่มอาการ compartment ในเบ้าตา มีรายงานกรณีที่เกิดขึ้นเองโดยไม่มีประวัติการบาดเจ็บหรือการผ่าตัด 7)
พลาสมาไซโตมาของเบ้าตา : มีรายงานกรณีก้อนในเบ้าตา ที่โตเร็วอันเป็นผลจากการแพร่กระจายนอกไขกระดูกของ multiple myeloma ทำให้เกิดกลุ่มอาการ compartment ในเบ้าตา 9)
รอยโรคหลอดเลือดภายในเบ้าตา : เส้นเลือดขอด, hemangioma , ความผิดปกติของหลอดเลือดแดงและดำสามารถเป็นแหล่งของเลือดออกได้
อื่นๆ
ภาวะลมในเบ้าตา (Orbital emphysema) : เกิดขึ้นหลังกระดูกผนังเบ้าตา หักและมีการเชื่อมต่อกับโพรงไซนัส หรือจากการแพร่กระจายของลมใต้ผิวหนังจาก pneumothorax 3)
การให้สารน้ำหลังแผลไฟไหม้รุนแรง : มีรายงานกลุ่มอาการ compartment ในเบ้าตา แม้จะให้สารน้ำแบบไม่ aggressive (3.5 mL/kg/%TBSA) 5)
หลังภาวะหัวใจหยุดเต้น : มีรายงานกรณีกลุ่มอาการ compartment ในเบ้าตา หลังการกู้ชีพ CPR เนื่องจากการรั่วของเส้นเลือดฝอยและภาวะขาดออกซิเจน 6)
ปัจจัยเสี่ยง:
ประวัติการผ่าตัดเบ้าตา หรือรอบดวงตา : เลือดออกหรือบวมน้ำหลังผ่าตัดอาจกระตุ้นให้เกิดกลุ่มอาการนี้การรักษาด้วยยาต้านการแข็งตัวของเลือด หรือความผิดปกติของการแข็งตัวของเลือดโรคเกรฟส์ (Graves’ disease) (โรคตาจากต่อมไทรอยด์ ) : การเพิ่มปริมาตรของเนื้อหาในเบ้าตา เรื้อรังเป็นปัจจัยพื้นฐานเบาหวานหรือภาวะภูมิคุ้มกันบกพร่อง : ปัจจัยเสี่ยงต่อการติดเชื้อราที่รุกราน เช่น mucormycosis 4) แผลไฟไหม้ระดับลึกทั้งหมดที่รุนแรงบริเวณใบหน้าและรอบดวงตาร่วมกับการให้สารน้ำ : พื้นที่และความลึกของแผลไฟไหม้เป็นปัจจัยเสี่ยงอิสระ 5)
เมื่อสงสัยว่ามีกระดูกเบ้าตา แตก ให้แนะนำผู้ป่วยไม่ให้สั่งน้ำมูก เพราะอาจทำให้ภาวะลมในเบ้าตา แย่ลง หลังการบาดเจ็บรอบเบ้าตา หรือการผ่าตัดตา แนะนำให้สังเกตอาการอย่างใกล้ชิดอย่างน้อย 6 ชั่วโมง การสวมอุปกรณ์ป้องกันดวงตาระหว่างเล่นกีฬาหรือทำงานประจำวันมีประสิทธิภาพในการป้องกันการบาดเจ็บ
Q
กลุ่มอาการ compartment ของเบ้าตาสามารถเกิดขึ้นได้โดยไม่มีการบาดเจ็บหรือไม่?
A
กลุ่มอาการ compartment ของเบ้าตา เกิดจากสาเหตุต่างๆ เช่น การติดเชื้อ (เซลลูไลติสของเบ้าตา , โรคมูคอร์ไมโคซิส), เลือดออกหลังลูกตา จากการทำ Valsalva maneuver, รูเปิดระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำคาเวอร์นัส , เนื้องอกในเบ้าตา , การให้สารน้ำชดเชยหลังแผลไฟไหม้รุนแรง, ภาวะหัวใจหยุดเต้น 1, 2, 4, 5, 6, 7, 9) สิ่งสำคัญคือต้องพิจารณาความเป็นไปได้ของกลุ่มอาการ compartment ของเบ้าตา แม้ไม่มีประวัติการบาดเจ็บ
กลุ่มอาการ compartment ของเบ้าตา เป็นการวินิจฉัยทางคลินิก ไม่ควรชะลอการรักษาเพื่อรอการตรวจภาพ
การวัดความดันลูกตา เป็นเครื่องมือช่วยวินิจฉัยที่สำคัญที่สุด สงสัยกลุ่มอาการนี้เมื่อ IOP ≥30 mmHg และ IOP >40 mmHg เป็นข้อบ่งชี้ในการทำ lateral canthotomy 2) หากมีสามสัญญาณต่อไปนี้ ให้ให้ความสำคัญกับการรักษาทันที
ตาโปนเฉียบพลันและเบ้าตา ตึง
ความดันลูกตา สูง (IOP >40 mmHg)Relative afferent pupillary defect (RAPD ) หรือการมองเห็น ลดลง
การเข้าใจผิดว่าการมีกระดูกเบ้าตา แตกหมายถึงมีการลดความดันแล้วเป็นอันตราย กลุ่มอาการ compartment ของเบ้าตา สามารถเกิดร่วมกับกระดูกเบ้าตา แตกได้
ลักษณะเฉพาะของการตรวจแต่ละชนิดแสดงไว้ด้านล่าง
การตรวจ ผลการตรวจหลัก หมายเหตุพิเศษ ซีทีสแกน เลือดออกหลังลูกตา , ตาโปน, ภาวะลูกตารูปเต็นท์, ภาวะมีลมในเนื้อเยื่อทางเลือกแรก สามารถประเมินกระดูกหัก ฝี และสิ่งแปลกปลอมได้ด้วย เอ็มอาร์ไอ/เอ็มอาร์เอ เหมือนซีทีสแกน บวกกับการตรวจหาความผิดปกติของหลอดเลือด เหนือกว่าในการแยกความแตกต่างระหว่างเลือดออกและกล้ามเนื้อนอกลูกตา อัลตราซาวด์ สัญญาณ “กีตาร์ปิ๊ก” การประเมินเสริมในกรณีฉุกเฉิน ใช้แยกความแตกต่างระหว่างก้อนเลือดใต้เยื่อหุ้มกระดูกและก้อนเลือดในเนื้อเยื่ออ่อน
ในซีทีสแกน ก้อนเลือดจะปรากฏเป็นบริเวณความหนาแน่นสูง และในก้อนเลือดใต้เยื่อหุ้มกระดูก จะมีบริเวณความหนาแน่นสูงที่ชัดเจนระหว่างกระดูกเบ้าตา และเยื่อหุ้มกระดูก การผิดรูปของขั้วหลังลูกตาเป็นรูปเต็นท์ (globe tenting) เป็นตัวบ่งชี้พยากรณ์โรคที่ไม่ดี
ซีบีซี, พีที, เอพีทีที, ไอเอ็นอาร์ : การประเมินความผิดปกติของการแข็งตัวของเลือด สำคัญเป็นพิเศษในผู้ป่วยที่ได้รับการรักษาด้วยยาต้านการแข็งตัวของเลือด แผงเมแทบอลิซึมพื้นฐาน : การประเมินอิเล็กโทรไลต์และการทำงานของไตมาโนมิเตอร์แบบเข็ม : เทคโนโลยีใหม่ที่กำลังพัฒนาเพื่อวัดความดันในช่องเบ้าตา โดยตรง
การวินิจฉัยแยกโรค:
Q
จำเป็นต้องทำ CT scan ก่อนการรักษาหรือไม่?
A
กลุ่มอาการ compartment ของเบ้าตา เป็นการวินิจฉัยทางคลินิก ไม่ควรชะลอการรักษาเพื่อรอการประเมินภาพ หากมีความดันลูกตา สูง รูม่านตา บกพร่องแบบ afferent และตาโปนเฉียบพลัน ควรทำ lateral canthotomy ทันทีโดยไม่ต้องรอผล CT CT ใช้ควบคู่กับการรักษาเพื่อค้นหาสาเหตุและประเมินสภาพ
เป้าหมายของการรักษากลุ่มอาการ compartment ของเบ้าตา คือการปกป้องการมองเห็น โดยการลดความดันในเบ้าตา อย่างทันที ไม่ควรให้การรักษาด้วยยาทำให้การผ่าตัดลดความดันที่จำเป็นล่าช้า
นี่คือหัตถการอันดับแรกสำหรับกลุ่มอาการนี้ สามารถทำได้ข้างเตียง และใช้กันอย่างแพร่หลายเป็นมาตรการฉุกเฉินในห้องฉุกเฉิน
ข้อบ่งชี้ : ความดันลูกตา > 40 มม.ปรอท หากอาการและอาการแสดงสงสัยอย่างมากว่าเป็นกลุ่มอาการ compartment ของเบ้าตา ให้ทำทันที
ขั้นตอน:
ฆ่าเชื้อและคลุมบริเวณผ่าตัด
ฉีดยาชาเฉพาะที่แบบแทรกซึมประมาณ 2 มล. ของลิโดเคน 1-2% ร่วมกับอะดรีนาลีน (ใช้เข็ม 25G)
นำสิ่งแปลกปลอมหรือเศษชิ้นส่วนในลูกตาออกและล้างหากมี
กดหัวตาด้านข้างจนถึงขอบเบ้าตา ด้านข้างด้วยคีมห้ามเลือดที่ปราศจากเชื้อ (เพื่อห้ามเลือดและระบุเนื้อเยื่อ)
ทำ lateral canthotomy จากหัวตาด้านข้างไปยังขอบเบ้าตา ด้านข้างโดยใช้กรรไกรทื่อหรือมีดผ่าตัด
ระบุและตัดขาล่างของเอ็นแคนทัสล่าง
เมื่อสำเร็จ: คลายความตึงของเปลือกตา, ตาโปน, ความดันลูกตา ลดลงทันที และการมองเห็น ดีขึ้น
หากความดันยังสูงอยู่ ให้ตัดขาบนของเอ็นแคนทัสบนด้วย (การตัดเอ็นแคนทัสบน)
โดยปกติแผลจะหายได้โดยไม่ต้องมีการแทรกแซงเพิ่มเติม
เกี่ยวกับการตัดเอ็นแคนทัสบน : เนื่องจากเพิ่มความเสี่ยงต่อการมีเลือดออกจากหลอดเลือดแดงน้ำตา จึงพิจารณาอย่างระมัดระวังเฉพาะเมื่อการตัดเอ็นแคนทัสล่างที่เหมาะสมไม่สามารถลดความดันได้เพียงพอ
ผลที่รายงาน : IOP 35→11 mmHg (รีเฟล็กซ์รูม่านตา กลับคืน) 6) , IOP 60→25 mmHg (การมองเห็น 20/20 หลัง 9 เดือน) 7) , IOP 34→15 mmHg (ป้องกัน AION) 5) , ทำการผ่าแคนโทโตมีสำหรับ IOP 80 mmHg 4)
หากการมองเห็น ไม่ดีขึ้นหลังการตัดเอ็นแคนทัส ให้ทำการลดความดันเบ้าตา ภายใต้การดมยาสลบผ่านทางใต้ขนตาหรือทางเยื่อบุตา จำเป็นต้องปรึกษาศัลยแพทย์เบ้าตา ในกลุ่มอาการ compartment syndrome ของเบ้าตา ที่ติดเชื้อร่วมกับฝี การกรีดและระบาย (I&D) และการตัดแต่งไซนัสเป็นข้อบ่งชี้ 2, 4, 8)
หากการรักษาด้วยยาไม่เพียงพอ โดยมีความดันลูกตา สูงและตาโปนร่วมกับ globe tenting ให้ทำการลดความดันเบ้าตา ผ่านการผ่าแคนโทโตมีด้านข้างเป็นกรณีเร่งด่วนที่สุด พร้อมทั้งรักษาสาเหตุของการตกเลือดและนำก้อนเลือดออก
ใช้ยาเหล่านี้เมื่อการผ่าแคนโทโตมีด้านข้างทำได้ยาก หรือเป็นยาเสริมก่อนและหลังผ่าตัด
ยา กลไกการออกฤทธิ์ หมายเหตุ อะเซตาโซลาไมด์ (ฉีดเข้าเส้น)ยับยั้งคาร์บอนิกแอนไฮเดรส → ยับยั้งการผลิตอารมณ์ขันน้ำ เพื่อลด IOP 8, 9) แมนนิทอล (ฉีดเข้าหลอดเลือดดำ) ยาขับปัสสาวะแบบออสโมติก เพิ่มความดันออสโมติกในหลอดเลือดและลดอาการบวมน้ำของเบ้าตา เมทิลเพรดนิโซโลน (ฉีดเข้าหลอดเลือดดำ) ลดอาการบวมน้ำของเนื้อเยื่อเบ้าตา ไม่มีหลักฐานที่ชัดเจนเกี่ยวกับประสิทธิผล ยาหยอดตาติโมลอล การปิดกั้นเบตา → ยับยั้งการผลิตอารมณ์ขันน้ำ การลดความดันลูกตา เสริม2, 9) ยาหยอดตาดอร์โซลาไมด์ ยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส การลดความดันลูกตา เสริม9) ยาหยอดตาลาทาโนพรอสต์ ส่งเสริมการไหลออกของอารมณ์ขันน้ำ การลดความดันลูกตา เสริม9)
กลุ่มอาการ compartment วงโคจรติดเชื้อต้องใช้ยาปฏิชีวนะทางหลอดเลือดดำ (รวมถึงครอบคลุมเชื้อไร้อากาศ) ตามเชื้อก่อโรค และสำหรับ mucormycosis ต้องให้ amphotericin B และการตัดเนื้อเยื่อตายโดยการผ่าตัด 4)
หากมีภาวะถุงลมในวงโคจร ให้ใช้ยาแก้อาเจียน ยาแก้ไอ และยาลดคัดจมูกเพื่อระงับความผันผวนของความดันในวงโคจร
การรักษาด้วยยาเป็นเพียงมาตรการเสริมเท่านั้น ไม่สามารถทดแทนการผ่าตัดลดความดันได้ การเลื่อนการผ่าตัด lateral canthotomy ด้วยยาเป็นสิ่งที่ควรหลีกเลี่ยงอย่างยิ่ง
การผ่าตัด superior lateral cantholysis จะทำต่อเมื่อ inferior lateral cantholysis ไม่เพียงพอ เนื่องจากมีความเสี่ยงต่อการมีเลือดออกจากหลอดเลือดแดงต่อมน้ำตา
ผู้ป่วยที่มีภาวะถุงลมในวงโคจรต้องห้ามสั่งน้ำมูกโดยเด็ดขาด เพราะอาจทำให้ความดันในวงโคจรเพิ่มขึ้นอย่างรวดเร็ว
ผู้ป่วยที่มีเลือดออกในวงโคจรโดยไม่มีกลุ่มอาการ compartment วงโคจรก็ต้องได้รับการสังเกตอย่างใกล้ชิดอย่างน้อย 6 ชั่วโมง
Q
การผ่าตัด lateral canthotomy ทำที่ไหน?
A
การผ่าตัด lateral canthotomy และ inferior lateral cantholysis สามารถทำได้ข้างเตียง และมีรายงานจำนวนมากเกี่ยวกับการตอบสนองฉุกเฉินในห้องฉุกเฉิน 5, 6, 7) ไม่ต้องใช้ห้องผ่าตัดเฉพาะ สามารถทำได้ภายใต้ยาชาเฉพาะที่โดยใช้กรรไกรและคีมปลอดเชื้อ อย่างไรก็ตาม ควรปรึกษาศัลยแพทย์วงโคจรพร้อมกัน
วงโคจรเป็นช่องว่างปิดที่ล้อมรอบด้วยผนังกระดูกสี่ด้าน (บน ล่าง ด้านใน ด้านนอก) และเปลือกตาด้านหน้ากับกะบังวงโคจร มีปริมาตรน้อยกว่า 30 มล. โดยลูกตาและเนื้อเยื่ออ่อนในวงโคจรกินพื้นที่ถึง 26.5 มล. เนื่องจากผนังกระดูกและกะบังวงโคจรไม่สามารถยืดได้ การเพิ่มขึ้นของปริมาณเนื้อหาจะทำให้ความดันเพิ่มขึ้นอย่างรวดเร็ว เนื่องจากขอบเขตด้านหน้า (เปลือกตาและกะบังวงโคจร) จำกัดการโปนของลูกตา การปลดปล่อยขอบเขตด้านหน้านี้โดยการผ่าตัด canthotomy และ cantholysis จะช่วยลดความดันใน compartment
เส้นประสาทตา มีความยาวเกินพอตามธรรมชาติภายในวงโคจร ทำให้สามารถโปนของลูกตาได้ในระดับหนึ่งโดยไม่เกิดความเสียหายต่อแอกซอน อย่างไรก็ตาม เมื่อความดันภายในวงโคจรเกินความดันเลือดไปเลี้ยงของ vasa nervorum หรือหลอดเลือดแดงจอประสาทตา ส่วนกลาง จะเกิดภาวะขาดเลือด ซึ่งเป็นพยาธิสภาพของกลุ่มอาการนี้
ระยะเวลาก่อนเกิดความเสียหายที่ไม่สามารถกลับคืนได้นั้นสั้นมาก
การทดลองในลิงแสม: ความเสียหายต่อจอประสาทตา ที่ไม่สามารถซ่อมแซมได้อาจเกิดขึ้นหลังจาก 75 นาทีของการอุดกั้นการไหลเวียนเลือด
รายงานทางคลินิก: การกดทับอย่างต่อเนื่องเป็นเวลา 105 นาทีหรือมากกว่าทำให้เกิดความเสียหายที่ไม่สามารถกลับคืนได้2)
ภาวะขาดเลือดของจอประสาทตา 90-120 นาทีมีความเสี่ยงสูงต่อการตาบอดถาวร6)
การรั่วของหลอดเลือดฝอยจากความเสียหายของเยื่อบุผนังหลอดเลือดและการตอบสนองต่อการอักเสบทำให้ของเหลวและโปรตีนรั่วเข้าไปในวงโคจร ความแข็งของผิวหนังจากการไหม้ทั่วความหนาของเปลือกตาขัดขวางการขยายตัวแบบยืดหยุ่น ดังนั้นกลุ่มอาการนี้จึงเกิดขึ้นได้ง่ายแม้ปริมาณเนื้อที่เพิ่มขึ้นน้อยกว่าปกติ5) การไหลเวียนเลือดไปยังเส้นประสาทตา ถูกกำหนดโดย “ความดัน perfusion / ความต้านทานการไหล” แต่อาการบวมน้ำในเนื้อเยื่อคั่นกลางเพิ่มความต้านทานการไหล และปริมาตรในหลอดเลือดที่ลดลงลดความดัน perfusion ทำให้เกิดภาวะขาดเลือด
มีรายงานผู้ป่วยไฟไหม้ที่ข้างที่ทำ lateral canthotomy (ตาซ้าย) สามารถหลีกเลี่ยง AION ได้ ในขณะที่ข้างที่ไม่ได้รับการรักษา (ตาขวา) เกิด AION ซึ่งบ่งชี้ถึงผลการป้องกัน AION ของ lateral canthotomy ระยะแรกในผู้ป่วยไฟไหม้รุนแรง5)
ก้อนเลือดใต้เยื่อหุ้มกระดูก (subperiosteal hematoma) ไม่ค่อยถูกดูดซึมได้เอง และการจัดระเบียบและการเกิดพังผืดของก้อนเลือดทำให้ความเสียหายของเนื้อเยื่อคงอยู่ถาวร การตกเลือดในปลอกหุ้มกล้ามเนื้อนอกลูกตา ทำให้เกิดภาพซ้อน และหากก้อนเลือดใต้เยื่อหุ้มกระดูกขยายไปถึงปลายวงโคจร จะทำให้เกิดโรคเส้นประสาทตา
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
Kushwaha และคณะ (2021) รายงานกลุ่มอาการ compartment วงโคจรในชายอายุ 57 ปีที่มีตาโปน ความดันลูกตา 35 mmHg และสูญเสียรีเฟล็กซ์รูม่านตา หลังจากหัวใจหยุดเต้นและทำ CPR6) CT scan ไม่พบก้อนเลือด retrobulbar มีเพียงอาการบวมของเนื้อเยื่ออ่อน การทำ lateral canthotomy และ cantholysis ลดความดันลูกตา ลงเหลือ 11 mmHg และรีเฟล็กซ์รูม่านตา กลับมา สันนิษฐานว่าสาเหตุเกิดจากการรั่วของหลอดเลือดฝอยหลัง CPR และภาวะขาดออกซิเจนเป็นเวลานาน และควรได้รับการยอมรับว่าเป็นสาเหตุที่พบได้ยากของกลุ่มอาการที่ไม่เกิดจากการบาดเจ็บนี้
Mathews & Knight (2022) รายงานหญิงอายุ 28 ปีที่มีการแตกของหลอดเลือดโป่งพองของ carotid-cavernous หลังอาเจียนและ dry heaving ซึ่งนำไปสู่กลุ่มอาการ compartment วงโคจรที่มีความดันลูกตา 60 mmHg ผ่านทาง carotid-cavernous fistula7) การทำ lateral canthotomy ลดความดันลูกตา ลงเหลือ 25 mmHg จากนั้นทำ coil embolization หลังจาก 9 เดือน การมองเห็น ฟื้นคืนเป็น 20/20 ควรพิจารณาหลอดเลือดโป่งพองของ carotid-cavernous / carotid-cavernous fistula เป็นสาเหตุของกลุ่มอาการที่เกิดขึ้นเองโดยธรรมชาติโดยไม่มีประวัติการบาดเจ็บหรือการผ่าตัด
Toh & Cameron (2022) รายงานผู้ป่วยไซนัสอักเสบรายหนึ่งซึ่งเกิดการแตกของ lamina papyracea เนื่องจากการเปลี่ยนแปลงความดันในอากาศยาน นำไปสู่ฝีใต้เยื่อหุ้มกระดูกเบ้าตา และเกิดกลุ่มอาการช่องลูกตาตามมา 8) ฝีถูกระบายออกผ่านการผ่าตัด lateral canthotomy และแนวทาง transconjunctival ผลเพาะเชื้อพบ Serratia marcescens การมองเห็น สุดท้ายคือ 6/120 กรณีนี้แสดงให้เห็นว่าการเดินทางทางอากาศในผู้ป่วยไซนัสอักเสบอาจเป็นปัจจัยกระตุ้นให้เกิดกลุ่มอาการนี้จากการบาดเจ็บจากความดัน
มีการรายงานการจำแนกที่ประเมินความรุนแรงของภาวะถุงลมในเบ้าตา (orbital emphysema) ออกเป็นสี่ระยะตั้งแต่ระยะ I ถึง IV 3) ระยะ I (ไม่มีอาการแสดงทางคลินิก พบเฉพาะในการถ่ายภาพ) ถึงระยะ IV (การอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลาง) และสามารถใช้เพื่อช่วยในการตัดสินใจวางแผนการรักษา
Pyon และคณะ (2022) รายงานหญิงอายุ 60 ปีที่มีกลุ่มอาการช่องลูกตาจากพลาสมาไซโตมาของเบ้าตา ทั้งสองข้าง ซึ่งเป็นการแพร่กระจายนอกไขกระดูกของ multiple myeloma 9) ความดันลูกตา (IOP ) ลดลงเหลือเพียง 30-33 mmHg ด้วยยาหยอดตาสามชนิด และอาการดีขึ้นหลังการให้เคมีบำบัด (สูตร DCEP) และการฉายรังสีแบบประคับประคอง (2000 cGy/10 ครั้ง) อายุร median survival ของผู้ป่วยพลาสมาไซโตมาของเบ้าตา รายงานไว้ที่ 28 เดือน ซึ่งแย่กว่าพลาสมาไซโตมานอกไขกระดูกในตำแหน่งอื่น (8.3 ปี)
เทคนิคเข็มวัดความดันเพื่อวัดความดันเบ้าตา โดยตรงกำลังได้รับการพัฒนาเป็นเครื่องมือช่วยวินิจฉัยใหม่ เทคนิคนี้อาจสามารถวัดปริมาณความดันในช่องเนื้อเยื่ออ่อนของเบ้าตา ได้โดยตรง ซึ่งไม่สามารถวัดได้ด้วย tonometer และคาดว่าจะช่วยเพิ่มความแม่นยำในการตัดสินใจบ่งชี้การรักษา
Kumar S, Beketova T, Rosenbaum PS, et al. A Rare Case of Vomiting-Induced Retrobulbar Hemorrhage. Cureus. 2023;15(2):e34839.
Emard A, Long B, Birdsong S. A 19-Year-Old Male With Orbital Cellulitis and Abscess Due to Fusobacterium necrophorum With Chronic Aspergillosis Resulting in Orbital Compartment Syndrome. Cureus. 2023;15(10):e47061.
Manata JP, Moniz Ramos M, Baiherych T, et al. Periorbital Emphysema Due to Traumatic Pneumothorax. Cureus. 2024;16(1):e51691.
Werthman-Ehrenreich A. Mucormycosis with orbital compartment syndrome in a patient with COVID-19. Am J Emerg Med. 2021;42:264.e5-264.e8.
Pircher A, Holm S, Huss F. Left orbital compartment syndrome and right anterior ischemic optic neuropathy in a patient with severe burns despite non-aggressive fluid resuscitation. Scars Burns Heal. 2021;7:20595131211006659.
Kushwaha R, Agil J, Furiato A, et al. Case of Orbital Compartment Syndrome Post Cardiac Arrest. Cureus. 2021;13(7):e16514.
Mathews B, Knight OJ. Carotid cavernous fistula secondary to ruptured carotid cavernous aneurysm causing orbital compartment syndrome. Am J Ophthalmol Case Rep. 2022;25:101310.
Toh ZYC, Cameron A. Orbital compartment syndrome secondary to subperiosteal abscess initiated by barotrauma. BMJ Case Rep. 2022;15:e248540.
Pyon RE, Wang GC, Chu Y, et al. Bilateral Orbital Plasmacytomas With Orbital Compartment Syndrome. Cureus. 2022;14(6):e26269.