創傷性/醫源性
創傷後球後出血:眼眶及臉部創傷(包括醫源性手術創傷)是最常見的原因。
球後及球周麻醉:眼科手術局部麻醉相關的出血可導致本病。
Valsalva操作:嘔吐或用力憋氣導致腹腔和胸腔內壓升高,引起眼眶靜脈破裂。即使未使用抗凝血藥物的患者也有發病報告1)。

眼眶腔室症候群(OCS)是一種緊急情況,眼眶內壓力升高超過眼動脈和視神經營養血管的灌注壓,導致視網膜和視神經缺血。
眼眶是由四塊骨壁和前方的眼瞼及眼眶隔膜圍成的封閉空間,容積通常小於30 mL。眼球和眼眶軟組織佔據多達26.5 mL,幾乎沒有空間容納出血、水腫或腫塊引起的容積增加。由於骨壁和眼眶隔膜幾乎不可擴張,內容物的增加會導致壓力迅速升高。
最常見的原因是外傷後球後出血。其他原因包括球後或球周麻醉等局部注射、眼眶感染、眼眶氣腫、眼眶腫瘤快速增大、甲狀腺眼病、Valsalva操作相關的自發性出血,以及嚴重燒傷後的輸液復甦。
不可逆損傷的時間窗極短。恆河猴實驗顯示,灌注阻斷後75分鐘可能出現不可逆的視網膜損傷,臨床病例中持續壓迫105分鐘或以上已報告不可逆損傷2)。發病後2小時內減壓預後最佳。該症候群在一般患者族群中的發生率約為0.88%6)。
與Valsalva操作相關的眼眶間隔症候群雖然罕見,但容易被忽略。有報告指出,嘔吐引起的胸腹腔內壓力升高導致眼眶靜脈淤血和破裂,即使未使用抗凝血藥物的患者也可能發生球後出血1)。
動物實驗顯示,灌流停止後75分鐘視網膜可能發生不可逆損傷,臨床病例報告持續壓迫105分鐘以上會出現不可逆損傷2)。發病後2小時內減壓預後最佳,因此一旦懷疑眼眶間隔症候群,需立即處理。
檢查時應確認的所見如下。
創傷性/醫源性
創傷後球後出血:眼眶及臉部創傷(包括醫源性手術創傷)是最常見的原因。
球後及球周麻醉:眼科手術局部麻醉相關的出血可導致本病。
Valsalva操作:嘔吐或用力憋氣導致腹腔和胸腔內壓升高,引起眼眶靜脈破裂。即使未使用抗凝血藥物的患者也有發病報告1)。
感染性
眼眶蜂窩織炎/膿瘍:厭氧菌(如壞死梭桿菌)和麴菌混合感染導致眶內壓升高2)。
毛黴菌病:可在COVID-19或糖尿病酮酸中毒背景下發病。治療延遲會導致死亡率迅速上升4)。
骨膜下膿瘍:也有報告指出由氣壓傷等引發的鼻竇炎發展而來8)。
血管性/腫瘤性
頸動脈海綿竇瘻管(CCF):海綿竇動脈瘤破裂→形成頸動脈海綿竇瘻管→眼眶間隔症候群。也存在無外傷或手術史的自發病例7)。
眼眶漿細胞瘤:有報告指出多發性骨髓瘤的髓外擴展導致眼眶腫塊迅速增大,引發眼眶間隔症候群9)。
眼眶內血管性病變:靜脈曲張、血管瘤、動靜脈畸形也可能成為出血源。
其他
眼眶氣腫:眼眶壁骨折後與鼻竇相通,或氣胸導致皮下氣腫蔓延而發病3)。
嚴重燒傷後輸液復甦:即使非積極輸液(3.5mL/kg/%TBSA)也有發生眼眶間隔症候群的報告5)。
心臟停止後:有報告指出心肺復甦後因微血管滲漏和缺氧導致眼眶間隔症候群6)。
風險因素:
感染(眼眶蜂窩組織炎、毛黴菌病)、Valsalva動作引起的球後出血、頸動脈海綿竇瘻管、眼眶腫瘤、嚴重燒傷後的輸液復甦、心臟停止後等多種原因均可發病1, 2, 4, 5, 6, 7, 9)。即使無外傷史,也應考慮眼眶間隔症候群的可能性。
眼眶間隔症候群是臨床診斷。不應因影像學評估而延誤治療。
眼壓測量是最重要的診斷輔助工具。IOP ≥30 mmHg時懷疑本病,IOP >40 mmHg是外眥切開術的適應症2)。若出現以下三聯徵,應優先立即處理。
認為「存在眼眶壁骨折所以已經減壓」的想法是危險的;眼眶骨折與眼眶間隔症候群可並存。
各項檢查的特點如下所示。
| 檢查 | 主要發現 | 備註 |
|---|---|---|
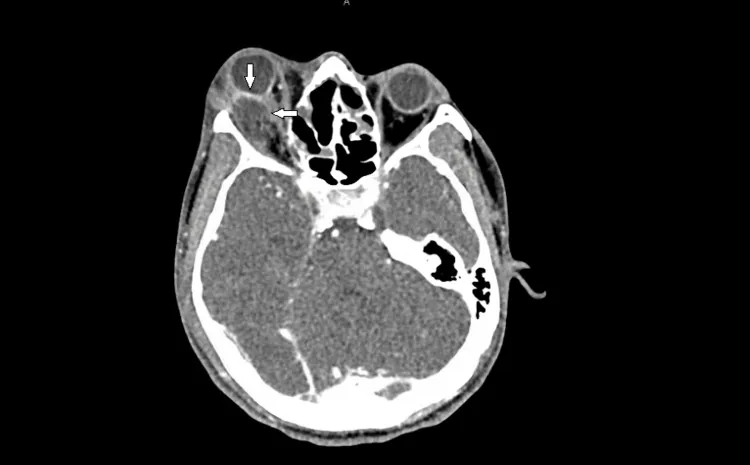
| CT | 球後出血、眼球突出、globe tenting、氣腫 | 第一選擇。也可評估骨折、膿瘍和異物。 |
| MRI/MRA | 與CT相同,外加血管畸形的檢測。 | 在鑑別出血和外眼肌方面更優。 |
| 超音波 | 「吉他撥片」徵 | 緊急情況下的輔助評估。用於鑑別骨膜下血腫和軟組織血腫。 |
CT上血腫表現為高密度影,骨膜下血腫在眼眶骨與骨膜之間可見邊界清晰的高密度影。眼球後極的帳篷樣變形(globe tenting)是預後不良的指標。
鑑別診斷:
眼眶間隔症候群是臨床診斷,不應因影像學評估而延誤治療。如果出現眼壓升高、RAPD和急性眼球突出,應立即進行外眥切開術,無需等待CT結果。CT在治療的同時用於病因查找和病情評估。
眼眶間隔症候群的治療目標是通過立即解除眼眶內壓力來保護視功能。藥物治療不應延誤必要的手術減壓。
這是本症候群的首選處理措施。可在床邊進行,廣泛用於急診科的緊急處理。
適應症:眼壓超過40 mmHg。如果根據症狀和體徵強烈懷疑眼眶間隔症候群,應立即實施。
步驟:
關於上外眥韌帶斷裂術:由於淚腺動脈出血風險增加,僅在適當的下外眥韌帶斷裂術未能充分減壓時才慎重考慮。
報告的效果:眼壓從35降至11 mmHg(瞳孔反射也恢復)6),眼壓從60降至25 mmHg(9個月後視力20/20)7),眼壓從34降至15 mmHg(預防AION)5),對眼壓80 mmHg實施切開4)。
如果外眥韌帶斷裂術未能改善視力,則在全身麻醉下通過睫毛下或經結膜入路進行眼眶減壓術。需要諮詢眼眶外科醫生。伴有膿瘍的感染性眼眶間隔症候群需行切開引流(I&D)和鼻竇清創術2, 4, 8)。
如果藥物治療效果不足,且出現眼壓升高、眼球突出和眼球帳篷徵,則作為最緊急的措施,通過外眥切開進行眼眶減壓,同時治療出血原因並清除血腫。
以下藥物用於外眥切開困難時,或作為術前及術後的輔助治療。
| 藥物 | 作用機轉 | 備註 |
|---|---|---|
| 乙醯唑胺(靜脈注射) | 碳酸酐酶抑制→房水生成抑制 | 用於降低眼壓8, 9) |
| 甘露醇(靜脈注射) | 滲透性利尿 | 提高血管內滲透壓,減輕眼眶水腫 |
| 甲基潑尼松龍(靜脈注射) | 減輕眼眶組織水腫 | 無確切的療效證據 |
| 噻嗎洛爾滴眼液 | β受體阻斷→抑制房水生成 | 輔助降低眼壓2, 9) |
| 多佐胺滴眼液 | 碳酸酐酶抑制 | 輔助降低眼壓9) |
| 拉坦前列素滴眼液 | 促進房水流出 | 輔助降低眼壓9) |
對於感染性眼眶腔室症候群,需根據致病菌靜脈使用抗生素(包括覆蓋厭氧菌);對於毛黴菌病,必須使用兩性黴素B和手術清創4)。
伴有眼眶氣腫時,使用止吐藥、鎮咳藥和鼻黏膜充血去除劑以抑制眼眶壓力波動。
外眥切開術和下外眥韌帶斷裂術可在床邊進行,急診科緊急處理的報告也很多5, 6, 7)。無需專用手術室,在局部麻醉下使用無菌剪刀和鉗子即可施行。但建議同時諮詢眼眶外科醫生。
眼眶是由四個骨壁(上壁、下壁、內壁、外壁)和前方的眼瞼及眼眶隔膜包圍的封閉空間。容積小於30 mL,眼球和眼眶軟組織佔最大26.5 mL。由於骨壁和眼眶隔膜不可伸展,內容物增加會導致壓力急劇升高。前方邊界(眼瞼和眼眶隔膜)限制了眼球突出,因此通過外眥切開和韌帶斷裂釋放前方邊界可降低腔室壓力。
視神經在眼眶內具有自然冗餘,允許一定程度的眼球突出而不損傷軸突。但當眼眶內壓力超過視神經滋養血管或視網膜中央動脈的灌注壓時,會發生缺血,從而形成本症候群的病理生理狀態。
發生不可逆損傷的時間窗口極短。
內皮損傷引起的微血管滲漏和發炎反應導致液體和蛋白質滲入眼眶。眼瞼全層燒傷導致的皮膚硬化抑制了彈性擴張,因此即使內容物增加量少於通常,也容易發生本症候群5)。視神經的血流由「灌流壓/血流阻力」決定,間質水腫增加血流阻力,血管內容積減少降低灌流壓,從而導致缺血。
有燒傷病例報告,進行外眥切開術的一側(左眼)避免了前部缺血性視神經病變(AION),而未進行手術的一側(右眼)發生了AION,提示在嚴重燒傷患者中早期外眥切開術可能預防AION5)。
骨膜下血腫不易自然吸收,血腫的機化和纖維化會導致組織損傷永久化。眼外肌肌鞘內出血可引起複視,骨膜下血腫累及眶尖可導致視神經病變。
Kushwaha等人(2021)報告了一例57歲男性在心臟驟停和心肺復甦後出現眼球突出、眼壓35 mmHg和瞳孔反射消失的眼眶腔室症候群6)。CT顯示無球後血腫,僅有軟組織腫脹。外眥切開術和韌帶斷裂術將眼壓降至11 mmHg,瞳孔反射恢復。原因推測為心肺復甦後的微血管滲漏和長時間缺氧,需要認識到這是非創傷性眼眶腔室症候群的罕見原因。
Mathews和Knight(2022)報告了一例28歲女性,在嘔吐和乾嘔後頸動脈海綿竇動脈瘤破裂,通過頸動脈海綿竇瘻導致眼壓60 mmHg的眼眶腔室症候群7)。外眥切開術將眼壓降至25 mmHg,隨後進行線圈栓塞術。9個月後視力恢復至20/20。無外傷或手術史的自發性眼眶腔室症候群應考慮頸動脈海綿竇動脈瘤/頸動脈海綿竇瘻作為病因。
Toh & Cameron(2022)報告了一例鼻竇炎患者因機艙氣壓變化誘發篩骨紙板破裂,導致眼眶骨膜下膿瘍並發展為眼眶腔室症候群的病例8)。透過外眥切開和經結膜途徑引流膿瘍。培養結果為黏質沙雷氏菌陽性。最終視力為6/120。該病例表明,鼻竇炎患者的航空旅行可因氣壓傷誘發本症候群。
已有報告提出將眼眶氣腫的嚴重程度分為I至IV級的分類系統3)。從I級(無臨床症狀,僅影像學表現)到IV級(視網膜中央動脈阻塞)逐步分級,可能有助於治療決策。
Pyon等人(2022)報告了一例60歲女性,因多發性骨髓瘤的髓外擴展導致雙側眼眶漿細胞瘤,進而引發眼眶腔室症候群9)。儘管使用三聯局部用藥,眼壓僅降至30–33 mmHg。透過化療(DCEP方案)聯合緩和性放射治療(2000 cGy/10次)獲得改善。據報導,眼眶漿細胞瘤患者的中位生存期為28個月,比其他部位的髓外漿細胞瘤(8.3年)預後更差。
一種直接測量眼眶腔室壓力的針式壓力計技術正在開發中,作為新的診斷輔助工具。它有可能直接定量眼眶軟組織的腔室壓力,而這是眼壓計無法測量的,有望提高治療決策的準確性。