瀰漫性鞏膜炎

鞏膜炎
一目了然的要點
Section titled “一目了然的要點”1. 什麼是鞏膜炎?
Section titled “1. 什麼是鞏膜炎?”鞏膜炎是覆蓋鞏膜表層的上鞏膜血管叢和鞏膜內血管叢等深部血管的發炎,伴有鞏膜水腫和細胞浸潤。鞏膜是血管稀少的纖維組織,深層鞏膜炎是一種罕見疾病。可為單眼或雙眼發病,原因大致分為特發性、全身性疾病相關、感染性和術後性。
發生率為每10萬人年1.6-5.5例 5)。女性多見。非壞死性瀰漫性和結節性鞏膜炎的好發年齡為40多歲,壞死性鞏膜炎為60多歲。壞死性鞏膜炎雙眼受累率約為60%。非感染性鞏膜炎佔大多數,常作為全身性發炎性疾病的眼部表現出現。感染性鞏膜炎佔全部病例的5-10%,雖罕見但預後不良 7)。
根據日本葡萄膜炎診療指引的多中心調查,在3810例葡萄膜炎門診患者中,鞏膜炎佔235例(6.2%),是僅次於急性前葡萄膜炎(6.6%)的常見疾病 8)。
Watson分類
Section titled “Watson分類”經典的Watson分類(Watson等,1976)廣泛用於根據臨床表現對鞏膜炎進行分類。它大致分為前部鞏膜炎和後部鞏膜炎,前部鞏膜炎根據形態進一步分為三種類型。
| 分類 | 類型 | 特徵 |
|---|---|---|
| 前部鞏膜炎 | 瀰漫性 | 最常見。鞏膜血管擴張迂曲導致瀰漫性充血。 |
| 前部鞏膜炎 | 結節性 | 暗紅色鞏膜結節。好發於輪部眼瞼裂區。 |
| 前部鞏膜炎 | 壞死性(發炎性) | 鞏膜壞死、變薄、穿孔風險 |
| 前部鞏膜炎 | 壞死性(非發炎性) | 穿孔性鞏膜軟化症。無痛性。 |
| 後部鞏膜炎 | — | 罕見。約佔整體的4%5) |
瀰漫性鞏膜炎最常見,其次為結節性鞏膜炎。壞死性鞏膜炎和後部鞏膜炎罕見。復發時通常為相同病型,但約10%會加重。若全身性疾病未治療,常在同一鞏膜部位反覆復發。約10%的結節性鞏膜炎在病程中進展為壞死性鞏膜炎。
壞死性鞏膜炎中幾乎無發炎症狀的特殊類型稱為穿孔性鞏膜軟化症(scleromalacia perforans)。好發於長期罹患類風濕性關節炎的患者,無充血或疼痛,緩慢進展鞏膜變薄。英文名稱雖冠以perforans(穿孔),但實際上常由薄纖維膜維持眼球形態。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”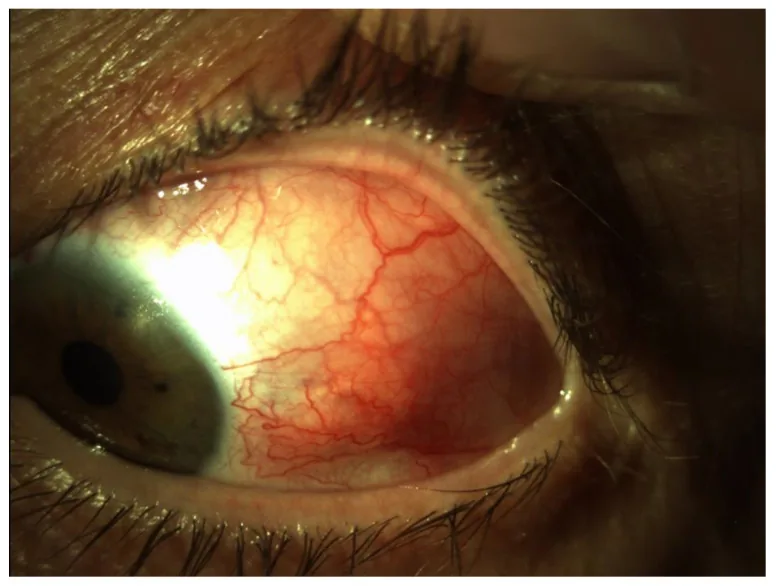
- 劇烈眼痛:特徵為穿刺樣(boring)深部痛。有時疼痛劇烈到影響睡眠。
- 放射痛:疼痛放射至耳朵、臉部、下巴、太陽穴。瀰漫性鞏膜炎尤為顯著。
- 夜間惡化、眼球運動痛:疼痛在夜間加劇,眼球運動時惡化。
- 壓痛:觸診時常有壓痛。
- 充血:自覺有搏動性劇痛伴隨充血。
- 視力下降:多數在進展到壞死性鞏膜炎的重症病例,或後部鞏膜炎導致視網膜、視神經受損時才首次察覺。
- 穿孔性鞏膜軟化症的特殊性:幾乎無發炎症狀,在無充血和疼痛的眼睛上突然出現鞏膜壞死灶,或因鞏膜缺損導致葡萄膜暴露而被發現。
臨床所見(醫師檢查確認的所見)
Section titled “臨床所見(醫師檢查確認的所見)”- 深層血管擴張迂曲:鞏膜血管發炎導致上鞏膜血管叢和鞏膜內血管叢擴張。鞏膜血管無移動性。
- 紫藍色調:鞏膜炎的特徵性色調變化。與結膜炎或上鞏膜炎的鮮紅色相反,呈暗紅色至紫藍色。在自然光下肉眼觀察比裂隙燈顯微鏡更容易掌握。長期患病者因局限性或瀰漫性鞏膜變薄而呈藍黑色。
- 腎上腺素點眼試驗:使用1:1000稀釋的腎上腺素點眼後,深層血管充血不會消退。表層的結膜和鞏膜表層充血會消退,因此有助於與結膜炎和鞏膜表層炎鑑別。
- 無眼瞼結膜表現:即使重症病例,眼瞼結膜也無發炎表現,易於與結膜炎鑑別。
- 觸診壓痛:是鑑別結膜炎和鞏膜表層炎的重要輔助手段。
- 不同病型的表現差異:各病型特徵不同,初診時透過裂隙燈觀察大致可以區分。
結節性鞏膜炎
結節:單發或多發的暗紅色結節。好發於角膜緣附近的眼瞼裂區。
觸診:結節無活動性,伴有壓痛。
病史:多數患者有眼部帶狀皰疹病史。約10%進展為壞死性鞏膜炎,但早期治療可僅留下小疤痕而痊癒。
壞死性鞏膜炎
鞏膜壞死:初期為局限性白色至黃色的無血管區域(鞏膜壞死灶)。伴有鞏膜血管的顯著擴張、迂曲和溶解。
變薄:鞏膜變薄至可透見葡萄膜,進一步進展可導致眼球穿孔。變薄區域在炎症消退後仍存在。
預後:發病年齡在60歲以上,雙眼性約佔60%。若不進行早期治療,可能導致失明和眼球難以保留。
後鞏膜炎
流行病學:平均發病年齡約50歲,女性好發,約為男性的2倍。雙眼性佔30-40%。
眼底所見:可見視神經盤水腫、脈絡膜皺褶、滲出性視網膜剝離、視網膜下腫塊、高眼壓。也有葡萄膜滲漏和續發性閉角型青光眼的報告。
波及症狀:合併眼外肌炎時可出現複視、眼球運動痛、眼球突出、眼瞼下垂。
波及角膜和葡萄膜
Section titled “波及角膜和葡萄膜”炎症從鞏膜炎波及角膜時,可引起角膜周邊浸潤和潰瘍。也可能合併前葡萄膜炎。由於鞏膜炎幾乎總是累及鞏膜表層,因此也混雜有鞏膜表層的表現。
後鞏膜炎的詳細所見
Section titled “後鞏膜炎的詳細所見”後鞏膜炎因病變位於眼底深部,通常診斷較晚。可能同時發生前部和後部,也可能有時間差。約1/3的後鞏膜炎合併前鞏膜炎,在後鞏膜炎病程中約70%可觀察到前鞏膜炎1)。合併前鞏膜炎的病例與全身性疾病關聯更強。
- 滲出性視網膜剝離:後極部可見漿液性視網膜剝離1)。
- 脈絡膜皺褶:可見脈絡膜皺褶表現1)。
- 視神經盤水腫:炎症擴散至眼眶組織或視神經時出現,需緊急治療以避免永久性視力損害。
- B超T形徵:由於鞏膜增厚和Tenon囊下積液,視神經與鞏膜的邊界呈角狀顯示1)。這是後鞏膜炎最特異的超音波表現。
- 誤診為脈絡膜腫瘤:後鞏膜炎可能被轉診為脈絡膜腫塊,是假性黑色素瘤的原因之一1)。
- 合併眼外肌炎:炎症波及眼外肌時,可出現複視、眼球運動痛、眼外肌附著處周圍充血。
3. 原因與風險因素
Section titled “3. 原因與風險因素”非感染性鞏膜炎
Section titled “非感染性鞏膜炎”高達50%的鞏膜炎患者合併全身性自體免疫疾病。如果潛在的全身性疾病未經治療,鞏膜同一部位反覆發作並不少見。壞死性鞏膜炎常由風濕性疾病、血管炎和血液疾病引起。
膠原血管病/風濕性疾病
血管炎及其他
其他報導的合併症包括類肉瘤病、貝西氏症、克隆氏症、潰瘍性結腸炎、乾癬性關節炎、硬皮症、皮肌炎、SAPHO症候群、甲狀腺疾病、主動脈炎症候群、間質性腎炎、Vogt-小柳-原田病和多發性硬化症。許多結節性鞏膜炎患者有眼部帶狀皰疹病史。後鞏膜炎罕見情況下可作為全身性淋巴瘤或多發性骨髓瘤的眼部表現,需注意。
感染性鞏膜炎
Section titled “感染性鞏膜炎”感染性鞏膜炎僅佔全部病例的5%~10%,但預後極差7)。據報導,約50%的感染性鞏膜炎患者喪失功能性視力,約27%需行眼球摘除或內容物剜除術7)。
- 綠膿桿菌(Pseudomonas aeruginosa):歐美最常見的致病菌7)。鞏膜壞死迅速進展,呈現化膿性鞏膜軟化症的表現。
- 諾卡菌屬:外傷後或免疫低下患者中發病2)。特徵為反覆消退與復發的慢性病程,即使結節消退,深部仍可殘留菌體2)。
- 莫拉菌屬:罕見的致病菌,但在免疫低下狀態下可作為伺機性感染發病7)。
- 其他:也有真菌、結核、梅毒、皰疹病毒等感染的報導。在結核病高發生率地區,建議在全身使用類固醇前進行結核菌素試驗以排除結核。
大多數感染性鞏膜炎由眼科手術後的暴露縫線或鞏膜扣帶材料引起,呈單眼發病。
手術誘導的壞死性鞏膜炎(SINS)
Section titled “手術誘導的壞死性鞏膜炎(SINS)”眼科手術可誘發壞死性鞏膜炎。典型誘因包括翼狀贅肉手術、白內障手術、鞏膜扣帶術、斜視手術和小樑切除術。尤其在合併絲裂黴素C的翼狀贅肉切除術後發生率較高。發病時間從術後數天到數年不等,術後數年發病的病例並不少見。
絲裂黴素C和5-FU引起的鞏膜軟化症
Section titled “絲裂黴素C和5-FU引起的鞏膜軟化症”抗代謝藥物絲裂黴素C(MMC)和5-氟尿嘧啶(5-FU)曾用於預防翼狀贅肉術後復發和青光眼濾過泡瘢痕化。MMC滴眼液可在術後數月至數年導致鞏膜鈣化或穿孔性鞏膜軟化症,因此作為滴眼液的使用在1980年代被廢止。目前的青光眼和翼狀贅肉手術主要採用術中單次短時間應用低濃度MMC(0.02%~0.04%)。但術後手術部位鞏膜可能出現蒼白、血管狹窄和無血管區,可能成為未來鞏膜軟化的基礎。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”- 自然光下肉眼觀察:與結膜炎或上鞏膜炎的鮮紅色充血不同,鞏膜炎呈暗紅色至紫藍色。長期病例因鞏膜變薄而呈藍黑色。這些顏色變化在明室中肉眼觀察比裂隙燈顯微鏡更容易掌握。
- 裂隙燈顯微鏡檢查:評估鞏膜血管擴張迂曲、結節有無、鞏膜結節的暗紅色表現、變薄、壞死和穿孔。眼瞼結膜無炎症表現是與結膜炎的鑑別點。
- 腎上腺素點眼試驗:1:1000稀釋腎上腺素點眼後,深層鞏膜充血不消退。對鑑別上鞏膜炎和結膜充血很重要。
- 觸診:用棉籤等從結膜上觸碰,檢查有無壓痛。有助於與結膜炎和上鞏膜炎鑑別。
- B型超音波檢查:對診斷後部鞏膜炎必不可少。特徵性表現包括鞏膜增厚、鞏膜結節和Tenon囊下積液所致的T形徵1)。也有助於與脈絡膜腫瘤鑑別。
- 螢光素鞏膜造影:根據鞏膜無灌注區的有無可鑑別壞死性鞏膜炎。
- CT/MRI:用於評估後部鞏膜炎的鞏膜增厚和外眼肌炎,以及與顱內病變鑑別。
- OCT:可詳細評估後部鞏膜炎的視乳頭水腫、後極脈絡膜皺襞和滲出性視網膜剝離。
為尋找全身性疾病,進行以下檢查。
- 發炎標誌物:紅血球沉降速率(ESR)、C反應蛋白(CRP)、白血球計數
- 自體抗體:類風濕因子(RF)、抗核抗體、C-ANCA、P-ANCA 3)
- 感染性疾病:梅毒血清學、QuantiFERON、結核菌素試驗
- 其他:血管收縮素轉換酶(ACE)、溶菌酶、血清尿酸
在壞死性鞏膜炎或難治性病例中,檢查ANCA相關血管炎尤為重要3)。在結核病高發生率地區,對於局部類固醇治療無效的鞏膜炎,應在全身給藥前進行結核菌素試驗。
- 上鞏膜炎:淺層血管發炎,充血輕微,無疼痛,使用去氧腎上腺素眼藥水可消退。
- 結膜炎:充血在結膜穹窿部最明顯,向角膜緣方向減輕。伴有分泌物和眼瞼結膜異常。
- MALT淋巴瘤:好發於結膜穹窿部的鮭魚肉色腫塊。因腫塊位於結膜下,鞏膜血管不可見,可與鞏膜炎鑑別。
- 角膜疾病:需要鑑別由鞏膜炎蔓延的角膜周邊浸潤與Mooren潰瘍或葡萄球菌性周邊角膜浸潤。
- Tenon囊炎:被認為是上鞏膜炎的一種,兩者鑑別困難。
- 眼眶尖端症候群:內頸動脈海綿竇瘻管導致結膜和鞏膜靜脈淤滯擴張,伴有搏動性眼球突出和複視。
- Vogt-小柳-原田病:與後鞏膜炎鑑別困難。表現為雙眼肉芽腫性前葡萄膜炎,OCT顯示脈絡膜增厚。
- 脈絡膜腫瘤:後鞏膜炎的結節性病變可能被轉介為脈絡膜腫塊1),需綜合超音波、MRI和OCT進行鑑別。
5. 標準治療方法
Section titled “5. 標準治療方法”鞏膜炎的治療以類固醇為主,根據類型和嚴重度,逐步聯合局部治療、全身治療、免疫抑制劑、生物製劑和外科治療。合併全身疾病時,必須與風濕免疫科和膠原病科協作。
口服非類固醇抗發炎藥(第一線選擇)
適應症:輕至中度瀰漫性或結節性鞏膜炎的初始治療。
處方範例:塞來昔布(COX-2抑制劑)100mg每日兩次口服,或吲哚美辛50mg每日三次。通常對疼痛非常有效,對控制發炎也有效。
注意:注意消化道出血、腎功能障礙、氣喘發作。如無氣喘等禁忌,從初期開始積極合併使用。
局部類固醇治療
點眼:0.1%貝他米松磷酸鈉點眼液每日4~6次。依病例,睡前合併使用貝他米松-夫拉迪黴素眼膏。
結膜下注射:曲安奈德40mg/mL,每次0.1mL(每月最多1次),或地塞米松3.3mg/mL,每次0.3mL,每1~2週數次。
注意:壞死性鞏膜炎時,避開薄弱部位注射。
全身類固醇治療
口服:普賴鬆0.5~1mg/kg/日(輕症NSAIDs無效時,20~30mg分2次逐漸減量;重症結節性、壞死性、後部鞏膜炎時,從30~60mg/日開始逐漸減量)。
脈衝療法:甲基普賴鬆1000mg/日靜脈滴注3天,之後合併逐漸減量。適用於壞死性鞏膜炎和重症病例。
注意:逐漸減量通常需要1~2週以上,重症病例持續2~3個月。
免疫抑制劑和生物製劑
依病型的治療方案
Section titled “依病型的治療方案”瀰漫性鞏膜炎/輕度結節性鞏膜炎
Section titled “瀰漫性鞏膜炎/輕度結節性鞏膜炎”治療以口服NSAIDs和0.1%倍他米松眼藥水為主。若效果不佳,則加用免疫抑制劑眼藥水;若仍不充分,則在避開鞏膜變薄區域的情況下進行地塞米松0.3 mL或曲安奈德0.1–0.2 mL的結膜下注射。若局部治療反應差,則繼續prednisolone 20–30 mg/日的逐漸減量治療1–2週。
重症結節性鞏膜炎、壞死性鞏膜炎、環周性鞏膜炎
Section titled “重症結節性鞏膜炎、壞死性鞏膜炎、環周性鞏膜炎”由於可能在短期內發生鞏膜變薄和穿孔,因此從初始治療即開始口服prednisolone 0.5–1 mg/kg/日。對於口服類固醇反應不佳或反覆復發的病例,與風濕內科協作,選擇最適合伴隨全身疾病的免疫抑制劑。當併用cyclosporine 5 mg/kg/日分兩次口服時,將血中谷濃度調整至100–150 ng/mL。對於伴隨神經Behçet病的鞏膜炎,cyclosporine因可能惡化神經症狀而禁忌。對於重症病例,在充分排除感染因素後,進行methylprednisolone 1000 mg/日靜脈滴注3天的脈衝療法。
對於免疫抑制治療抵抗的鞏膜炎,考慮引入生物製劑。TNF-α抑制劑對鞏膜葡萄膜炎有效,但並非所有都對鞏膜炎有效;etanercept有報告稱會作為矛盾反應誘發或加重包括鞏膜炎在內的眼部炎症。使用免疫抑制劑和生物製劑前後必須進行全身檢查並與內科協作。
全身性皮質類固醇給藥是治療的主體。prednisolone從30–50 mg/日開始逐漸減量,為控制疼痛分2–3次口服。伴有前眼部炎症時併用皮質類固醇眼藥水。若口服不能使炎症平息,在充分排除感染因素後進行類固醇脈衝療法。若脈衝療法無效或在減量過程中復發,則考慮積極使用免疫抑制劑。處方例包括azathioprine 1–2 mg/kg、methotrexate(Rheumatrex®)6 mg/週等。壞死性鞏膜炎可能需要cyclophosphamide脈衝療法,與內科醫師的協作尤為重要。
Tenon囊下triamcinolone acetonide注射(STTA)也用於後部鞏膜炎,但罕見引起視神經和視網膜脈絡膜循環障礙的風險6)。對於血管脆性高的老年人或青光眼患者,需要謹慎判斷適應症6)。
感染性鞏膜炎的治療
Section titled “感染性鞏膜炎的治療”感染性鞏膜炎的治療以基於病原菌鑑定和藥敏的抗菌藥物治療為基礎2)7)。
- 病原菌鑑定後的選擇性治療:諾卡菌感染時,長期合併使用強化阿米卡星眼藥水和口服磺胺甲噁唑-甲氧苄啶。可能需要反覆進行手術清創2)。綠膿桿菌感染時,鞏膜壞死(化膿性鞏膜軟化症)進展迅速,因此需要以胺基糖苷類或喹諾酮類抗菌藥為主進行強力治療,並儘快進行手術治療。
- 去除暴露的縫線和環紮材料:應立即去除作為感染源的暴露縫線。如果鞏膜環紮材料對藥物治療無反應,為預防眼內炎,最好在1~2週內取出。
- 是否合併使用類固醇的判斷:由於類固醇可能加重感染,應在充分排除感染因素後使用。如果對抗菌藥有反應但炎症持續,可在監測白血球計數和CRP水平的同時使用類固醇。
- 真菌感染性鞏膜炎:治療參照真菌性角膜炎的藥物治療。
壞死性鞏膜炎或穿孔性鞏膜軟化症,以及對內科治療無反應的感染性鞏膜炎是手術治療的適應症。當鞏膜壞死或軟化範圍達到一定程度時,恢復眼球形狀異常和維持視功能將變得困難,因此應在壞死面積較小時儘早手術。
手術要點如下三點:
- 完全切除包括周圍健康組織在內的鞏膜壞死灶
- 通過保存鞏膜移植修復填充病灶:保存鞏膜在強度和維持眼球壁形態方面適合作為填充材料。保存角膜常會溶解。
- 用結膜完全覆蓋移植的鞏膜片
當伴有廣泛結膜壞死或周邊角膜潰瘍時,合併使用對側眼的自體結膜移植或角膜上皮移植術。術後治療使用口服環孢素和1%山迪明®眼藥水(院內製劑),以促進移植物存活和防止鞏膜炎復發。即使在MMC或5-FU使用後發生的鞏膜軟化症,在目前免疫抑制眼藥水或生物製劑療效尚未確認的情況下,應在軟化範圍較小時儘早進行保存鞏膜移植術。
全身管理與副作用監測
Section titled “全身管理與副作用監測”長期類固醇和免疫抑制劑治療中,需要定期監測眼壓、肝腎功能、血糖濃度和血環孢素濃度。如果血糖升高,可能需要在内科專家協作下進行全身管理,並在胰島素合併下使用類固醇治療。對於眼痛,給予鎮痛消炎藥。此外,由於鞏膜炎可能由感染或感染過敏誘發,初發患者的初始治療也應合併使用抗菌藥眼藥水和口服藥。
感染性鞏膜炎預後不良,必須根據病原菌的鑑定和藥物敏感性結果儘早使用抗生素。綠膿桿菌感染進展迅速,需要立即進行強效抗生素治療和外科清創術7)。如果是由暴露的縫線或鞏膜扣帶材料引起,應盡快移除。類固醇有加重感染的風險,因此在可能感染的情況下應謹慎使用。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”鞏膜的解剖學特徵
Section titled “鞏膜的解剖學特徵”鞏膜是血管稀少的纖維組織,深層鞏膜炎的發生率較低。但由於鞏膜有神經支配,一旦發生炎症,會引起劇烈眼痛。直肌附著處的鞏膜厚度最薄,約0.3毫米,是壞死和穿孔的好發部位。鞏膜沒有屏障結構,因此結膜下或Tenon囊下注射的藥物可通過擴散到達眼內,這也是結膜下類固醇注射成為治療選擇的原因。
與自體免疫疾病相關的鞏膜炎的病理特徵為帶狀肉芽腫性壞死。肉芽腫中心可見纖維素樣物質,周圍排列著上皮樣細胞和多核巨細胞。
在鞏膜炎中,包括T細胞和巨噬細胞在內的發炎細胞浸潤增加。T細胞和巨噬細胞浸潤深層鞏膜表層組織,血管周圍形成B細胞簇。T細胞上HLA-DR和IL-2受體表現升高,提示細胞介導的免疫反應參與其中。
漿細胞參與基質金屬蛋白酶(MMP)和TNF-α的產生。壞死性鞏膜炎可見伴有纖維素樣壞死的血管炎,血管壁有嗜中性球浸潤。內源性鞏膜炎的發病機制被認為涉及以細胞介導免疫反應為中心的免疫機制。
不同病理類型的病理生理差異
Section titled “不同病理類型的病理生理差異”- 非壞死性鞏膜炎(瀰漫性、結節性):血管炎不顯著,以非肉芽腫性發炎為主。結節性病變中心可見纖維素樣壞死,周圍有上皮樣細胞排列。
- 壞死性鞏膜炎:可見小的壞死灶,以及主要由淋巴球、漿細胞和巨噬細胞組成的非肉芽腫性發炎。特徵為伴有纖維素樣壞死的血管炎和嗜中性球浸潤。
- 感染性鞏膜炎:除壞死性發炎外,還形成微膿瘍。諾卡菌感染時,即使結節消退,深部仍殘留菌體,導致反覆復發2)。
- 穿孔性鞏膜軟化症(scleromalacia perforans):發生於長期患有類風濕性關節炎或相關疾病的患者。表現為角膜緣附近無充血的壞死性鞏膜斑塊,鞏膜緩慢變薄,暴露葡萄膜。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”COVID-19疫苗/感染後的後部鞏膜炎
Section titled “COVID-19疫苗/感染後的後部鞏膜炎”有病例系列報告了8例患者在COVID-19疫苗接種後或感染後出現後部鞏膜炎,並被誤診為脈絡膜黑色素瘤而轉診5)。從最後一次接種到發病的平均間隔為132天,從COVID-19感染到發病的平均間隔為14天5)。大多數病例在2個月內自然緩解,對視力影響輕微5)。
利妥昔單抗治療難治性ANCA相關性鞏膜炎
Section titled “利妥昔單抗治療難治性ANCA相關性鞏膜炎”有病例報告顯示,對於傳統免疫抑制治療(類固醇+環磷醯胺)耐藥的ANCA相關性壞死性鞏膜炎,利妥昔單抗(抗CD20抗體)在誘導和維持緩解方面均有效3)。關於利妥昔單抗對ANCA相關性血管炎肉芽腫性多血管炎型眼部病變療效的長期追蹤研究也在累積中3)。
高安動脈炎伴發的鞏膜炎
Section titled “高安動脈炎伴發的鞏膜炎”有報導稱鞏膜炎是高安動脈炎的眼部表現,需注意其可能成為全身性主動脈炎症候群的診斷線索4)。在年輕女性的壞死性鞏膜炎中,排除高安動脈炎很重要。
已有COVID-19疫苗接種後或感染後出現後部鞏膜炎的病例系列報導5)。但因果關係尚未證實,多數病例自然緩解。COVID-19相關的後部鞏膜炎可能被誤認為脈絡膜腫瘤,作為鑑別診斷的認識很重要5)。
8. 參考文獻
Section titled “8. 參考文獻”- Babu N, Kumar K, Upadhayay A, Kohli P. Nodular posterior scleritis - The great masquerader. Taiwan J Ophthalmol. 2021;11:408-412.
- Chauhan K, Murthy SI, Mitra S. Demystifying nocardial scleritis. BMJ Case Rep. 2023;16:e255730.
- Tahavvori M, Fekri S, Hassanpour K, et al. Isolated ANCA-associated scleritis successfully treated with systemic rituximab; a case report and review of literature. BMC Ophthalmol. 2025;25:176.
- Chittipolu S, Kennard JL, Tumma RS, et al. Scleritis in Takayasu Arteritis. Cureus. 2023;15:e37724.
- Negretti GS, Zeiger JS, Cherkas E, Shields CL. Posterior scleritis following COVID-19 vaccination or infection simulating uveal melanoma in 8 consecutive patients. Eye. 2024;38:185-191.
- Akada M, Muraoka Y, Morooka S, et al. Severe Circulatory Disturbance in Optic Disk, Retina, and Choroid After Sub-Tenon Triamcinolone Acetonide Injection for Posterior Scleritis. Retinal Cases Brief Reports. 2025;19:789-792.
- Dallinga M, Murtagh P, Powell S, Murphy CC. Moraxella nonliquefaciens-associated infectious scleritis. BMJ Case Rep. 2023;16:e254113.
- 日本眼科学会ぶどう膜炎診療ガイドライン策定委員会. ぶどう膜炎診療ガイドライン. 日本眼科学会雑誌. 2019;123(6):635-696.
