เยื่อตาขาว อักเสบคือการอักเสบของหลอดเลือดลึก เช่น ข่ายหลอดเลือดเหนือตาขาว และข่ายหลอดเลือดในตาขาว มีลักษณะเด่นคือตาแดง มากและปวดตา อย่างรุนแรง
ตามการจำแนกของวัตสัน แบ่งเป็น scleritis ส่วนหน้า (ชนิดกระจาย ชนิดเป็นก้อน และชนิดเนื้อตาย) และ scleritis ส่วนหลัง และชนิดเนื้อตายยังแบ่งย่อยเป็นชนิดอักเสบและไม่อักเสบ (scleromalacia perforans)
ผู้ป่วย scleritis มากถึง 50% มีโรคภูมิต้านตนเองทั่วร่างกาย เช่น โรคข้ออักเสบรูมาตอยด์และหลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA
Scleritis ชนิดเนื้อตายเป็นชนิดที่รุนแรงที่สุด อาจทำให้เกิดการทะลุของตาขาว และตาบอดได้ อัตราการตาบอดรายงานประมาณ 40%
การรักษาทำเป็นขั้นตอนตั้งแต่ NSAIDs ชนิดรับประทาน สเตียรอยด์ เฉพาะที่และทั่วร่างกาย ยากดภูมิคุ้มกัน ยาชีวภาพ และการผ่าตัดรวมถึงการปลูกถ่ายตาขาว
Scleritis ติดเชื้อพบได้น้อย (5-10% ของทั้งหมด) แต่พยากรณ์โรคไม่ดี การวินิจฉัยอย่างรวดเร็วและการระบุเชื้อก่อโรคมีความสำคัญ 7)
Scleritis คือการอักเสบของหลอดเลือดลึก เช่น ข่ายหลอดเลือดเหนือตาขาว และข่ายหลอดเลือดในตาขาว ร่วมกับอาการบวมน้ำและการแทรกซึมของเซลล์ในตาขาว ตาขาว เป็นเนื้อเยื่อเส้นใยที่มีหลอดเลือดน้อย และ scleritis ชนิดลึกเป็นโรคที่พบได้น้อย อาจเป็นข้างเดียวหรือสองข้าง สาเหตุแบ่งเป็นไม่ทราบสาเหตุ ร่วมกับโรคทั่วร่างกาย ติดเชื้อ และหลังผ่าตัด
อุบัติการณ์รายงาน 1.6 ถึง 5.5 ต่อ 100,000 คน-ปี 5) พบในผู้หญิงมากกว่า ใน scleritis ชนิดไม่เนื้อตายแบบกระจายและแบบเป็นก้อน อายุที่เริ่มป่วยมักอยู่ในช่วง 40 ปี ส่วนชนิดเนื้อตายอยู่ในช่วง 60 ปี อัตราการเป็นสองข้างในชนิดเนื้อตายประมาณ 60% ส่วนใหญ่ scleritis ไม่ติดเชื้อ มักพบเป็นโรคตาร่วมกับโรคอักเสบทั่วร่างกาย Scleritis ติดเชื้อพบน้อย (5-10%) แต่พยากรณ์โรคไม่ดี 7)
ในการสำรวจหลายสถาบันตามแนวทางการรักษาม่านตาอักเสบ ของญี่ปุ่น จากผู้ป่วย 3,810 รายที่มาคลินิกม่านตาอักเสบ พบ scleritis 235 ราย (6.2%) ซึ่งเป็นอันดับสองรองจากม่านตาอักเสบ ส่วนหน้าเฉียบพลัน (6.6%) 8)
สำหรับการจำแนก scleritis ตามลักษณะทางคลินิก การจำแนกของวัตสันแบบดั้งเดิม (Watson et al., 1976) ถูกใช้อย่างแพร่หลาย แบ่งตามตำแหน่งเป็น scleritis ส่วนหน้าและ scleritis ส่วนหลัง และ scleritis ส่วนหน้าแบ่งย่อยเป็นสามชนิดตามรูปร่าง
การจำแนก ชนิด ลักษณะ Scleritis ส่วนหน้า กระจาย พบบ่อยที่สุด ภาวะเลือดคั่งแบบกระจายร่วมกับการขยายและคดเคี้ยวของหลอดเลือดตาขาว เยื่อบุตาอักเสบ ด้านหน้าชนิดเป็นก้อน ก้อนตาขาว สีแดงเข้ม มักเกิดบริเวณรอยแยกเปลือกตาที่ลิมบัส เยื่อบุตาอักเสบ ด้านหน้าชนิดเนื้อตาย (อักเสบ) เนื้อตายของตาขาว , บางลง, เสี่ยงต่อการทะลุ เยื่อบุตาอักเสบ ด้านหน้าชนิดเนื้อตาย (ไม่อักเสบ) Scleromalacia perforans ไม่เจ็บปวด เยื่อบุตาอักเสบ ด้านหลัง— พบน้อย ประมาณ 4% ของทั้งหมด5)
เยื่อบุตาอักเสบ ชนิดกระจายพบมากที่สุด รองลงมาคือชนิดเป็นก้อน เยื่อบุตาอักเสบ ชนิดเนื้อตายและชนิดด้านหลังพบน้อย เมื่อกลับเป็นซ้ำ มักเป็นชนิดเดียวกัน แต่ประมาณ 10% จะรุนแรงขึ้นและกลับเป็นซ้ำ หากโรคทางระบบที่เป็นสาเหตุไม่ได้รับการรักษา มักกลับเป็นซ้ำซ้ำๆ ที่ตำแหน่งเดียวกันของตาขาว ประมาณ 10% ของเยื่อบุตาอักเสบ ชนิดเป็นก้อนจะพัฒนาเป็นชนิดเนื้อตายในระหว่างดำเนินโรค
ชนิดพิเศษของเยื่อบุตาอักเสบ ชนิดเนื้อตายที่แทบไม่มีอาการอักเสบเรียกว่า scleromalacia perforans มักเกิดในผู้ป่วยโรคข้ออักเสบรูมาตอยด์เป็นเวลานาน และตาขาว จะบางลงอย่างช้าๆ โดยไม่มีรอยแดงหรือปวด แม้ชื่อภาษาอังกฤษจะมีคำว่า “perforans” (ทะลุ) แต่ในความเป็นจริง รูปร่างของลูกตามักถูกคงไว้โดยเยื่อเส้นใยบาง
Q
ความแตกต่างระหว่างเยื่อบุตาอักเสบชั้นผิวและเยื่อบุตาอักเสบคืออะไร?
A
เยื่อบุตาอักเสบ ชั้นตื้น (Episcleritis) คือการอักเสบของข่ายหลอดเลือดตื้น เช่น ข่ายหลอดเลือดของ Tenon โดยมีเลือดคั่งเล็กน้อย ไม่มีอาการปวด และไม่กระทบต่อการมองเห็น ส่วนเยื่อบุตาอักเสบ ชั้นลึก (Scleritis) คือการอักเสบของหลอดเลือดลึก ร่วมกับอาการปวดตา อย่างรุนแรงและเลือดคั่งสีแดงเข้ม การหยอดตาด้วยอีพิเนฟรินเจือจาง 1:1000 สามารถแยกความแตกต่างได้ โดยเลือดคั่งของเยื่อบุตาอักเสบ ชั้นตื้นจะหายไป ในขณะที่เลือดคั่งของเยื่อบุตาอักเสบ ชั้นลึกไม่หายไป
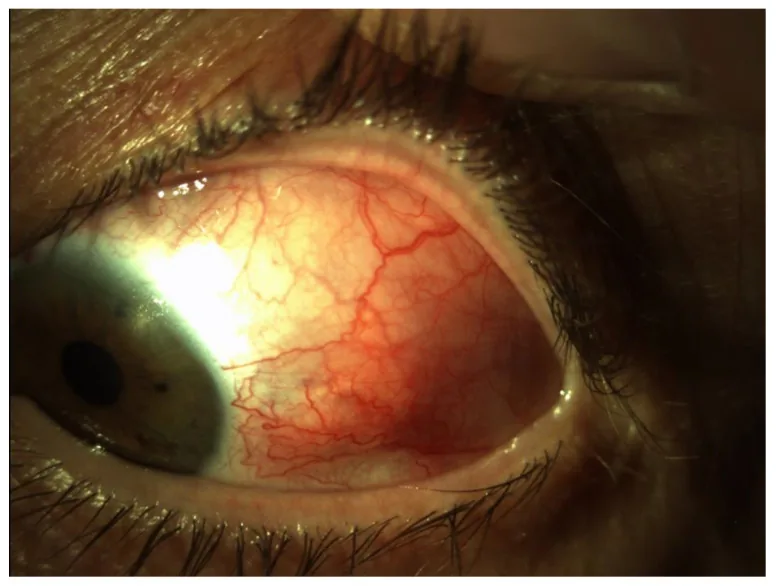
ภาพถ่ายส่วนหน้าของตาในเยื่อบุตาอักเสบชั้นลึกชนิดกระจาย Koçak N, Yıldırım T, Altun Turgut A, et al. Scleritis: Clinical Features, Systemic Associations, and Treatment Outcomes in a Turkish Tertiary Care Center. J Clin Med. 2023;12(14):4825. Figure 1. PM
CI D: PMC10381547. License: CC BY 4.0.
ภาพถ่ายส่วนหน้าของตาแสดงเลือดคั่งแบบกระจายร่วมกับการขยายและคดเคี้ยวอย่างชัดเจนของหลอดเลือดลึกที่ตาข้างซ้ายด้านขมับ สอดคล้องกับรูปแบบเลือดคั่งและลักษณะหลอดเลือดสำหรับโรคแต่ละชนิดที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ปวดตา อย่างรุนแรงปวดร้าว : อาการปวดร้าวไปที่หู ใบหน้า ขากรรไกร และขมับ พบได้ชัดเจนโดยเฉพาะในเยื่อบุตาอักเสบ ชั้นลึกชนิดกระจายแย่ลงตอนกลางคืนและปวดเมื่อขยับตา : อาการปวดแย่ลงในตอนกลางคืนและรุนแรงขึ้นเมื่อขยับตากดเจ็บ : มักมีอาการกดเจ็บเมื่อคลำเลือดคั่ง : ผู้ป่วยรู้สึกถึงเลือดคั่งร่วมกับอาการปวดตุบๆ อย่างรุนแรงสายตาลดลง : มักสังเกตได้เฉพาะในกรณีรุนแรงที่ลุกลามเป็นเยื่อบุตาอักเสบ ชั้นลึกชนิดเนื้อตาย หรือในเยื่อบุตาอักเสบ ชั้นลึกส่วนหลังเมื่อจอประสาทตา หรือเส้นประสาทตา ได้รับความเสียหายลักษณะพิเศษของเยื่อบุตาอักเสบ ชั้นลึกชนิดทะลุ (Scleromalacia perforans) : แทบไม่มีอาการอักเสบ เนื้อตายของตาขาว เกิดขึ้นอย่างฉับพลันในตาที่ไม่เคยมีเลือดคั่งหรือปวดมาก่อน หรือผู้ป่วยสังเกตเห็นการโผล่ของยูเวียเนื่องจากข้อบกพร่องของตาขาว
การขยายและคดเคี้ยวของหลอดเลือดลึก : เนื่องจากการอักเสบของหลอดเลือดตาขาว ทำให้ข่ายหลอดเลือดเหนือตาขาว และในตาขาว ขยายตัว หลอดเลือดตาขาว ไม่มีการเคลื่อนที่สีม่วงอมน้ำเงิน : การเปลี่ยนสีที่เป็นลักษณะเฉพาะของเยื่อบุตาอักเสบ ชั้นลึก ตรงกันข้ามกับสีแดงสดของเยื่อบุตาอักเสบ และเยื่อบุตาอักเสบ ชั้นตื้น โดยมีสีแดงเข้มถึงม่วงอมน้ำเงิน สังเกตได้ง่ายกว่าด้วยตาเปล่าภายใต้แสงธรรมชาติมากกว่าการใช้กล้องจุลทรรศน์ชนิดกรีด ในกรณีที่เป็นเรื้อรัง จะสังเกตเห็นสีน้ำเงินดำเนื่องจากการบางของตาขาว เฉพาะที่หรือกระจายการทดสอบยาหยอดตาอีพิเนฟริน : ภาวะเลือดคั่งของหลอดเลือดลึกไม่หายไปหลังจากหยอดอีพิเนฟรินเจือจาง 1:1000 ภาวะเลือดคั่งของเยื่อบุตา และเอพิสเกลราส่วนตื้นหายไป จึงมีประโยชน์ในการแยกจากเยื่อบุตาอักเสบ และเอพิสเกลราอักเสบไม่พบความผิดปกติที่เยื่อบุตา หนังตา : แม้ในกรณีรุนแรง ก็ไม่พบอาการอักเสบที่เยื่อบุตา หนังตา ทำให้แยกจากเยื่อบุตาอักเสบ ได้ง่ายกดเจ็บ : ช่วยสำคัญในการแยกจากเยื่อบุตาอักเสบ และเอพิสเกลราอักเสบความแตกต่างของอาการตามชนิด : แต่ละชนิดมีลักษณะเฉพาะ โดยทั่วไปสามารถแยกได้ด้วยการตรวจด้วยกล้องส่องกรีดในการตรวจครั้งแรก
สเคลอไรติสชนิดกระจาย
เลือดคั่ง : เลือดคั่งรุนแรงกระจายจากการขยายและคดเคี้ยวของหลอดเลือดสเคลอรา อยู่เฉพาะที่รอบเส้นรอบวงหรือหนึ่งควอดแรนท์ขึ้นไป
ปวด : ปวดรุนแรงร้าวไปที่ใบหน้าและขมับ จนรบกวนการนอนหลับ
ข้อสังเกตพิเศษ : ไม่มีก้อน ปุ่มนูน เนื้อตาย หรือบางร่วมด้วย อาจมีเยื่อบุตา บวม หนังตาบวม ม่านตาอักเสบ ส่วนหน้าหรือความดันลูกตา สูง
สเคลอไรติสชนิดเป็นก้อน
ก้อน : ก้อนสีแดงเข้มเดี่ยวหรือหลายก้อน มักเกิดใกล้ลิมบัส บริเวณรอยแยกเปลือกตา
คลำ : ก้อนไม่เคลื่อนที่และกดเจ็บ
ประวัติ : หลายรายมีประวัติงูสวัดที่ตา ประมาณ 10% ลุกลามเป็นสเคลอไรติสชนิดเนื้อตาย แต่หากรักษาเร็วจะหายเหลือเพียงรอยแผลเป็นเล็ก
สเคลอไรติสชนิดเนื้อตาย
เนื้อตายของสเคลอรา : ระยะแรกเป็นบริเวณไม่มีหลอดเลือดสีขาวถึงเหลืองเฉพาะที่ (จุดเนื้อตายสเคลอรา) ร่วมกับการขยายตัวรุนแรง คดเคี้ยว และสลายของหลอดเลือดสเคลอรา
บาง : บางจนเห็นยูเวีย และหากดำเนินต่อไปอาจนำไปสู่ลูกตาทะลุ บริเวณที่บางยังคงอยู่แม้อาการอักเสบสงบแล้ว
การพยากรณ์โรค : อายุที่เริ่มป่วยประมาณ 60 ปี พบเป็นสองตาประมาณ 60% หากไม่ได้รับการรักษาตั้งแต่เนิ่นๆ อาจทำให้ตาบอดและยากต่อการรักษาลูกตาไว้
เยื่อบุตาอักเสบส่วนหลัง
ระบาดวิทยา : อายุเฉลี่ยที่เริ่มป่วยประมาณ 50 ปี พบในผู้หญิงบ่อยกว่าผู้ชายประมาณ 2 เท่า พบเป็นสองตา 30-40%
ผลตรวจอวัยวะภายในลูกตา : จานประสาทตา บวม, รอยพับของคอรอยด์ , จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา , ก้อนใต้จอประสาทตา , และความดันลูกตา สูง นอกจากนี้ยังมีรายงานการสะสมของเหลวในยูเวีย และต้อหินมุมปิด ทุติยภูมิ
อาการที่แพร่กระจาย : หากมีกล้ามเนื้อนอกลูกตา อักเสบร่วมด้วย อาจเกิดภาพซ้อน , ปวดเมื่อขยับตา, ตาโปน, และหนังตาตก
เมื่อการอักเสบแพร่จากเยื่อบุตาอักเสบ ไปยังกระจกตา จะเกิดการแทรกซึมและแผลที่บริเวณรอบกระจกตา อาจมีม่านตาอักเสบ ส่วนหน้าร่วมด้วย เนื่องจากเยื่อบุตาอักเสบ มักลามไปถึงเยื่อบุตา ชั้นนอกเกือบทุกครั้ง จึงพบอาการของเยื่อบุตา ชั้นนอกอักเสบปนอยู่ด้วย
เยื่อบุตาอักเสบ ส่วนหลังมักได้รับการวินิจฉัยล่าช้าเนื่องจากรอยโรคอยู่ลึกในอวัยวะภายในลูกตา อาจเกิดพร้อมกันจากส่วนหน้าไปส่วนหลัง หรือเกิดห่างกันตามเวลา ประมาณหนึ่งในสามของเยื่อบุตาอักเสบ ส่วนหลังมีเยื่อบุตาอักเสบ ส่วนหน้าร่วมด้วย และในระหว่างการดำเนินโรคของเยื่อบุตาอักเสบ ส่วนหลัง จะพบเยื่อบุตาอักเสบ ส่วนหน้าในประมาณ 70% ของกรณี1) กรณีที่มีเยื่อบุตาอักเสบ ส่วนหน้าร่วมด้วยมีความสัมพันธ์กับโรคทางระบบอย่างมาก
จอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา จอประสาทตาลอก ชนิดเซรุ่มที่ขั้วหลัง1) รอยพับของคอรอยด์ : พบรอยพับของคอรอยด์ 1) จานประสาทตา บวมเบ้าตา หรือเส้นประสาทตา จำเป็นต้องได้รับการรักษาอย่างเร่งด่วนเพื่อหลีกเลี่ยงการสูญเสียการมองเห็น ถาวรสัญญาณ T ในอัลตราซาวนด์แบบ B-mode : เนื่องจากเยื่อบุตา หนาขึ้นและมีของเหลวสะสมใต้เยื่อหุ้มเทนอน ขอบระหว่างเส้นประสาทตา และเยื่อบุตา จึงปรากฏเป็นมุม1) นี่คือลักษณะอัลตราซาวนด์ที่จำเพาะที่สุดสำหรับเยื่อบุตาอักเสบ ส่วนหลังการเข้าใจผิดว่าเป็นเนื้องอกคอรอยด์ : เยื่อบุตาอักเสบ ส่วนหลังมักถูกส่งต่อว่าเป็นก้อนคอรอยด์ และเป็นสาเหตุหนึ่งของ pseudomelanoma1) ร่วมกับกล้ามเนื้อนอกลูกตา อักเสบ : หากการอักเสบลามไปถึงกล้ามเนื้อนอกลูกตา จะเกิดภาพซ้อน , ปวดเมื่อขยับตา, และตาแดง บริเวณจุดเกาะของกล้ามเนื้อนอกลูกตา
Q
ทำไมโรคเยื่อบุตาอักเสบส่วนหลังจึงมักถูกมองข้าม?
A
ในโรคเยื่อบุตาอักเสบ ส่วนหลัง มักพบอาการที่ส่วนหน้าของตาน้อยมาก และผู้ป่วยอาจมาพบแพทย์ด้วยอาการปวดตา ปวดศีรษะ และสายตาลดลงเท่านั้น รอยพับของคอรอยด์ และจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา ซึ่งเป็นอาการที่พบในอวัยวะภายในลูกตา มักจะได้รับการวินิจฉัยที่แน่นอนเป็นครั้งแรกจากสัญญาณ T ในการตรวจอัลตราซาวนด์โหมด B และการประเมินความหนาของคอรอยด์ ด้วย OCT 1) บางครั้งอาจถูกเข้าใจผิดว่าเป็นเนื้องอกคอรอยด์ ดังนั้นการวินิจฉัยแยกโรคอย่างครอบคลุมจึงมีความสำคัญ
มากถึง 50% ของผู้ป่วยโรคเยื่อบุตาอักเสบ มีความเกี่ยวข้องกับโรคภูมิต้านตนเองทั่วร่างกาย หากโรคทางระบบที่เป็นสาเหตุไม่ได้รับการรักษา มักเกิดการกำเริบซ้ำในตำแหน่งเดียวกันของเยื่อบุตา สาเหตุของโรคเยื่อบุตาอักเสบ ชนิดเนื้อตาย ได้แก่ โรคไขข้ออักเสบ โรคหลอดเลือดอักเสบ และโรคเลือด
โรคคอลลาเจนและโรคไขข้อ
โรคข้ออักเสบรูมาตอยด์ (RA) : เป็นโรคทางระบบที่พบบ่อยที่สุดที่เกี่ยวข้องกับโรคเยื่อบุตาอักเสบ ทำให้เกิดโรคเยื่อบุตาอักเสบ ชนิดเนื้อตายและเยื่อบุตา อ่อนนุ่มทะลุ พบได้ทั่วไปในผู้ป่วยที่ได้รับการรักษาระยะยาว
โรคลูปัส erythematosus ทั่วร่างกาย (SLE ) : อาจเกี่ยวข้องกับโรคเยื่อบุตาอักเสบ ส่วนหน้า
โรคกระดูกอ่อนอักเสบเรื้อรัง (RP ) : เกี่ยวข้องกับทั้งโรคเยื่อบุตาอักเสบ ส่วนหน้าและส่วนหลัง โดยมีระยะสงบและกำเริบสลับกัน
โรคหลอดเลือดอักเสบและอื่นๆ
โรคแกรนูโลมาพร้อมหลอดเลือดอักเสบ (GP A) : ร่วมกับโรคเยื่อบุตาอักเสบ ชนิดเนื้อตายและเยื่อบุตา อ่อนนุ่มทะลุ มีการดำเนินโรคที่รุนแรง ในฐานะโรคหลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA การมีส่วนร่วมของตาอาจเป็นอาการแรก 3)
โรคหลอดเลือดแดงทาคายาสุ : ไม่ค่อยเกี่ยวข้องกับโรคเยื่อบุตาอักเสบ และอาจเป็นจุดเริ่มต้นในการวินิจฉัยโรคหลอดเลือดอักเสบทั่วร่างกาย 4)
โรคหลอดเลือดแดงอักเสบชนิดก้อนกลม (PAN) : อาจเกี่ยวข้องกับโรคเยื่อบุตาอักเสบ ชนิดเนื้อตาย
อื่นๆ: มีรายงานความเกี่ยวข้องกับโรคซาร์คอยด์ โรคเบห์เซ็ต โรคโครห์น โรคลำไส้ใหญ่บวมเป็นแผล โรคข้ออักเสบสะเก็ดเงิน โรคหนังแข็ง โรคผิวหนังอักเสบกล้ามเนื้อ กลุ่มอาการ SAP HO โรคต่อมไทรอยด์ กลุ่มอาการหลอดเลือดแดงใหญ่อักเสบ โรคไตอักเสบระหว่างท่อ โรคโวกต์-โคยานางิ-ฮาราดะ โรคปลอกประสาทเสื่อมแข็ง และอื่นๆ ในโรคเยื่อบุตาอักเสบ ชนิดเป็นก้อน มักมีประวัติงูสวัดที่ตา ในโรคเยื่อบุตาอักเสบ ส่วนหลัง อาจพบได้ยากในฐานะการมีส่วนร่วมของตาจากมะเร็งต่อมน้ำเหลืองทั่วร่างกายหรือมัลติเพิล มัยอิโลมา ซึ่งต้องระมัดระวัง
โรคเยื่อบุตาอักเสบ ติดเชื้อ (Infectious scleritis) พบได้เพียง 5-10% ของทั้งหมด แต่มีการพยากรณ์โรคที่แย่มาก 7) ผู้ป่วยโรคเยื่อบุตาอักเสบ ติดเชื้อประมาณ 50% สูญเสียการมองเห็น ที่ใช้งานได้ และประมาณ 27% ต้องได้รับการผ่าตัดเอาลูกตาออกหรือนำเนื้อเยื่อในตาออก 7)
เชื้อ Pseudomonas aeruginosa (Pseudomonas aeruginosa ) : เป็นเชื้อก่อโรคที่พบบ่อยที่สุดในยุโรปและอเมริกา 7) เนื้อเยื่อตาตาย (scleral necrosis) ดำเนินไปอย่างรวดเร็ว และมีลักษณะเหมือน scleral softening ที่มีหนองสกุล Nocardia (Nocardia ) : เกิดขึ้นหลังการบาดเจ็บหรือในผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง 2) มีลักษณะเฉพาะคือเป็นเรื้อรัง มีการทุเลาและกำเริบซ้ำ และเชื้อแบคทีเรียยังคงอยู่ลึกแม้ว่าก้อนจะสงบแล้ว 2) สกุล Moraxella (Moraxella ) : เป็นเชื้อก่อโรคที่พบได้ยาก แต่เกิดเป็นเชื้อฉวยโอกาสในภาวะภูมิคุ้มกันบกพร่อง 7) อื่นๆ : มีรายงานกรณีติดเชื้อรา วัณโรค ซิฟิลิส เริมไวรัส และอื่นๆ ในพื้นที่ที่มีอัตราการเกิดวัณโรคสูง แนะนำให้แยกวัณโรคด้วยการทดสอบทูเบอร์คูลินก่อนให้สเตียรอยด์ ทั่วร่างกาย
โรคเยื่อบุตาอักเสบ ติดเชื้อส่วนใหญ่เกิดจากไหมเย็บที่โผล่ออกมาหรือวัสดุเสริมลูกตา (scleral buckle) หลังการผ่าตัดตา และเกิดขึ้นข้างเดียว
โรคเยื่อบุตาอักเสบ ชนิดเนื้อตายอาจเกิดขึ้นจากการผ่าตัดตา การผ่าตัดที่เป็นสาเหตุทั่วไป ได้แก่ การผ่าตัดต้อเนื้อ การผ่าตัดต้อกระจก การผ่าตัดเสริมลูกตา การผ่าตัดตาเหล่ และการผ่าตัด trabeculectomy โดยเฉพาะอย่างยิ่งมักเกิดขึ้นหลังการตัดต้อเนื้อ ร่วมกับ mitomycin C ระยะเวลาก่อนเกิดโรคมีตั้งแต่ไม่กี่วันจนถึงหลายปีหลังผ่าตัด และกรณีที่เกิดหลังหลายปีก็ไม่ใช่เรื่องแปลก
ยาต้านเมตาบอไลต์ เช่น mitomycin C (MMC) และ 5-fluorouracil (5-FU) ถูกใช้เพื่อป้องกันการกลับเป็นซ้ำของต้อเนื้อ และการเกิดแผลเป็นของ bleb กรองในโรคต้อหิน ยาหยอดตา MMC ถูกยกเลิกการใช้ในทศวรรษ 1980 เนื่องจากอาจทำให้เกิดการกลายเป็นปูนของเยื่อบุตา หรือภาวะเยื่อบุตา อ่อนตัวทะลุ (perforating scleral malacia) หลังจากหลายเดือนถึงหลายปี ปัจจุบันการใช้หลักคือการทาเพียงครั้งเดียวระยะสั้นระหว่างผ่าตัดด้วย MMC ความเข้มข้นต่ำ (0.02-0.04%) ในการผ่าตัดต้อหิน หรือต้อเนื้อ แต่อาจเกิดภาวะเยื่อบุตา ซีด หลอดเลือดตีบ และบริเวณไร้หลอดเลือดที่ตำแหน่งผ่าตัดหลังผ่าตัด ซึ่งอาจเป็นพื้นที่อุดมสมบูรณ์สำหรับภาวะเยื่อบุตา อ่อนตัวในอนาคต
โรคเยื่อบุตาอักเสบ อาจปรากฏเป็นอาการทางตาของโรคทั่วร่างกาย หากมีอาการปวดตา หรือตาแดง โดยไม่ทราบสาเหตุเป็นเวลานาน โปรดปรึกษาจักษุแพทย์ หากคุณมีโรคทั่วร่างกาย เช่น โรคข้ออักเสบรูมาตอยด์ แนะนำให้ตรวจตาเป็นประจำโดยไม่คำนึงถึงว่ามีอาการทางตาหรือไม่
Q
โรคทั่วร่างกายใดบ้างที่เกี่ยวข้อง?
A
โรคข้ออักเสบรูมาตอยด์พบบ่อยที่สุด นอกจากนี้ยังมี granulomatosis with polyangiitis (GP A), โรคลูปัส erythematosus ทั่วร่าง, โรคหลอดเลือดแดงอักเสบ nodosa, โรคกระดูกอ่อนอักเสบเรื้อรัง (relapsing polychondritis), โรคหลอดเลือดแดง Takayasu และ sarcoidosis พบโรคทั่วร่างกายในผู้ป่วยเยื่อบุตาอักเสบ สูงถึง 50% ในเยื่อบุตาอักเสบ ชนิดเนื้อตาย อัตราการเกิดโรคร่วมกับโรคไขข้อ หลอดเลือดอักเสบ และโรคเลือดจะสูงขึ้นอีก
การสังเกตด้วยตาเปล่าภายใต้แสงธรรมชาติ : ตรงกันข้ามกับสีแดงสดของเยื่อบุตาอักเสบ หรือเยื่อเหนือตาขาว อักเสบ ตาขาว อักเสบจะมีสีแดงเข้มถึงม่วงอมน้ำเงิน ในกรณีที่เป็นนาน จะสังเกตเห็นสีน้ำเงินดำเนื่องจากการบางของตาขาว การเปลี่ยนแปลงสีเหล่านี้สังเกตได้ง่ายกว่าด้วยตาเปล่าในห้องสว่างเมื่อเทียบกับกล้องจุลทรรศน์ชนิดกรีดการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ตาขาว การมีปุ่มสีแดงเข้มของปุ่มตาขาว การบาง เนื้อตาย และการทะลุ การไม่มีอาการอักเสบที่เยื่อบุตา หนังตาเป็นจุดแยกจากเยื่อบุตาอักเสบ การทดสอบหยอดตาอีพิเนฟริน : ภาวะเลือดคั่งของตาขาว ส่วนลึกไม่หายไปหลังหยอดอีพิเนฟรินเจือจาง 1:1000 สำคัญในการแยกจากเยื่อเหนือตาขาว อักเสบและภาวะเลือดคั่งของเยื่อบุตา การคลำ : ตรวจสอบอาการกดเจ็บโดยใช้สำลีแตะบนเยื่อบุตา ช่วยในการแยกจากเยื่อบุตาอักเสบ และเยื่อเหนือตาขาว อักเสบการตรวจอัลตราซาวนด์แบบ B-scan : จำเป็นสำหรับการวินิจฉัยตาขาว อักเสบส่วนหลัง มีลักษณะเฉพาะคือตาขาว หนา ปุ่มตาขาว และสัญญาณ T จากการสะสมของเหลวใต้ถุงเทนอน 1) ยังมีประโยชน์ในการแยกจากเนื้องอกคอรอยด์ การทำฟลูออเรสซีน แองจิโอกราฟีของตาขาว : สามารถแยกตาขาว อักเสบชนิดเนื้อตายได้จากการมีบริเวณตาขาว ที่ไม่ได้รับการไหลเวียนเลือดCT และ MRI : ใช้ในการประเมินตาขาว หนาในตาขาว อักเสบส่วนหลัง กล้ามเนื้อนอกลูกตา อักเสบ และแยกจากรอยโรคในกะโหลกศีรษะOCT คอรอยด์ ที่ขั้วหลัง และจอประสาทตาลอก ชนิด exudative ได้อย่างละเอียดในตาขาว อักเสบส่วนหลัง
เพื่อค้นหาโรคทางระบบ ให้ทำการตรวจดังต่อไปนี้
เครื่องหมายการอักเสบ : อัตราการตกตะกอนของเม็ดเลือดแดง (ESR), ซีรีแอคทีฟโปรตีน (CRP ), จำนวนเม็ดเลือดขาวออโตแอนติบอดี : รูมาตอยด์แฟกเตอร์ (RF), แอนติบอดีต่อต้านนิวเคลียส, C-ANCA, P-ANCA 3) การติดเชื้อ : ซีรัมวิทยาซิฟิลิส, การทดสอบควอนติเฟอรอน, การทดสอบทูเบอร์คูลินอื่นๆ : แองจิโอเทนซินคอนเวอร์ติงเอนไซม์ (ACE), ไลโซไซม์, กรดยูริกในซีรัม
ในเยื่อบุตาอักเสบ ชนิดเนื้อตายหรือกรณีดื้อต่อการรักษา การค้นหาภาวะหลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA มีความสำคัญเป็นพิเศษ 3) ในพื้นที่ที่มีอัตราการเกิดวัณโรคสูง ในกรณีเยื่อบุตาอักเสบ ที่ดื้อต่อการรักษาด้วยสเตียรอยด์ เฉพาะที่ ควรทำการทดสอบปฏิกิริยาทูเบอร์คูลินก่อนให้การรักษาทั่วร่างกาย
เยื่อบุตาอักเสบ ชั้นตื้น (Episcleritis)เยื่อบุตาอักเสบ (Conjunctivitis)เยื่อบุตา (fornix) และลดลงเมื่อเข้าใกล้ขอบตา (limbus) ร่วมกับมีขี้ตาหรือความผิดปกติของเยื่อบุตา ที่เปลือกตามะเร็งต่อมน้ำเหลืองชนิด MALT : ก้อนสีชมพูแซลมอนที่พบบ่อยบริเวณรอยพับเยื่อบุตา เนื่องจากก้อนอยู่ใต้เยื่อบุตา จึงไม่สามารถมองเห็นหลอดเลือดของตาขาว ได้ ซึ่งแตกต่างจากเยื่อบุตาอักเสบ โรคกระจกตา : ต้องแยกการแทรกซึมบริเวณรอบกระจกตา ที่เกิดจากเยื่อบุตาอักเสบ ออกจากแผลที่กระจกตา แบบ Mooren หรือการแทรกซึมบริเวณรอบกระจกตา จากเชื้อสแตฟิโลค็อกคัสTenon’s capsulitis : ถือเป็นชนิดหนึ่งของเยื่อบุตาอักเสบ ชั้นตื้น และยากที่จะแยกความแตกต่างระหว่างทั้งสองกลุ่มอาการปลายเบ้าตา (Orbital apex syndrome)โพรงเลือดดำคาเวอร์นัส (carotid-cavernous fistula) จะเกิดการคั่งและขยายของหลอดเลือดดำเยื่อบุตา และตาขาว ร่วมกับตาโปนเป็นจังหวะและเห็นภาพซ้อน โรคโวกท์-โคยานางิ-ฮาราดะ (Vogt-Koyanagi-Harada disease) : แยกจากเยื่อบุตาอักเสบ ส่วนหลังได้ยาก เป็นโรคสองตา ร่วมกับม่านตาอักเสบ ส่วนหน้าแบบแกรนูโลมา และความหนาของคอรอยด์ จากการตรวจ OCT เนื้องอกคอรอยด์ : รอยโรคแบบก้อนของเยื่อบุตาอักเสบ ส่วนหลังอาจถูกส่งต่อมาเป็นก้อนคอรอยด์ 1) แยกโดยใช้อัลตราซาวนด์ MRI และ OCT
การรักษาเยื่อบุตาอักเสบ ส่วนใหญ่ใช้สเตียรอยด์ โดยผสมผสานการรักษาเฉพาะที่ ทั่วร่างกาย ยากดภูมิคุ้มกัน ยาชีวภาพ และการผ่าตัดตามชนิดและความรุนแรง ในกรณีที่มีโรคร่วมทางระบบ จำเป็นต้องร่วมมือกับอายุรศาสตร์โรคข้อและโรคคอลลาเจน
ยา NSAIDs ชนิดรับประทาน (ทางเลือกแรก)
ข้อบ่งใช้ : การรักษาเริ่มต้นสำหรับเยื่อบุตาอักเสบ ชนิดกระจายหรือชนิดเป็นก้อนระดับเล็กน้อยถึงปานกลาง
ตัวอย่างใบสั่งยา : Celecoxib (ยายับยั้ง COX-2) 100 มก. รับประทานวันละ 2 ครั้ง หรือ indomethacin 50 มก. รับประทานวันละ 3 ครั้ง มักได้ผลดีมากสำหรับอาการปวดและยังมีประสิทธิภาพในการควบคุมการอักเสบ
ข้อควรระวัง : ระวังเลือดออกในทางเดินอาหาร การทำงานของไตบกพร่อง และอาการหอบหืดกำเริบ หากไม่มีข้อห้ามเช่นหอบหืด ให้ใช้ร่วมกันอย่างจริงจังตั้งแต่แรกเริ่ม
การรักษาเฉพาะที่ด้วยสเตียรอยด์
ยาหยอดตา : ใช้ betamethasone sodium phosphate 0.1% หยอดตา 4-6 ครั้งต่อวัน ในบางรายให้ใช้ยาทา betamethasone และ fradiomycin ก่อนนอนร่วมด้วย
การฉีดใต้เยื่อบุตา : Triamcinolone acetonide 40 mg/mL ครั้งละ 0.1 mL (สูงสุดเดือนละครั้ง) หรือ dexamethasone 3.3 mg/mL ครั้งละ 0.3 mL ทุก 1-2 สัปดาห์หลายครั้ง
ข้อควรระวัง : ในเยื่อบุตาอักเสบ ชนิดเน่าตาย หลีกเลี่ยงการฉีดบริเวณที่บาง
การรักษาทั่วร่างกายด้วยสเตียรอยด์
รับประทาน : Prednisolone 0.5-1 mg/kg/วัน (ในรายที่ไม่รุนแรงที่ไม่ได้ผลกับ NSAIDs ให้ 20-30 mg แบ่งให้วันละ 2 ครั้งแล้วค่อยลดลง ในรายรุนแรงชนิดเป็นก้อน ชนิดเน่าตาย และเยื่อบุตาอักเสบ ส่วนหลัง ให้ 30-60 mg/วันแล้วค่อยลดลง)
การให้แบบชีพจร : Methylprednisolone 1000 mg/วัน ฉีดเข้าหลอดเลือดดำ 3 วัน แล้วตามด้วยการลดขนาดยาแบบค่อยเป็นค่อยไป ใช้ในเยื่อบุตาอักเสบ ชนิดเน่าตายและรายรุนแรง
ข้อควรระวัง : การลดขนาดยาแบบค่อยเป็นค่อยไปมักใช้เวลา 1-2 สัปดาห์ขึ้นไป ในรายรุนแรงให้ต่อเนื่องเป็น 2-3 เดือน
ยากดภูมิคุ้มกันและยาชีววัตถุ
Cyclosporine : 5 mg/kg/วัน แบ่งให้วันละ 2 ครั้ง รับประทาน ปรับระดับยาในเลือดช่วง trough ให้ประมาณ 100-150 ng/mL ระวังการทำงานของไตบกพร่องและต้องตรวจเลือดเป็นประจำ
การเลือกเมื่อมีโรคร่วมทั้งระบบ : ใน rheumatoid arthritis มักเลือก methotrexate ใน systemic lupus erythematosus หรือ systemic vasculitis มักเลือก cyclophosphamide Azathioprine มีประสิทธิภาพน้อยกว่าสำหรับเยื่อบุตาอักเสบ
ยาชีววัตถุ NF -α, Remicade®) และ rituximab (แอนติบอดีต่อ CD20, Rituxan®) ในรายที่ดื้อต่อการรักษา3)
เริ่มการรักษาด้วย NSAIDs ชนิดรับประทานและยาหยอดตา betamethasone 0.1% หากผลไม่เพียงพอ ให้เพิ่มยาหยอดตากดภูมิคุ้มกัน และหากยังไม่เพียงพอ ให้ฉีด dexamethasone 0.3 มล. หรือ triamcinolone acetonide 0.1–0.2 มล. ใต้เยื่อบุตา โดยหลีกเลี่ยงบริเวณตาขาว ที่บาง หากตอบสนองต่อการรักษาเฉพาะที่ไม่ดี ให้รักษาต่อด้วย prednisolone ขนาด 20–30 มก./วัน แบบลดขนาดลงเป็นเวลา 1–2 สัปดาห์
เนื่องจากอาจเกิดการบางและการทะลุของตาขาว ได้ในระยะเวลาสั้น การรักษาจึงเริ่มตั้งแต่แรกด้วย prednisolone ชนิดรับประทาน 0.5–1 มก./กก./วัน ในกรณีที่ไม่ตอบสนองต่อสเตียรอยด์ ชนิดรับประทานหรือกลับเป็นซ้ำบ่อย ให้เลือกยากดภูมิคุ้มกันที่เหมาะสมที่สุดสำหรับโรคทางระบบที่ร่วมด้วย โดยร่วมมือกับแพทย์โรคข้อ เมื่อใช้ cyclosporine 5 มก./กก./วัน แบ่งให้วันละสองครั้ง ให้ปรับระดับความเข้มข้นต่ำสุดในเลือดเป็น 100–150 นาโนกรัม/มล. ในโรคตาขาว อักเสบที่ร่วมกับโรค Behçet ทางระบบประสาท ห้ามใช้ cyclosporine เพราะทำให้อาการทางระบบประสาทแย่ลง ในกรณีรุนแรง ให้ทำการรักษาแบบ pulse therapy ด้วย methylprednisolone 1,000 มก./วัน ทางหลอดเลือดดำเป็นเวลา 3 วัน หลังจากแยกแยะปัจจัยการติดเชื้ออย่างเพียงพอแล้ว
ในโรคตาขาว อักเสบที่ดื้อต่อการรักษาด้วยยากดภูมิคุ้มกัน ให้พิจารณาใช้ยาชีวภาพ ยายับยั้ง TNF -α แสดงประสิทธิภาพในโรคตาขาว อักเสบและม่านตาอักเสบ แต่ไม่ทั้งหมดมีประสิทธิภาพสำหรับโรคตาขาว อักเสบ มีรายงานว่า etanercept ทำให้เกิดปฏิกิริยาที่ขัดแย้ง (paradoxical reaction) ซึ่งกระตุ้นหรือทำให้การอักเสบของตารวมถึงโรคตาขาว อักเสบแย่ลง การใช้ยากดภูมิคุ้มกันและยาชีวภาพจำเป็นต้องมีการตรวจร่างกายทางระบบก่อนและหลังการใช้ และร่วมมือกับอายุรแพทย์
การให้คอร์ติโคสเตียรอยด์ ทั่วร่างกายเป็นการรักษาหลัก เริ่มด้วย prednisolone 30–50 มก./วัน แล้วค่อยๆ ลดขนาดลง และรับประทานแบ่งเป็น 2–3 ครั้งเพื่อควบคุมอาการปวด หากมีการอักเสบของส่วนหน้า ให้ใช้ยาหยอดตาสเตียรอยด์ ร่วมด้วย หากการอักเสบไม่สงบด้วยยากิน ให้ทำการรักษาแบบ pulse therapy ด้วยสเตียรอยด์ หลังจากแยกแยะปัจจัยการติดเชื้ออย่างเพียงพอแล้ว หาก pulse therapy ไม่ได้ผลหรือเกิดการกลับเป็นซ้ำระหว่างการลดขนาดยา ให้พิจารณาให้ยากดภูมิคุ้มกันอย่างจริงจัง ตัวอย่างใบสั่งยา: azathioprine 1–2 มก./กก., methotrexate (Rheumatrex®) 6 มก./สัปดาห์ ในโรคตาขาว อักเสบชนิดเนื้อตาย อาจจำเป็นต้องใช้ pulse therapy ด้วย cyclophosphamide และการร่วมมือกับอายุรแพทย์มีความสำคัญเป็นพิเศษ
การฉีด triamcinolone acetonide ใต้เยื่อหุ้ม Tenon (STTA) ยังใช้สำหรับโรคตาขาว อักเสบส่วนหลัง แต่พบได้ยากว่ามีความเสี่ยงต่อการเกิดความผิดปกติของการไหลเวียนของประสาทตาและจอประสาทตา -คอรอยด์ 6) ในผู้สูงอายุที่มีหลอดเลือดเปราะบางหรือตาเป็นต้อหิน จำเป็นต้องประเมินข้อบ่งชี้อย่างระมัดระวัง 6)
ในโรคตาขาว อักเสบจากการติดเชื้อ การรักษาขึ้นอยู่กับการระบุเชื้อก่อโรคและความไวต่อยาปฏิชีวนะ 2) 7)
การรักษาแบบจำเพาะหลังระบุเชื้อก่อโรค : ในกรณีติดเชื้อ Nocardia ให้ใช้ยาหยอดตาอะมิคาซินชนิดเข้มข้นร่วมกับยารับประทานซัลฟาเมทอกซาโซล-ไตรเมโทพริมเป็นเวลานาน อาจต้องทำการผ่าตัดตัดเนื้อเยื่อตายซ้ำ 2) ในกรณีติดเชื้อ Pseudomonas aeruginosa เนื้อตายของตาขาว (scleromalacia purulenta) จะดำเนินไปอย่างรวดเร็ว จึงต้องเริ่มการรักษาที่เข้มข้นด้วยอะมิโนไกลโคไซด์หรือควิโนโลนร่วมกับการผ่าตัดโดยเร็วการนำไหมเย็บที่โผล่ออกมาและวัสดุค้ำตาขาว ออก : ไหมเย็บที่โผล่ออกมาซึ่งเป็นแหล่งติดเชื้อต้องนำออกทันที วัสดุค้ำตาขาว ก็ควรนำออกภายใน 1-2 สัปดาห์หากไม่ตอบสนองต่อการรักษาด้วยยา เพื่อป้องกันเยื่อบุตาอักเสบ การตัดสินใจใช้สเตียรอยด์ ร่วม : เนื่องจากความเสี่ยงที่สเตียรอยด์ จะทำให้การติดเชื้อแย่ลง ให้ใช้สเตียรอยด์ หลังจากแยกแยะปัจจัยติดเชื้ออย่างเพียงพอแล้วเท่านั้น หากตอบสนองต่อยาปฏิชีวนะแต่การอักเสบยังคงอยู่ อาจใช้สเตียรอยด์ ในขณะที่ติดตามจำนวนเม็ดเลือดขาวและ CRP ตาขาว อักเสบจากเชื้อรากระจกตาอักเสบจากเชื้อรา
ตาขาว อักเสบชนิดเนื้อตายหรือตาขาว อ่อนตัวทะลุ และตาขาว อักเสบติดเชื้อที่ไม่ตอบสนองต่อการรักษาทางยาเป็นข้อบ่งชี้ในการผ่าตัด เมื่อเนื้อตายหรือการอ่อนตัวของตาขาว ลุกลามถึงระดับหนึ่ง การฟื้นฟูรูปร่างลูกตาและการรักษาการมองเห็น จะทำได้ยาก ดังนั้นจึงควรผ่าตัดตั้งแต่เนิ่นๆ ขณะที่บริเวณเนื้อตายยังเล็ก
ประเด็นสำคัญของการผ่าตัดมีสามข้อดังนี้:
การตัดเนื้อตาขาว ที่ตายออกทั้งหมดรวมถึงเนื้อเยื่อปกติรอบข้าง การซ่อมแซมรอยโรคด้วยการปลูกถ่ายตาขาว ที่เก็บรักษาไว้ : ตาขาว ที่เก็บรักษาไว้เหมาะสมเป็นวัสดุอุดเนื่องจากความแข็งแรงและการคงรูปของผนังลูกตา กระจกตา ที่เก็บรักษาไว้มักจะละลายการคลุมชิ้นตาขาว ที่ปลูกถ่ายด้วยเยื่อบุตา อย่างสมบูรณ์
หากมีเนื้อตายของเยื่อบุตา กว้างหรือแผลที่กระจกตา ส่วนปลาย ให้ใช้ร่วมกับการปลูกถ่ายเยื่อบุตา ตนเองจากตาอีกข้างหรือการปลูกถ่ายเยื่อบุกระจกตา การรักษาหลังผ่าตัดใช้ยาไซโคลสปอริน ชนิดรับประทานและยาหยอดตา Sandimmun® 1% (เตรียมในโรงพยาบาล) เพื่อให้ชิ้นปลูกถ่ายอยู่รอดและป้องกันการกลับเป็นซ้ำของตาขาว อักเสบ แม้ในกรณีตาขาว อ่อนตัวหลังใช้ MMC หรือ 5-FU เนื่องจากปัจจุบันยังไม่มีหลักฐานยืนยันประสิทธิภาพของยาหยอดกดภูมิคุ้มกันหรือสารชีวภาพ ควรทำการปลูกถ่ายตาขาว ที่เก็บรักษาไว้ตั้งแต่เนิ่นๆ ขณะที่บริเวณที่อ่อนตัวยังเล็ก
ในการรักษาด้วยสเตียรอยด์ และยากดภูมิคุ้มกันระยะยาว จำเป็นต้องติดตามความดันลูกตา การทำงานของตับและไต ระดับน้ำตาลในเลือด และระดับยาไซโคลสปอริน ในเลือดอย่างสม่ำเสมอ หากมีระดับน้ำตาลในเลือดสูง อาจต้องใช้อินซูลินร่วมกับแพทย์อายุรกรรมเฉพาะทางในขณะที่ยังรักษาด้วยสเตียรอยด์ สำหรับอาการปวดตา ให้ยาระงับปวดต้านการอักเสบ นอกจากนี้ เนื่องจากตาขาว อักเสบอาจเกิดจากการติดเชื้อหรือภูมิแพ้จากการติดเชื้อ การรักษาเริ่มต้นสำหรับผู้ป่วยรายแรกควรใช้ยาหยอดตาปฏิชีวนะและยาปฏิชีวนะชนิดรับประทานร่วมด้วย
โรคเยื่อบุตาอักเสบ ชนิดเนื้อตาย (Necrotizing scleritis) เป็นโรคร้ายแรงที่อาจทำให้ตาบอดหรือรักษาลูกตาไว้ได้ยากหากไม่ได้รับการรักษาที่เหมาะสมตั้งแต่เนิ่นๆ หากคุณมีอาการตาแดง หรือปวดตา ที่ไม่ดีขึ้นด้วยยาหยอดสเตียรอยด์ ควรไปตรวจทันที โดยพิจารณาถึงความเป็นไปได้ของเยื่อบุตาอักเสบ ติดเชื้อ หากมีโรคทางระบบ เช่น โรคข้ออักเสบรูมาตอยด์หรือหลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA การทำงานร่วมกับอายุรแพทย์เป็นสิ่งจำเป็น
Q
เยื่อบุตาอักเสบติดเชื้อรักษาอย่างไร?
A
เยื่อบุตาอักเสบ ติดเชื้อมีการพยากรณ์โรคที่ไม่ดี และจำเป็นต้องระบุเชื้อก่อโรคและให้ยาปฏิชีวนะตั้งแต่เนิ่นๆ ตามความไว การติดเชื้อ Pseudomonas aeruginosa ดำเนินไปอย่างรวดเร็ว ดังนั้นจึงต้องทำการรักษาด้วยยาปฏิชีวนะที่แรงและการตัดเนื้อเยื่อออกโดยการผ่าตัดทันที 7) หากไหมเย็บที่โผล่ออกมาหรือวัสดุบัคเคิล เป็นสาเหตุ ให้นำออกทันที ควรใช้สเตียรอยด์ ด้วยความระมัดระวังหากมีโอกาสติดเชื้อ เนื่องจากอาจทำให้การติดเชื้อแย่ลง
ตาขาว เป็นเนื้อเยื่อเส้นใยที่มีหลอดเลือดน้อย และอุบัติการณ์ของเยื่อบุตาอักเสบ ชนิดลึกนั้นต่ำ ในทางกลับกัน เนื่องจากตาขาว มีเส้นประสาทมาเลี้ยง การอักเสบจึงทำให้เกิดอาการปวดตา อย่างรุนแรง ความหนาของตาขาว ที่จุดเกาะของกล้ามเนื้อเรกตัสประมาณ 0.3 มม. ซึ่งเป็นส่วนที่บางที่สุดและเป็นตำแหน่งที่พบบ่อยของเนื้อตายและการทะลุ เนื่องจากตาขาว ไม่มีโครงสร้างกั้น ยาที่ฉีดใต้เยื่อบุตา หรือใต้แคปซูลเทนอนสามารถเข้าสู่ภายในลูกตาได้โดยการแพร่ ซึ่งเป็นเหตุผลว่าทำไมการฉีดสเตียรอยด์ ใต้เยื่อบุตา จึงเป็นทางเลือกในการรักษา
พยาธิวิทยาของเยื่อบุตาอักเสบ ที่เกี่ยวข้องกับโรคภูมิต้านตนเองมีลักษณะเฉพาะคือเนื้อตายแบบแกรนูโลมาชนิดโซนอล (zonal granulomatous necrosis) ที่ศูนย์กลางของแกรนูโลมา มีสารไฟบรินอยด์ ล้อมรอบด้วยเซลล์เยื่อบุผิวและเซลล์ยักษ์หลายนิวเคลียส
ในเยื่อบุตาอักเสบ มีการแทรกซึมของเซลล์อักเสบเพิ่มขึ้น รวมถึงทีเซลล์และมาโครฟาจ ทีเซลล์และมาโครฟาจแทรกซึมเข้าไปในเนื้อเยื่อตาขาว ชั้นลึก และเกิดกลุ่มของบีเซลล์รอบหลอดเลือด การเพิ่มขึ้นของการแสดงออกของ HLA-DR และตัวรับ IL-2 บนทีเซลล์บ่งชี้ถึงการมีส่วนร่วมของภูมิคุ้มกันที่อาศัยเซลล์
พลาสมาเซลล์มีส่วนร่วมในการผลิตเมทริกซ์เมทัลโลโปรตีเนส (MMP) และ TNF -α ในเยื่อบุตาอักเสบ ชนิดเนื้อตาย พบหลอดเลือดอักเสบร่วมกับเนื้อตายแบบไฟบรินอยด์ และมีการแทรกซึมของนิวโทรฟิลเข้าไปในผนังหลอดเลือด กลไกการเกิดเยื่อบุตาอักเสบ จากภายในร่างกายบ่งชี้ถึงการมีส่วนร่วมของภูมิคุ้มกันที่อาศัยเซลล์
เยื่อบุตาอักเสบ ชนิดไม่เนื้อตายเยื่อบุตาอักเสบ ชนิดเนื้อตายเยื่อบุตาอักเสบ ติดเชื้อ2) Scleromalacia perforans (scleromalacia perforans) : เกิดขึ้นในผู้ป่วยที่เป็นโรคข้ออักเสบรูมาตอยด์ระยะยาวหรือโรคที่เกี่ยวข้อง แสดงเป็นแผ่นตาขาว ตายโดยไม่มีเลือดคั่งใกล้ลิมบัส และตาขาว บางลงอย่างช้าๆ ทำให้เห็นชั้นยูเวีย
มีรายงานผู้ป่วย 8 รายที่เกิดเยื่อบุตาอักเสบ ส่วนหลังหลังการฉีดวัคซีน COVID-19 หรือการติดเชื้อ และถูกส่งต่อโดยเข้าใจผิดว่าเป็นมะเร็งเมลาโนมาของคอรอยด์ 5) ระยะเวลาเฉลี่ยจากวัคซีนครั้งสุดท้ายถึงการเริ่มมีอาการคือ 132 วัน และจากการติดเชื้อ COVID-19 ถึงการเริ่มมีอาการคือ 14 วัน5) ส่วนใหญ่หายได้เองภายใน 2 เดือน และผลกระทบต่อการมองเห็น น้อยมาก5)
มีรายงานกรณีที่ rituximab (แอนติบอดีต่อ CD20) มีประสิทธิภาพในการเหนี่ยวนำและรักษาการทุเลาในเยื่อบุตาอักเสบ ชนิดเนื้อตายที่เกี่ยวข้องกับ ANCA ซึ่งดื้อต่อการรักษาด้วยยากดภูมิคุ้มกันแบบดั้งเดิม (สเตียรอยด์ + cyclophosphamide)3) นอกจากนี้ยังมีการสะสมการศึกษาติดตามระยะยาวที่แสดงประสิทธิภาพของ rituximab ในรอยโรคตาชนิด granulomatosis with polyangiitis ที่เกี่ยวข้องกับ ANCA3)
มีรายงานเยื่อบุตาอักเสบ เป็นอาการทางตาของ Takayasu arteritis และควรให้ความสนใจเป็นโอกาสในการวินิจฉัยกลุ่มอาการหลอดเลือดแดงใหญ่เอออร์ตาอักเสบทั่วร่างกาย4) ในหญิงสาวที่มีเยื่อบุตาอักเสบ ชนิดเนื้อตาย การแยก Takayasu arteritis ออกเป็นสิ่งสำคัญ
Q
มีความเกี่ยวข้องกับ COVID-19 หรือไม่?
A
มีรายงานผู้ป่วยเยื่อบุตาอักเสบ ส่วนหลังหลังการฉีดวัคซีน COVID-19 หรือการติดเชื้อ5) อย่างไรก็ตาม ยังไม่มีการพิสูจน์ความสัมพันธ์เชิงสาเหตุ และส่วนใหญ่หายได้เอง เยื่อบุตาอักเสบ ส่วนหลังที่เกี่ยวข้องกับ COVID-19 อาจถูกเข้าใจผิดว่าเป็นเนื้องอกคอรอยด์ ดังนั้นจึงสำคัญที่จะต้องรับรู้ว่าเป็นการวินิจฉัยแยกโรค5)
Babu N, Kumar K, Upadhayay A, Kohli P. Nodular posterior scleritis - The great masquerader. Taiwan J Ophthalmol. 2021;11:408-412.
Chauhan K, Murthy SI, Mitra S. Demystifying nocardial scleritis. BMJ Case Rep. 2023;16:e255730.
Tahavvori M, Fekri S, Hassanpour K, et al. Isolated ANCA-associated scleritis successfully treated with systemic rituximab; a case report and review of literature. BMC Ophthalmol. 2025;25:176.
Chittipolu S, Kennard JL, Tumma RS, et al. Scleritis in Takayasu Arteritis. Cureus. 2023;15:e37724.
Negretti GS, Zeiger JS, Cherkas E, Shields CL. Posterior scleritis following COVID-19 vaccination or infection simulating uveal melanoma in 8 consecutive patients. Eye. 2024;38:185-191.
Akada M, Muraoka Y, Morooka S, et al. Severe Circulatory Disturbance in Optic Disk, Retina, and Choroid After Sub-Tenon Triamcinolone Acetonide Injection for Posterior Scleritis. Retinal Cases Brief Reports. 2025;19:789-792.
Dallinga M, Murtagh P, Powell S, Murphy CC. Moraxella nonliquefaciens-associated infectious scleritis. BMJ Case Rep. 2023;16:e254113.
日本眼科学会ぶどう膜炎診療ガイドライン策定委員会. ぶどう膜炎診療ガイドライン. 日本眼科学会雑誌. 2019;123(6):635-696.