เยื่อเหนือตาขาวอักเสบชนิดธรรมดา
ความถี่: พบได้บ่อยกว่า
การเริ่มต้น: ฉับพลัน
การดำเนินโรค: ถึงจุดสูงสุดในประมาณ 12 ชั่วโมงและหายไปใน 2-3 วัน
ลักษณะที่พบ: ภาวะเลือดคั่งเป็นรูปพัด (ประมาณ 67%) หรือกระจาย (ประมาณ 33%)

เอพิสเคลอไรติส (episcleritis) เป็นโรคตาแดงชนิดไม่ร้ายแรงและจำกัดตัวเองของเนื้อเยื่อเอพิสเคลอรา เป็นการอักเสบของข่ายหลอดเลือดตื้น เช่น ข่ายหลอดเลือดเทนอน ซึ่งเจ็บน้อยกว่าและส่งผลต่อการมองเห็นน้อยกว่าเมื่อเทียบกับสเคลอไรติสที่กระทบหลอดเลือดลึก ส่วนใหญ่ไม่ทราบสาเหตุและเป็นซ้ำ มักเกิดในตาทั้งสองข้าง อุบัติการณ์รายปี 41.0 ต่อ 100,000 คน ความชุก 52.6 ต่อ 100,000 คน
แม้จะเป็นสาเหตุที่พบได้บ่อยของตาแดง แต่มักสับสนกับเยื่อบุตาอักเสบหรือสเคลอไรติส ทำให้วินิจฉัยผิดพลาดในการตรวจครั้งแรก ในโรคนี้ เนื้อเยื่อสเคลอราไม่ถูกกระทบ และแทบไม่มีการลุกลามไปสู่ภาวะแทรกซ้อนทางโครงสร้างรุนแรง เช่น ตาทะลุ อย่างไรก็ตาม ในกรณีที่เกิดซ้ำหรือสัมพันธ์กับโรคภูมิต้านตนเองทางระบบ เช่น โรคข้ออักเสบรูมาตอยด์หรือแกรนูโลมาโทซิสกับโพลีแองจิอักเสบ จำเป็นต้องรักษาโรคพื้นเดิมและติดตามระยะยาว การเข้าใจโรคนี้ว่าเป็นการแสดงออกทางตาของโรคทางระบบ ไม่ใช่โรคตาเดี่ยวๆ สัมพันธ์กับการจัดการการกลับเป็นซ้ำและการพยากรณ์โรคที่ดีขึ้น
การจำแนกประเภทของวัตสัน (Watson classification) ถูกใช้อย่างแพร่หลายในการจำแนกทางคลินิกของโรคอักเสบของตาขาวและเยื่อเหนือตาขาว แบ่งตามตำแหน่งเป็นสามกลุ่มใหญ่: เยื่อเหนือตาขาวอักเสบ (episcleritis), ตาขาวอักเสบส่วนหน้า (anterior scleritis) และตาขาวอักเสบส่วนหลัง (posterior scleritis) ตาขาวอักเสบส่วนหน้ายังแบ่งย่อยตามรูปร่างเป็นชนิดกระจาย (diffuse), ชนิดเป็นก้อน (nodular) และชนิดเนื้อตาย (necrotizing) (แบบอักเสบ/ไม่อักเสบ) เยื่อเหนือตาขาวอักเสบไม่มีชนิดเนื้อตาย และทางสัณฐานวิทยาแบ่งเป็นสองชนิด: ชนิดธรรมดา (กระจาย) และชนิดเป็นก้อน ซึ่งเป็นความแตกต่างที่สำคัญจากตาขาวอักเสบส่วนหน้า การจำแนกนี้สะท้อนถึงความลึกของการอักเสบ (ชั้นตื้นหรือชั้นลึก) และความรุนแรงของการดำเนินโรคและการพยากรณ์โรค ดังนั้นการระบุชนิดของโรคในขณะวินิจฉัยจึงเป็นพื้นฐานของแผนการรักษาและการอธิบายพยากรณ์โรค เยื่อเหนือตาขาวอักเสบถูกจัดอยู่ในกลุ่มที่ไม่รุนแรงที่สุดและมีการพยากรณ์โรคที่ดีที่สุดในการจำแนกนี้
เยื่อเหนือตาขาวอักเสบชนิดธรรมดา
ความถี่: พบได้บ่อยกว่า
การเริ่มต้น: ฉับพลัน
การดำเนินโรค: ถึงจุดสูงสุดในประมาณ 12 ชั่วโมงและหายไปใน 2-3 วัน
ลักษณะที่พบ: ภาวะเลือดคั่งเป็นรูปพัด (ประมาณ 67%) หรือกระจาย (ประมาณ 33%)
เยื่อเหนือตาขาวอักเสบชนิดเป็นก้อน
ความถี่: พบน้อยกว่าเล็กน้อย
การเริ่มต้น: ค่อยเป็นค่อยไป
การดำเนินโรค: อาการมักยาวนานกว่าชนิดธรรมดา
ลักษณะที่พบ: ก้อนเยื่อเหนือตาขาวเฉพาะที่ใกล้ลิมบัสกระจกตา (เคลื่อนที่ได้)
ตาขาวประกอบด้วยสามชั้น: เยื่อเหนือตาขาว (episclera), สโตรมาของตาขาว (scleral stroma) และแผ่นสีน้ำตาล (lamina fusca) เยื่อเหนือตาขาวเป็นเนื้อเยื่อเกี่ยวพันที่มีหลอดเลือดอยู่เหนือสโตรมาของตาขาว เข้าใจว่าเป็นโครงสร้างยืดหยุ่นเป็นเส้นใยที่อยู่ระหว่างสโตรมาของตาขาวและแคปซูลของเทนอน (Tenon’s capsule) ประกอบด้วยสองชั้น: ชั้นข้างขม่อมด้านนอก (โครงข่ายเส้นเลือดฝอยเยื่อเหนือตาขาวชั้นตื้น) และชั้นอวัยวะภายในส่วนลึก (โครงข่ายหลอดเลือดที่เชื่อมต่อกันสูง) โครงข่ายหลอดเลือดทั้งสองมีต้นกำเนิดจากหลอดเลือดแดงซิลิอารีส่วนหน้า (anterior ciliary arteries) เส้นใยประสาทส่วนใหญ่เป็นแขนงของเส้นประสาทไทรเจมินัล (trigeminal nerve) เยื่อเหนือตาขาวสร้างข่ายหลอดเลือดเยื่อเหนือตาขาวระหว่างจุดเกาะของกล้ามเนื้อเรกตัสและลิมบัส โดยปกติจะซ่อนอยู่ใต้เยื่อบุตาและไม่เด่นชัด แต่เมื่อเกิดการอักเสบ จะขยายตัวและทำให้เกิดภาวะเลือดคั่งสีสด เยื่อเหนือตาขาวจะบางลงเรื่อยๆ ไปทางด้านหลังของลูกตา และที่ด้านหลังของลูกตา แคปซูลของเทนอนจะเด่นชัดขึ้น
ไม่มีอาการกดเจ็บ และไม่มีขี้ตา หากมีอาการปวดรุนแรงหรือขี้ตาชัดเจน ควรพิจารณาใหม่ว่าเป็นตาขาวอักเสบ เยื่อบุตาอักเสบติดเชื้อ หรือม่านตาอักเสบส่วนหน้า อาการมักดีขึ้นหรือหายไปภายในไม่กี่วัน โดยไม่กระทบต่อการมองเห็น เมื่อกลับเป็นซ้ำ มักเกิดที่ตำแหน่งเดิมหรือตาข้างตรงข้าม ผู้ป่วยมักสังเกตว่า “ตาแดงเหมือนเคย” อาการปวดรุนแรงจนรบกวนการนอนหลับตอนกลางคืนเหมือนตาขาวอักเสบ หรืออาการกดเจ็บรุนแรงเมื่อสัมผัสหนังตาบน มักไม่พบในภาวะเยื่อบุตาขาวอักเสบชั้นนอก
การสังเกตตำแหน่งและสีของภาวะเลือดคั่งเป็นหัวใจสำคัญในการแยกโรค ภาวะเลือดคั่งในเยื่อบุตาขาวอักเสบชั้นนอกมีสีแดงสดถึงชมพู ตรงข้ามกับภาวะเลือดคั่งลึกสีแดงเข้ม (สีม่วงแดง) ในตาขาวอักเสบ
| อาการแสดง | เยื่อบุตาขาวอักเสบชั้นนอก | ตาขาวอักเสบ |
|---|---|---|
| สีของภาวะเลือดคั่ง | แดงสดถึงชมพู | แดงเข้ม (ม่วงแดง) |
| อาการปวด | เล็กน้อยถึงไม่มี | รุนแรงและแผ่กระจาย |
| การเคลื่อนที่ของก้อน | มี | ไม่มี |
การมองเห็นโดยทั่วไปปกติ อาการบวมน้ำของเยื่อบุตา ความดันลูกตาสูง ม่านตาอักเสบส่วนหน้า และกระจกตาอักเสบเป็นภาวะแทรกซ้อนที่พบได้น้อย หากมี ควรพิจารณา scleritis หรือโรคอื่นๆ การไม่มีอาการอักเสบที่เยื่อบุตาหนังตาช่วยในการแยกจากเยื่อบุตาอักเสบ ใน scleritis การอักเสบแพร่ไปยังเนื้อเยื่อข้างเคียงอาจทำให้เกิดการแทรกซึมบริเวณรอบกระจกตา แผล หรือม่านตาอักเสบส่วนหน้า ในขณะที่ episcleritis จำกัดตัวเองและแทบไม่เกี่ยวข้องกับเนื้อเยื่อข้างเคียง ในการตรวจด้วย slit-lamp ให้ระบุระดับของข่ายหลอดเลือดตาขาว หากพบรอยโรคแดงนูนแต่มองไม่เห็นหลอดเลือดตาขาว ควรพิจารณาความเป็นไปได้ของรอยโรคเนื้องอกด้วย
Episcleritis มีลักษณะเฉพาะคือไม่มีขี้ตา และมีเลือดคั่งเฉพาะที่ใกล้ลิมบัสของกระจกตา เยื่อบุตาอักเสบมักไม่เจ็บปวดและมีขี้ตา โดยเลือดคั่งเด่นชัดที่สุดที่ fornix และลดลงเมื่อเข้าใกล้ลิมบัส ในการตรวจด้วย slit-lamp หลอดเลือด episclera ไม่สามารถเคลื่อนที่ได้ ในขณะที่หลอดเลือดเยื่อบุตาสามารถเคลื่อนที่ได้ ซึ่งเป็นจุดแยกเช่นกัน ดูรายละเอียดในหัวข้อ “วิธีการวินิจฉัยและตรวจ”
ส่วนใหญ่เป็น ไม่ทราบสาเหตุ (ไม่ทราบสาเหตุ) และรายงานว่าประมาณ 26-36% ของผู้ป่วยทั้งหมดเกี่ยวข้องกับโรคทางระบบ แม้ในกรณีที่ไม่ทราบสาเหตุ ก็สงสัยว่ามีกลไกทางภูมิคุ้มกันเข้ามาเกี่ยวข้อง โดยอาศัยปฏิกิริยาการอักเสบที่ไม่จำเพาะซึ่งมีลิมโฟไซต์เป็นศูนย์กลางที่ข่ายหลอดเลือด episclera ชั้นตื้น การดำเนินโรคที่กลับเป็นซ้ำและแนวโน้มเป็นสองข้างบ่งชี้ถึงความผิดปกติของการควบคุมภูมิคุ้มกันทางระบบที่แฝงอยู่
โรคคอลลาเจนและโรคภูมิต้านตนเอง (ที่พบบ่อยที่สุดคือโรคข้ออักเสบรูมาตอยด์)1):
หลอดเลือดอักเสบ:
การติดเชื้อ: อาจเกิดจากแบคทีเรีย, mycobacteria, ซิฟิลิส, โรคไลม์, ไวรัสเริม, งูสวัด เป็นต้น Episcleritis ที่มาพร้อมกับงูสวัดที่ตาเชื่อว่าเป็นปฏิกิริยาภูมิคุ้มกันต่อเชื้อโรค ไม่ใช่การติดเชื้อเอง มีรายงานกรณีที่พยาธิใต้เยื่อบุตาจาก Dirofilaria repens ถูกวินิจฉัยผิดเป็น episcleritis 7).
อื่นๆ: เกาต์, ภูมิแพ้, สิ่งแปลกปลอม, การบาดเจ็บจากสารเคมี, ยา (topiramate, pamidronate) และมีรายงานเป็นอาการเริ่มต้นของ COVID-19.
ใช่ ผู้ป่วยประมาณ 30% มีโรคทางระบบร่วมด้วย ที่พบบ่อยที่สุดคือโรคข้ออักเสบรูมาตอยด์ แต่อาจเป็นอาการเริ่มแรกของโรคเช่น แกรนูโลมาโตซิสกับโพลีแองจิอักเสบ (GPA) หรือโรคเบห์เซ็ต ซึ่งการวินิจฉัยและการรักษาตั้งแต่เนิ่นๆ ส่งผลต่อการพยากรณ์โรค ในกรณีที่กลับเป็นซ้ำบ่อยหรือมีอาการทางระบบ ควรตรวจคัดกรองทางระบบ เช่น รูมาตอยด์แฟกเตอร์ แอนติบอดีต่อนิวเคลียส ANCA และตรวจปัสสาวะ
เยื่อบุตาอักเสบชั้นนอกเป็นการวินิจฉัยทางคลินิกโดยอาศัย การซักประวัติและการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) เป็นหลัก พื้นฐานคือการสังเกตอย่างละเอียดด้วยกล้องจุลทรรศน์ชนิดกรีดถึงระดับของหลอดเลือดตาขาว (ชั้นตื้นหรือลึก) สีของเลือดคั่ง การมีก้อนเนื้อ และการมีบางลงหรือเนื้อตาย
ยาหยอดฟีนิลเอฟริน 2.5% ทำให้หลอดเลือดเยื่อบุตาหดตัว มีประโยชน์ในการแยกระหว่างเยื่อบุตาอักเสบและเยื่อบุตาอักเสบชั้นนอก ยาหยอดฟีนิลเอฟริน 10% ทำให้เครือข่ายหลอดเลือดตาขาวชั้นตื้นหดตัว แต่ไม่ทำให้หลอดเลือดชั้นลึกหดตัว จึงสามารถแยกระหว่างเยื่อบุตาอักเสบชั้นนอกและตาขาวอักเสบได้
การทดสอบการตอบสนองต่อยาหยอดเอพิเนฟรินเจือจาง 1:1000 เป็นวิธีง่ายๆ ในการประเมินการมีส่วนร่วมของหลอดเลือดชั้นลึก หากเลือดคั่งหายไปหลังหยอดยา แสดงถึงเยื่อบุตาอักเสบชั้นนอก หากไม่หายไป แสดงถึงตาขาวอักเสบ การประเมินโดยรวมทำโดยรวมสามปัจจัย: จำนวนและการเคลื่อนที่ของก้อนเนื้อ การมีอาการปวดและกดเจ็บ และการตอบสนองต่อเอพิเนฟริน
การทดสอบการตอบสนองต่อเอพิเนฟรินและฟีนิลเอฟรินมีประโยชน์อย่างยิ่งในการวินิจฉัยเสริมในกรณีที่ไม่สามารถสังเกตโครงสร้างชั้นของเลือดคั่งได้โดยตรงด้วยกล้องจุลทรรศน์ชนิดกรีด หรือในกรณีที่มีก้อนเนื้อขนาดเล็ก การสังเกตทำ 10-15 นาทีหลังหยอดยาเพื่อประเมินการหดตัวของหลอดเลือดชั้นตื้น หากยังมีเลือดคั่งของหลอดเลือดชั้นลึกเหลืออยู่ ให้ให้ความสำคัญกับการจัดการตาขาวอักเสบก่อน
Tenonitis ก็ถือเป็นชนิดหนึ่งของ episcleritis และการแยกโรคทางคลินิกระหว่างทั้งสองทำได้ยาก การประเมินทำโดยการรวมกันของความเคลื่อนที่ของก้อน การมีหรือไม่มีอาการปวดและกดเจ็บ การตอบสนองต่อยาหยอดตา epinephrine และผลการย้อมฟลูออเรสซีน
ใน episcleritis ชนิดเดี่ยวที่ไม่รุนแรง ไม่จำเป็นต้องตรวจร่างกายทั้งระบบอย่างกว้างขวาง ในกรณีที่เป็นซ้ำหรือมีอาการทางระบบร่วมด้วย ควรพิจารณาการตรวจต่อไปนี้
ในกรณีที่เยื่อบุตาอักเสบ (episcleritis) ปรากฏเป็นอาการแรกของ granulomatosis with polyangiitis อาจมีความผิดปกติของไตร่วมด้วย 3) หากพบทั้งการอักเสบของตาและความผิดปกติของการทำงานของไต ควรค้นหาภาวะหลอดเลือดอักเสบทั่วร่างกายรวมถึง granulomatosis with polyangiitis อย่างรวดเร็ว ในเยื่อบุตาอักเสบชนิดดื้อต่อการรักษาหรือเป็นซ้ำ ควรประเมินกิจกรรมของโรคและเริ่มการรักษาโรคพื้นฐานโดยร่วมมือกับแผนก rheumatology และอายุรกรรม
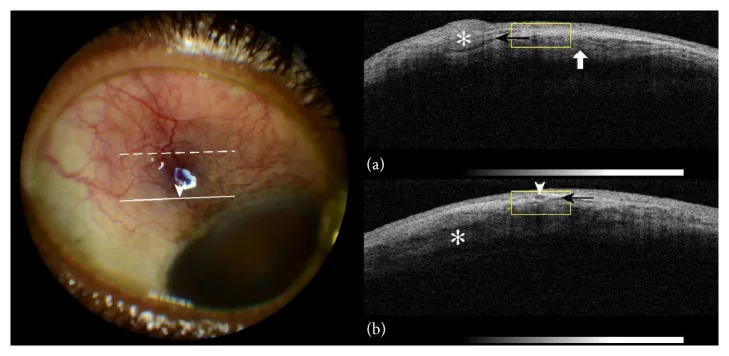
นอกจากการประเมินด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) แล้ว การตรวจเอกซเรย์เชื่อมโยงแสงช่วงหน้าตา (AS-OCT) เพื่อประเมินความหนาของชั้นเยื่อบุตาชั้นนอกและแนวเดินของหลอดเลือด และการตรวจอัลตราซาวนด์ (โหมด B) เพื่อประเมินความหนาของตาขาว อาจใช้เป็นการวินิจฉัยเสริม เพื่อแยกเยื่อตาขาวอักเสบชนิดเนื้อตายหรือประเมินการมีอยู่ของเยื่อตาขาวอักเสบส่วนหลัง ให้ตรวจหา T-sign (การสะสมของของเหลวรอบปลอกประสาทตา) ด้วยอัลตราซาวนด์ ในเยื่อบุตาอักเสบทั่วไป การตรวจภาพเหล่านี้มักไม่มีผลเฉพาะเจาะจง และการวินิจฉัยทำโดยการตรวจตรงด้วยกล้องจุลทรรศน์ชนิดกรีด การซักประวัติ และการค้นหาทั่วร่างกาย
เยื่อบุตาอักเสบส่วนใหญ่ หายได้เองภายในไม่กี่วันถึงไม่กี่สัปดาห์โดยไม่ต้องรักษา การอธิบายให้ผู้ป่วยทราบถึงธรรมชาติที่ไม่ร้ายแรงของโรค การดำเนินโรคตามธรรมชาติ และความจำเป็นในการค้นหาโรคทั่วร่างกาย รวมถึงการให้ความมั่นใจ เป็นขั้นตอนแรกในการจัดการ การประคบเย็นหรือน้ำตาเทียมที่แช่เย็นมีประสิทธิภาพในการลดอาการทางความรู้สึก เช่น ความรู้สึกระคายเคืองหรือร้อน ในกรณีที่ไม่รุนแรง ไม่ต้องให้ยาอย่างจริงจัง และยืนยันการดีขึ้นตามธรรมชาติโดยการติดตามระยะสั้นภายในไม่กี่วัน ซึ่งจะหลีกเลี่ยงการกลับเป็นซ้ำหรือผลข้างเคียงจากการแทรกแซงการรักษา
ยาหยอดตาสเตียรอยด์ความเข้มข้นต่ำเป็นทางเลือกแรก มักใช้ร่วมกับยาหยอดตาปฏิชีวนะเพื่อช่วยแยกจากเยื่อตาขาวอักเสบ
หากการตอบสนองต่อยาหยอดตาไม่ดี ให้พิจารณาเปลี่ยนไปตรวจและรักษาเยื่อตาขาวอักเสบ แม้ว่ายาหยอดตาสเตียรอยด์จะบรรเทาอาการได้อย่างรวดเร็ว แต่การใช้ระยะยาวหรือซ้ำๆ อาจเพิ่มความเสี่ยงของการกลับเป็นซ้ำและกระตุ้นให้เกิดตาแดงแบบ “รีบาวด์”
การรักษาโดยทั่วไปจะลดขนาดยาหรือหยุดยาเมื่ออาการทุเลา และหลีกเลี่ยงการให้ยาต่อเนื่องโดยไม่จำเป็น การใช้ยาหยอดตาสเตียรอยด์เป็นเวลานานมีความเสี่ยงต่อการเพิ่มความดันลูกตาที่ตอบสนองต่อสเตียรอยด์และต้อกระจกชนิดหลังถุงหุ้มเลนส์ ดังนั้นควรตรวจสอบการปรับปรุงภายใน 1-2 สัปดาห์แล้วจึงค่อยๆ ลดยา ในกรณีที่กลับเป็นซ้ำ ควรประเมินกิจกรรมของโรคในแต่ละครั้งที่กลับเป็นซ้ำเป็นรายบุคคล และให้ความสำคัญกับการปรับการรักษาโรคทางระบบที่เป็นสาเหตุให้เหมาะสมที่สุด
ในกรณีของ episcleritis ที่เกิดร่วมกับโรคคอลลาเจน เช่น โรคข้ออักเสบรูมาตอยด์ การรักษาโรคพื้นเดิมมีผลโดยตรงต่อการพยากรณ์โรค1) หากการรักษาเฉพาะที่ไม่ตอบสนอง ควรใช้ prednisolone รับประทาน (เริ่มที่ 20-30 มก./วัน แล้วค่อยๆ ลดขนาด) ยกเว้นในกรณีที่มีโรคอักเสบทางระบบชัดเจน การใช้สเตียรอยด์ทั้งระบบใน episcleritis นั้นพบได้น้อยมาก
ใน episcleritis ที่เกิดร่วมกับ granulomatosis with polyangiitis การรักษาด้วย cyclophosphamide หรือ rituximab เพื่อชักนำให้โรคสงบมีประสิทธิภาพ3)4) มีรายงานว่า rituximab มีอัตราการสงบของโรคที่ 6 เดือนสูงกว่า cyclophosphamide (64% เทียบกับ 53%)3)
ยาหยอดตาสเตียรอยด์ช่วยระงับอาการของ episcleritis ได้อย่างรวดเร็ว แต่เมื่อหยุดยาอาจเกิดอาการตาแดงแบบ “rebound” ซึ่งอาจทำให้เกิดการกำเริบที่รุนแรงขึ้นได้ ดังนั้นจึงมีการถกเถียงเกี่ยวกับการใช้สเตียรอยด์ ในกรณีที่ไม่รุนแรง อาจเลือกสังเกตอาการโดยไม่รักษาหรือใช้ NSAID ก่อน หากกลับเป็นซ้ำบ่อย แนะนำให้รับประทาน COX2 inhibitor หรือตรวจหาโรคทางระบบ
กลไกการเกิดโรคเอพิสเคลอไรติสยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ ในบริเวณรอยโรค จะเกิดการขยายตัวของหลอดเลือดและเลือดคั่งในโครงข่ายหลอดเลือดเอพิสเคลอราส่วนตื้น โดยมีการแทรกซึมของเซลล์อักเสบ โดยเฉพาะลิมโฟไซต์ เข้าสู่เอพิสเคลอราและแคปซูลเทนนอน ความแตกต่างที่สำคัญจากสเคลอไรติสคือเนื้อเยื่อพาเรงไคมาของสเคลอราไม่ถูกกระทบ การแทรกซึมของเซลล์อักเสบส่วนใหญ่ประกอบด้วยทีเซลล์และพลาสมาเซลล์จำนวนเล็กน้อย และมักไม่พบภาพการอักเสบเป็นหนองที่เด่นด้วยนิวโทรฟิลหรือการสร้างแกรนูโลมา
ทางพยาธิวิทยาเนื้อเยื่อ เป็นการอักเสบแบบ ไม่ใช่แกรนูโลมา โดยมีลักษณะหลักคือการขยายตัวของหลอดเลือดและการแทรกซึมของลิมโฟไซต์ ในเอพิสเคลอไรติสชนิดเป็นก้อน จะพบ เนื้อตายแบบไฟบรินอยด์ ที่ศูนย์กลางของรอยโรค และมี การเรียงตัวของเซลล์เยื่อบุผิว ล้อมรอบ ผลการตรวจเหล่านี้คล้ายคลึงกับภาพการอักเสบแบบแกรนูโลมาที่พบในสเคลอไรติส และมีมุมมองว่าเอพิสเคลอไรติสและสเคลอไรติสเป็นสเปกตรัมของความแตกต่างในความลึกของการอักเสบ เนื้อตายแบบไฟบรินอยด์ขนาดเล็กที่พบในเอพิสเคลอไรติสสามารถเข้าใจได้ว่าเป็นปลายด้านที่ไม่รุนแรงของการเปลี่ยนแปลงเนื้อตายที่กว้างขวางกว่าในสเคลอไรติส
การดำเนินไปของการอักเสบจะเพิ่มการผลิตอนุมูลอิสระออกซิเจน (ROS) ทำให้ภาวะเครียดออกซิเดชันรุนแรงขึ้น2) ปริมาณวิตามินซีทั้งหมดในจอประสาทตาของมนุษย์สูงกว่าความเข้มข้นในพลาสมาประมาณ 20 เท่า และเนื้อเยื่อตาต้องพึ่งพาระบบต้านอนุมูลอิสระอย่างมาก ในเอพิสเคลอไรติสจากภูมิต้านตนเอง มีการเสนอว่าการทำงานของระบบต้านอนุมูลอิสระที่ลดลงอาจทำให้เกิดการอักเสบเรื้อรังและความเสียหายของเนื้อเยื่อในเอพิสเคลอรา2) ROS ทำลายเยื่อบุผนังหลอดเลือดและกระตุ้นการปล่อยไซโตไคน์ที่ก่อให้เกิดการอักเสบ ทำให้เกิดการขยายตัวของหลอดเลือดและการซึมผ่านเพิ่มขึ้นอย่างต่อเนื่อง การได้รับภาวะเครียดออกซิเดชันเรื้อรังที่ผิวตาและเอพิสเคลอราถือเป็นปัจจัยหนึ่งของเอพิสเคลอไรติสที่กลับเป็นซ้ำ และกำลังมีการศึกษาความสำคัญในการรักษาของการแทรกแซงด้วยสารต้านอนุมูลอิสระ
ทางคลินิก เอพิสเคลอไรติสแทบไม่เปลี่ยนเป็นสเคลอไรติสโดยตรง ในทางกลับกัน ในสเคลอไรติสส่วนใหญ่ จะพบการอักเสบในเอพิสเคลอรา (การเปลี่ยนแปลงคล้ายเอพิสเคลอไรติส) ดังนั้นทั้งสองจึงถูกเข้าใจว่าเป็นความต่อเนื่องกันตามความลึกของชั้นหลอดเลือดที่ถูกกระทบ มากกว่าที่จะเป็นโรคที่แยกจากกันโดยสิ้นเชิง เอพิสเคลอไรติสกระทบโครงข่ายหลอดเลือดเอพิสเคลอราส่วนตื้น (ชั้นพาไรเอทัล) เป็นหลัก ในขณะที่สเคลอไรติสกระทบโครงข่ายหลอดเลือดส่วนลึกจนถึงพาเรงไคมาของสเคลอรา
เป็นที่ทราบกันว่าที่จุดเกาะของกล้ามเนื้อเรกตัส ความหนาของสเคลอราประมาณ 0.3 มม. ซึ่งบางที่สุด ทำให้เสี่ยงต่อการอักเสบและการบาดเจ็บ โครงข่ายหลอดเลือดเอพิสเคลอราได้รับเลือดอย่างอุดมสมบูรณ์ผ่านทางหลอดเลือดแดงซิลิอารีส่วนหน้า ดังนั้นเลือดคั่งจึงปรากฏชัดอย่างรวดเร็วเมื่อมีการอักเสบ ในทางกลับกัน สเคลอราเองเป็นเนื้อเยื่อที่มีหลอดเลือดน้อย และการอักเสบแบบลึกเช่นสเคลอไรติสพบได้ยาก ลักษณะทางกายวิภาคที่ว่าหลอดเลือดที่มาจากหลอดเลือดแดงซิลิอารีส่วนหน้ามีเลือดคั่งแบบผันกลับได้ในเอพิสเคลอไรติสเป็นพื้นฐานเชิงกลไกที่ทำให้เลือดคั่งหายไปอย่างรวดเร็วในการทดสอบหยดยาอีพิเนฟริน ในขณะที่ไม่พบปฏิกิริยานี้ในหลอดเลือดอักเสบของสเคลอราส่วนลึก ซึ่งเป็นพื้นฐานทางพยาธิสรีรวิทยาสำหรับการวินิจฉัยแยกโรค
มีรายงานผู้ป่วยชายอายุ 60 ปีที่เป็นโรคเยื่อบุตาอักเสบชั้นนอกชนิดไม่ทราบสาเหตุที่กลับเป็นซ้ำ หลังจากเริ่มรับประทานวิตามินซี 500 มก./วัน ไม่พบการกลับเป็นซ้ำเป็นเวลา 7 เดือน2) วิตามินซีเป็นสารต้านอนุมูลอิสระที่มีฤทธิ์แรง และอาจยับยั้งการอักเสบของเนื้อเยื่อตาโดยการลดความเครียดออกซิเดชัน เป็นที่ทราบกันว่าเนื้อเยื่อตาพึ่งพาระบบต้านอนุมูลอิสระอย่างมาก โดยความเข้มข้นของวิตามินซีในจอประสาทตาสูงกว่าพลาสมาประมาณ 20 เท่า ดังนั้นการเสริมวิตามินซีและสารอาหารต้านอนุมูลอิสระอื่นๆ อาจเป็นกลยุทธ์ที่มีศักยภาพในการป้องกันการกลับเป็นซ้ำ2) อย่างไรก็ตาม การพิสูจน์ประสิทธิภาพจำเป็นต้องมีการศึกษาแบบมีกลุ่มควบคุมและการทดลองทางคลินิกในอนาคต2) ในปัจจุบัน การใช้ยังจำกัดอยู่เพียงการพิจารณาเป็นยาเสริมในกรณีที่กลับเป็นซ้ำรุนแรงหรือมีภาวะตาแห้งและการอักเสบเรื้อรังของผิวตาร่วมด้วย
โรคแกรนูโลมาโทซิสกับโพลีแองจิอักเสบ (GPA) เป็นโรคร้ายแรงที่มีอัตราการเสียชีวิต 80% ภายในหนึ่งปีหากไม่ได้รับการรักษา แต่ด้วยการรักษาด้วยยากดภูมิคุ้มกันสามารถลดอัตราการเสียชีวิตลงเหลือ 10%3) เนื่องจากเยื่อบุตาอักเสบชั้นนอกอาจเป็นอาการเริ่มแรกของ GPA จักษุแพทย์ควรตระหนักถึงความสัมพันธ์นี้และตรวจร่างกายอย่างเป็นระบบในกรณีของเยื่อบุตาอักเสบชั้นนอกที่กลับเป็นซ้ำ3)4) โดยเฉพาะอย่างยิ่ง การมีตาอักเสบร่วมกับความผิดปกติของไตเป็นข้อบ่งชี้ที่ชัดเจนของโรคแกรนูโลมาโทซิสกับโพลีแองจิอักเสบ3)
มีรายงานประสิทธิภาพของยาชีววัตถุ เช่น ยายับยั้ง TNFα และริทูซิแมบ ในเยื่อบุตาอักเสบชั้นนอกและเยื่อบุตาอักเสบชั้นในที่เกี่ยวข้องกับโรคข้ออักเสบรูมาตอยด์1) อินฟลิซิแมบและอะดาลิมูแมบมีประวัติในด้านโรคข้ออักเสบรูมาตอยด์และม่านตาอักเสบ และยังถูกพิจารณานำมาใช้ในเยื่อบุตาอักเสบชั้นในและเยื่อบุตาอักเสบชั้นนอกที่ดื้อต่อการรักษา ในทางกลับกัน อีทาเนอร์เซปต์เป็นที่ทราบว่าก่อให้เกิดปฏิกิริยาที่ขัดแย้งกันซึ่งกระตุ้นหรือทำให้ตาอักเสบแย่ลง ดังนั้นจึงต้องใช้ความระมัดระวังในการเลือกใช้ยา1) ริทูซิแมบเป็นโมโนโคลนอลแอนติบอดีที่กำหนดเป้าหมายไปที่เซลล์บี และมีข้อบ่งชี้ถึงประสิทธิภาพในตาอักเสบที่เกี่ยวข้องกับหลอดเลือดอักเสบ การใช้ยาชีววัตถุเหล่านี้จะถูกตัดสินใจโดยความร่วมมืออย่างใกล้ชิดกับแผนกโรคข้อและโรคเนื้อเยื่อเกี่ยวพัน
มีรายงานผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นเยื่อบุตาอักเสบชั้นนอก (episcleritis) แต่แท้จริงแล้วเป็นเนื้องอกแพร่กระจายในลูกตา 6) หรือกรณีปรสิตใต้เยื่อบุตา 7) ดังนั้นการแยกโรคมะเร็งหรือการติดเชื้อจึงมีความสำคัญในเยื่อบุตาอักเสบชั้นนอกที่ดื้อต่อการรักษาและเป็นซ้ำ การตรวจภาพและการประเมินรายละเอียดของก้อนรวมถึงหลอดเลือดด้วยกล้อง slit-lamp อาจเป็นเบาะแสในการวินิจฉัย ต้องประเมินการเคลื่อนที่ของก้อน ความโปร่งใสของหลอดเลือดตาขาว การยึดติดกับเนื้อเยื่อรอบข้าง และการตอบสนองต่อการรักษาอย่างครอบคลุม และรอยโรคที่นูนขึ้นอย่างต่อเนื่องซึ่งไม่ตอบสนองต่อยาหยอดสเตียรอยด์ทั่วไปเป็นพื้นฐานในการพิจารณาตัดชิ้นเนื้อหรือตรวจภาพขั้นสูง
การศึกษาติดตามระยะยาวเกี่ยวกับประวัติธรรมชาติของเยื่อบุตาอักเสบชั้นนอกและระยะเวลาจนกระทั่งเกิดโรคทางระบบมีจำกัด และข้อมูลเกี่ยวกับอัตราการเกิดและโปรไฟล์โรคร่วมในประชากรญี่ปุ่นยังไม่เพียงพอ รายงานก่อนหน้านี้จากตะวันตกแสดงอัตราการเกิดประมาณ 40-60 รายต่อ 100,000 คนต่อปี แต่ตัวเลขแตกต่างกันไปเนื่องจากความแตกต่างทางเชื้อชาติ สิ่งแวดล้อม และความแตกต่างในการดำเนินงานของทะเบียนม่านตาอักเสบ คาดว่าการสร้างทะเบียนทางคลินิกในอนาคตและการวิจัยแบบหลายศูนย์จะช่วยระบุปัจจัยเสี่ยงต่อการกลับเป็นซ้ำและเส้นเวลาของการเกิดโรคทางระบบ
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.