Episclerite Simples
Frequência: Mais comum
Início: Súbito
Evolução: Atinge o pico em cerca de 12 horas e desaparece em 2-3 dias
Achados: Hiperemia em forma de leque (cerca de 67%) ou difusa (cerca de 33%)

Episclerite é uma doença hiperêmica benigna e autolimitada do tecido episcleral. É uma inflamação dos plexos vasculares superficiais, como o plexo de Tenon, com dor mais leve e menor impacto na visão em comparação com a esclerite que afeta vasos mais profundos. A maioria é idiopática e recorrente, com tendência a ocorrer em ambos os olhos. A incidência anual é de 41,0 por 100.000 pessoas, prevalência de 52,6 por 100.000.
Embora seja uma causa relativamente comum de hiperemia, é frequentemente confundida com conjuntivite ou esclerite, levando a diagnósticos incorretos na primeira consulta. Nesta doença, o tecido escleral em si não é afetado, e quase não há progressão para complicações estruturais graves, como perfuração do globo ocular. No entanto, em casos recorrentes ou associados a doenças autoimunes sistêmicas como artrite reumatoide ou granulomatose com poliangiite, o tratamento da doença de base e o acompanhamento a longo prazo são necessários. Entender a doença como uma manifestação ocular de uma doença sistêmica, e não como uma doença ocular isolada, está ligado ao manejo de recidivas e melhora do prognóstico.
A classificação de Watson é amplamente utilizada na classificação clínica das doenças inflamatórias da esclera e episclera. De acordo com a localização, é dividida em três grupos principais: episclerite, esclerite anterior e esclerite posterior. A esclerite anterior é ainda subdividida de acordo com a forma em difusa, nodular e necrosante (inflamatória/não inflamatória). A episclerite não possui tipo necrosante e, morfologicamente, é classificada em dois tipos: simples (difusa) e nodular, o que é uma diferença importante em relação à esclerite anterior. Essa classificação reflete a profundidade da inflamação (superficial ou profunda) e a gravidade da progressão e prognóstico, portanto, a determinação do tipo de doença no momento do diagnóstico é a base para o plano de tratamento e explicação do prognóstico. A episclerite é classificada como o grupo mais leve e de melhor prognóstico nesta classificação.
Episclerite Simples
Frequência: Mais comum
Início: Súbito
Evolução: Atinge o pico em cerca de 12 horas e desaparece em 2-3 dias
Achados: Hiperemia em forma de leque (cerca de 67%) ou difusa (cerca de 33%)
Episclerite Nodular
Frequência: Um pouco menos comum
Início: Gradual
Evolução: Os sintomas tendem a durar mais do que no tipo simples
Achados: Nódulo episcleral localizado próximo ao limbo corneano (móvel)
A esclera é composta por três camadas: episclera, estroma escleral e lâmina fusca. A episclera é um tecido conjuntivo contendo vasos sanguíneos sobre o estroma escleral, entendida como uma estrutura fibroelástica localizada entre o estroma escleral e a cápsula de Tenon. Consiste em duas camadas: a camada parietal externa (rede capilar episcleral superficial) e a camada visceral profunda (rede vascular altamente anastomosada), ambas as redes vasculares originam-se das artérias ciliares anteriores. A maioria das fibras nervosas são ramos do nervo trigêmeo. A episclera forma um plexo vascular episcleral entre a inserção dos músculos retos e o limbo, geralmente escondido sob a conjuntiva e não proeminente, mas quando ocorre inflamação, dilata-se e causa hiperemia brilhante. A episclera torna-se gradualmente mais fina em direção à parte posterior do olho, e na parte posterior do olho, a cápsula de Tenon torna-se dominante.
Não há dor à palpação, nem secreção. Se houver dor intensa ou secreção evidente, reconsiderar esclerite, conjuntivite infecciosa ou uveíte anterior. Os sintomas geralmente melhoram ou desaparecem completamente em poucos dias, sem afetar a função visual. Na recorrência, frequentemente ocorre no mesmo local ou no olho contralateral, e o paciente muitas vezes percebe como “olho vermelho habitual”. Dor intensa que interfere no sono noturno como na esclerite, ou forte dor à palpação da pálpebra superior, geralmente não estão presentes na episclerite.
A observação da localização e da cor da hiperemia é central para a diferenciação. A hiperemia na episclerite é vermelho-vivo a rosada, contrastando com a hiperemia profunda vermelho-escura (arroxeada) da esclerite.
| Achado | Episclerite | Esclerite |
|---|---|---|
| Cor da hiperemia | Vermelho-vivo a rosado | Vermelho-escuro (arroxeado) |
| Dor | Leve a ausente | Intensa e irradiada |
| Mobilidade do nódulo | Presente | Ausente |
A visão geralmente é normal. Edema conjuntival, pressão intraocular elevada, uveíte anterior e ceratite são complicações raras; se presentes, considere esclerite ou outras doenças. A ausência de achados inflamatórios na conjuntiva palpebral é útil para diferenciar da conjuntivite. Na esclerite, a propagação da inflamação para tecidos adjacentes pode causar infiltrado periférico da córnea, ulceração ou uveíte anterior, enquanto a episclerite é autolimitada e quase nunca envolve tecidos adjacentes. Na lâmpada de fenda, identifique o nível do plexo vascular escleral; se uma lesão elevada vermelha for encontrada, mas os vasos esclerais não forem visíveis, considere também a possibilidade de lesão neoplásica.
A episclerite é caracterizada por ausência de secreção ocular e hiperemia localizada próximo ao limbo corneano. A conjuntivite geralmente é indolor e acompanhada de secreção, com hiperemia mais proeminente no fórnice e diminuindo em direção ao limbo. Na lâmpada de fenda, os vasos episclerais não são móveis, enquanto os vasos conjuntivais são móveis, sendo também um ponto de diferenciação. Consulte a seção “Métodos de Diagnóstico e Exame” para detalhes.
A maioria é idiopática (causa desconhecida), e relata-se que cerca de 26-36% de todos os casos estão associados a doenças sistêmicas. Mesmo nos casos idiopáticos, sugere-se o envolvimento de mecanismos imunológicos, baseados em uma reação inflamatória inespecífica centrada em linfócitos no plexo vascular episcleral superficial. O curso recorrente e a tendência bilateral sugerem uma desregulação imunológica sistêmica subjacente.
Doenças do colágeno e autoimunes (a mais comum é a artrite reumatoide)1):
Vasculite:
Infecções: Podem ser causadas por bactérias, micobactérias, sífilis, doença de Lyme, vírus herpes, herpes zoster, entre outros. A episclerite associada ao herpes zoster oftálmico é considerada uma resposta imune ao patógeno, não a infecção em si. Foi relatado um caso de parasitose subconjuntival por Dirofilaria repens diagnosticada erroneamente como episclerite 7).
Outros: Gota, atopia, corpo estranho, trauma químico, medicamentos (topiramato, pamidronato) e também relatado como sintoma inicial da COVID-19.
Sim, cerca de 30% dos pacientes apresentam doença sistêmica associada. A mais comum é a artrite reumatoide, mas pode ser o sintoma inicial de doenças como granulomatose com poliangiite (GPA) ou doença de Behçet, onde o diagnóstico e tratamento precoces afetam o prognóstico. Em casos de recorrência frequente ou sintomas sistêmicos, recomenda-se investigação sistêmica como fator reumatoide, anticorpos antinucleares, ANCA e exame de urina.
A episclerite é um diagnóstico clínico baseado principalmente na história clínica e exame com lâmpada de fenda. O básico é observar cuidadosamente com a lâmpada de fenda o nível dos vasos escleral (superficial ou profundo), a cor da hiperemia, a presença de nódulos e a presença de afinamento ou necrose.
O colírio de fenilefrina a 2,5% contrai os vasos conjuntivais, sendo útil para diferenciar conjuntivite de episclerite. O colírio de fenilefrina a 10% contrai a rede vascular escleral superficial, mas não a profunda, permitindo a diferenciação entre episclerite e esclerite.
O teste de resposta ao colírio de epinefrina diluído 1:1000 é um método simples para avaliar o envolvimento vascular profundo. Se a hiperemia desaparecer após o colírio, sugere episclerite; se não desaparecer, sugere esclerite. A avaliação abrangente é feita combinando três fatores: número e mobilidade dos nódulos, presença de dor e dor à palpação, e resposta à epinefrina.
Os testes de resposta à epinefrina e fenilefrina são particularmente úteis como diagnóstico auxiliar em casos onde a estrutura em camadas da hiperemia não pode ser observada diretamente com a lâmpada de fenda ou em casos de nódulos pequenos. A observação é feita 10-15 minutos após a instilação para avaliar a contração dos vasos superficiais; se a hiperemia vascular profunda persistir, prioriza-se o manejo da esclerite.
A tenonite também é considerada um tipo de episclerite, sendo difícil a diferenciação clínica. A avaliação é feita combinando a mobilidade do nódulo, presença ou ausência de dor e dor à palpação, resposta ao colírio de epinefrina e achados da coloração com fluoresceína.
Na episclerite leve e isolada, não é necessária investigação sistêmica ampla. Em casos recorrentes ou com sintomas sistêmicos, considere os seguintes exames.
Em casos onde a episclerite aparece como primeiro sintoma de granulomatose com poliangiite, pode haver disfunção renal concomitante 3). Se forem observados tanto inflamação ocular quanto anormalidade da função renal, realize rapidamente a busca por vasculite sistêmica incluindo granulomatose com poliangiite. Na episclerite refratária ou recorrente, é desejável avaliar a atividade da doença e iniciar o tratamento da doença de base em colaboração com a reumatologia e a clínica médica.
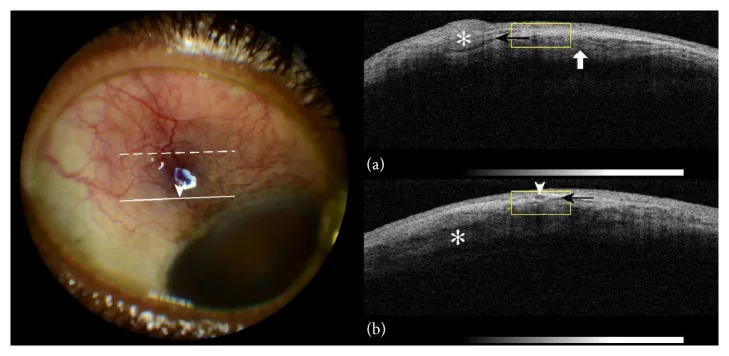
Além da avaliação com lâmpada de fenda, a tomografia de coerência óptica do segmento anterior (AS-OCT) para avaliar a espessura da camada episcleral e o trajeto vascular, e a ultrassonografia (modo B) para avaliar a espessura escleral podem ser usadas como diagnóstico auxiliar. Para excluir esclerite necrosante ou avaliar a presença de esclerite posterior, verifique o sinal T (acúmulo de líquido perineural do nervo óptico) na ultrassonografia. Na episclerite típica, esses exames de imagem frequentemente não apresentam achados específicos, e o diagnóstico é feito pela combinação do exame direto com lâmpada de fenda, anamnese e investigação sistêmica.
A maioria das episclerites cura espontaneamente em dias a semanas sem tratamento. Explicar ao paciente a natureza benigna da doença, o curso natural e a necessidade de investigação de doenças sistêmicas, e proporcionar tranquilidade é o primeiro passo no manejo. Compressas frias ou lágrimas artificiais geladas são eficazes para reduzir sintomas subjetivos como sensação de irritação ou calor. Em casos leves, não se realiza intervenção medicamentosa ativa, e a melhora espontânea é confirmada com acompanhamento de curto prazo em dias, evitando assim recaídas ou efeitos colaterais da intervenção terapêutica.
Colírios de esteroides de baixa concentração são a primeira escolha. Frequentemente, são usados em conjunto com colírios antibióticos para auxiliar na diferenciação da esclerite.
Se a resposta ao colírio for insatisfatória, considere a mudança para investigação e tratamento de esclerite. Embora os colírios de esteroides aliviem rapidamente os sintomas, o uso prolongado ou repetido pode aumentar o risco de recorrência e induzir hiperemia de “rebote”.
O tratamento baseia-se na redução gradual e descontinuação após o desaparecimento dos sintomas, evitando administração contínua indiscriminada. O uso prolongado de colírios de corticosteroides apresenta risco de aumento da pressão intraocular responsivo a esteroides e catarata subcapsular posterior; portanto, a melhora deve ser confirmada em 1 a 2 semanas antes da redução gradual. Em casos de recorrência, a atividade da doença em cada episódio deve ser avaliada individualmente, priorizando a otimização do tratamento da doença sistêmica subjacente.
Na episclerite associada a doenças do colágeno, como artrite reumatoide, o tratamento da doença de base está diretamente ligado ao prognóstico1). Se houver resistência ao tratamento local, a prednisolona oral (20 a 30 mg/dia com redução gradual) é associada. Exceto quando a inflamação sistêmica é evidente, casos que necessitam de corticosteroides sistêmicos são muito raros.
Na episclerite associada à granulomatose com poliangiite, a terapia de indução de remissão com ciclofosfamida ou rituximabe é eficaz3)4). Há relatos de que o rituximabe apresenta maior taxa de remissão em 6 meses em comparação com a ciclofosfamida (64% vs. 53%)3).
Os colírios de corticosteroides suprimem rapidamente os sintomas da episclerite, mas há relatos de que podem causar hiperemia de “rebote” após a descontinuação, levando a uma recidiva mais intensa. Portanto, o uso de corticosteroides é controverso; em casos leves, há opiniões que priorizam a observação sem tratamento ou AINEs. Em casos de recorrência frequente, recomenda-se o uso oral de inibidores da COX-2 ou investigação de doenças sistêmicas.
O mecanismo de desenvolvimento da episclerite ainda não foi completamente elucidado. Na área da lesão, ocorre dilatação vascular e congestão na rede vascular superficial da episclera, com infiltração de células inflamatórias, principalmente linfócitos, na episclera e na cápsula de Tenon. A diferença essencial da esclerite é que o parênquima escleral em si não é afetado. O infiltrado inflamatório consiste principalmente de células T e um pequeno número de plasmócitos, e geralmente não se observa inflamação purulenta com predominância de neutrófilos ou formação de granuloma.
Histopatologicamente, é uma inflamação não granulomatosa, caracterizada por dilatação vascular e infiltração linfocitária. Na episclerite nodular, observa-se necrose fibrinóide no centro da lesão, com arranjo de células epitelióides ao redor. Esses achados são semelhantes aos da inflamação granulomatosa observada na esclerite, e há a visão de que a episclerite e a esclerite são um espectro de diferença na profundidade da inflamação. A necrose fibrinóide em pequena escala observada na episclerite pode ser entendida como a extremidade leve das alterações necróticas mais extensas na esclerite.
A progressão da inflamação aumenta a produção de espécies reativas de oxigênio (ROS), elevando o estresse oxidativo2). A quantidade total de vitamina C na retina humana é cerca de 20 vezes maior que a concentração plasmática, e o tecido ocular depende fortemente do sistema antioxidante. Na episclerite autoimune, sugere-se que a diminuição da função desse sistema antioxidante pode causar inflamação crônica e dano tecidual na episclera2). As ROS danificam o endotélio vascular e induzem a liberação de citocinas inflamatórias, causando vasodilatação persistente e aumento da permeabilidade. A exposição crônica ao estresse oxidativo na superfície ocular e na episclera é considerada um fator contribuinte para a episclerite recorrente, e o significado terapêutico da intervenção antioxidante está sendo investigado.
Clinicamente, a episclerite raramente transita diretamente para esclerite. Por outro lado, na maioria das esclerites, observa-se inflamação na episclera (alterações semelhantes à episclerite), portanto, ambas são entendidas como um continuum baseado na profundidade da camada vascular afetada, em vez de doenças completamente independentes. A episclerite afeta principalmente a rede vascular superficial da episclera (camada parietal), enquanto a esclerite afeta a rede vascular profunda até o parênquima escleral.
Sabe-se que na inserção dos músculos retos, a espessura da esclera é de cerca de 0,3 mm, a mais fina, tornando-a vulnerável à inflamação e trauma. O plexo vascular episcleral recebe suprimento sanguíneo abundante através das artérias ciliares anteriores, portanto, a congestão se manifesta rapidamente durante a inflamação. Por outro lado, a esclera em si é um tecido pobre em vasos, e a inflamação profunda como a esclerite é rara. A característica anatômica de que os vasos derivados das artérias ciliares anteriores apresentam congestão reversível na episclerite é a base mecanicista para o rápido desaparecimento da congestão no teste de colírio de epinefrina, enquanto essa reação não é observada na vasculite escleral profunda, constituindo a base fisiopatológica para o diagnóstico diferencial.
Há um relato de caso de um homem de 60 anos com episclerite idiopática recidivante que iniciou vitamina C 500 mg/dia e não apresentou recidiva por 7 meses2). A vitamina C é um potente antioxidante e pode suprimir a inflamação nos tecidos oculares através da redução do estresse oxidativo. Sabe-se que os tecidos oculares dependem fortemente do sistema antioxidante, com a concentração de vitamina C na retina atingindo cerca de 20 vezes a do plasma, portanto a suplementação de vitamina C e outros nutrientes antioxidantes pode ser uma estratégia candidata para prevenção de recidiva2). No entanto, para estabelecer a eficácia, são necessários estudos caso-controle controlados e ensaios clínicos no futuro2). Atualmente, seu uso é considerado apenas como adjuvante em casos de recidiva grave ou associados a olho seco e inflamação crônica da superfície ocular.
A granulomatose com poliangiite (GPA) é uma doença fatal com taxa de mortalidade de 80% em um ano se não tratada, mas com terapia imunossupressora a mortalidade pode ser reduzida para 10%3). Como a episclerite pode ser o sintoma inicial da GPA, os oftalmologistas devem reconhecer essa associação e realizar exames sistêmicos ativamente em casos de episclerite recidivante3)4). Especialmente, a coexistência de inflamação ocular e disfunção renal sugere fortemente granulomatose com poliangiite3).
A eficácia de agentes biológicos como inibidores de TNFα e rituximabe foi relatada em episclerite e esclerite associadas à artrite reumatoide1). Infliximabe e adalimumabe têm histórico nas áreas de artrite reumatoide e uveíte, e também são considerados para aplicação em esclerite e episclerite refratárias. Por outro lado, sabe-se que o etanercepte causa uma reação paradoxal que desencadeia ou agrava a inflamação ocular, exigindo cautela na seleção do medicamento1). Rituximabe é um anticorpo monoclonal direcionado às células B, e sua eficácia foi sugerida na inflamação ocular associada a vasculite. O uso desses agentes biológicos é decidido em estreita colaboração com os departamentos de reumatologia e doenças do tecido conjuntivo.
Foram relatados casos de pacientes diagnosticados com episclerite que na verdade eram tumores metastáticos intraoculares 6) ou casos de parasitose subconjuntival 7), sendo importante excluir doenças malignas ou infecções na episclerite refratária e recorrente. Exames de imagem e avaliação detalhada dos achados à lâmpada de fenda da massa, incluindo vasos, podem ser pistas diagnósticas. A mobilidade da massa, a transparência dos vasos escleral, a presença de aderências aos tecidos circundantes e a resposta ao tratamento devem ser avaliadas de forma abrangente, e lesões elevadas persistentes que não respondem a colírios de esteroides comuns são base para considerar biópsia ou imagem avançada.
Estudos de observação longitudinal sobre a história natural da episclerite e o período até a manifestação de doenças sistêmicas são limitados, e os dados sobre a incidência e o perfil de comorbidades na população japonesa são insuficientes. Relatos anteriores do Ocidente mostram uma incidência anual de cerca de 40-60 casos por 100.000 pessoas, mas os números variam devido a diferenças étnicas, ambientais e operacionais nos registros de uveíte. Espera-se que a construção futura de registros clínicos e estudos multicêntricos identifiquem fatores de risco de recorrência e o cronograma para manifestação de doenças sistêmicas.
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.