单纯性上巩膜炎

表层巩膜炎(Episcleritis)
一目了然的要点
Section titled “一目了然的要点”1. 什么是巩膜外层炎?
Section titled “1. 什么是巩膜外层炎?”巩膜外层炎(episcleritis)是发生在巩膜外层组织的良性、自限性充血性疾病。它是Tenon囊血管丛等浅层血管丛的炎症,与侵犯更深层血管的巩膜炎相比,疼痛较轻,对视力影响较小。多数为特发性且易复发,倾向于双眼发病。据报道,年发病率为每10万人41.0例,患病率为52.6例。
作为充血的病因之一,它相对常见,但容易与结膜炎和巩膜炎混淆,初诊时误诊的情况并不少见。本病不侵犯巩膜实质,几乎不会进展为眼球穿孔等严重结构性并发症。然而,对于复发性病例或伴有类风湿关节炎、肉芽肿性多血管炎等全身性自身免疫性疾病的病例,需要治疗原发病并进行长期随访。不应将其视为孤立的眼部疾病,而应理解为全身性疾病的“眼部表现”,这一观点直接关系到复发管理和预后改善。
在Watson分类中的位置
Section titled “在Watson分类中的位置”Watson分类广泛用于巩膜和上巩膜炎症性疾病的临床分类。按部位分为上巩膜炎、前巩膜炎和后巩膜炎三大类。前巩膜炎根据形态进一步分为弥漫性、结节性和坏死性(炎症性/非炎症性)。上巩膜炎没有坏死性类型,形态上分为单纯性(弥漫型)和结节性两种,这是与前巩膜炎的重要区别。由于该分类反映了炎症的深度(浅层或深层)以及进展和预后的严重程度,诊断时的病型判定是治疗方针和预后说明的基础。上巩膜炎在该分类中被定位为最轻且预后最好的群体。
结节性上巩膜炎
频率:较少见
发病:缓慢
病程:症状比单纯性更持久
所见:角膜缘附近的局限性上巩膜结节(可移动)
上巩膜的解剖
Section titled “上巩膜的解剖”巩膜由三层构成:上巩膜、巩膜实质和巩膜棕色板。上巩膜是巩膜实质上的含血管结缔组织,位于巩膜实质和Tenon囊之间的纤维弹性结构。它由外侧壁层(浅层上巩膜毛细血管网)和深层脏层(高度吻合的血管网)两层组成,两者均来自前睫状动脉。大多数神经纤维是三叉神经的分支。上巩膜在直肌附着点和角膜缘之间形成上巩膜血管丛,通常被结膜隐藏而不明显,但发生炎症时会扩张并引起鲜红的充血。上巩膜向眼球后方逐渐变薄,眼球后方以Tenon囊为主。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”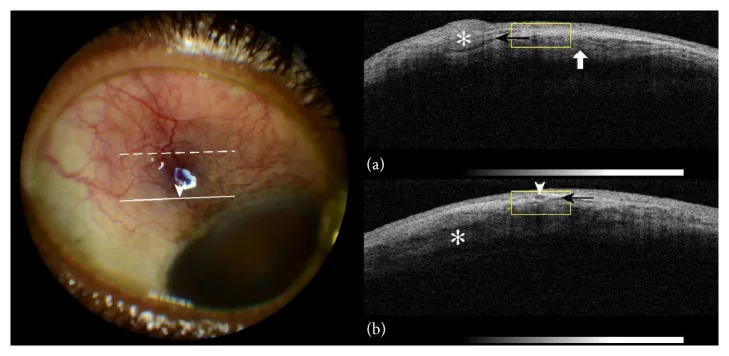
无压痛,无眼部分泌物。如有剧烈疼痛或明显分泌物,应重新考虑巩膜炎、感染性结膜炎或前葡萄膜炎。症状通常在数日内减轻或完全消退,不影响视功能。复发时常出现在同一部位或对侧眼,患者常注意到是“惯常的红眼”。巩膜炎那种妨碍夜间睡眠的剧烈疼痛或触摸上眼睑时的强烈压痛,在表层巩膜炎中通常不出现。
临床所见(医生检查确认的所见)
Section titled “临床所见(医生检查确认的所见)”观察充血的部位和色调是鉴别诊断的核心。表层巩膜炎的充血呈鲜红色至粉红色,与巩膜炎所见暗红色(紫红色调)的深层充血形成对比。
| 所见 | 表层巩膜炎 | 巩膜炎 |
|---|---|---|
| 充血的色调 | 鲜红色至粉红色 | 暗红色(紫红色) |
| 疼痛 | 轻微至无 | 强烈,放射状 |
| 结节活动性 | 有 | 无 |
- 单纯性(弥漫型):角膜缘附近出现弥漫性或扇形轻度充血。起病急,约12小时后充血达到高峰,2-3天内消退。可伴有眼睑水肿或结膜水肿。
- 结节性:在角膜缘附近(多见于睑裂区)形成单个小隆起,常在早晨起床时发现。结节可活动是与结节性巩膜炎的重要鉴别点。病变相对局限,周围巩膜表层相对正常。
视力通常正常。结膜水肿、高眼压、前葡萄膜炎和角膜炎等并发症罕见;若出现,应考虑巩膜炎或其他疾病。睑结膜无炎症表现有助于与结膜炎鉴别。巩膜炎时炎症可波及周围组织,导致角膜周边浸润、溃疡或前葡萄膜炎,而巩膜外层炎是自限性的,几乎不累及邻近组织。裂隙灯下识别巩膜表层血管丛水平;若出现红色隆起病变但巩膜血管不可见,需考虑肿瘤性病变的可能。
巩膜外层炎无分泌物,充血局限于角膜缘附近。结膜炎通常无痛,有分泌物,充血在穹窿部最明显,向角膜缘方向减弱。裂隙灯下巩膜表层血管不可移动,而结膜血管可移动。详见“诊断和检查方法”一节。
3. 原因和风险因素
Section titled “3. 原因和风险因素”大多数为特发性(原因不明),据报道约26-36%的病例合并全身性疾病。即使是特发性病例,也提示免疫机制参与,基于浅层巩膜表层血管丛中淋巴细胞为主的非特异性炎症反应。复发性病程和双眼发病倾向提示存在潜在的全身性免疫调节异常。
胶原病/自身免疫性疾病(最常见的是类风湿关节炎)1):
- 类风湿关节炎、系统性红斑狼疮、硬皮病
- 克罗恩病、溃疡性结肠炎(炎症性肠病)
- 银屑病关节炎、强直性脊柱炎、反应性关节炎
血管炎:
- 肉芽肿性多血管炎(GPA):上巩膜炎可能是GPA的首发症状3)4)。有报道称,反复发作的上巩膜炎促使GPA被诊断,使用环磷酰胺或利妥昔单抗进行诱导缓解治疗后,上巩膜炎也消退4)
- 结节性多动脉炎、颞动脉炎
- 白塞病:有报道儿童病例以上巩膜炎和后葡萄膜炎作为白塞病的首发症状5)
感染:细菌、分枝杆菌、梅毒、莱姆病、疱疹病毒、带状疱疹等均可引起。眼部带状疱疹相关的上巩膜炎被认为是针对病原体的免疫反应,而非感染本身。也有报告称,由Dirofilaria repens引起的结膜下寄生虫病被误诊为上巩膜炎7)。
其他:痛风、特应性、异物、化学外伤、药物(托吡酯、帕米膦酸)、也有作为COVID-19初期症状的报道。
- 性别:成人女性多见。尤其是弥漫型(单纯性)好发于40岁左右的女性
- 年龄:好发于20至50岁。儿童病例相对罕见,但在存在白塞病等全身性炎症性疾病基础时曾有报道
- 合并眼病:约51%的患者合并某种眼病,与干眼症、眼睑炎等眼表疾病的相关性被指出
- 眼部带状疱疹病史:带状疱疹后可能作为免疫反应发生上巩膜炎,这被认为是免疫介导的炎症而非感染本身
- 胶原病/血管炎病史:有类风湿关节炎或血管炎病史的患者,全身疾病的活动性评估直接关系到复发管理
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”上巩膜炎主要基于病史询问和裂隙灯显微镜检查进行临床诊断。基本方法是使用裂隙灯仔细观察巩膜血管的层次(浅层或深层)、充血的色调、有无结节、有无变薄或坏死。
去氧肾上腺素滴眼液鉴别
Section titled “去氧肾上腺素滴眼液鉴别”2.5%去氧肾上腺素滴眼液可收缩结膜血管,有助于鉴别结膜炎和上巩膜炎。10%去氧肾上腺素滴眼液可收缩浅层上巩膜血管网,但不收缩深层血管网,因此可以鉴别上巩膜炎和巩膜炎。
肾上腺素滴眼液反应
Section titled “肾上腺素滴眼液反应”1:1000稀释肾上腺素滴眼液的反应试验是判断深层血管受累的简便方法。滴眼后充血消退提示上巩膜炎,不消退提示巩膜炎。综合评估结节的数量和活动性、疼痛/压痛的有无以及肾上腺素反应这三项指标。
肾上腺素和去氧肾上腺素的反应试验在裂隙灯无法直接观察充血层次结构或结节较小的情况下,作为辅助诊断特别有用。滴眼后10-15分钟观察浅层血管是否收缩,如果深层血管充血残留,则优先处理巩膜炎。
- 结膜炎:伴有分泌物,充血以穹窿部为中心,几乎无疼痛。结膜血管可移动。
- 结膜泡性病变:急性期结膜糜烂可被荧光素染色(结节性上巩膜炎不被染色)。
- 巩膜炎:暗红色深层充血,剧烈疼痛和压痛,放射痛影响睡眠,结节不可移动。
- 睑裂斑炎:睑裂部黄白色隆起伴局限性充血。
- MALT淋巴瘤/肿瘤性病变:当出现红色隆起病变且无法透见巩膜血管时需考虑。
- 恶性肿瘤眼转移:有报道称诊断为上巩膜炎的患者实际上是神经内分泌肿瘤的眼转移6)。对于难治性或复发性病例,应考虑排除肿瘤性疾病。
Tenon囊炎也被视为一种上巩膜炎,两者临床鉴别困难。需结合结节活动性、疼痛/压痛、肾上腺素滴眼反应和荧光素染色结果综合判断。
对于单次、轻度的上巩膜炎,无需广泛全身检查。对于反复发作或伴有全身症状的病例,可考虑以下检查。
- 类风湿因子(RF)、抗核抗体(ANA)
- c-ANCA、p-ANCA
- 红细胞沉降率(ESR)、CRP
- 血清尿酸、全血细胞计数(CBC)
- 梅毒检查、结核菌素反应、胸部X线
- HLA-B27、尿检
在以上巩膜炎为首发表现的多血管炎性肉芽肿病例中,可能合并肾功能障碍3)。当同时出现眼炎症和肾功能异常时,应迅速排查包括多血管炎性肉芽肿在内的全身性血管炎。对于难治性或复发性上巩膜炎,建议在风湿科和内科协作下评估疾病活动度并引入基础疾病治疗。
影像学检查与辅助诊断
Section titled “影像学检查与辅助诊断”除裂隙灯显微镜评估外,前段光学相干断层扫描(AS-OCT)评估上巩膜厚度和血管走行,以及超声检查(B超)评估巩膜厚度可作为辅助诊断手段。为排除坏死性巩膜炎或评估后巩膜炎,超声检查可确认是否存在T征(视神经鞘周围积液)。典型上巩膜炎通常缺乏特异性影像学表现,诊断需结合裂隙灯直接检查、问诊和全身检查。
5. 标准治疗方法
Section titled “5. 标准治疗方法”观察(基本方针)
Section titled “观察(基本方针)”大多数上巩膜炎无需治疗,可在数天至数周内自然痊愈。管理的第一步是向患者解释疾病的良性、自然病程以及全身检查的必要性,并给予安心感。冷敷和冷却的人工泪液可有效减轻刺激感和热感等自觉症状。轻症病例无需积极药物干预,通过数天的短期随访确认自然缓解,可避免治疗干预引起的反跳和副作用。
类固醇滴眼液
Section titled “类固醇滴眼液”低浓度类固醇滴眼液是一线选择。常联合使用抗生素滴眼液以辅助鉴别巩膜炎。
- 0.1%氟米龙滴眼液:每日4次,用药1-2周,多数改善
- 0.3%加替沙星滴眼液:每日4次,与类固醇联用(用于鉴别巩膜炎和预防继发感染)
- 0.1%倍他米松滴眼液:用于更严重的炎症
如果滴眼液治疗效果不佳,应考虑转为巩膜炎的检查和治疗。类固醇滴眼液虽能迅速抑制症状,但长期或反复使用可能增加复发风险并诱发反跳性充血。
非甾体抗炎药(NSAIDs)
Section titled “非甾体抗炎药(NSAIDs)”- NSAID滴眼液:作为类固醇的替代药物使用,但有时效果不充分。
- 塞来昔布100mg每日两次口服:COX-2选择性抑制剂,用于复发或滴眼液反应不佳的情况。
- 布洛芬800mg每日三次口服:国外使用的处方。
- 氟比洛芬或萘普生等非选择性NSAID口服也是选择,对于治疗抵抗的病例,考虑与COX-2选择性药物交替使用。
治疗原则上在症状消退后逐渐减量并停药,避免长期持续给药。长期使用类固醇滴眼液有引起类固醇反应性眼压升高和后囊下白内障的风险,因此应在1-2周内确认改善后逐渐减量。复发时需个别评估每次发作的疾病活动性,优先优化基础全身疾病的治疗。
全身疾病相关治疗
Section titled “全身疾病相关治疗”在类风湿关节炎等胶原病合并的上巩膜炎中,基础疾病的治疗直接关系到预后1)。局部治疗无效时,联合口服泼尼松龙(从20-30mg/日开始逐渐减量)。除非明确伴有全身性炎症疾病,否则需要全身使用类固醇的病例非常罕见。
在肉芽肿性多血管炎伴发的上巩膜炎中,环磷酰胺或利妥昔单抗的诱导缓解治疗有效3)4)。有报告称利妥昔单抗在6个月时的缓解率高于环磷酰胺(64%对53%)3)。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”组织病理学所见
Section titled “组织病理学所见”上巩膜炎的发病机制尚未完全阐明。在病变部位,浅层上巩膜血管网出现血管扩张和充血,上巩膜和Tenon囊有以淋巴细胞为主的炎症细胞浸润。巩膜实质本身不受侵犯,这是与巩膜炎的本质区别。炎症细胞浸润主要由T细胞和少量浆细胞组成,通常不出现以中性粒细胞为主的化脓性炎症或肉芽肿形成。
组织病理学上为非肉芽肿性炎症,以血管扩张和淋巴细胞浸润为主。在结节性上巩膜炎中,病灶中央可见纤维素样坏死,周围有上皮样细胞排列。这些表现与巩膜炎的肉芽肿性炎症相似,因此有观点认为上巩膜炎和巩膜炎是炎症深度不同的一个谱系。上巩膜炎中观察到的小范围纤维素样坏死可理解为巩膜炎中更广泛坏死性变化的轻型表现。
与氧化应激的关系
Section titled “与氧化应激的关系”炎症进展会增加活性氧(ROS)的产生,加剧氧化应激2)。人视网膜中维生素C总量约为血浆中的20倍,眼组织高度依赖抗氧化系统。在自身免疫性上巩膜炎中,这种抗氧化系统功能下降可能导致上巩膜的慢性炎症和组织损伤2)。ROS损伤血管内皮,诱导炎症细胞因子释放,引起持续性血管扩张和通透性增加。眼表面和上巩膜的慢性氧化应激暴露被认为是复发性上巩膜炎的诱因之一,抗氧化干预的治疗意义正在研究中。
与巩膜炎的连续性
Section titled “与巩膜炎的连续性”临床上,上巩膜炎很少直接转变为巩膜炎。然而,大多数巩膜炎病例也伴有上巩膜炎症(上巩膜炎样改变),因此两者并非完全独立的疾病,而是根据炎症波及血管层的深度被理解为连续体。上巩膜炎主要侵犯浅层上巩膜血管网(壁层),而巩膜炎侵犯深层血管网和巩膜实质。
解剖学背景在鉴别诊断中的作用
Section titled “解剖学背景在鉴别诊断中的作用”在直肌附着处,巩膜厚度约0.3mm,最薄,已知对炎症和外伤的脆弱性较高。上巩膜血管丛通过前睫状动脉获得丰富的血液供应,因此炎症时充血迅速显现。相反,巩膜本身是血管稀少的组织,像巩膜炎这样的深部炎症很少见。上巩膜炎中前睫状动脉来源的血管可逆性充血的解剖学特征是肾上腺素滴眼试验中充血迅速消退的机制基础,而深部巩膜血管炎无此反应,这成为病理生理学上的鉴别依据。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”通过抗氧化剂预防复发
Section titled “通过抗氧化剂预防复发”有一例病例报告称,一名60岁男性特发性复发性上巩膜炎患者,在开始口服维生素C 500毫克/天后,7个月内未出现复发2)。维生素C是一种强效抗氧化剂,有指出它可能通过减轻氧化应激来抑制眼组织的炎症。已知眼组织高度依赖抗氧化系统,视网膜维生素C浓度可达血浆中的约20倍,补充维生素C和其他抗氧化营养素可能成为预防复发的候选策略2)。然而,要确立其有效性,今后需要设置对照的病例对照研究和临床试验进行验证2)。目前阶段,仅考虑在症状严重的复发病例或伴有干眼症和慢性眼表炎症的病例中辅助使用。
眼部表现在全身性血管炎早期诊断中的重要性
Section titled “眼部表现在全身性血管炎早期诊断中的重要性”肉芽肿性多血管炎若不治疗,一年死亡率可达80%,但通过免疫抑制治疗可将死亡率降至10%3)。由于上巩膜炎可能是GPA的首发症状,眼科医生应认识到这一关联,并在复发性上巩膜炎中积极进行全身检查3)4)。特别是眼炎症与肾功能障碍并存是强烈提示肉芽肿性多血管炎的表现3)。
生物制剂的应用
Section titled “生物制剂的应用”已有报道称,TNFα抑制剂和利妥昔单抗等生物制剂对类风湿关节炎相关的上巩膜炎和巩膜炎有效1)。英夫利西单抗和阿达木单抗在类风湿关节炎和葡萄膜炎领域有良好记录,也正在考虑应用于难治性巩膜炎和上巩膜炎。另一方面,依那西普已知会引起诱发或加重眼炎症的矛盾反应,因此在药物选择上需要谨慎1)。利妥昔单抗是一种靶向B细胞的单克隆抗体,已提示对血管炎相关的眼炎症有效。这些生物制剂的使用需在风湿科和胶原病内科的紧密协作下决定。
作为鉴别诊断的肿瘤性病变
Section titled “作为鉴别诊断的肿瘤性病变”有报道称,被诊断为上巩膜炎的患者实际上是眼内转移性肿瘤6)或结膜下寄生虫病7)。对于难治性、复发性上巩膜炎,排除恶性疾病和感染非常重要。影像学检查和包含血管的肿块的裂隙灯详细评估是诊断的线索。需要综合判断肿块的活动性、巩膜血管的透见性、与周围组织的粘连情况以及治疗反应。对于常规类固醇滴眼液无效的持续性隆起病变,应积极考虑活检和影像学检查。
流行病学与预后的长期观察研究
Section titled “流行病学与预后的长期观察研究”关于上巩膜炎的自然病程和全身疾病显现时间,长期观察研究有限,尤其是在日本人群中的发病率和合并疾病谱数据尚不充分。既往欧美汇总数据显示年发病率约为每10万人40-60例,但因种族、生活环境及葡萄膜炎登记系统的差异,数值存在波动。未来通过建立临床登记系统和多中心合作研究,有望确定复发风险因素和全身疾病显现的时间线。
8. 参考文献
Section titled “8. 参考文献”
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.
