اپیاسکلریت ساده
شیوع: شایعتر
شروع: ناگهانی
سیر: در حدود ۱۲ ساعت به اوج میرسد و در ۲-۳ روز برطرف میشود
یافتهها: قرمزی به صورت قطاعی (حدود ۶۷٪) یا منتشر (حدود ۳۳٪)

اپیاسکلریت یک بیماری خوشخیم و خودمحدودشونده با قرمزی در بافت اپیاسکلرا است. این التهاب در شبکههای عروقی سطحی مانند شبکه عروقی تونون رخ میدهد و در مقایسه با اسکلریت که عروق عمقیتر را درگیر میکند، درد خفیفتر و تأثیر کمتری بر بینایی دارد. بیشتر موارد ایدیوپاتیک و عودکننده هستند و تمایل به درگیری دوطرفه دارند. بروز سالانه ۴۱.۰ در ۱۰۰,۰۰۰ نفر و شیوع ۵۲.۶ در ۱۰۰,۰۰۰ نفر گزارش شده است.
اپیاسکلریت یکی از علل نسبتاً شایع قرمزی چشم است، اما اغلب با ورم ملتحمه یا اسکلریت اشتباه گرفته میشود و در ویزیت اول ممکن است به اشتباه تشخیص داده شود. در این بیماری، پارانشیم اسکلرا درگیر نمیشود و تقریباً هیچ عارضه ساختاری جدی مانند سوراخ شدن کره چشم رخ نمیدهد. با این حال، در موارد عودکننده یا در بیماران با بیماریهای خودایمنی سیستمیک مانند آرتریت روماتوئید یا گرانولوماتوز با پلی آنژیت، درمان بیماری زمینهای و پیگیری طولانیمدت ضروری است. درک این بیماری نه به عنوان یک بیماری چشمی مجزا، بلکه به عنوان «تظاهر چشمی» یک بیماری سیستمیک، برای مدیریت عود و بهبود پیشآگهی حیاتی است.
طبقهبندی واتسون به طور گسترده برای طبقهبندی بالینی بیماریهای التهابی صلبیه و اپیاسکلرا استفاده میشود. بر اساس محل، به سه گروه اپیاسکلریت، اسکلریت قدامی و اسکلریت خلفی تقسیم میشود. اسکلریت قدامی بر اساس شکل به انواع منتشر، ندولار و نکروزان (التهابی/غیرالتهابی) تقسیم میشود. تفاوت مهم با اسکلریت قدامی این است که اپیاسکلریت نوع نکروزان ندارد و از نظر مورفولوژی به دو نوع ساده (منتشر) و ندولار تقسیم میشود. این طبقهبندی عمق التهاب (سطحی یا عمیق) و شدت پیشرفت و پیشآگهی را منعکس میکند، بنابراین تعیین نوع بیماری در زمان تشخیص، اساس تصمیمگیری درمانی و توضیح پیشآگهی است. اپیاسکلریت در این طبقهبندی خفیفترین و با بهترین پیشآگهی است.
اپیاسکلریت ساده
شیوع: شایعتر
شروع: ناگهانی
سیر: در حدود ۱۲ ساعت به اوج میرسد و در ۲-۳ روز برطرف میشود
یافتهها: قرمزی به صورت قطاعی (حدود ۶۷٪) یا منتشر (حدود ۳۳٪)
اپیاسکلریت ندولار
شیوع: نسبتاً کمتر
شروع: تدریجی
سیر: تمایل به طولانیتر شدن علائم نسبت به نوع ساده
یافتهها: ندول اپیاسکلرال موضعی نزدیک لیمبوس (قابل جابجایی)
صلبیه از سه لایه تشکیل شده است: اپیاسکلرا، استرومای صلبیه و لامینا فوسکا. اپیاسکلرا یک بافت همبند عروقی روی استرومای صلبیه است که به عنوان یک ساختار فیبروالاستیک بین استرومای صلبیه و تونون کپسول قرار دارد. از دو لایه تشکیل شده است: لایه جداری خارجی (شبکه مویرگی اپیاسکلرال سطحی) و لایه احشایی عمقی (شبکه عروقی با آناستوموز بالا). هر دو شبکه عروقی از شریانهای مژگانی قدامی منشأ میگیرند. بیشتر رشتههای عصبی از شاخههای عصب سهقلو هستند. اپیاسکلرا بین محل اتصال عضلات راست و لیمبوس شبکه عروقی اپیاسکلرال را تشکیل میدهد که معمولاً توسط ملتحمه پنهان است، اما در صورت التهاب گشاد شده و باعث قرمزی روشن میشود. اپیاسکلرا به تدریج به سمت خلف کره چشم نازکتر میشود و در قسمت خلفی، تونون کپسول غالب است.
حساسیت به لمس وجود ندارد و ترشحات چشمی همراه نیست. در صورت وجود درد شدید یا ترشحات واضح، باید اسکلریت، ورم ملتحمه عفونی یا یووئیت قدامی مجدداً بررسی شود. علائم معمولاً ظرف چند روز بهبود یافته یا کاملاً برطرف میشوند و تأثیری بر عملکرد بینایی نمیگذارند. در عود، اغلب در همان ناحیه قبلی یا چشم مقابل رخ میدهد و بیماران اغلب آن را به عنوان «قرمزی همیشگی» تشخیص میدهند. درد شدید مانند اسکلریت که خواب شبانه را مختل میکند یا حساسیت شدید به لمس پلک فوقانی معمولاً در اپیاسکلریت دیده نمیشود.
مشاهده محل و رنگ پرخونی هسته اصلی تشخیص افتراقی است. پرخونی در اپیاسکلریت قرمز روشن تا صورتی است، در مقابل پرخونی عمقی قرمز تیره (به رنگ ارغوانی) در اسکلریت.
| یافته | اپیاسکلریت | اسکلریت |
|---|---|---|
| رنگ پرخونی | قرمز روشن تا صورتی | قرمز تیره (ارغوانی) |
| درد | خفیف تا بدون درد | شدید و منتشرشونده |
| تحرک ندول | دارد | ندارد |
بینایی عمدتاً طبیعی است. ادم ملتحمه، فشار بالای چشم، یووئیت قدامی و کراتیت به ندرت همراه هستند و در صورت وجود، باید اسکلریت یا سایر بیماریها را در نظر گرفت. عدم وجود یافتههای التهابی در ملتحمه پلکی در افتراق از ملتحمه مفید است. در اسکلریت، التهاب ممکن است به بافتهای مجاور گسترش یابد و باعث نفوذ یا زخم در اطراف قرنیه و یووئیت قدامی شود، در حالی که اپی اسکلریت خودمحدودشونده است و تقریباً هرگز بافتهای مجاور را درگیر نمیکند. در لامپ اسلیت، سطح شبکه عروقی اسکلرا شناسایی میشود و اگر حتی با وجود ضایعه برجسته قرمز، عروق اسکلرا قابل مشاهده نباشند، باید احتمال ضایعه تومورال را نیز در نظر داشت.
اپی اسکلریت با عدم وجود ترشحات چشمی و محدود بودن پرخونی به ناحیه نزدیک لیمبوس مشخص میشود. ملتحمه معمولاً بدون درد است و با ترشحات چشمی همراه است و پرخونی در فورنیکس شدیدترین است و با نزدیک شدن به لیمبوس کاهش مییابد. در لامپ اسلیت، عروق اپی اسکلر غیرقابل حرکت و عروق ملتحمه قابل حرکت هستند که این نیز یک نکته افتراقی است. برای جزئیات بیشتر به بخش «روشهای تشخیص و آزمایش» مراجعه کنید.
بیشتر موارد ایدیوپاتیک (بدون علت مشخص) هستند و گزارش شده است که حدود ۲۶-۳۶٪ از کل موارد با بیماری سیستمیک همراه هستند. حتی در موارد ایدیوپاتیک نیز مکانیسمهای ایمونولوژیک دخیل هستند و زمینه آن یک واکنش التهابی غیراختصاصی با مرکزیت لنفوسیتها در شبکه عروق اپی اسکلر سطحی است. سیر عودکننده و تمایل به درگیری دوطرفه نشاندهنده وجود یک اختلال تنظیم ایمنی سیستمیک زمینهای است.
بیماریهای کلاژن عروقی و خودایمنی (شایعترین آنها آرتریت روماتوئید) 1):
واسکولیت (التهاب عروق):
عفونتها: باکتریها، مایکوباکتریومها، سیفلیس، بیماری لایم، ویروس هرپس، زونا و غیره میتوانند علت باشند. اپی اسکلریت همراه با زونای چشمی به جای خود عفونت، پاسخ ایمنی به پاتوژن در نظر گرفته میشود. مواردی از انگل زیرملتحمهای ناشی از Dirofilaria repens که با اپی اسکلریت اشتباه تشخیص داده شده نیز گزارش شده است7).
سایر موارد: نقرس، آتوپی، جسم خارجی، تروما شیمیایی، داروها (توپیرامات، پامیدرونات)، و گزارش به عنوان علامت اولیه COVID-19.
بله، حدود ۳۰٪ از بیماران دارای بیماری سیستمیک همراه هستند. شایعترین آنها آرتریت روماتوئید است، اما میتواند اولین علامت بیماریهایی مانند گرانولوماتوز با پلیآنژیت (GPA) یا بیماری بهجت باشد که تشخیص و درمان زودهنگام در پیشآگهی آنها مؤثر است. در صورت عود مکرر یا همراهی با علائم سیستمیک، بررسیهای سیستمیک مانند فاکتور روماتوئید، آنتیبادی ضد هستهای، ANCA و آزمایش ادرار توصیه میشود.
اپیاسکلریت عمدتاً بر اساس شرح حال و معاینه با لامپ شکاف تشخیص بالینی داده میشود. مشاهده دقیق سطح عروق اسکلرا (سطحی یا عمقی)، رنگ قرمزی، وجود ندول، نازک شدن یا نکروز با لامپ شکاف اساسی است.
قطره فنیلافرین ۲.۵٪ عروق ملتحمه را منقبض کرده و برای افتراق ملتحمه از اپیاسکلریت مفید است. قطره فنیلافرین ۱۰٪ شبکه عروق سطحی اپیاسکلرا را منقبض میکند اما شبکه عمقی را منقبض نمیکند، بنابراین امکان افتراق اپیاسکلریت از اسکلریت فراهم میشود.
آزمون واکنش با قطره اپینفرین رقیقشده ۱:۱۰۰۰ روشی ساده برای تعیین درگیری عروق عمقی است. اگر قرمزی پس از قطره برطرف شود، نشاندهنده اپیاسکلریت و اگر برطرف نشود، نشاندهنده اسکلریت است. ارزیابی جامع با ترکیب سه عامل: تعداد و تحرک ندولها، وجود درد یا حساسیت به لمس، و واکنش به اپینفرین انجام میشود.
آزمونهای واکنش با اپینفرین و فنیلافرین بهویژه در مواردی که ساختار لایهای قرمزی با لامپ شکاف مستقیماً قابل مشاهده نیست یا ندولها کوچک هستند، به عنوان کمک تشخیصی مفیدند. با مشاهده ۱۰ تا ۱۵ دقیقه پس از قطره، وجود انقباض عروق سطحی بررسی میشود و در صورت باقی ماندن قرمزی عروق عمقی، اولویت با درمان اسکلریت است.
تنونیت نیز نوعی اپیاسکلریت در نظر گرفته میشود و تمایز بالینی بین آنها دشوار است. برای تشخیص، ترکیبی از تحرک ندول، وجود یا عدم وجود درد و حساسیت، پاسخ به قطره اپینفرین و یافتههای رنگآمیزی فلورسئین استفاده میشود.
در اپیاسکلریت خفیف و تکنوبت، بررسی سیستمیک گسترده ضروری نیست. در موارد عودکننده یا همراه با علائم سیستمیک، آزمایشهای زیر در نظر گرفته میشود.
در مواردی که اپی اسکلریت به عنوان اولین تظاهر گرانولوماتوز با پلی آنژیت (گرانولوماتوز وگنر) ظاهر میشود، ممکن است اختلال عملکرد کلیه نیز همراه باشد 3). در صورت وجود همزمان التهاب چشمی و ناهنجاری عملکرد کلیه، باید سریعاً به جستجوی واسکولیت سیستمیک از جمله گرانولوماتوز با پلی آنژیت پرداخت. در اپی اسکلریت مقاوم به درمان یا عودکننده، ارزیابی فعالیت بیماری و شروع درمان بیماری زمینهای با همکاری روماتولوژی و داخلی توصیه میشود.
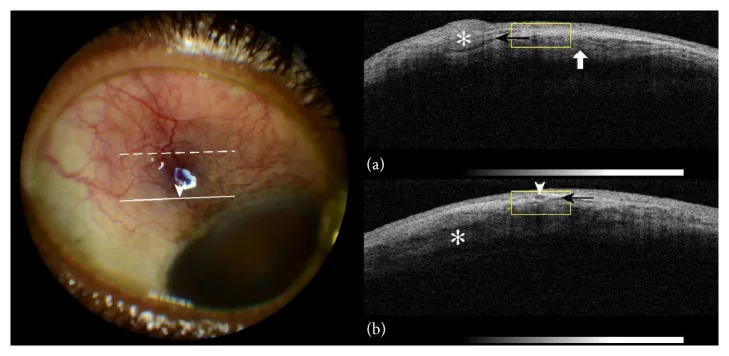
علاوه بر ارزیابی با لامپ اسلیت، از توموگرافی انسجام نوری بخش قدامی (AS-OCT) برای ارزیابی ضخامت لایه اپی اسکلرا و مسیر عروق، و از سونوگرافی (B-mode) برای ارزیابی ضخامت صلبیه به عنوان تشخیص کمکی استفاده میشود. برای رد اسکلریت نکروزان و ارزیابی وجود اسکلریت خلفی، سونوگرافی برای بررسی وجود T-sign (تجمع مایع اطراف غلاف عصب بینایی) انجام میشود. در اپی اسکلریت معمولی، این تصویربرداریها اغلب یافته اختصاصی ندارند و تشخیص بر اساس معاینه مستقیم با لامپ اسلیت و شرح حال و جستجوی سیستمیک انجام میشود.
اپی اسکلریت در بسیاری از موارد بدون درمان طی چند روز تا چند هفته خودبهخود بهبود مییابد. اولین گام در مدیریت، توضیح ماهیت خوشخیم و سیر طبیعی بیماری و نیاز به جستجوی بیماری سیستمیک به بیمار و ایجاد اطمینان خاطر است. کمپرس سرد و اشک مصنوعی خنک برای کاهش علائم تحریکی مانند سوزش و احساس گرما مؤثر است. در موارد خفیف، مداخله دارویی فعال انجام نمیشود و با پیگیری کوتاهمدت چندروزه، بهبود خودبهخودی تأیید میشود تا از عود ناگهانی و عوارض جانبی مداخله درمانی جلوگیری شود.
قطره استروئیدی با غلظت کم، درمان خط اول است. اغلب برای افتراق از اسکلریت، قطره آنتیبیوتیک نیز همزمان تجویز میشود.
اگر پاسخ به درمان با قطره ضعیف باشد، باید به بررسی و درمان اسکلریت روی آورد. قطره استروئیدی علائم را سریعاً کاهش میدهد، اما استفاده طولانیمدت و مکرر ممکن است خطر عود را افزایش داده و باعث قرمزی «بازگشتی» شود.
درمان پس از فروکش علائم به تدریج کاهش یافته و قطع میشود و از ادامه درمان بیرویه خودداری میگردد. استفاده طولانیمدت از قطره استروئیدی خطر افزایش فشار چشم ناشی از استروئید و آب مروارید زیرکپسولی خلفی را به همراه دارد، بنابراین پس از 1 تا 2 هفته بهبودی بررسی و سپس کاهش تدریجی انجام میشود. در موارد عود، فعالیت بیماری در هر دوره عود به طور جداگانه ارزیابی میشود و بهینهسازی درمان بیماری زمینهای اولویت دارد.
در اپیاسکلریت همراه با بیماریهای کلاژن عروقی مانند آرتریت روماتوئید، درمان بیماری زمینهای به طور مستقیم بر پیشآگهی تأثیر میگذارد 1). در صورت مقاومت به درمان موضعی، پردنیزولون خوراکی (کاهش تدریجی از 20-30 میلیگرم در روز) اضافه میشود. موارد نیاز به استروئید سیستمیک بسیار نادر است، مگر در مواردی که بیماری التهابی سیستمیک آشکار وجود داشته باشد.
در اپیاسکلریت همراه با گرانولوماتوز با پلیآنژیت، درمان القای بهبودی با سیکلوفسفامید یا ریتوکسیماب مؤثر است 3)4). گزارش شده است که ریتوکسیماب در مقایسه با سیکلوفسفامید نرخ بهبودی بالاتری در 6 ماه دارد (64٪ در مقابل 53٪) 3).
قطره استروئید به سرعت علائم اپیاسکلریت را سرکوب میکند، اما پس از قطع، ممکن است باعث قرمزی «ریباند» و تشدید شدیدتر عود شود. بنابراین، استفاده از استروئید بحثبرانگیز است و در موارد خفیف، برخی توصیه به مشاهده بدون درمان یا اولویت دادن به NSAID میکنند. در صورت عود مکرر، مصرف خوراکی مهارکننده COX2 یا بررسی بیماری سیستمیک توصیه میشود.
مکانیسم بروز اپیاسکلریت هنوز به طور کامل شناخته نشده است. در ناحیه آسیبدیده، گشاد شدن عروق و پرخونی در شبکه عروقی اپیاسکلر سطحی رخ میدهد و نفوذ سلولهای التهابی، عمدتاً لنفوسیتها، در اپیاسکلرا و کپسول تنون مشاهده میشود. تفاوت اساسی با اسکلریت این است که پارانشیم صلبیه درگیر نمیشود. نفوذ سلولهای التهابی عمدتاً از سلولهای T و تعداد کمی پلاسماسل تشکیل شده است و تصویر التهاب چرکی با غلبه نوتروفیلها یا تشکیل گرانولوم معمولاً دیده نمیشود.
از نظر هیستوپاتولوژیک، این یک التهاب غیر گرانولوماتوز است که عمدتاً با گشاد شدن عروق و نفوذ لنفوسیتها مشخص میشود. در اپیاسکلریت ندولار، در مرکز ضایعه نکروز فیبرینوئید و در اطراف آن آرایش سلولهای اپیتلیوئید مشاهده میشود. این یافتهها مشابه تصویر التهاب گرانولوماتوز در اسکلریت است و برخی دیدگاهها اپیاسکلریت و اسکلریت را به عنوان طیفی از تفاوت در عمق التهاب در نظر میگیرند. نکروز فیبرینوئید کوچک مقیاس مشاهده شده در اپیاسکلریت را میتوان به عنوان نوع خفیفتر تغییرات نکروتیک گستردهتر در اسکلریت درک کرد.
پیشرفت التهاب تولید گونههای فعال اکسیژن (ROS) را افزایش داده و استرس اکسیداتیو را تشدید میکند2). مقدار کل ویتامین C در شبکیه انسان حدود 20 برابر پلاسما است و بافت چشم به شدت به سیستم آنتیاکسیدانی وابسته است. در اپیاسکلریت خودایمنی، کاهش عملکرد این سیستم آنتیاکسیدانی ممکن است باعث التهاب مزمن و آسیب بافتی در اپیاسکلرا شود2). ROS با آسیب به اندوتلیوم عروقی و تحریک ترشح سیتوکینهای التهابی، باعث گشاد شدن عروق پایدار و افزایش نفوذپذیری میشود. قرار گرفتن مزمن سطح چشم و اپیاسکلرا در معرض استرس اکسیداتیو به عنوان یکی از عوامل اپیاسکلریت عودکننده مورد توجه است و اهمیت درمانی مداخلات آنتیاکسیدانی بررسی میشود.
از نظر بالینی، اپیاسکلریت به ندرت مستقیماً به اسکلریت تبدیل میشود. از سوی دیگر، در اکثر موارد اسکلریت، التهاب در اپیاسکلرا (تغییرات اپیاسکلریتی) نیز دیده میشود، بنابراین این دو به جای بیماریهای کاملاً مستقل، به عنوان یک پیوستار بر اساس عمق عروق درگیر در التهاب درک میشوند. اپیاسکلریت عمدتاً شبکه عروقی اپیاسکلر سطحی (لایه جداری) را درگیر میکند، در حالی که اسکلریت از شبکه عروقی عمقی تا پارانشیم صلبیه را درگیر میکند.
در محل اتصال عضلات راست، ضخامت صلبیه حدود 0.3 میلیمتر است که نازکترین قسمت است و آسیبپذیری بالایی در برابر التهاب و تروما دارد. شبکه عروقی اپیاسکلر از طریق شریانهای مژگانی قدامی خونرسانی فراوانی دریافت میکند، بنابراین پرخونی در هنگام التهاب به سرعت آشکار میشود. از سوی دیگر، خود صلبیه بافتی با عروق کم است و التهاب عمیق مانند اسکلریت نادر است. ویژگی آناتومیک گشاد شدن برگشتپذیر عروق ناشی از شریانهای مژگانی قدامی در اپیاسکلریت، مبنای مکانیسمی است که در تست قطره اپینفرین پرخونی به سرعت فروکش میشود، در حالی که در واسکولیت عمقی صلبیه این واکنش دیده نمیشود و این مبنای پاتوفیزیولوژیک برای تشخیص افتراقی است.
یک گزارش موردی وجود دارد که در یک مرد ۶۰ ساله مبتلا به اپیاسکلریت عودکننده ایدیوپاتیک، پس از شروع مصرف روزانه ۵۰۰ میلیگرم ویتامین C، به مدت ۷ ماه عود مشاهده نشد 2). ویتامین C یک آنتیاکسیدان قوی است و احتمال میرود که با کاهش استرس اکسیداتیو، التهاب بافت چشم را مهار کند. مشخص شده است که بافت چشم به سیستم آنتیاکسیدانی وابستگی بالایی دارد، به طوری که غلظت ویتامین C در شبکیه حدود ۲۰ برابر پلاسما است. بنابراین، مکملهای ویتامین C و سایر مواد مغذی آنتیاکسیدان میتوانند کاندیدای استراتژیهای پیشگیری از عود باشند 2). با این حال، برای اثبات اثربخشی، انجام مطالعات مورد-شاهدی کنترلشده و کارآزماییهای بالینی در آینده ضروری است 2). در حال حاضر، این رویکرد تنها به عنوان یک درمان کمکی در موارد عود شدید یا مواردی که با خشکی چشم یا التهاب مزمن سطح چشم همراه هستند، در نظر گرفته میشود.
گرانولوماتوز با پلیآنژیت (GPA) در صورت عدم درمان، یک بیماری کشنده با میزان مرگومیر ۸۰٪ در سال است، اما با درمان سرکوبکننده ایمنی، میزان مرگومیر به ۱۰٪ کاهش مییابد 3). از آنجایی که اپیاسکلریت میتواند اولین علامت GPA باشد، چشمپزشکان باید این ارتباط را بشناسند و در موارد اپیاسکلریت عودکننده، بررسی سیستمیک را به طور فعال انجام دهند 3)4). به ویژه، همزمانی التهاب چشمی و اختلال عملکرد کلیه، نشانهای قوی برای گرانولوماتوز با پلیآنژیت است 3).
اثربخشی داروهای بیولوژیک مانند مهارکنندههای TNFα و ریتوکسیماب در اپیاسکلریت و اسکلریت همراه با آرتریت روماتوئید گزارش شده است 1). اینفلیکسیماب و آدالیموماب در زمینه آرتریت روماتوئید و یووئیت سابقه دارند و برای اسکلریت و اپیاسکلریت مقاوم نیز مورد بررسی قرار میگیرند. از سوی دیگر، اتانرسپت به دلیل واکنش متناقض القا یا تشدید التهاب چشمی شناخته شده است و انتخاب دارو نیازمند احتیاط است 1). ریتوکسیماب یک آنتیبادی مونوکلونال علیه سلولهای B است و اثربخشی آن در التهاب چشمی مرتبط با واسکولیت نشان داده شده است. استفاده از این داروهای بیولوژیک با همکاری نزدیک با روماتولوژیستها و متخصصان بیماریهای خودایمنی تصمیمگیری میشود.
مواردی از بیماران مبتلا به اپیاسکلریت که در واقع تومور متاستاتیک داخل چشمی 6) یا انگل زیر ملتحمه 7) داشتهاند گزارش شده است. بنابراین در اپیاسکلریت مقاوم و عودکننده، رد کردن بیماریهای بدخیم و عفونی اهمیت دارد. معاینه با لامپ شکاف برای ارزیابی دقیق تومور شامل عروق، تحرک تومور، شفافیت عروق اسکلرا، چسبندگی به بافتهای اطراف و پاسخ به درمان، سرنخهای تشخیصی را فراهم میکند. ضایعات برجسته پایدار که به قطرههای استروئیدی معمولی پاسخ نمیدهند، دلیلی برای بررسی فعال با بیوپسی و تصویربرداری هستند.
مطالعات مشاهدهای طولانیمدت در مورد سیر طبیعی اپیاسکلریت و زمان بروز بیماریهای سیستمیک محدود هستند و به ویژه دادههای مربوط به بروز و پروفایل بیماریهای همراه در جمعیت ژاپنی کافی نیست. گزارشهای قبلی از کشورهای غربی بروز سالانه حدود 40-60 مورد در 100,000 نفر را نشان میدهند، اما این اعداد به دلیل تفاوتهای نژادی، محیط زندگی و تفاوت در رجیستریهای یووئیت متفاوت است. انتظار میرود که با ایجاد رجیستریهای بالینی و مطالعات چندمرکزی، عوامل خطر عود و زمان بروز بیماریهای سیستمیک شناسایی شوند.
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.