لنفوم ناحیه حاشیهای خارج گرهی
ظاهر: ضایعات لکهای مسطح و متحرک به رنگ صورتی سالمون.
توزیع: شایع در فورنیکس و ملتحمه کره چشم. اغلب یکطرفه (82%). 1)
ویژگیها: درجه پایین و پیشرفت آهسته. شایعترین زیرگروه (81%). پیشآگهی خوب.

لنفوم بدخیم ملتحمه یک لنفوم بدخیم اولیه ملتحمه ناشی از تکثیر مونوکلونال سلولهای B است. از بافت لنفاوی مرتبط با ملتحمه (CALT) منشأ گرفته و 25 تا 30 درصد لنفومهای آدنکس چشم را تشکیل میدهد. 1)
اکثریت قریب به اتفاق این موارد مربوط به لنفوم MALT (لنفوم بافت لنفاوی مرتبط با مخاط) است. لنفوم MALT اولیه ملتحمه که لنفوم CALT نیز نامیده میشود، تمایل به درجه پایین، پیشرفت آهسته و محدودیت به مخاط موضعی دارد که از نظر ماهیت و پیشآگهی با لنفومهای با درجه بالا تفاوت زیادی دارد. در مقابل، لنفومهای سلول متوسط و بزرگ منتشر دارای میتوزهای فراوان هستند و احتمال متاستاز از لنفوم سایر اندامها بیشتر است.
میزان بروز 0.2 مورد در 100,000 نفر نادر است و 1 تا 2 درصد از کل لنفومهای غیر هوچکین را تشکیل میدهد. 1) بیشتر در دهه 60 سالگی به بعد رخ میدهد و میزان بروز لنفوم ناحیه حاشیهای خارج گرهی و لنفوم فولیکولار بین سالهای 1980 تا 2005 روند افزایشی داشته است. 1) اگرچه در افراد مسن شایعتر است، اما مواردی در سن 33 ماهگی نیز گزارش شده است. بروز لنفوم آدنکس چشم در کودکان بسیار نادر و 0.12 مورد در یک میلیون نفر است. 1)
زیرگروههای بافتی در یک مطالعه روی ۱۰۱۴ مورد عبارتند از: لنفوم ناحیه حاشیهای خارج گرهی ۸۱٪، لنفوم فولیکولار (FL) ۸٪، لنفوم سلول مانتل (MCL) ۳٪، لنفوم منتشر سلول بزرگ B (DLBCL) ۳٪ که ۹۸٪ از نوع سلول B هستند. 1) اکثراً لنفوم غیرهوچکین سلول B هستند که با روند کلی لنفومهای ناحیه چشم همخوانی دارد.
از نظر تاریخی، اولین گزارش در سال ۱۸۷۲ توسط آرنولد و بکر ارائه شد و در سال ۱۹۸۴ آیزاکسون مفهوم بافت لنفاوی مرتبط با مخاط (MALT) را پایهگذاری کرد. 1) در طبقهبندی WHO 2017 بیش از ۸۰ زیرگروه تعریف شده است. 1)
میزان بروز ۰٫۲ مورد در هر ۱۰۰٬۰۰۰ نفر است و ۲۵ تا ۳۰٪ از کل لنفومهای زائده چشم را تشکیل میدهد. 1) این بیماری نادر معادل ۱ تا ۲٪ از کل لنفومهای غیرهوچکین است. بیشتر در دهه ۶۰ سالگی به بعد رخ میدهد و بروز آن در کودکان بسیار نادر و ۰٫۱۲ مورد در هر یک میلیون نفر است. 1)
لنفوم MALT (لنفوم نوع بافت لنفاوی مرتبط با مخاط) یک اصطلاح کلی برای لنفومهای سلول B با درجه پایین است که از بافتهای مخاطی مانند دستگاه گوارش، غدد بزاقی، ریه، حدقه چشم و ملتحمه منشأ میگیرند. این لنفومها از بافت لنفاوی اکتسابی موضعی ناشی از التهاب مزمن یا عفونت منشأ گرفته و با پیشرفت آهسته و محدودیت موضعی مشخص میشوند. نوع اولیه ملتحمه لنفوم CALT نامیده میشود و پیشآگهی نسبتاً خوبی دارد.
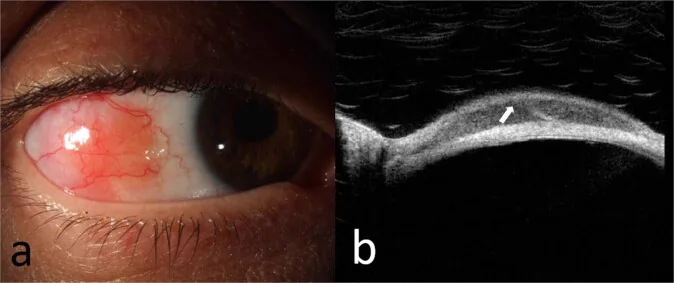
علامت اصلی توده ملتحمهای است که اغلب با احساس جسم خارجی همراه نیست. در برخی موارد، بیماران مدت طولانی به عنوان ورم ملتحمه مزمن درمان شدهاند تا اینکه تشخیص داده میشوند.
ضایعات برجسته نیمهشفاف به رنگ صورتی سالمون در ناحیه فورنیکس و ملتحمه کره چشم ظاهر میشوند. تشخیص ظاهری از هیپرپلازی لنفوئیدی واکنشی (RLH) دشوار است.
محل شایع، ملتحمه فورنیکس است و با پیشرفت ممکن است به کل ملتحمه گسترش یابد. بررسی ملتحمه پلک فوقانی با اورژن نیز نکته مهمی است. بیش از 90% موارد به رنگ صورتی هستند و قطر پایه 15 میلیمتر، ضخامت 3 میلیمتر و 2-3 عدد در هر چشم معمول است. 1) دو سوم موارد یکطرفه هستند (82% لنفوم ناحیه حاشیهای خارج گرهی) و 62% در ملتحمه فوقانی یا تحتانی رخ میدهند. تنها 7% به لیمبوس میرسند. 1) ممکن است دوطرفه نیز رخ دهد و به طور همزمان یا پس از سالها در چشم مقابل ظاهر شود.
تصویر بالینی بر اساس زیرگروه به شرح زیر است:
لنفوم ناحیه حاشیهای خارج گرهی
ظاهر: ضایعات لکهای مسطح و متحرک به رنگ صورتی سالمون.
توزیع: شایع در فورنیکس و ملتحمه کره چشم. اغلب یکطرفه (82%). 1)
ویژگیها: درجه پایین و پیشرفت آهسته. شایعترین زیرگروه (81%). پیشآگهی خوب.
لنفوم فولیکولار / لنفوم سلول مانتل
لنفوم فولیکولار: اغلب به صورت ضایعات چندندولار ظاهر میشود. 1)
لنفوم سلول مانتل: توده بزرگ و قرمز تیره. 1)
ویژگیها: لنفوم فولیکولار درجه پایین است. لنفوم سلول مانتل اغلب با درگیری سیستمیک همراه است.
لنفوم منتشر سلول B بزرگ / سلول T
لنفوم منتشر سلول B بزرگ: توده با رنگ مایل به خاکستری که به سرعت بزرگ میشود. 1)
لنفوم سلول T: 30% در لیمبوس رخ میدهد. ممکن است با اسکلریت همراه باشد. 1)
ویژگی: درجه بدخیمی بالا. نیاز به اقدام فوری.
توده ملتحمهای به رنگ صورتی سالمون در هیپرپلازی لنفوئیدی واکنشی نیز ظاهر مشابهی دارد. افتراق تنها بر اساس ظاهر دشوار است و برای تشخیص قطعی حتماً نیاز به بیوپسی است. برای جزئیات به بخش «روشهای تشخیص و آزمایش» مراجعه کنید.
پاتوژنز لنفوم بدخیم ملتحمه، نارسایی در کنترل سلولهای B ناشی از تحریک مزمن آنتیژنی در نظر گرفته میشود. به طور معمول، بافت لنفوئیدی در ملتحمه وجود ندارد، اما با تداوم التهاب مزمن، بافت لنفوئیدی مرتبط با مخاط به دست میآید و لنفوم MALT از آن ایجاد میشود.
برای تشخیص قطعی، بررسی بافتشناسی با بیوپسی ضروری است. تشخیص تنها با یافتههای بالینی و تصویربرداری ممکن نیست. لنفوم بدخیم مونوکلونال است، در حالی که هیپرپلازی لنفوئیدی واکنشی پلیکلونال است و این نکته هسته افتراق را تشکیل میدهد.
بیوپسی با برداشتن بخشی یا تمام تومور برای بررسی پاتولوژیک انجام میشود. توصیه میشود حجم نمونه بیوپسی حداقل 250 میلیگرم باشد (به دلیل نیاز به آزمایش بازآرایی ژن). از آنجایی که لنفوم ملتحمه به صورت نازک و گسترده رشد میکند، ممکن است برای جلوگیری از چسبندگی پلک به کره چشم، نیاز به تقسیم ناحیه برداشت به دو محل باشد.
پروفایل ایمنی بر اساس زیرگروه به شرح زیر است:
| زیرگروه | مارکرهای مشخصه |
|---|---|
| لنفوم ناحیه حاشیهای خارج گرهی (EMZL / MALT) | CD20+، CD5−، CD10−، BCL2+ |
| لنفوم فولیکولار | CD10+، BCL2+ |
| لنفوم سلول مانتل | CD5+، CyclinD1+ |
| لنفوم لنفوبلاستیک سلول T | CD7+، CD10+، TdT+ |
هنگامی که لنفوم بدخیم تشخیص داده شد، جستجوی سیستمیک برای یافتن ضایعه اولیه انجام میشود. همکاری با هماتولوژی برای تشخیص مرحله بیماری مهم است.
برای جستجوی سیستمیک از موارد زیر استفاده میشود:
مرحله بیماری با استفاده از طبقهبندی Ann Arbor (برای لنفوم اربیتال ممکن است طبقهبندی Lugano نیز اعمال شود) ارزیابی میشود و مستقیماً به تصمیمگیری درمانی مرتبط است.
| مرحله | تعریف | راهنمای خط مشی درمان |
|---|---|---|
| مرحله IE (موضعی) | محدود به ملتحمه و زائدههای چشمی | رادیوتراپی انتخاب اول است |
| مرحله IIE و بالاتر | درگیری غدد لنفاوی یا سایر اندامها | شیمیدرمانی سیستمیک در نظر گرفته میشود |
توموگرافی انسجام نوری با وضوح بالا اطلاعات کمکی ارائه میدهد، اما تشخیص قطعی تنها با بررسی پاتولوژیک بیوپسی امکانپذیر است. 1) PET/CT برای مرحلهبندی سیستمیک مفید است، اما برای تشخیص موضعی استفاده نمیشود. تأیید کلونالیته با آنالیز بازآرایی ژنی (PCR یا ساترن بلات) مبنای تشخیص قطعی است.
درمان با همکاری هماتولوژی و چشمپزشکی انجام میشود. برداشت کامل جراحی دشوار است، تومور به پرتودرمانی حساس بوده و به شیمیدرمانی نیز پاسخ خوبی میدهد. استراتژی درمان بر اساس مرحله (طبقهبندی Ann Arbor) و زیرگروه بافتی تعیین میشود.
در مرحلهای که هیپرپلازی لنفوئیدی واکنشی مشکوک است، ابتدا ممکن است از قطره سیکلوسپورین A 0.05% (2-4 بار در روز) یا قطره استروئیدی با غلظت پایین برای پیگیری استفاده شود. گاهی پسرفت حاصل میشود، اما در صورت تشخیص بدخیمی، سریعاً به درمان زیر منتقل میشود.
پرتودرمانی درمان خط اول است. به ویژه در لنفوم ناحیه حاشیهای خارج گرهی (لنفوم MALT) مؤثر است. در حین پرتودهی، چشم با لنز تماسی سربی محافظت میشود. ممکن است از پرتودرمانی با الکترون نیز استفاده شود.
پرتودرمانی خارجی با 24 گری در 12 جلسه، نرخ کنترل موضعی 5 ساله 89-100% گزارش شده است. 1) با استفاده از پرتودرمانی با دوز بسیار پایین (4 گری در 2 جلسه) برای کاهش عوارض، پاسخ کامل 85% و نرخ کنترل 2 ساله 75% به دست آمده است. 1)
تکدرمانی با ریتوکسیماب (375 mg/m² × 4 دوره) نیز یک گزینه است. 1) تزریق موضعی داخل ضایعه ریتوکسیماب (50 mg) در موارد عود یا در بیمارانی که درمان موضعی میخواهند استفاده میشود و نرخ پاسخ کامل 73% گزارش شده است. 1)
برای لنفوم CD20 مثبت، درمان R-CHOP (ریتوکسیماب 375 mg/m² + CHOP) انتخاب میشود. برای موارد کمدرجه و محدود، اینترفرون آلفا-2b (1-1.5 MIU، زیرجلدی 3 بار در هفته) نرخ بقای بدون پیشرفت 5 ساله 85% گزارش شده است. 1)
در موارد مثبت PCR برای کلامیدوفیلا پسیتاسی، درمان آنتیبیوتیکی با داکسیسایکلین 100 mg (دو بار در روز) امتحان شده و نرخ بقای بدون پیشرفت 5 ساله 55% گزارش شده است. 1)
دادههای پاسخ به هر روش درمانی در زیر ارائه شده است.
| روش درمانی | موارد کاربرد اصلی | نرخ پاسخ اصلی |
|---|---|---|
| پرتو درمانی خارجی 24Gy/12 جلسه | انتخاب اول برای موارد محدود | کنترل 5 ساله 89-100%1) |
| پرتو درمانی با دوز بسیار پایین 4Gy/2 جلسه | مواردی که کاهش عوارض جانبی مد نظر است | پاسخ کامل 85%1) |
| ریتوکسیماب داخل ضایعه 50 میلیگرم | موارد عود یا تمایل به درمان موضعی | پاسخ کامل 73%1) |
| اینترفرون آلفا-2b 1-1.5 میلیون واحد بینالمللی سه بار در هفته | موارد با درجه پایین و محدود | بقای بدون پیشرفت 5 ساله 85%1) |
| داکسی سایکلین 100 میلیگرم (C. psittaci+) | موارد مرتبط با عفونت | نرخ بقای بدون پیشرفت 5 ساله 55%1) |
در مطالعه IELSG-19، گروه ریتوکسیماب + کلرامبوسیل در مقایسه با گروه کلرامبوسیل به تنهایی، نرخ بقای بدون پیشرفت 5 ساله 68% در مقابل 51% و نرخ پاسخ 95% در مقابل 86% را نشان داد. 1) کرایوتراپی در 42 مورد، پسرفت ضایعه در 98% گزارش شده است. 1)
برای لنفوم لنفوبلاستیک سلول T، درمان با hyper-CVAD+HD-MA نرخ پاسخ کامل 91%، بقای بدون پیشرفت 3 ساله 66% و بقای کلی 3 ساله 70% را گزارش کرده است. 2)
لنفوم ناحیه حاشیهای خارج گرهی در حدود 20% موارد پس از درمان به سمت درگیری سیستمیک پیشرفت میکند و مواردی از انتشار پس از بیش از 10 سال نیز مشاهده شده است. 1) برای تشخیص زودهنگام عود و پیشرفت سیستمیک، معاینات دورهای منظم طولانی مدت ضروری است. فاصله و مدت پیگیری باید با پزشک معالج تعیین شود.
لنفوم بدخیم ملتحمه از بافت لنفاوی مرتبط با ملتحمه (واقع در لیمبوس و فورنیکس) منشأ میگیرد. به طور معمول، ملتحمه فاقد بافت لنفاوی است، اما در اثر التهاب مزمن، عفونت یا تحریک خودایمنی، بافت لنفاوی مرتبط با مخاط به صورت اکتسابی ایجاد شده و لنفوم در آن رخ میدهد.
لنفوم MALT در نتیجه تکثیر توموری سلولهای ناحیه حاشیهای (سلولهای B) از طریق فعالسازی مزمن مسیر NF-κB ایجاد میشود. 1)
برای تعیین نئوپلاستیک (بدخیم) یا واکنشی (خوشخیم) بودن، تحلیل بازآرایی ژن ایمونوگلوبولین/گیرنده سلول T مفید است. اگر تکثیر مونوکلونال تأیید شود، بدخیم در نظر گرفته میشود و اگر پلیکلونال باشد، به عنوان واکنشی تلقی میشود. حتی اگر یافتههای بالینی مشابه باشند، این آزمایش زیستشناسی مولکولی برای تشخیص قطعی ضروری است.
Sugawara و همکاران (2022) یک مورد بسیار نادر از لنفوم لنفوبلاستیک پیشساز سلول T را که در ملتحمه ایجاد شده بود گزارش کردند. یک مرد 61 ساله با توده ملتحمهای به رنگ صورتی سالمون مراجعه کرد که CD7+، CD10+، TdT+، CD20- بود. بقای کلی 5 ساله در بزرگسالان مبتلا به لنفوم لنفوبلاستیک سلول T که حدود 2% از کل لنفومها را تشکیل میدهد، 26% و ضعیف است. 2)
با استفاده از توالییابی نسل جدید برای تحلیل جامع جهشهای ژنتیکی، شناسایی نشانگرهای پیشآگهی در حال پیشرفت است. 1) بیان BCL-6، MUM1/IRF4 و Ki-67، اندازه تومور بیش از 30 میلیمتر و Ki-67 بیش از 10% به عنوان عوامل پیشآگهی نامطلوب مورد توجه قرار گرفتهاند. 1)
مفید بودن پایش غیرتهاجمی اثر درمان با استفاده از توموگرافی انسجام نوری با وضوح بالا در حال بررسی است. 1) این روش امکان پیگیری تغییرات تومور را بدون نیاز به بیوپسی مکرر فراهم میکند.
ارتباط بین میکروبیوم ملتحمه، از جمله Delftia sp. (باسیل گرممنفی)، و بروز لنفوم ملتحمه مطرح شده است و به عنوان یک مسیر جدید برای تحریک مزمن آنتیژنی در حال مطالعه است. 1)
کاربرد داروهای هدفمند مولکولی مانند مهارکنندههای BTK در لنفوم ملتحمه در حال بررسی است. 1) این داروها به عنوان گزینههای درمانی جدید برای موارد عودکننده و مقاوم به درمان امیدوارکننده هستند.
McGrath LA, Ryan DA, Warrier SK, Coupland SE, Glasson WJ. Conjunctival Lymphoma. Eye. 2023;37:837-848.
Sugawara R, Usui Y, Takahashi R, Nagao T, Goto H. A case of conjunctival precursor T cell lymphoblastic lymphoma presenting with salmon colored conjunctival mass. Am J Ophthalmol Case Rep. 2022;25:101382.
Baltă AC, Mihai MA, Ionescu AM, Radu M, Chițac I, Murgoi G, et al. Conjunctival lymphoma: case report. Rom J Ophthalmol. 2025;69(3):440-449. PMID: 41189780.