節外性辺縁帯リンパ腫
外観:可動性のサーモンピンク色の扁平な斑状病変。
分布:円蓋部・球結膜に好発。片眼性が多い(82%)。1)
特徴:低悪性度で緩徐に進行。最多亜型(81%)。予後良好。
結膜悪性リンパ腫は、B細胞の単クローン性増殖による結膜原発の悪性リンパ腫である。結膜付属リンパ組織(conjunctiva-associated lymphoid tissue, CALT)から発生し、眼付属器リンパ腫の25〜30%を占める。1)
そのうち大多数はMALTリンパ腫(lymphoma of mucosa-associated lymphoid tissue)と呼ばれる粘膜関連リンパ組織由来リンパ腫に該当する。結膜原発のMALTリンパ腫はCALT lymphomaとも称され、低悪性度・緩徐進行・粘膜局所に限局する傾向を持つ点で、他の高悪性度リンパ腫とは性質や予後が大きく異なる。一方、びまん性中細胞型・大細胞型リンパ腫では核分裂像が多く、他臓器リンパ腫の転移である可能性が高い。
罹患率は10万人あたり0.2例と稀であり、非ホジキンリンパ腫全体の1〜2%に相当する。1) 60歳代以降に多く、1980〜2005年にかけて節外性辺縁帯リンパ腫および濾胞性リンパ腫の罹患率は上昇傾向を示した。1) 高齢者に多いが、生後33ヶ月での発症報告もある。小児の眼付属器リンパ腫の罹患率は100万人あたり0.12例と極めて稀である。1)
組織亜型は、1014例の集計で節外性辺縁帯リンパ腫81%、濾胞性リンパ腫(follicular lymphoma, FL)8%、マントル細胞リンパ腫(mantle cell lymphoma, MCL)3%、びまん性大細胞型B細胞リンパ腫(diffuse large B-cell lymphoma, DLBCL)3%であり、98%がB細胞系である。1) ほとんどが非ホジキンB細胞リンパ腫であり、眼科領域リンパ腫全体の傾向とも一致する。
歴史的には1872年にArnoldとBeckerが初報告し、1984年にIsaacsonが粘膜関連リンパ組織(MALT)の概念を確立した。1) WHO 2017分類では80以上の亜型が定義されている。1)
罹患率は10万人あたり0.2例であり、眼付属器リンパ腫全体の25〜30%を占める。1) 非ホジキンリンパ腫全体の1〜2%に相当する稀な疾患である。60歳代以降に多く、小児での発症は100万人あたり0.12例と極めて稀である。1)
MALTリンパ腫(粘膜関連リンパ組織型リンパ腫)は、消化管・唾液腺・肺・眼窩・結膜など粘膜組織から生じる低悪性度B細胞リンパ腫の総称である。慢性炎症や感染によって局所に獲得されたリンパ組織を起源とし、緩徐進行・局所限局という特徴を持つ。結膜原発のものはCALT lymphomaと呼ばれ、予後は比較的良好である。
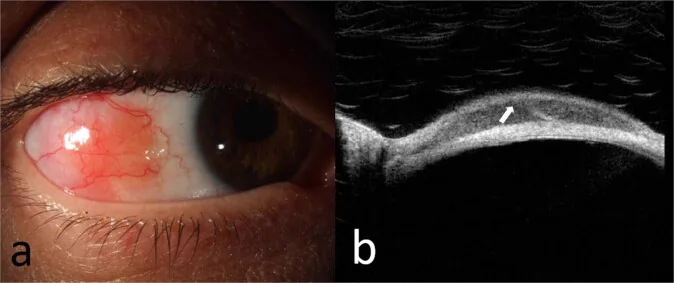
主症状は結膜腫瘤であり、異物感に乏しいことが多い。慢性結膜炎として長期間加療されてきた後に診断される例もある。
サーモンピンク色の半透明な隆起性病変が円蓋部〜球結膜に出現する。反応性リンパ組織過形成(reactive lymphoid hyperplasia, RLH)との外観上の鑑別は困難である。
好発部位は円蓋部結膜であり、進行すると結膜全体に拡大することがある。上眼瞼結膜を翻転して確認することも重要なポイントである。90%超がピンク色を呈し、底部径15mm・厚さ3mm・1眼あたり2〜3個が典型的である。1) 片眼性が2/3(節外性辺縁帯リンパ腫82%)を占め、62%が上方または下方結膜に発生する。輪部への到達は7%のみである。1) 両眼性に発生することもあり、同時または年余を経て対側眼に生じる場合がある。
亜型別の臨床像は以下の通りである。
節外性辺縁帯リンパ腫
外観:可動性のサーモンピンク色の扁平な斑状病変。
分布:円蓋部・球結膜に好発。片眼性が多い(82%)。1)
特徴:低悪性度で緩徐に進行。最多亜型(81%)。予後良好。
濾胞性 / マントル細胞リンパ腫
濾胞性リンパ腫:多結節性病変を呈することが多い。1)
マントル細胞リンパ腫:大型で暗赤色の腫瘤。1)
特徴:濾胞性リンパ腫は低悪性度。マントル細胞リンパ腫は全身病変を伴うことが多い。
びまん性大細胞型B細胞 / T細胞
サーモンピンク色の結膜腫瘤は反応性リンパ組織過形成でも同様の外観を呈する。外観のみによる鑑別は困難であり、確定診断には必ず生検が必要である。詳細は「診断と検査方法」の項を参照。
結膜悪性リンパ腫の発症機序は、慢性抗原刺激によるB細胞制御不全と考えられている。通常、結膜にはリンパ組織が存在しないが、慢性炎症が持続することで粘膜関連リンパ組織が獲得され、そこからMALTリンパ腫が発生する。
確定診断には生検による病理組織学的検査が必須である。臨床所見・画像検査のみでは診断できない。悪性リンパ腫は単クローン性であるのに対して、反応性リンパ過形成は多クローン性であり、この点が鑑別の核心となる。
生検は腫瘍の一部または全部を切除して病理学的検討を行う。生検検体量は250mg以上を確保することが推奨される(遺伝子再構成検査に必要なため)。結膜リンパ腫は薄く広く増殖するため、瞼球癒着が起こらないよう切除範囲を2ヶ所に分けるなどの工夫が必要な場合もある。
亜型別の免疫プロファイルは以下の通りである。
| 亜型 | 特徴的マーカー |
|---|---|
| 節外性辺縁帯リンパ腫(EMZL / MALT) | CD20+、CD5−、CD10−、BCL2+ |
| 濾胞性リンパ腫 | CD10+、BCL2+ |
| マントル細胞リンパ腫 | CD5+、CyclinD1+ |
| T細胞リンパ芽球性リンパ腫 | CD7+、CD10+、TdT+ |
悪性リンパ腫と診断されたら、原発巣がないか全身的検索を行う。血液内科と連携して病期診断を行うことが重要である。
全身検索には以下を用いる。
病期はAnn Arbor分類(眼付属器リンパ腫にはLugano分類が適用されることもある)で評価し、治療方針決定に直結する。
| 病期 | 定義 | 治療方針の目安 |
|---|---|---|
| IE期(限局性) | 結膜・眼付属器に限局 | 放射線療法が第一選択 |
| IIE期以上 | リンパ節・他臓器に病変あり | 全身化学療法を考慮 |
高解像度光干渉断層計は補助的な情報を提供するが、確定診断は生検による病理組織診断のみで可能である。1) PET/CTは全身病期分類に有用だが、局所診断には用いない。遺伝子再構成解析(PCRまたはサザンブロット法)による単クローン性の確認が確定診断の根拠となる。
治療は血液内科と眼科が連携して行う。外科的完全切除は困難であり、放射線感受性が高く化学療法にも反応しやすい。治療方針は病期(Ann Arbor分類)と組織亜型に応じて決定する。
反応性リンパ過形成が疑われる段階では、まず0.05%シクロスポリンA点眼(1日2〜4回)または低濃度ステロイド点眼で経過を観察することがある。退縮が得られる場合もあるが、悪性と診断された場合は速やかに以下の治療に移行する。
放射線療法が第一選択である。特に節外性辺縁帯リンパ腫(MALTリンパ腫)に著効する。照射時は鉛コンタクトレンズで眼球を保護する。電子線照射が用いられる場合もある。
外照射24Gy/12回分割で5年局所制御率89〜100%が報告されている。1) 副作用軽減を目的に超低線量照射(4Gy/2回分割)を用いた場合、完全奏効85%・2年制御率75%が得られている。1)
リツキシマブ単剤投与(375mg/m²×4クール)も選択肢となる。1) 病変内リツキシマブ局所注射(50mg)は再発例や局所治療を希望する例に用いられ、完全奏効率73%が報告されている。1)
CD20陽性リンパ腫にはR-CHOP療法(リツキシマブ375mg/m² + CHOP)が選択される。インターフェロンα-2b(1〜1.5MIU・週3回皮下注)は低悪性度・限局例で5年無増悪生存率85%が報告されている。1)
Chlamydophila psittaci PCR陽性例では、ドキシサイクリン100mg(1日2回)による抗菌薬治療が試みられ、5年無増悪生存率55%が報告されている。1)
各治療法の奏効データを以下に示す。
| 治療法 | 主な適応 | 主な奏効率 |
|---|---|---|
| 外照射24Gy/12回 | 限局例第一選択 | 5年制御89〜100%1) |
| 超低線量外照射4Gy/2回 | 副作用軽減希望例 | 完全奏効85%1) |
| 病変内リツキシマブ50mg | 再発・局所希望例 | 完全奏効73%1) |
| インターフェロンα-2b 1〜1.5MIU×週3回 | 低悪性度・限局例 | 5年無増悪生存率85%1) |
| Doxycycline 100mg(C. psittaci+) | 感染関連例 | 5年無増悪生存率55%1) |
IELSG-19試験ではリツキシマブ+クロラムブシル群とクロラムブシル単剤群で5年無増悪生存率68% vs 51%、奏効率95% vs 86%が示された。1) 凍結療法は42例で98%の病変消退が報告されている。1)
T細胞リンパ芽球性リンパ腫に対してはhyper-CVAD+HD-MA療法で完全奏効91%、3年無増悪生存率66%、3年全生存率70%が報告されている。2)
節外性辺縁帯リンパ腫は治療後も約20%で全身病変への進展が報告されており、10年以上経過して播種する例も散見される。1) 再発・全身進展の早期発見のため、長期的な定期検査が必要である。フォローアップの間隔・期間は担当医と相談して決定する。
結膜悪性リンパ腫は、結膜付属リンパ組織(輪部・円蓋部に存在する)を起点とする。通常、結膜にはリンパ組織は存在しないが、慢性炎症・感染・自己免疫刺激によって粘膜関連リンパ組織が後天的に獲得され、そこにリンパ腫化が生じる。
MALTリンパ腫は辺縁帯細胞(B細胞)がNF-κB経路の慢性的活性化を経て腫瘍性増殖を示すことで生じる。1)
腫瘍性(悪性)か反応性(良性)かの判断には、免疫グロブリン/T細胞受容体遺伝子再構成の解析が有用である。単クローン性増殖が確認されれば悪性と判断し、多クローン性であれば反応性として扱う。臨床所見が類似しても、この分子生物学的検査が確定診断に不可欠となる。
Sugawaraら(2022)は結膜に発生した前駆T細胞性リンパ芽球性リンパ腫のきわめてまれな症例を報告した。61歳男性がサーモンピンク色の結膜腫瘤を呈し、CD7+・CD10+・TdT+・CD20−を示した。全リンパ腫の約2%を占めるT細胞リンパ芽球性リンパ腫の成人における5年全生存率は26%と不良である。2)
次世代シーケンシングを用いた網羅的遺伝子変異解析により、予後予測マーカーの同定が進んでいる。1) BCL-6・MUM1/IRF4・Ki-67の発現、腫瘍径30mm超・Ki-67 10%超は予後不良因子として注目されている。1)
高解像度光干渉断層計を用いた非侵襲的な治療効果モニタリングの有用性が検討されている。1) 生検を繰り返すことなく腫瘍の変化を追跡できる可能性がある。
Delftia sp.(グラム陰性桿菌)を含む結膜微生物叢と結膜リンパ腫発症の関連が示唆されており、慢性抗原刺激の新たな経路として研究が進んでいる。1)
BTK阻害薬をはじめとする分子標的治療薬の結膜リンパ腫への応用が検討されている。1) 再発・難治例における新たな治療選択肢として期待されている。
McGrath LA, Ryan DA, Warrier SK, Coupland SE, Glasson WJ. Conjunctival Lymphoma. Eye. 2023;37:837-848.
Sugawara R, Usui Y, Takahashi R, Nagao T, Goto H.. A case of conjunctival precursor T cell lymphoblastic lymphoma presenting with salmon colored conjunctival mass. Am J Ophthalmol Case Rep. 2022;25:101382. doi:10.1016/j.ajoc.2022.101382. PMID:35243143; PMCID:PMC8859792.
Baltă AC, Mihai MA, Ionescu AM, Radu M, Chițac I, Murgoi G, et al. Conjunctival lymphoma: case report. Rom J Ophthalmol. 2025;69(3):440-449. PMID: 41189780.