外科的治療

結膜上皮内腫瘍(CIN)/ 結膜扁平上皮癌
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 結膜上皮内腫瘍(CIN)/ 結膜扁平上皮癌とは
Section titled “1. 結膜上皮内腫瘍(CIN)/ 結膜扁平上皮癌とは”結膜に生じる上皮性腫瘍は、基底膜が保たれた結膜上皮内腫瘍(conjunctival intraepithelial neoplasia, CIN)と、基底膜を越えて腫瘍が増大した浸潤性扁平上皮癌(invasive squamous cell carcinoma, SCC)に大別される。
CINはさらに重症度で分類される。
- 軽度結膜上皮内腫瘍(mild CIN / dysplasia):異常増殖が上皮層内の一部にとどまる
- 重度結膜上皮内腫瘍(severe CIN / carcinoma in situ):異常増殖が上皮全層に及ぶ。基底膜は保たれる
- 浸潤性扁平上皮癌(invasive SCC):基底膜を越えて結膜下組織へ浸潤する
眼表面扁平上皮腫瘍(ocular surface squamous neoplasia, OSSN) という概念も広く使われる。上皮異形成(dysplasia)から結膜上皮内腫瘍、浸潤性扁平上皮癌までの上皮性腫瘍スペクトラムの総称である。いずれも輪部(角膜縁)に好発し、隣接する角膜表面および球結膜に拡大する。
結膜扁平上皮癌の発生率は地理的に大きく異なる。10万人あたり0.02〜3.5人(緯度・紫外線曝露量による差)と報告されている1)。患者の75%が男性、75%が60歳以上であり、75%が角膜縁(輪部)から発生する1)。
Shields らの771例の非メラノサイト系結膜腫瘍において、眼表面扁平上皮腫瘍は23%(179例)で最多の非色素性腫瘍であった1)。眼表面扁平上皮腫瘍の世界年齢標準化率は10万人あたり0.26/年で、アフリカが最高(10万人あたり3.4/年)である1)。
| 分類 | 型 | 代表的疾患 |
|---|---|---|
| 前癌病変 | 上皮内(基底膜保存) | 結膜上皮内腫瘍(mild〜severe) |
| 悪性(浸潤性) | 基底膜突破 | 浸潤性扁平上皮癌、粘表皮癌 |
扁平上皮癌の発生率は10万人あたり0.02〜3.5人と地域差が大きい1)。眼表面扁平上皮腫瘍の年齢標準化率は世界平均で10万人あたり0.26/年だが、アフリカでは3.4/年と著しく高い1)。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”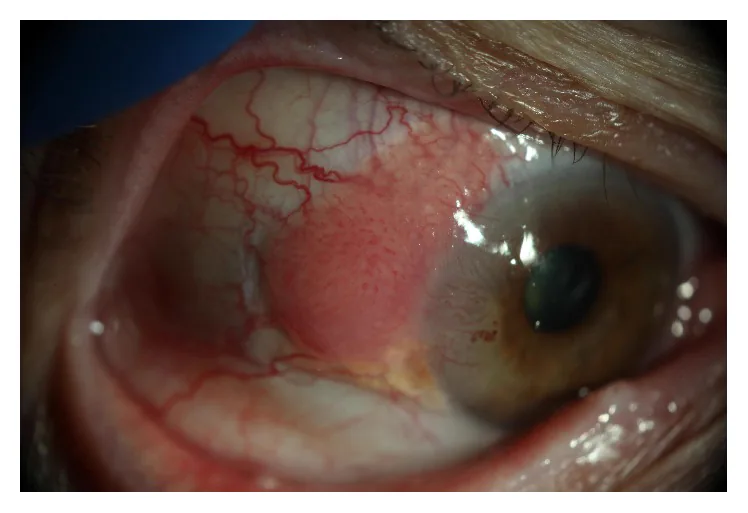
- 充血・異物感:最も多い主訴
- 視力低下:病変が瞳孔領に及んだ場合に生じる
- 無症状:偶然発見されることもある
- 発赤・眼不快感:結膜扁平上皮癌の症状は非特異的で、視軸侵及時に視力障害を伴う1)
結膜上皮内腫瘍(CIN) は無茎でやや不透明、平坦な隆起性病変として観察される。白色〜淡赤色を呈し、「打ち上げ花火様」と形容される異常血管パターンが特徴的である。
浸潤性扁平上皮癌(SCC) は多彩な形態をとる。
- カリフラワー状乳頭腫様病変または表面凹凸の白色隆起性病変
- 表面に角化亢進によるleukoplakia(白板症)を伴うことがある
- 淡赤〜赤桃色、ゼラチン様の凹凸不整な外観
- 角化物(ケラチン)が付着することがある
病変の形態バリエーションとその臨床的意義を以下に示す。
- ゼラチン状:最も多い形態
- 白板状:角化亢進を反映
- 乳頭状・結節状:より侵攻的な病理グレードと関連1)
- 結節潰瘍型:まれだが浸潤性腫瘍の強い指標1)
- 腫瘍上の異常蛇行拡張栄養血管:悪性増殖を示唆する重要所見1)
隆起性病変は平坦病変より悪性度が高い傾向がある1)。好発部位は瞼裂間・角膜縁であり、眼瞼結膜は少ない1)。
結膜上皮内腫瘍と扁平上皮癌の臨床的鑑別は困難であり、確定診断には病理組織検査が必須である。高解像度光干渉断層計は浸潤型と非浸潤型の鑑別に有用だが1)、最終的な確定診断は組織学的検査による。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”- 紫外線曝露:最大のリスク因子。p53遺伝子変異を介した発癌機序1)
- ヒトパピローマウイルス:16型・18型の関与が指摘される1)。ただしHPVと眼表面扁平上皮腫瘍の関連には地域差・異論もある1)
- 男性・高齢:平均発症年齢56歳1)
- 免疫不全:HIV/AIDS患者で高頻度に発生。アフリカの若年女性での高罹患率と関係する
- 色素性乾皮症:高率にSCCを発生する
- その他:喫煙、化学物質曝露(石油製品・ベリリウム・ヒ素など)、ビタミンA欠乏、眼表面外傷1)
- 再発リスク因子:腫瘍サイズ大、切除断端陽性、HIV感染、高腫瘍グレード、栄養血管存在、高増殖指数1)
HPV 16型/18型、免疫不全(HIV/AIDS)、色素性乾皮症、喫煙、化学物質曝露(石油製品・ベリリウム・ヒ素など)、ビタミンA欠乏が挙げられる1)。腫瘍の再発にはHIV感染や切除断端陽性が強く関与する1)。
4. 診断と検査方法
Section titled “4. 診断と検査方法”- 細隙灯顕微鏡検査:腫瘍の大きさ・境界・色調・凹凸を観察する。写真記録が望ましい
- フルオレセイン染色:異常上皮の透過性亢進を利用し、病変と健常部の境界を明瞭化する。平坦・小病変の見落とし防止に有用
- scleral scattering(強膜散乱光法):角膜上の平坦病変の範囲を明瞭化する
- 特殊染色:ローズベンガル、リサミングリーン、メチレンブルーなども壊死扁平上皮細胞の染色に使用される1)
- 高解像度光干渉断層計(HR-OCT):非侵襲的ツール。高反射で肥厚した上皮と正常上皮との急峻な移行部が特徴。上皮厚140μm超は潜在的腫瘍の指標とされる。浸潤型と非浸潤型の鑑別に有用1)
- 生体共焦点顕微鏡:上皮・上皮下病変の鑑別に有用1)
- 印象細胞診・剥離細胞診:低侵襲だが深達度評価に限界がある1)
- 超音波生体顕微鏡(UBM):角膜縁浸潤の判断に使用する
- 転移検索:耳前リンパ節触診が基本。広範囲腫瘍ではガリウムシンチグラフィ、FDG-PETによる全身検索を行う
生検(確定診断のゴールドスタンダード)
Section titled “生検(確定診断のゴールドスタンダード)”CINと浸潤性SCCの臨床的鑑別は困難であり、確定診断には必ず病理組織検査を行う1)。
- 切除生検:角膜縁腫瘍で時計時間4時間未満または基底径15mm未満の場合
- 切開生検:より大きい腫瘍で広範手術前の初期評価
病理組織学的診断は10〜20%ホルマリン固定・パラフィン包埋・HE染色が基本である。
病期分類(AJCC第8版TNM分類)
Section titled “病期分類(AJCC第8版TNM分類)”TNM分類による病期を以下に示す1)。
| 病期 | 定義 |
|---|---|
| Stage 0 | Tis, N0, M0(上皮内癌) |
| Stage I | T1, N0, M0(隣接構造への浸潤なし) |
| Stage II | T2, N0, M0(角膜・円蓋部・涙丘・強膜・眼球へ浸潤) |
| Stage III | T3, N0, M0 または any T, N1, M0(眼窩・副鼻腔・眼瞼へ浸潤または所属リンパ節転移) |
| Stage IV | any T, any N, M1(遠隔転移あり) |
翼状片、瞼裂斑、Salzmann結節変性、化膿性肉芽腫、結膜乳頭腫、母斑、皮脂腺癌、無色素性メラノーマ、結膜リンパ腫、角化棘細胞腫1)。
5. 標準的な治療法
Section titled “5. 標準的な治療法”外科的治療(第一選択)
Section titled “外科的治療(第一選択)”腫瘍の完全切除が第一選択である。
手術プロトコール
Section titled “手術プロトコール”- 腫瘍辺縁から周囲2〜3mmの安全域をとって切除する
- 境界不明瞭例では術中迅速病理診断にて断端陰性を確認する
- 腫瘍は角膜・強膜からスパーテルで剥離可能なことが多い
- 再発予防として腫瘍切除部への0.04%マイトマイシンC塗布や切除断端の冷凍凝固を併用する
- 角膜輪部半周以上の切除時は角膜上皮移植(角膜上皮形成術/輪部移植)を実施する
- 球結膜・眼瞼結膜の切除が広範な場合は羊膜移植を行う
Shieldsのノータッチ法
Section titled “Shieldsのノータッチ法”- 肉眼的に腫瘍のない境界を少なくとも4mm含めて一塊に切除する
- 切除端に「ダブルフリーズ・スローソー法」による冷凍凝固を実施する
- 角膜成分の除去:無水アルコールを1分間作用させる(可視腫瘍縁から少なくとも1mm外側)
- 強膜浸潤がある場合は層状強膜切除術を行う
再建は結膜一次縫合、羊膜移植、自己結膜移植から選択する。
薬物療法(局所化学療法)
インターフェロンα-2b:点眼または結膜下注射。毒性低く忍容性良好。
マイトマイシンC:0.04%点眼。術前・術後補助療法として使用。
5-フルオロウラシル:局所化学療法。一次治療または補助療法。
シドフォビル:局所化学療法の選択肢の一つ。
薬物療法(局所化学療法)の詳細
Section titled “薬物療法(局所化学療法)の詳細”局所化学療法は一次治療または補助療法として使用される。「1週間投与・1週間休薬」サイクルが通常である。
低濃度マイトマイシンCまたは5-フルオロウラシル点眼で腫瘍根治の報告がある。ただし上皮内病変のみ有用との報告もあり、長期再発率・合併症は十分に解明されていない。
インターフェロンα-2bは点眼または結膜下注射で使用され、マイトマイシンCや5-フルオロウラシルに比べて毒性が低く忍容性が高い反面、高コストである。
悪性腫瘍(浸潤性扁平上皮癌)の追加治療
Section titled “悪性腫瘍(浸潤性扁平上皮癌)の追加治療”- 一般に放射線感受性が高い。切除不能例・眼瞼浸潤例では術後放射線照射を併用する
- ストロンチウム90を用いた低線量照射も使用される
転移はまれで生命予後は良好である。浸潤性扁平上皮癌の局所再発率は5%、所属リンパ節転移率は2%と報告されている1)。一方、未治療扁平上皮癌の死亡率は8〜24%、眼窩浸潤は約10%の症例で発生する1)。
マイトマイシンC・5-フルオロウラシル・インターフェロンα-2bなどの局所化学療法が一次治療または補助療法として使用される。ただし上皮内病変のみで有用との報告もあり1)、長期成績や合併症については十分に確立されていない。放射線療法は切除不能例や眼瞼浸潤例で補助的に用いられる。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”結膜の解剖と組織学
Section titled “結膜の解剖と組織学”結膜は眼球結膜・結膜円蓋部・眼瞼結膜の3区分からなる。
- 上皮は非角化性5層。角膜縁付近は円柱上皮、円蓋部は扁平上皮
- 杯細胞は内層に存在し、涙液ムチン層を分泌する
- 実質はアデノイド浅層(生後3ヶ月で発達)と深部線維層からなる
- 粘膜関連リンパ組織(MALT):上皮細胞間のリンパ球と形質細胞
紫外線発癌機序と分子異常
Section titled “紫外線発癌機序と分子異常”紫外線曝露→p53遺伝子変異→調節蛋白複合体の変異→発癌という経路が主要な機序である1)。
関与する分子レベルの異常は以下の通りである1)。
- TERTプロモーター変異(テロメラーゼ逆転写酵素)
- ADAM3(特に高悪性度病変で関与)
- 粘膜類天疱瘡-9、粘膜類天疱瘡-11の過剰発現
- クラスタリンの過剰発現(眼表面上皮発癌と関連)
扁平上皮癌の起源は角膜輪部幹細胞由来と考えられている1)。
結膜上皮内腫瘍(前癌病変)
軽度結膜上皮内腫瘍:表面上皮の一部が正常成熟を欠く異常細胞に置換される。
重度結膜上皮内腫瘍:上皮全層が成熟を欠く異常細胞に置換される。上皮細胞は全層にわたって極性を失い異型性を示す。
基底膜は正常に保たれる:これが浸潤性扁平上皮癌との決定的な違いである。
浸潤性扁平上皮癌
基底膜突破:悪性扁平上皮細胞が基底膜を越えて実質内に増殖する1)。
組織学的特徴:異型性・核分裂像を含む肥厚細胞が粘膜固有層に浸潤する。
粘表皮癌:扁平上皮癌の侵攻的亜型。高齢者に多く、粘液分泌細胞による黄色嚢胞成分を伴う1)。
7. 最新の研究と今後の展望(研究段階の報告)
Section titled “7. 最新の研究と今後の展望(研究段階の報告)”抗VEGF療法
Section titled “抗VEGF療法”ベバシズマブおよびラニビズマブの結膜病変への応用が報告されている1)。
Tsatsos らのレビューによれば、ラニビズマブ(1.25〜2.5mg、月1〜2回結膜下注射)を用いた検討で、34%で完全消退、66%で部分消退が得られ、6ヶ月フォローアップで再発は認められなかった1)。ベバシズマブは結膜病変には有望だが、角膜病変での効果は不明であり、角膜上皮治癒遅延のリスクが指摘されている。いずれも大規模研究が必要とされている。
- 外部照射(external beam radiation therapy, EBRT):陽子線・電子線による照射。大腫瘍・眼内浸潤例で眼球摘出回避に有用1)
- 術後陽子線治療:扁平上皮癌の再発減少が報告されている1)
- 小線源療法:Sr-90、I-125、Ru-106。切除断端陽性例でも腫瘍制御が良好との報告がある1)
光線力学療法
Section titled “光線力学療法”Tsatsos らのレビューによれば、ベルテポルフィンとレーザーを組み合わせたパイロット研究で、結膜扁平上皮癌で100%の腫瘍消退と再発なしの結果が報告された1)。高コスト・専門訓練の必要性・入手困難が普及の課題とされている。
HPVワクチン
Section titled “HPVワクチン”HPV 16型陽性の結膜上皮内腫瘍に対してHPVワクチンが顕著な効果を示した症例報告がある。大規模研究による検証が必要とされている。
8. 参考文献
Section titled “8. 参考文献”- Tsatsos M, Delimitrou C, Tsinopoulos I, Ziakas N. Update in the Diagnosis and Management of Ocular Surface Squamous Neoplasia (OSSN). J Clin Med. 2025;14(5):1699. doi:10.3390/jcm14051699.
