外科治療
首選:無接觸技術完全切除。切緣≥4mm。
冷凍凝固:對切除邊緣採用雙凍融慢速解凍法。
重建:選擇結膜一期縫合、羊膜移植或自體結膜移植。
擴大手術:眼內浸潤行眼球摘除術,眼眶浸潤行眼眶內容物剜除術。

結膜上皮性腫瘤大致分為基底膜完整的結膜上皮內腫瘤(CIN)和腫瘤突破基底膜的浸潤性鱗狀細胞癌(SCC)。
CIN進一步按嚴重程度分類。
眼表面鱗狀上皮腫瘤(OSSN) 的概念也被廣泛使用。它是從異型增生到CIN再到浸潤性SCC的上皮性腫瘤譜系的統稱。均好發於角膜緣,並向相鄰的角膜表面和球結膜擴展。
結膜鱗狀細胞癌的發生率因地理區域而異。據報導,每10萬人中0.02至3.5例(取決於緯度和紫外線暴露量)1)。75%的患者為男性,75%年齡在60歲以上,75%起源於角膜緣(輪部)1)。
在Shields等人報告的771例非黑色素細胞性結膜腫瘤中,眼表面鱗狀上皮腫瘤佔23%(179例),是最常見的非色素性腫瘤1)。眼表面鱗狀上皮腫瘤的全球年齡標準化發生率為每年每10萬人0.26例,其中非洲最高(每年每10萬人3.4例)1)。
| 分類 | 類型 | 代表性疾病 |
|---|---|---|
| 癌前病變 | 上皮內(基底膜保留) | 結膜上皮內瘤變(輕度至重度) |
| 惡性(浸潤性) | 基底膜突破 | 浸潤性鱗狀細胞癌、黏液表皮樣癌 |
鱗狀細胞癌的發生率因地區差異很大,每10萬人中0.02至3.5例1)。眼表面鱗狀上皮腫瘤的年齡標準化發生率全球平均為每年每10萬人0.26例,但在非洲高達每年每10萬人3.4例1)。
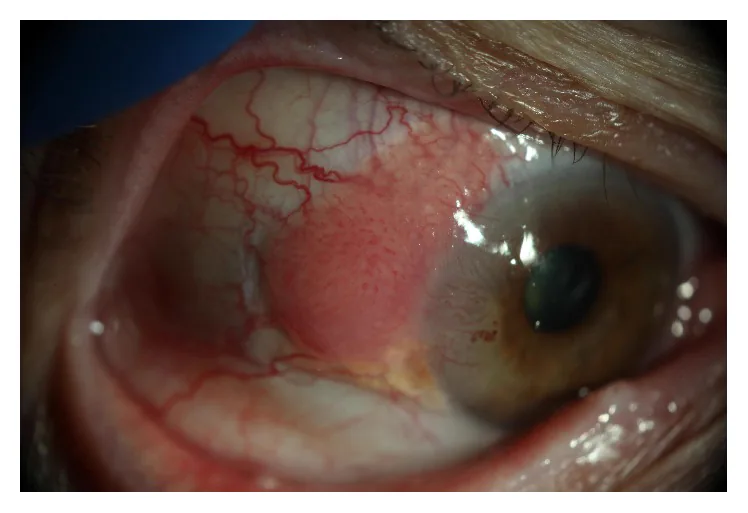
結膜上皮內腫瘤(CIN) 表現為無蒂、稍不透明、扁平的隆起性病變。呈白色至淡紅色,特徵性異常血管型態被形容為「煙火狀」。
浸潤性鱗狀細胞癌(SCC) 形態多樣。
病變的形態變異及其臨床意義如下所示。
隆起性病變比平坦病變有更高的惡性傾向1)。好發部位為瞼裂間和角膜緣,眼瞼結膜較少見1)。
結膜上皮內腫瘤和鱗狀細胞癌的臨床鑑別困難,確診需要病理組織學檢查。高解析度光學相干斷層掃描有助於區分浸潤型和非浸潤型1),但最終確診依賴於組織學檢查。
包括HPV 16/18型、免疫功能低下(HIV/AIDS)、著色性乾皮症、吸菸、化學物質暴露(石油產品、鈹、砷等)、維生素A缺乏1)。腫瘤復發與HIV感染和切除邊緣陽性密切相關1)。
CIN和浸潤性SCC的臨床鑑別困難,確診必須進行病理組織檢查1)。
病理組織學診斷以10-20%福馬林固定、石蠟包埋、HE染色為基礎。
TNM分類的分期如下所示1)。
| 分期 | 定義 |
|---|---|
| 第0期 | Tis, N0, M0(原位癌) |
| 第I期 | T1, N0, M0(無鄰近結構浸潤) |
| 第II期 | T2, N0, M0(侵犯角膜、穹窿部、淚阜、鞏膜或眼球) |
| 第III期 | T3, N0, M0 或任何 T, N1, M0(侵犯眼眶、鼻竇、眼瞼或區域淋巴結轉移) |
| 第IV期 | 任何 T, 任何 N, M1(遠端轉移) |
翼狀胬肉、瞼裂斑、Salzmann結節變性、化膿性肉芽腫、結膜乳頭狀瘤、痣、皮脂腺癌、無色素性黑色素瘤、結膜淋巴瘤、角化棘皮瘤1)。
腫瘤完全切除是首選。
重建選擇結膜一期縫合、羊膜移植或自體結膜移植。
外科治療
首選:無接觸技術完全切除。切緣≥4mm。
冷凍凝固:對切除邊緣採用雙凍融慢速解凍法。
重建:選擇結膜一期縫合、羊膜移植或自體結膜移植。
擴大手術:眼內浸潤行眼球摘除術,眼眶浸潤行眼眶內容物剜除術。
藥物治療(局部化療)
干擾素α-2b:點眼或結膜下注射。毒性低,耐受性良好。
絲裂黴素C:0.04%點眼液。用作術前及術後輔助治療。
5-氟尿嘧啶:局部化學治療。一線治療或輔助治療。
西多福韋:局部化學治療的選項之一。
局部化學治療用作一線治療或輔助治療。通常採用「用藥一週,停藥一週」的週期。
有報告指出低濃度絲裂黴素C或5-氟尿嘧啶點眼液可根治腫瘤。但也有報告認為僅對上皮內病變有效,長期復發率及併發症尚未完全明瞭。
干擾素α-2b以點眼或結膜下注射方式使用,與絲裂黴素C和5-氟尿嘧啶相比毒性較低、耐受性較高,但成本較高。
轉移罕見,生命預後良好。據報告,浸潤性鱗狀細胞癌的局部復發率為5%,區域淋巴結轉移率為2% 1)。另一方面,未經治療的鱗狀細胞癌死亡率為8-24%,約10%的病例發生眼眶浸潤1)。
絲裂黴素C、5-氟尿嘧啶、干擾素α-2b等局部化療可作為一線或輔助治療。但報告顯示僅對上皮內病變有效1),長期療效和併發症尚未充分確定。放射治療用於不可切除病例或眼瞼浸潤的輔助治療。
結膜由球結膜、穹窿部和眼瞼結膜三部分組成。
主要機制為紫外線暴露→p53基因突變→調節蛋白複合物突變→致癌1)。
涉及的分子層面異常如下1):
鱗狀細胞癌被認為起源於角膜緣幹細胞1)。
結膜上皮內腫瘤(癌前病變)
輕度結膜上皮內腫瘤:部分表面上皮被缺乏正常成熟的異常細胞取代。
重度結膜上皮內腫瘤:上皮全層被缺乏成熟的異常細胞取代。上皮細胞在全層失去極性並顯示異型性。
基底膜保持完整:這是與浸潤性鱗狀細胞癌的關鍵區別。
浸潤性鱗狀細胞癌
基底膜突破:惡性鱗狀上皮細胞越過基底膜向實質內增殖1)。
組織學特徵:具有異型性和核分裂象的細胞浸潤固有層。
黏液表皮樣癌:鱗狀細胞癌的侵襲性亞型。多見於老年人,伴有黏液分泌細胞形成的黃色囊性成分1)。
已有報告將貝伐珠單抗和雷珠單應用於結膜病變1)。
根據Tsatsos等人的回顧,使用雷珠單抗(1.25-2.5mg,每月1-2次結膜下注射)的研究顯示,34%完全消退,66%部分消退,6個月追蹤期間未觀察到復發1)。貝伐珠單抗對結膜病變有前景,但對角膜病變的效果尚不明確,且存在角膜上皮癒合延遲的風險。兩者均需大規模研究。
根據Tsatsos等人的回顧,一項結合維替泊芬和雷射的初步研究報告了結膜鱗狀細胞癌100%的腫瘤消退且無復發1)。高成本、需要專業訓練以及可及性差是普及的挑戰。
有病例報告顯示,HPV疫苗對HPV 16型陽性的結膜上皮內瘤變有顯著效果。需要透過大規模研究進行驗證。