色素性黑色素瘤(70%)
好發部位:約90%發生於球結膜,其中63%位於顳側象限4, 6)。
外觀:黑褐色至茶褐色的隆起性病變。伴有豐富的滋養血管(feeder vessels)朝向腫瘤。
與鞏膜的關係:有時可見與鞏膜粘連。腫瘤與角膜緣的平均距離為2mm,61%到達角膜緣2)。

結膜惡性黑色素瘤是起源於結膜黑色素細胞的惡性腫瘤。在西方國家常見,但在日本罕見。常起源於原發性獲得性黑色素沉著症(PAM)。
全球發生率為0.3-0.8/百萬人/年,北歐和北美最高。過去50年呈增加趨勢。美國每年估計約130例新病例,歐洲約320例8)。亞洲人的年齡調整發生率為0.15/百萬人/年,較低,白種人最常見(91.2%)1, 8)。
平均發病年齡為55-65歲,20歲以下發病極為罕見1, 4, 5, 6)。5年疾病特異性存活率約為82.9%,10年為69.3%8)。
按起源分類:
結膜黑色素瘤是唯一一種被認為與紫外線暴露相關的黏膜黑色素瘤,因為球結膜直接暴露於紫外線4)。
結膜惡性黑色素瘤的發生率為0.3~0.8/百萬人/年,是一種罕見疾病,但在過去50年中呈增加趨勢。亞洲人的發病風險低於白人,據報導為0.15/百萬人/年。兒童病例僅佔所有結膜黑色素瘤的1%,20歲以下發病極為罕見。
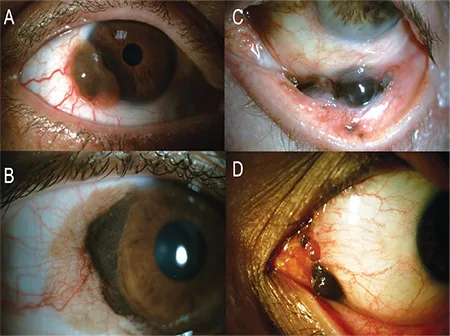
臨床上表現為眼球結膜或眼瞼結膜的隆起性黑褐色病變,可見豐富的血管向腫瘤分佈。
色素性黑色素瘤(70%)
好發部位:約90%發生於球結膜,其中63%位於顳側象限4, 6)。
外觀:黑褐色至茶褐色的隆起性病變。伴有豐富的滋養血管(feeder vessels)朝向腫瘤。
與鞏膜的關係:有時可見與鞏膜粘連。腫瘤與角膜緣的平均距離為2mm,61%到達角膜緣2)。
無色素性黑色素瘤(30%)
外觀:粉紅色至紅色的腫塊,幾乎不含色素。
誤診風險:易被誤診為鱗狀細胞癌或其他紅色結膜腫塊3)。
預後:低色素性和無色素性可能與預後不良相關。
影像學評估:
有。約30%的結膜黑色素瘤為無色素性,表現為粉紅色至紅色腫塊。無色素性黑色素瘤外觀與鱗狀細胞癌等相似,易被誤診,可能導致診斷延遲。對於可疑的結膜腫塊,必須透過切片進行病理診斷。
以下因子與轉移和死亡風險增加相關1, 4, 5, 6, 8)。
AJCC(美國癌症聯合委員會)分期系統與預後密切相關1)。
| 分期 | 5年累積死亡率 |
|---|---|
| cT1 | 2.5% |
| cT2 | 28.6% |
| cT3 | 31.6% |
| cT3c(眼眶浸潤) | 100% |
T3腫瘤的5年估計遠處轉移率為42%,5年死亡率為23%1)。
淋巴道轉移是主要途徑。顳側結膜病變易轉移至耳前淋巴結,鼻側結膜病變易轉移至頷下淋巴結。遠處轉移(血行性)可發生於腦、肺、肝臟、皮膚、腎上腺等6, 1)。淋巴結轉移在診斷後中位2.3年時見於15-41%的患者,全身轉移在3年時見於9-25%。即使未檢測到淋巴結轉移,仍有38%發生遠處血行性器官轉移6)。
主要不良預後因素包括腫瘤厚度(尤其>2mm)、病變部位(淚阜預後最差)、AJCC分期、結節型形態、淋巴管浸潤和眼眶浸潤。切除的完整性也影響很大,不完全切除病例中約49.3%復發。前哨淋巴結陽性者死亡風險升高。
確診需要切片檢查。組織病理學表現為含有黑色素、核仁明顯、核/質比大的細胞增生。若黑色素較多,需對病理標本進行脫色素處理。
免疫組織化學染色對確診和鑑別診斷至關重要。
| 標記 | 特徵 | 備註 |
|---|---|---|
| HMB-45 | 黑色素細胞陽性 | 對診斷有用2, 8) |
| SOX10 | 黑色素細胞系陽性 | 高敏感度1, 4) |
| Melan-A/MART-1 | 黑色素細胞系陽性 | 通用標記3, 5, 6) |
| S-100 | 黑色素細胞系陽性 | 敏感度高但特異性低1) |
| PRAME | 黑色素瘤陽性,痣陰性 | 最有力的鑑別標記5) |
| Ki-67 | 黑色素瘤中10%~15%以上 | 增殖指數3, 4) |
| p16 | 黑色素瘤中缺失 | 痣中保留5) |
確診黑色素瘤的病例需要進行系統性的全身評估。
手術切除腫瘤及周圍組織是基本治療。術中及術後局部使用MMC或干擾素α-2b也有效。如果腫瘤廣泛且明顯浸潤結膜下,可能需要進行眼眶內容物剜除術。
手術治療
切除邊緣:確保3-5mm安全邊緣的腫瘤完全切除 4, 8)
無接觸技術:避免器械直接接觸腫瘤,防止腫瘤細胞播散 4, 8)
乾燥技術:不使用灌注液(BSS)進行切除
角膜浸潤病例:酒精角膜上皮剝離 + 用角膜刀整塊切除 2)
眼眶內容物剜除術:適用於廣泛或復發病例(進展期)
眼球摘除術:適用於眼內擴展病例
輔助治療
冷凍凝固術:採用雙凍融方式應用於切除底部和邊緣。提起結膜以避免鞏膜損傷 3)
MMC局部化療:
IFNα-2b:不引起角膜緣幹細胞缺乏的MMC替代品 3)
放射治療:近接治療或體外照射3)
前哨淋巴結活檢:腫瘤厚度>2mm時考慮7)
廣泛切除後的結膜重建採用以下方法4, 5)。
為防止腫瘤細胞播散(局部復發或轉移),該技術要求在術中不直接用器械接觸腫瘤,並在不使用灌注液(BSS)的乾燥環境下切除。整個腫瘤連同3–5mm的安全邊界整塊切除,以降低因不完全切除導致的復發風險。與常規切除的根本區別在於最大限度地減少腫瘤細胞在結膜上的播散。
結膜黑色素瘤在遺傳學上與皮膚黑色素瘤相似,而非葡萄膜黑色素瘤。紫外線相關的驅動突變(C>T轉換)主要為BRAF、NF1和RAS。葡萄膜黑色素瘤的標誌物(BAP1、GNAQ、GNA11、SF3B1)在結膜黑色素瘤中確認為陰性1)。
Lally等人(2022年)針對101例病例的研究中,確定了四種高頻突變1)。
NF1突變(33–50%)
頻率:最常見的突變。
預後:單獨的NF1突變與2年和5年低轉移率相關。
特徵:可與BRAF突變共存。常與ATRX突變共存8)。
BRAF突變(29–46%)
頻率:第二常見的突變。V600E突變佔80–90%。
分佈:常見於球結膜黑色素瘤(日光暴露部位)4)。
預後:與轉移或死亡無顯著關聯。是標靶治療(BRAF抑制劑)的治療靶點。
NRAS突變(11–26%)
頻率:第三常見的突變。
預後:轉移和死亡風險增加,死亡風險約增加5倍1)。
特徵:與BRAF突變互斥。
ATRX突變(25%)
頻率:第四常見的突變。
預後:與NF1突變類似,與2年和5年低轉移率相關。
特徵:常與NF1突變共存8)。
TERT啟動子突變(c.-124C>T)影響端粒酶反轉錄酶,據報導與轉移性結膜黑色素瘤相關1, 8, 6)。在PAM的中度至重度異型中也檢測到(約8%),提示其具有原位黑色素瘤的性質6)。也顯示與高腫瘤突變負荷相關4)。32-64%的結膜黑色素瘤存在TERT突變,其與預後的關係備受關注8)。
已確認高PD-L1表現和富含免疫相關基因的轉錄亞型的存在,這為使用免疫檢查點抑制劑提供了理論依據。BRAF抑制劑、MEK抑制劑和PD-L1抑制劑的數據有前景,但目前有限。
Chou等人(2023)分析了一名94歲男性T3c結膜黑色素瘤病例的分子譜。他們鑑定出NF1突變和TERT啟動子突變(c.-124C>T,VAF 31.4%),BRAF、NRAS和cKIT均為陰性。NF1突變與NRAS陰性的組合被認為有助於相對良好的無轉移病程1)。
PD-1抑制劑(pembrolizumab、nivolumab)和CTLA-4抑制劑(ipilimumab)已在轉移性和局部晚期結膜黑色素瘤中嘗試使用4, 8)。
作為代表性報告,Sagiv等人(2018)報導了對5例患者使用pembrolizumab或nivolumab進行PD-1抑制治療,部分患者獲得完全緩解8)。一項使用axitinib + nivolumab聯合治療的2期試驗(針對未經治療的晚期或轉移性黏膜黑色素瘤)正在進行中。
轉移性結膜黑色素瘤全身治療的標準方案尚未確立,需要根據具體病例謹慎判斷。
對於BRAF突變陽性病例,已嘗試使用BRAF抑制劑單藥(vemurafenib)或BRAF/MEK抑制劑合併(dabrafenib + trametinib、encorafenib + binimetinib)4, 8)。
這些藥物在部分病例中報告有局部腫瘤縮小效果,但多為單病例或少數病例報告,長期結果有限。同時標靶MAPK路徑和AKT路徑可能產生協同效應的可能性也在研究中3)。
利用免疫組織化學組合(PRAME、p16、HMB-45、Ki-67、Cyclin D1),以往被視為「不確定」的病變正在被重新分類5)。C-MIL(結膜黑色素細胞上皮內病變)分類(WHO第5版,2022年)的國際標準化也在推進中。
基於與皮膚黑色素瘤的遺傳學相似性(BRAF、NF1、NRAS突變,高PD-L1表現),PD-1抑制劑(pembrolizumab、nivolumab)、CTLA-4抑制劑和BRAF抑制劑已在轉移性和局部晚期病例中嘗試使用。然而,尚未進行大規模臨床試驗,目前證據有限,標準治療方案尚未確立。迫切需要國際多中心合作研究累積大規模數據。