基底細胞癌
部位/形態:好發於下眼瞼,結節型或潰瘍型。
顏色:常伴有黑色素沉著。
轉移:低惡性度腫瘤,不發生遠端轉移。

前哨淋巴結活檢是一種確認引流淋巴結中出現惡性細胞並識別潛在全身微轉移的技術。
前哨淋巴結活檢的概念是逐步發展的。
除基底細胞癌外,所有眼附屬器惡性腫瘤都有向區域淋巴結轉移的傾向。按腫瘤類型劃分的區域淋巴結轉移頻率如下:
印度的一項大規模研究(536例)報告了與西方國家顯著不同的腫瘤構成:皮脂腺癌53%,基底細胞癌24%,鱗狀細胞癌18%。皮脂腺癌的復發率為21%,區域淋巴結轉移16%,全身轉移13%,轉移相關死亡9% 2)。
前哨淋巴結陽性表示存在微轉移疾病,影響AJCC TNM分期,並直接影響預後和治療策略。前哨淋巴結狀態被認為是皮膚黑色素瘤患者生存和復發的最重要預後因素。
基底細胞癌是一種低度惡性腫瘤,很少發生遠處轉移,淋巴轉移的可能性極低。因此,進行前哨淋巴結活檢被認為沒有臨床益處。
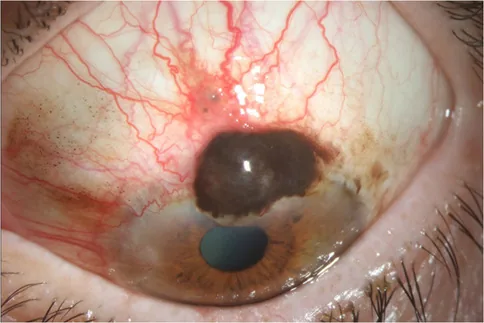
不同腫瘤類型的特徵性臨床所見如下所示。
基底細胞癌
部位/形態:好發於下眼瞼,結節型或潰瘍型。
顏色:常伴有黑色素沉著。
轉移:低惡性度腫瘤,不發生遠端轉移。
脂腺癌
部位:好發於上眼瞼。來源於瞼板腺、蔡氏腺或淚阜的皮脂腺。
形態:黃色調結節性腫瘤。
特徵:可能出現佩吉特樣擴展(腫瘤細胞在眼瞼及眼球結膜上皮內呈片狀增殖擴散)。
鱗狀細胞癌
部位:好發於結膜表面。
形態:扁平紅色腫瘤,伴有煙火狀腫瘤血管,角化後呈白色。
默克細胞癌
形態:眼瞼皮膚面呈圓頂狀紅色結節,伴有擴張的腫瘤血管,表面光滑。
特徵:生長速度快,容易轉移。
前哨淋巴結陽性表示微轉移,通常無臨床上明顯的淋巴結腫大。結膜黑色素瘤侵襲性高,診斷時可能已伴有微轉移。
眼附屬器腫瘤的淋巴轉移:除基底細胞癌外,所有眼附屬器惡性腫瘤均有淋巴結轉移傾向。
按腫瘤類型列出的前哨淋巴結切片適應症風險因素如下。
| 腫瘤類型 | 前哨淋巴結切片適應症標準/風險因素 |
|---|---|
| 結膜/眼瞼黑色素瘤 | 厚度≥1mm,或組織學潰瘍 |
| 皮膚黑色素瘤 | 厚度≥1mm,或潰瘍/分裂像>1/mm²,Clark分類IV級以上 |
| 皮脂腺癌 | 寬度≥10mm(T2b以上),尺寸>15mm時轉移風險增加 |
| 鱗狀細胞癌 | 寬度>20mm,局部復發,神經周圍浸潤 |
| 默克細胞癌 | 任何大小均有轉移風險 |
| 基底細胞癌 | 因轉移可能性低,不適用 |
腫瘤大小超過15mm時,局部淋巴結轉移風險增加。SLNB的適應標準為寬度≥10mm(T2b期及以上)。
進行前哨淋巴結活檢的前提是超音波或CT等影像學檢查結果為陰性。已確認有播散性疾病的患者不適合進行前哨淋巴結活檢。
切除的前哨淋巴結採用麵包切片法切成1-2mm厚的切片。
按腫瘤類型使用的免疫組織化學標記物如下所示。
| 腫瘤類型 | 免疫組織化學標記物 |
|---|---|
| 黑色素瘤 | S100、HMB45等 |
| 皮脂腺癌 | 脂滴蛋白等 |
| 鱗狀細胞癌 | 泛角蛋白等 |
| 默克細胞癌 | 細胞角蛋白20等 |
在皮脂腺癌的術前評估中,需要事先透過頭頸部CT或MRI檢查有無轉移病灶。
美國眼科學會共識論文(2020年)透過對27項研究的回顧,報告偽陰性率為4.6%。偽陰性率與術者經驗呈負相關,並有改善趨勢。某機構在過去15年中報告偽陰性率為零。
前哨淋巴結活檢的適應症因腫瘤類型和分期而異(詳見「病因與風險因素」一節)。
對於佩吉特樣擴散(腫瘤擴散至結膜上皮內),使用抗腫瘤眼藥水。均為仿單核准適應症外的使用。
若確認前哨淋巴結陽性,將進行更廣泛的淋巴結廓清(根治性淋巴結廓清術)。此外,會考慮輔助治療(放射治療、化學治療、免疫治療等)。具體治療方針取決於腫瘤類型與分期。
某些惡性腫瘤在血行轉移之前優先經由淋巴系統進行逐級轉移。前哨淋巴結是原發腫瘤淋巴引流最先到達的淋巴結,最早反映轉移的存在。
眼周淋巴引流因部位而異,個體差異也很大。
Kaliki等人(2019年)在印度進行的536例回顧性研究報告,脂腺癌的5年局部淋巴結轉移估計率為42.55%,5年全身轉移估計率為35.74%,5年轉移相關死亡率為24.88%。與基底細胞癌和鱗狀細胞癌相比,脂腺癌的局部浸潤(13%)、局部淋巴結轉移(16%)和全身轉移(13%)均顯著更高2)。
Mirzayev等人(2024年)關於結膜惡性黑色素瘤的綜述報告,肝、肺、腦的遠端轉移發生率為11-42%。前哨淋巴結活檢對於厚度>2mm、直徑>10mm的腫瘤尤其有效1)。
Esmaeli等人(2017年)的最大規模研究評估了51名眼附屬器黑色素瘤患者。前哨淋巴結活檢陽性率為20%,眼瞼緣/眼瞼皮膚黑色素瘤(30%)高於結膜腫瘤(13%)。報告了3例假陰性。
美國眼科學會共識文件(2020年)對27項研究的綜述報告,平均前哨淋巴結陽性率為16.8%,假陰性率為4.6%。假陰性率與術者經驗呈負相關,某機構在過去15年中報告假陰性率為零。
正在研究使用SPECT/CT更準確地識別前哨淋巴結。與傳統的淋巴顯像相比,它可能更精確地定位前哨淋巴結的解剖位置。
作為鎝-99m的替代品,少數研究探討了吲哚菁綠引導的前哨淋巴結活檢。目前,鎝-99m仍然是標準示蹤劑。
Mirzayev等人(2024年)的綜述指出,抗BRAF/抗MEK/抗PD-L1療法對結膜黑色素瘤有前景,但目前數據有限1)。