病毒陽性默克爾細胞癌
默克爾細胞多瘤病毒相關:約佔所有病例的80%。病毒癌蛋白使RB1和p53失活。具有高免疫原性,是T細胞靶向治療的基礎1)。
細胞起源:有多種學說,包括真皮纖維母細胞、前/前B淋巴細胞和表皮祖細胞1)。

默克爾細胞癌是一種罕見的神經內分泌腫瘤,起源於表皮基底層的默克爾細胞。默克爾細胞是弗里德里希·默克爾於1875年發現的感覺細胞,參與輕觸覺以及形狀和質地的辨別。
年發生率為每10萬人0.23例。約43-50%的病例發生在頭頸部,其中5-10%發生在眼瞼1)。從2000年到2013年,默克爾細胞癌病例數增加了95%,遠高於所有實體腫瘤(15%)和黑色素瘤(56%)的增長率1)。這歸因於人口老化、免疫抑制患者增加以及診斷技術的進步。
在眼瞼上,它特徵性地發生在睫毛線處,呈紅色,皮膚緊張有光澤。由於生長迅速且易經由淋巴轉移,需要及時診斷和治療。
年發生率為每10萬人0.23例,在皮膚惡性腫瘤中屬於罕見。但近年來快速增長,2000年至2013年病例數增加了95%1)。
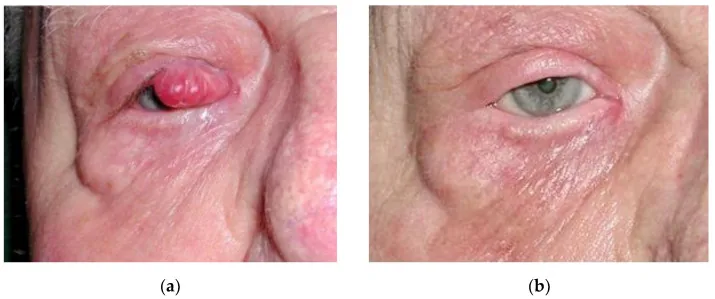
默克細胞癌通常無痛,早期自覺症狀不明顯。常因快速增大的皮膚結節而被發現。
默克細胞癌多表現為紫紅色、無痛性單發結節。診斷輔助可採用AEIOU標準。
| 標準 | 內容 |
|---|---|
| Asymptomatic(無症狀) | 無症狀(無壓痛) |
| Expanding rapidly(快速擴大) | 快速擴大 |
| Immunosuppression(免疫抑制) | 免疫抑制狀態 |
| Older than 50(年齡>50歲) | 50歲以上 |
| UV暴露部位 | 紫外線暴露部位 |
89%的默克爾細胞癌患者符合3項或以上標準,52%符合4項或以上。
眼周最常發生於上眼瞼睫毛線附近。形成紅色、圓頂狀結節,伴有擴張的腫瘤血管。部分或完全睫毛脫落和表面毛細血管擴張是其特點。
診斷時,多達37%有淋巴結轉移,6-12%有遠端轉移。觸診耳前、下頷下和頸部淋巴結至關重要。
病毒陽性默克爾細胞癌
默克爾細胞多瘤病毒相關:約佔所有病例的80%。病毒癌蛋白使RB1和p53失活。具有高免疫原性,是T細胞靶向治療的基礎1)。
細胞起源:有多種學說,包括真皮纖維母細胞、前/前B淋巴細胞和表皮祖細胞1)。
病毒陰性默克爾細胞癌
紫外線突變相關:高突變負荷。表現紫外線誘導的DNA新抗原,免疫原性高1)。
細胞起源:起源於帶有大量紫外線突變的角化細胞/表皮前驅細胞。有與鱗狀細胞癌形成碰撞腫瘤的報告1)。
梅克爾細胞多瘤病毒是一種幾乎無所不在的病毒,也存在於正常皮膚中,但發展為梅克爾細胞癌的情況極為罕見,一生中大約每3000人中有1人1)。病毒基因組整合到宿主中和大T抗原突變這兩個事件必須發生在同一細胞中。
腫瘤細胞胞質稀少,核大圓形,染色質細分散,核分裂象多見。在表皮下形成大的巢狀結構。乍看類似淋巴瘤,但通過免疫染色鑑別。
| 標誌物 | 梅克爾細胞癌 | 小細胞肺癌 |
|---|---|---|
| 細胞角蛋白20(CK20,點狀) | 陽性 | 陰性 |
| 神經元特異性烯醇化酶(NSE) | 陽性 | 陽性 |
| S-100 | 陰性 | 陰性 |
| TTF-1 | 陰性至陽性 | 陽性 |
細胞角蛋白20的點狀(核周點狀模式)陽性是默克爾細胞癌最具特徵性的發現,並且與泛細胞角蛋白共表達2)。據報導,細胞角蛋白20在默克爾細胞癌中100%陽性。電子顯微鏡下可見細胞質內具有電子緻密核心的神經內分泌顆粒。
即使臨床無淋巴結轉移的患者,前哨淋巴結活檢也可在三分之一病例中發現微轉移1)。前哨淋巴結活檢陽性患者的復發風險約為陰性患者的3倍(3年復發率:60% vs 20%),這對制定監測計劃至關重要1)。
FDG PET/CT基線影像學檢查可使約六分之一(16.8%)的患者分期上調1)。與黑色素瘤(<1%)相比,隱匿性轉移的發生率顯著更高。
免疫組織化學染色是關鍵。細胞角蛋白20核周點狀陽性是默克爾細胞癌的特異性表現,而小細胞肺癌細胞角蛋白20陰性、TTF-1陽性2)。
治療的基礎是手術切除和病理淋巴結評估。身體其他部位建議1-2公分切緣,但眼周可接受約5毫米的保守切緣2)。採用莫氏顯微手術或冰凍切片確認切緣陰性。
對於眼瞼皮膚和瞼板有粘連浸潤的病例,需參照皮脂腺癌進行眼瞼全層切除和重建。確認切緣陰性後,有時會在切除面追加2-3次冷凍凝固(凍融)。無法耐受根治性切除的患者可選擇放射治療。
術後輔助放射治療
適應症:NCCN指南建議所有分期在手術切除後4-6週內進行輔助放療,可顯著降低5年局部復發風險。
劑量:通常50-66Gy2)。眼周需注意對眼部結構的影響。
根治性放射治療
適應症:不適合手術患者的一線治療。默克爾細胞癌對放射線高度敏感,有時可單獨使用放療。
單次照射:單次8 Gy照射的緩解率超過94%。適用於老年或體弱患者的替代選擇1)。
傳統的鉑類藥物合併依托泊苷化療初始緩解率高,但緩解持續時間短(多數在90天內進展),且未顯示存活改善1)。
免疫檢查點抑制劑已成為晚期默克細胞癌的標準全身治療:
作為第一線治療,緩解率為55-62%,顯著高於化療1)。與化療不同,緩解通常是持久的(持續數年)。無論病毒狀態如何,均可預期有效。
默克細胞癌的發生有兩條主要路徑。
在病毒陽性的默克細胞癌中,默克細胞多瘤病毒的致癌蛋白(截短的大T抗原和小T抗原)使RB1和p53失活,並活化Myc訊息傳導路徑1)。在病毒陰性的默克細胞癌中,紫外線誘發的突變直接導致這些路徑失調。兩種類型中,「PARCB」因子(p53、Akt1、RB1、c-Myc和Bcl2的異常)驅動神經內分泌分化1)。
默克細胞癌傾向於不連續擴散,即使病理學邊緣陰性也可能發生局部復發1)。增加復發風險的六個因素包括:1)慢性T細胞免疫抑制,2)腫瘤直徑>1公分,3)淋巴血管侵犯,4)前哨淋巴結活檢陽性,5)切除邊緣陽性,6)原發部位在頭頸部1)。
檢測針對默克細胞多瘤病毒致癌蛋白的循環抗體可作為預後指標。血清陰性患者的復發風險比血清陽性患者高約42%1)。在血清陽性患者中,抗體效價的變化可用於早期發現復發,該方法已被NCCN指南採納為監測工具1)。
據報導,術前(新輔助)免疫檢查點抑制劑可使約50%的局部晚期默克細胞癌患者實現快速腫瘤縮小1)。需要根據具體病例進行評估。
約半數晚期默克細胞癌患者對抗PD-1/PD-L1治療無法獲得持久療效1)。應對原發性或獲得性抗藥性是最大的未滿足需求,許多臨床試驗正在進行中。
循環腫瘤DNA(ctDNA)分析正在被開發為一種有前景的新工具,用於早期檢測病毒陰性默克細胞癌患者的復發1)。基於分期的復發風險計算器(merkelcell.org/recur)也有助於個體化監測。