結膜黑色素細胞腫瘤大致分為三類:良性痣 、癌前病變原發性獲得性黑變病 和惡性黑色素瘤。
結膜黑色素瘤 約占所有眼腫瘤的2%,發生率呈上升趨勢。約60%~75%的黑色素瘤來源於原發性獲得性黑變病 (PAM )。
治療的基本原則是採用「無接觸技術」進行手術完全切除並聯合冷凍凝固 術。
腫瘤厚度、病變部位和AJCC分期對預後影響很大;淚阜病變預後最差,3年死亡率為50%。
遺傳學上與皮膚黑色素瘤相似,BRAF、NF1 、NRAS和ATRX突變是主要驅動因素。
原發性獲得性黑變病 表現為「時隱時現」的模式,因此色素的消失並不意味著治癒,需要定期進行組織學確認。 結膜黑色素細胞腫瘤是來源於結膜 黑色素細胞的良性和惡性腫瘤的總稱。主要分為三類。
痣 原發性獲得性黑變病 結膜 黑色素細胞上皮內病變(C-MIL)4) ,C-MIN評分5分或以上被視為原位黑色素瘤8) 。結膜黑色素瘤 (惡性黑色素瘤)1, 4, 5, 6) 。
結膜黑色素瘤 的全球發生率約為0.3~0.8/百萬人/年,以北歐和北美最高。過去50年發生率呈增加趨勢。美國每年約130例,歐洲約320例新發病例。亞洲人年齡調整發生率為0.15/百萬人/年,較低2) ,白人最多(91.2%),非裔加勒比人僅佔2.4%。
平均發病年齡為5565歲,20歲以下極為罕見5) 。兒童病例僅佔所有結膜黑色素瘤 的1%9) 。原發性獲得性黑變病 佔所有結膜 病變的11%8) ,是黑色素瘤最常見的起源(約6075%)。
黑色素瘤起源分類:
原發性獲得性黑變病 來源:約60~75%(最常見)新發(de novo):約19%
痣 來源:7~20%
結膜黑色素瘤 是唯一與紫外線暴露相關的黏膜黑色素瘤,因為球結膜 直接暴露於紫外線6) 。黑色素過濾UVB輻射約兩倍,這被認為是深色人種發生率較低的原因。
Q
結膜黑色素細胞腫瘤有多常見?
A
結膜黑色素瘤 的發生率為0.3~0.8/百萬人/年,是一種相對罕見的疾病,但過去50年呈增加趨勢。另一方面,痣 是最常見的結膜黑色素細胞腫瘤,且幾乎都是良性的。
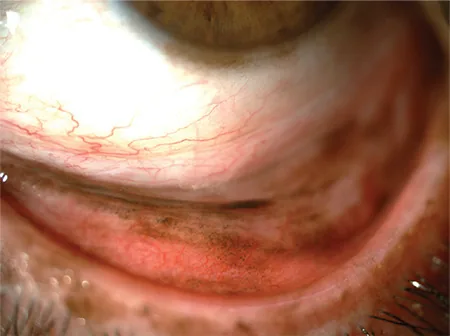
下眼瞼結膜瀰漫性PAM和角膜緣色素沉著 Koç İ, et al. Current Management of Conjunctival Melanoma Part 1: Clinical Features, Diagnosis and Histopathology. Turk J Ophthalmol. 2020. Figure 2. PM
CI D: PMC7610047. License: CC BY.
翻轉下眼瞼時,尤其在瞼板 結膜 可見瀰漫性PAM ,同時可見角膜緣 色素沉著。這對應於本文「2. 主要症狀與臨床所見」部分討論的原發性獲得性黑變病 。
許多患者因發現新的色素性病變或原有病變增大而就診。
自覺斑點或腫塊、刺激感、疼痛4)
搔癢感、視力 模糊、視力 下降(角膜 浸潤病例)4)
有時接觸時出血6)
也可能無症狀,在健康檢查或定期檢查中偶然發現5)
痣 、原發性獲得性黑變病 和黑色素瘤各自呈現不同的臨床特徵。
痣
部位 :最常見於眼瞼裂區角膜緣 附近的球結膜 。
囊腫 :通常伴有結膜包涵囊腫 (可透過裂隙燈 、超音波或前段光學同調斷層掃描 確認)。囊腫的存在是提示良性的重要徵象。
病程 :長期存在(先天性)。青春期可能因荷爾蒙變化而改變顏色和大小。成年後快速變化需警覺惡性轉變。
角膜 浸潤
原發性獲得性黑變病
患者背景 :中老年人,主要為白種人,幾乎總是單側。
外觀 :平坦的色素性病變,顏色從淺褐色到深褐色不等,可呈現多種色調。
分佈 :可發生於結膜 的任何部位。連續或非連續。可能隱藏在穹窿部或眼瞼結膜 ,因此眼瞼翻轉對評估很重要。
病程 :可呈現「wax and wane」(起伏波動)。色素消失並不表示原發性獲得性黑變病 消退8) 。
結膜黑色素瘤
好發部位 :約90%發生於球結膜 ,63%位於顳側象限4, 6) 。
外觀 :色素性(70%)或無色素性(30%)5) 。無色素性病變呈粉紅色至紅色腫塊,可能被誤診為鱗狀細胞癌 。
特徵性表現 :結節狀或扁平。常伴有滋養血管。與鞏膜 粘連。腫瘤距角膜緣 平均距離2毫米,61%到達角膜緣 4) 。
影像學評估 :眼前段光學相干斷層掃描(AS-OCT )顯示為高反射病變,可評估鮑曼層4) 。超聲生物顯微鏡(UBM )可確認腫瘤厚度和鞏膜 浸潤5) 。
Q
結膜的色素性病變都是惡性的嗎?
A
不是。在結膜 色素性病變中,良性痣 最為常見,總體惡變風險僅約1%。病變部位、有無囊腫、發病時間和變化模式對鑑別良惡性很重要,如有可疑變化,建議諮詢專科醫生。
以下因素與轉移和死亡風險增加相關1, 4, 5, 6, 8) 。
腫瘤厚度>2毫米 :每增加1毫米,HR為1.20深部浸潤 :HR 2.35淋巴管浸潤 :HR 7.49潰瘍形成 :HR 7.01T3腫瘤 :HR 17.44結節型黑色素瘤 :轉移風險RR 6.00~8.44,死亡風險RR 25.49~35.49病變部位 :穹窿部/眼瞼結膜 > 球結膜 。淚阜病變預後最差,3年死亡率為50%眼眶 浸潤不完全切除 :不完全切除病例中約49.3%復發低色素性/無色素性黑色素瘤 腫瘤相關淋巴管新生 5)
AJCC分期與預後密切相關1) 。
分期 5年累積死亡率 cT1 2.5% cT2 28.6% cT3 31.6% cT3c(眼窩浸潤) 100%
T3腫瘤的5年估計遠端轉移率為42%,5年死亡率為23%1) 。
轉移的主要途徑是淋巴道。顳側結膜 病變易轉移至耳前淋巴結,鼻側結膜 病變易轉移至頷下淋巴結。遠端轉移(血行性)可發生於腦、肺、肝、皮膚、腎上腺、心臟、腹膜、胰臟、腸道、腎臟、骨骼、脾臟等6, 1) 。淋巴結轉移在診斷後平均2.3年出現,發生率為15-41%;全身轉移在3年內發生,發生率為9-25%。即使未檢測到淋巴結轉移,仍有38%發生遠端血行性器官轉移8) 。
Q
影響結膜黑色素瘤預後最重要的因素是什麼?
A
主要的不良預後因素包括腫瘤厚度(尤其是>2mm)、病變部位(淚阜預後最差)、AJCC分期、結節型形態、淋巴管浸潤和眼窩浸潤。切除的完整性也影響很大,不完全切除的病例中約49.3%會復發。
裂隙燈顯微鏡檢查 眼前段光學相干斷層掃描(AS-OCT ) :評估病變深度和Bowman膜。表現為高反射性病變4) 超音波生物顯微鏡 (UBM )鞏膜 浸潤5) 超音波檢查 :檢測痣 中的囊腫眼瞼翻轉 :必須進行,因為原發性獲得性黑變病 可能隱藏在穹窿部或眼瞼結膜 照片記錄 :追蹤觀察中變化的客觀評估
對於確診的黑色素瘤,需要進行系統性的全身評估。
PET/CT:尋找全身轉移1, 9)
腦部和眼眶 MRI1, 4)
腹部超音波、胸部X光6, 4)
淋巴結觸診(耳前、下頷、頸部):每次門診就診時
頸部淋巴結超音波(重度原發性獲得性黑變病 /黑色素瘤病例每年一次)8)
確診需要切片檢查。
痣 的組織學所見:
交界處或上皮下區域的痣 細胞巢
結膜包涵囊腫 是特徵性的
原發性獲得性黑變病 的組織學所見:
無異型:上皮基底層極少量黑色素細胞增生
有異型:異型黑色素細胞的孤立/融合巢、派傑樣擴散、大型異常細胞、明顯核仁、高核質比、核分裂像
黑色素瘤的組織學表現:
黑色素瘤細胞浸潤上皮下層
多形核、大核、顯著核仁、核分裂活性、豐富細胞質5)
派傑樣增生、放射狀上皮內擴展、基底層帶狀發炎5)
免疫組織化學對於確診和良惡性鑑別至關重要。WHO第5版已將黑色素細胞標記的免疫組織化學作為首選診斷標準8) 。
標記 痣 黑色素瘤 備註 S100 + + 黑色素細胞系共有1) SOX10 + + 黑色素細胞系通用標記1, 4) HMB45 + + 黑色素細胞系通用標記1, 3, 9) Melan-A/MART-1 + + 黑色素細胞系通用標記3, 5, 6) Ki-67 低 10~15%以上 增殖指數3, 4) p16 保留 缺失 腫瘤抑制因子7) PRAM E − + 最有力的鑑別標誌物7) bcl2 − 中至強陽性 抑制凋亡3)
存在無法明確分類為良性或惡性的病變7) 。
深部穿通痣 (DPN) :WNT/β-連環蛋白通路激活,BRAF V600E突變全部陽性,NRAS突變陰性,PRAM E陰性,Ki-67低值。女性:男性 = 1.3:1,平均年齡25歲。切除後無復發或轉移報告。痣 樣黑色素瘤(nevoid melanoma)痣 但表現惡性行為。p16缺失、PRAM E陽性、Ki-67高值。與BAP1不活化相關。管理比照黑色素瘤。
膚色相關黑色素沉著(complexion-associated melanosis)
色素性Axenfeld環
結膜 鱗狀細胞癌 →與無色素性黑色素瘤的鑑別尤其重要5) 繼發性色素沉著(如睫毛膏等外源性色素沉著)
色素性眼內腫瘤的結膜 下擴展
通常僅進行包含照片記錄的追蹤觀察。若出現增大或顏色變化,考慮切除。但青春期變化多由荷爾蒙變化、發炎或囊腫增大引起,成年後的急劇變化是惡性化的指標。
切片檢查 :對可疑病灶謹慎進行切開切片/切除切片/地圖切片手術 :根據臨床可疑範圍,在切除邊緣附加冷凍凝固 術局部化學治療 :對組織學證實伴有異型的原發性獲得性黑色素沉著症,考慮局部使用絲裂黴素C或干擾素α-2b
絲裂黴素C 0.02%:每日5次×1週為一個療程,可多次進行8)
僅適用於上皮內病變(不適用於浸潤性黑色素瘤)
追蹤管理注意事項 :原發性獲得性黑變病 因「wax and wane」現象導致色素消失,並不代表病變已消失。絲裂黴素C治療後,應透過定位切片確認原發性獲得性黑變病 已根除8) 。
完全手術切除是首選。以下原則很重要:
切除邊緣 :確保3-5mm安全邊緣的腫瘤全切除(部分文獻建議2-4mm5) )無接觸技術 :避免器械直接接觸腫瘤,防止腫瘤細胞播散5, 9) 乾燥技術 :不使用灌注液(BSS)進行切除鞏膜 浸潤病例鞏膜 結膜 切除術角膜 浸潤病例角膜上皮 剝離,用角膜 刀將角膜 部分整塊切除4)
冷凍凝固 術:結膜 進行操作,避免鞏膜 損傷5) 。
絲裂黴素C局部化學治療:
術中:0.02%絲裂黴素C微海綿應用180秒4)
術後:0.02%絲裂黴素C眼藥水,每日4次×7天,停藥1週,共3個週期4)
劑量因報告而異,範圍0.002%至0.04%5)
初次治療使用絲裂黴素C的復發率為33%~100%;作為輔助治療,復發率為0%~66%5)
干擾素α-2b:
由於不會引起角膜緣幹細胞 缺乏,被視為絲裂黴素C的替代選擇5) 。
放射治療:
近距離放射治療或體外照射5) 。
廣泛切除後的結膜 重建採用以下方法4, 5) :
**羊膜移植:**具有抗發炎、抗纖維化和抗血管新生作用
口腔黏膜移植
對側眼結膜 移植
**眼眶 內容物剜除術:**適用於廣泛/復發病例。切除後重建可使用游離橈側前臂皮瓣、顳頂筋膜瓣、前外側大腿皮瓣等2) 。
**眼球摘除術 :**適用於眼內侵犯病例。
對於腫瘤厚度超過2mm的病例,應考慮進行前哨淋巴結活檢 9) 。
Q
結膜黑色素瘤手術中的「無接觸技術」是什麼操作?
A
為防止腫瘤細胞播種(因播種導致局部復發或轉移),該技術是指在手術中不直接用器械接觸腫瘤,並在不使用灌注液(BSS)的乾燥環境下進行切除。通過確保3~5毫米的安全邊界,將整個腫瘤整塊切除,從而降低因不完全切除導致的復發風險。
結膜黑色素瘤 在遺傳學上與皮膚黑色素瘤相似,而非葡萄膜黑色素瘤。紫外線相關的驅動突變主要為BRAF、NF1 和RAS。葡萄膜黑色素瘤的標誌物(BAP1、GNAQ、GNA11、SF3B1)在結膜黑色素瘤 中已被證實為陰性1) 。
Lally等人(2022年)對101例病例的研究中,確定了四種高頻突變1) 。
NF1突變(39%)
頻率 :最常見的突變。
預後 :單獨的NF1 突變與2年和5年的低轉移率相關。
特徵 :與BRAF突變無互斥性(可共存)。
BRAF突變(31%)
頻率 :第二常見的突變。V600E突變佔80~90%。
分佈 :多見於球結膜黑色素瘤 (日光暴露部位)6) 。
預後 :與轉移或死亡無顯著關聯。是標靶治療(BRAF抑制劑)的治療靶點。
NRAS突變(26%)
頻率 :第三常見的突變。
預後 :轉移和死亡風險增加,尤其是死亡風險約增加5倍。
特徵 :與BRAF突變互斥。
ATRX突變(25%)
頻率 :第四常見的突變。
預後 :與NF1 突變類似,與2年和5年低轉移率相關。
TERT c.-124C>T突變影響端粒酶逆轉錄酶,據報導與轉移性結膜黑色素瘤 相關1, 8, 6) 。在原發性獲得性黑變病 的中度至重度非典型增生中也可檢測到,提示其具有原位黑色素瘤的性質8) 。也顯示與高腫瘤突變負荷相關6) 。
Chou等人(2023)分析了一名94歲男性T3c結膜黑色素瘤 病例的分子特徵。他們發現了NF1 突變(c.4339C>T,VAF 31.5%;c.5606T>A,VAF 32.0%)和TERT啟動子突變(c.-124C>T,VAF 31.4%),而BRAF、NRAS和cKIT均為陰性。NF1 突變與NRAS陰性的組合被認為是無轉移相對良好病程的一個促成因素1) 。
已確認高PD-L1表現和富含免疫相關基因的轉錄亞型的存在,這為使用免疫檢查點抑制劑 提供了理論依據。BRAF抑制劑、MEK抑制劑和PD-L1抑制劑的數據令人鼓舞,但目前仍有限。
PD-1抑制劑(pembrolizumab、nivolumab)正在轉移性結膜黑色素瘤 中進行嘗試5) 。新輔助(術前)免疫檢查點抑制劑 的報告也存在4) 。
Goemaere等人(2023)報告的一例原發性獲得性黑變病 骨轉移病例中,使用了nivolumab和脊椎放射治療,隨後加用paclitaxel + carboplatin,最終轉為緩和醫療8) 。轉移性結膜黑色素瘤 的全身治療標準方案尚未確立。
BRAF突變陽性病例正在嘗試使用BRAF抑制劑。同時標靶MAPK路徑和AKT路徑產生協同效應的可能性也在研究中5) 。
利用免疫組織化學組合(PRAM E、p16、HMB45、Ki-67、beta-catenin、Cyclin D1),以往被視為「不確定」的病變正在被重新分類7) 。
Eder等人(2024)透過FISH分析確認34例DPN全部BRAF V600E陽性、NRAS Q61R全部陰性。此外,microRNA分析用於鑑別良惡性的可能性也被提出7, 8) 。FISH分析評估RREB 1(6p25)、CCND1(11q13)、MYB(6q23)和MYC(8q24)。
Vishnevskia-Dai等人(2023)報告了一名7歲男孩鼻側球結膜 發生的無色素性de novo黑色素瘤(8mm×2.5mm)。採用無接觸技術、4mm切緣切除、冷凍凝固 術和羊膜移植,獲得73個月無復發9) 。兒童病例中,組織學上與Spitz痣 的鑑別尤為重要。
廣泛切除後的羊膜移植可帶來良好的上皮化,但已有輕度角膜緣幹細胞 缺乏、瘢痕性角結膜炎 和罕見局部復發的報導5) 。
Q
結膜黑色素瘤可以使用免疫治療嗎?
A
基於與皮膚黑色素瘤的遺傳學相似性(BRAF、NF1 、NRAS突變,高PD-L1表現),PD-1抑制劑(pembrolizumab、nivolumab等)和BRAF抑制劑正在轉移性病例中進行嘗試。然而,尚未進行大規模臨床試驗,目前證據有限,標準方案尚未確立。
Chou LT, Lozeau DF, Boyle NS. A rare case of a long-standing, extensive and invasive conjunctival melanoma without systemic metastasis. Am J Ophthalmol Case Rep. 2023; PMC10121375.
Tan JA, Khoo ET, Al-Chalabi MM, et al. Orbital exenteration and reconstruction using a free radial forearm flap in conjunctival melanoma. Cureus. 2023; PMC10460132.
Montazer F, Heshmati SM, Asgari S, et al. Conjunctival melanoma: a case presentation. Iran J Pathol. 2023; PMC10646746.
Englisch CN, Berger T, Flockerzi F, et al. Conjunctival melanoma with pronounced central corneal invasion: one-year relapse free follow-up. Am J Ophthalmol Case Rep. 2024; PMC11403272.
Menna F, Tschopp M, Meyer P, et al. A case of conjunctival melanoma presenting as a squamous cell carcinoma. Case Rep Ophthalmol. 2024; PMC11509494.
Okongwu CC, Adewara BA, Olaofe OO, et al. Malignant melanoma of the conjunctiva metastasizing to the submandibular gland. BMC Ophthalmol. 2025; PMC11905526.
Eder A, Milman T, Mudhar HS , et al. Unusual conjunctival melanocytic proliferations: report of five cases and review of the literature. Surv Ophthalmol. 2024; PMC12208716.
Goemaere J, Lauwers N, de Keizer ROB, et al. Bone metastasis in a case of primary acquired melanosis with atypia resulting from conjunctival melanoma. Am J Ophthalmol Case Rep. 2023; PMC9763362.
Vishnevskia-Dai V, Davidy T, Zloto O. Amelanotic conjunctival melanoma in a child. Am J Ophthalmol Case Rep. 2023; PMC9792290.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。